Код мкб 10 нефрит
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
N11 Хронический тубулоинтерстициальный нефрит.
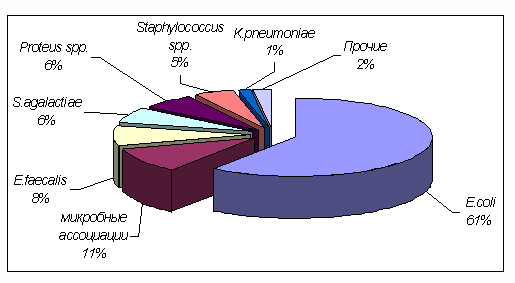
Этиологические агенты хронического пиелонефрита
Синонимы диагноза
Хронический тубулоинтерстициальный нефрит, нефрит тубулоинтерстициальный хронический, пиелонефрит хронический, хронический пиелит, хронический пиелонефрит.
Описание
Нередко хронический пиелонефрит развивается после острого процесса, однако чаще наблюдается его постепенное развитие еще с раннего детства. Первичный хронический пиелонефрит рассматривается как самостоятельная нозология, а вторичный является скорее осложнением другой урологической патологии. Для хронического пиелонефрита характерна неравномерность, мозаичность поражения паренхимы почки в разных ее участках. Морфологическая картина разнообразна: в начале заболевания преобладает лимфогистиоцитарная инфильтрация, которая постепенно замещается фиброзной тканью или подвергается гнойному расплавлению и в поздних стадиях наступает гибель функционирующих элементов паренхимы почки, вначале канальцев, затем клубочков.
Хронический пиелонефрит (макропрепарат)
Причины
Патологический очаг формируется в одной из почек, что связано с необходимым сочетанием инфекционного агента, снижении иммунных сил и неблагоприятных внешних и внутренних факторов. Однако если указанные общие факторы остаются, а в дальнейшем нарушается уродинамика и гемодинамика во второй почке, в ней также возникает хронический пиелонефрит. Таким образом, можно рассматривать хронический пиелонефрит как одностороннее, но потенциально двустороннее заболевание. Двустороннее поражение встречается примерно у 30% больных хроническим пиелонефритом, его грозное осложнение – хроническая почечная недостаточность.
Симптомы
Признаки хронического пиелонефрита довольно скудны, что затрудняет его раннее распознавание. Хронический пиелонефрит редко становится причиной обращаемости пациента, чаще он становится находой при обследовании смежных органов. К общим симптомам хронического пиелонефрита следует отнести слабость, субфибрильная температура тела, утомляемость , однако эти проявления характерны для многих заболеваний, помимо пиелонефрита. Местные проявления в виде тупых болей в области почки) могут отсутствовать или быть стертыми признаками первичного заболевания (почечно-каменная болезнь, туберкулез почки, гидронефроз). Характерные для пиелонефрита в хроническогой стадии изменения мочи могут быть выявлены при микроскопическом и бактериологическом обследовании.
В клиническом течении хронического пиелонефрита различают ряд стадий: активного воспаления, латентного (скрытого) течения и ремиссии (затихания, которое может оказаться, в отличие от выздоровления, временным). В стадии активного хронического пиелонефрита наблюдаются следующие клинические симптомы этой патологии: субфибрильная температура тела, тупые боли в области почки, лейкоциты, в том числе активные, и бактерии в моче. При переходе процесса в латентную стадию температура тела снижается, исчезает болевой синдром, остается лишь малозначительная бактериурия и лейкоцитурия. В фазе ремиссии и этих изменений в моче нет, но они могут вновь возникнуть под влиянием каких-либо неблагоприятных провоцирующих факторов: общих (переохлаждение, общие инфекции, воспалительные очаги в организме) или местных (беременность, гинекологические заболевания, другие причины нарушения уродинамики). В результате ремиссия может перейти в фазу латентного и даже активного воспаления.

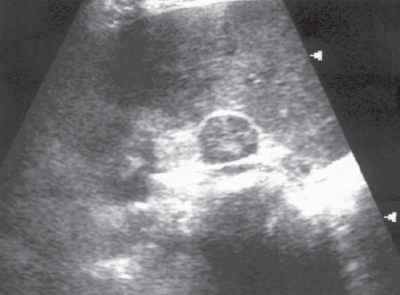
Хронический пиелонефрит на УЗИ-обследовании
Диагностика
Диагностика хронического пиелонефрита основывается главным образом на результатах лабораторных и рентгенологичеких исследований. При анализе мочи выявляют протеинурию (не выше 1 г/л), лейкоцитурию (в активной фазе с активными лейкоцитами и клетками Штернгеймера-Мальбина), бактериурию. На выделительных урограммах отмечают изменение конфигурации чашечек почки, их колбовидную форму вследствие сглаженности сосочков пирамид и расширения чашечек, уменьшение толщины паренхимы почки, выраженное неравномерно в разных ее сегментах, в поздних стадиях – значительное расширение чашечек за счет атрофии и сморщивания почечной паренхимы.
В связи с этим на выделительных урограммах значительно увеличивается отношение площади чашечно-лоханочной системы к площади всей почки. Кроме того, в связи с неравномерным развитием пиелонефрита в разных участках почки расстояние между чашечками и наружным контуром почки становится неодинаковым.
Лечение
Лечение хронического пиелонефрита представляет собой трудную проблему. При первичном хроническом пиелонефрите оно чаще всего консервативное. Антибактериальную терапию проводят согласно тем же принципам, что и при остром пиелонефрите, в соответствие с видом микрофлоры мочи и ее чувствительностью. Однако при хроническом пиелонефрите широкое распространение нашло применение химиопрепаратов – фурагин, фурадонин, уросульфан, этазол, нвиграмон, неграм, 5-НОК, нитроксалин. Антибиотики применяются только в острую фазу воспаления. Также следует обеспечить ликвидацию очагов инфекции в организме: тонзиллита, кариеса, кожных покровов и , регуляция деятельности кишечника. Следует прменятьотвары трав (медвежьи ушки, полевой хвощ, почечный чай и ). Важное значение имеет санаторно-курортное лечение (Железноводск, Пятигорск и другие курорты, минеральные воды которых обладают мочегонным действием).
При вторичном хроническом пиелонефрите необходимо параллельная терапия основного заболевания: либо консервативное (например, при туберкулезе почки), либо оперативное (при аномалиях почек и мочевых путей, мочекаменной болезни и ). При одностороннем хроническом пиелонефрите с исходом в сморщивание, осложнившемся нефрогенной гипертензией, почку необходимо удалить. Нефрэктомия необходима и при пионефорозе, представляющем угрозу для всего организма, в том числе и для второй почки.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Пиелонефрит — одно из распространенных заболеваний почек, которое поражает в основном молодых людей и людей среднего возраста. При пиелонефрите развивается воспаление одной или обеих почек, что чаще всего является следствием бактериальной инфекции.
Этиология и патогенез
Чаще всего развивается в возрасте между 16 и 45 годами. Женщины страдают пиелонефритом гораздо чаще. Пиелонефрит может быть связан с сексуальной активностью у женщин. Генетика значения не имеет.
Заболевание может возникать вследствие проникновения бактерий в мочевыделительную систему через мочеиспускательный канал. Часто бактерии распространяются от очага воспаления в мочевом пузыре. Инфекции мочевыделительной системы, и, соответственно, пиелонефрит, гораздо чаше встречаются у женщин, т.к. их мочеиспускательный канал короче мужского и его выход расположен ближе к анальному проходу. Бактерии из анального прохода могут заноситься в мочеиспускательный канал во время полового акта или же если неправильно осуществляются гигиенические мероприятия после акта дефекации.
У обоих полов пиелонефрит развивается гораздо чаще, если где-либо на протяжении мочевых путей существует их физиологическая непроходимость, что создает препятствие для нормального оттока мочи. В этом случае бактерии, которые уже содержаться в моче, не вымываются вместе с ней из организма, как это происходит в норме. Вместо этого в застоявшейся моче происходит процесс их размножения. Физиологическая непроходимость может создаваться в результате оказываемого давления на какую-либо часть мочевыделительной системы. В число возможных причин непроходимости входит увеличение матки во время беременности, а также увеличение предстательной железы у мужчин. Кроме того, нормальному продвижению может мешать опухоль мочевого пузыря или же образование камней в почках. Помимо этого почечные камни могут служить убежищем для бактерий, что может повышать чувствительность пациентов с почечнокаменной болезнью к инфекционным заболеваниям мочевыделительной системы. Все перечисленные состояния с высокой степенью вероятности вызывают повторяющиеся приступы пиелонефрита.
Диагностика и лечение
Пиелонефрит обычно удается четко диагностировать и немедленно приступить к его лечению, поэтому он редко заканчивается хроническим поражением почек. У детей симптоматика пиелонефрита бывает менее очевидной. В результате его течение может проходить незамеченным, что приводит к серьезному поражению почек.
Симптоматика пиелонефрита может развиться неожиданно, часто в течение нескольких часов. В число симптомов пиелонефрита могут входить: сильная боль, начинающаяся в области спины непосредственно выше талии, и распространяющаяся на боковые ее части; температура, превышающая 38 °C, сопровождаюшаяся ознобом и головной болью; болезненные и частые мочеиспускания; мутная моча с вкраплениями крови; неприятный запах мочи; тошнота и рвота.
При подозрении на развитие пиелонефрита необходимо провести анализ мочи на наличие инфекции. При обнаружении следов бактерий следует определить тип бактерий, вызвавших инфекцию. Мужчинам и детям после единичного случая пиелонефрита, возможно, потребуется дальнейшее обследование, чтобы исключить скрытое заболевание (пиелонефрит чаще встречается у женшин). Дальнейшее обследование может включать в себя взятие анализов на проверку функций почек. Такие процедуры, как ультразвуковое сканирование, компьютерная томография и внутривенная урография также могут быть проведены с целью проверки наличия признаков поражения почек или таких заболеваний, как почечнокаменная болезнь.
Пиелонефрит обычно лечится с помощью курса антибиотиков в пероральной форме, симптомы заболевания обычно исчезают через 2 дня лечения. После окончания лечения могут быть взяты дополнительные анализы крови, для подтверждения излечения. Но если у пациента есть рвота, боли или серьезное недомогание, то ему может быть предложена госпитализация, и в условиях стационара будут назначены внутривенные вливания жидкости и антибиотиков. Если пиелонефрит протекает в виде повторяющихся приступов, рекомендуется в течение от полугода до двух лет принимать малые дозы антибиотиков, чтобы снизить их частоту.
В большинстве случаев адекватное лечение пиелонефрита оказывается эффективным, и пиелонефрит не вызывает необратимого поражения почек. Тем не менее в редких случаях частые приступы пиелонефрита могут приводить к образованию фиброзной ткани в почках и, как результат, к их необратимому поражению.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Тубулоинтерстициальный нефрит.
Названия
Интерстициальный нефрит.
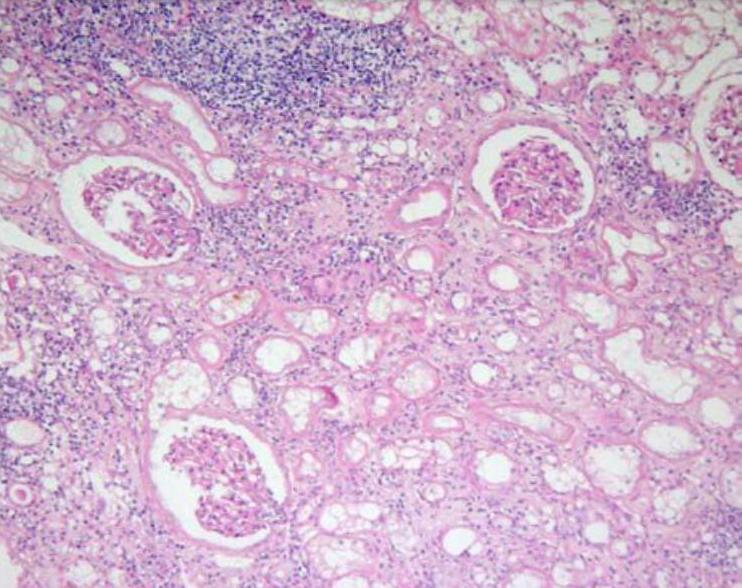
Признаки интерстициального нефрита на гистологическом препарате
Синонимы диагноза
Тубулоинтерстициальный нефрит.
Описание
Интерстициальный нефрит (ИН) представляет собой воспалительное заболевание почек неинфекционной (абактериальной) природы с локализацией патологического процесса в межуточной (интерстициальной) ткани и поражением канальцевого аппарата нефронов. Это самостоятельная нозологическая форма заболевания. В отличие от пиелонефрита, при котором также поражаются межуточная ткань и почечные канальцы, интерстициальный нефрит не сопровождается деструктивными изменениями почечной ткани, а воспалительный процесс не распространяется на чашки и лоханки. Заболевание пока еще мало известно практическим врачам.
Клиническая диагностика интерстициального нефрита даже в специализированных учреждениях нефрологического профиля представляет большие трудности из-за отсутствия характерных, патогномоничных только для него клинических и лабораторных критериев, а также в связи со сходством его с другими формами нефропатии. Поэтому наиболее надежным и убедительным методом диагностики ИН пока является пункционная биопсия почки.
Поскольку в условиях клинической практики ИН диагностируется еще сравнительно редко, то до сих пор не существует точных данных о частоте его распространения. Тем не менее, по имеющимся в литературе сведениям, за последние десятилетия отмечается явная тенденция к росту частоты этого заболевания среди взрослого населения. Это связано не только с улучшением методов диагностики ИН, но и с более широким воздействием на почки тех факторов, которые служат причиной его возникновения (особенно лекарственных препаратов) (Б. И. Шулутко, 1983; Я. П. Залькалнс, 1990 и ).
Различают острый Интерстициальный нефрит (ОИН) и хронический Интерстициальный нефрит (ХИН), а также первичный и вторичный. Поскольку при этом заболевании в патологический процесс всегда вовлекается не только интерстициальная ткань, но и канальцы, то наряду с термином «интерстициальный нефрит» считают правомочным использовать и термин «тубулоинтерстициальный нефрит». Первичный ИН развивается без предшествующего какого-либо поражения (заболевания) почек. Вторичный ИН обычно осложняет течение уже ранее существовавшего заболевания почек или таких заболеваний, как миеломная болезнь, лейкемия, сахарный диабет, подагра, сосудистые поражения почек, гиперкальциемия, оксалатная нефропатия и (С. О. Андросова, 1983).
Острый интерстициальный нефрит (ОИН) может возникнуть в любом возрасте, в том числе у новорожденных и у пожилых лиц, однако подавляющее большинство больных регистрируется в возрасте 20-50 лет.
Симптомы
Характер и тяжесть клинических проявлений ОИН зависит от выраженности общей интоксикации организма и от степени активности патологического процесса в почках. Первые субъективные симптомы заболевания обычно появляются через 2-3 дня от начала лечения антибиотиками (чаще всего пенициллином либо полусинтетическими его аналогами) по геоводу обострения хронического тонзиллита, ангины, отита, гайморита, ОРВИ и других заболеваний, предшествующих развитию ОИН. В других случаях они возникают спустя несколько дней после назначения нестероидных противовоспалительных средств, диуретиков, цитостатиков, введения рентгеноконтрастных веществ, сывороток, вакцин. У большинства больных появляются жалобы на общую слабость, потливость, головную боль, боли ноющего характера в поясничной области, сонливость, снижение либо потерю аппетита, тошноту. Нередко упомянутые симптомы сопровождаются ознобом с лихорадкой, ломотой в мышцах, иногда полиартралгией, кожными аллергическими высыпаниями. В отдельных случаях возможно развитие умеренно выраженной и непродолжительной артериальной гипертензии. Отеки для ОИН не характерны и, как правило, отсутствуют. Не наблюдается обычно и дизурических явлений. В подавляющем большинстве случаев уже с первых дней отмечается полиурия с низкой относительной плотностью мочи (гипостенурия). Лишь при очень тяжелом течении ОИН в начале заболевания наблюдается значительное уменьшение (олигурия) мочи вплоть до развития анурии (сочетающейся, однако, с гипостенурией) и других признаков ОПН. Одновременно выявляется и мочевой синдром: незначительная (0,033-0,33 г/л) либо (реже) умеренно выраженная (от 1,0 до 3,0 г/л) протеинурия, микрогематурия, небольшая либо умеренная лейкоцитурия, цилиндрурия с преобладанием гиалиновых, а при тяжелом течении — и появлением зернистых и восковидных цилиндров. Часто обнаруживаются оксалатурия и кальцийурия.
Происхождение протеинурии связано прежде всего со снижением реабсорбции белка эпителием проксимальных отделов канальцев, однако не исключается возможность секреции особого (специфического) тканевого белка Tamm-Horsfall в просвет канальцев (Б. И. Шулутко, 1983).
Механизм возникновения микрогематурии не совсем ясен.
Патологические изменения в моче сохраняются на протяжении всего заболевания (в течение 2-4-8 недель). Особенно длительно (до 2-3 месяцев и более) держатся полиурия и гипостенурия. Наблюдающуюся иногда в первые дни заболевания олигурию связывают с повышением внутриканальцевого и внутрикапсулярного давления, что приводит к падению эффективного фильтрационного давления и преходящему снижению скорости клубочковой фильтрации. Наряду со снижением концентрационной способности рано (также в первые дни) развивается нарушение азотовыделительной функции почек (особенно в тяжелых случаях), что проявляется гиперазотемией, т. Е. Повышением уровня в крови мочевины и креатинина. Характерно, что гиперазотемия развивается на фоне полиурии и гипостенурии. Возможно также расстройство электролитного баланса (гипокалиемия, гипонатриемия, гипохлоремия) и кислотно-щелочного равновесия с явлениями ацидоза. Выраженность упомянутых нарушений почек по регуляции азотистого баланса, кислотно-щелочного равновесия и водно-электролитного гомеостаза зависит от тяжести патологического процесса в почках и достигает наибольшей степени в случае развития ОПН.
Как следствие воспалительного процесса в почках и общей интоксикации наблюдаются характерные изменения со стороны периферической крови: небольшой либо умеренно выраженный лейкоцитоз с незначительным сдвигом влево, часто — эозинофилия, увеличение СОЭ. В тяжелых случаях возможно развитие анемии. При биохимическом исследовании крови обнаруживаются С-реактивный белок, повышенные показатели ДФА-пробы, сиаловых кислот, фибриногена (или фибрина), диспротеинемия с гипер-a1- и а2-глобулинемией.
При оценке клинической картины ОИН и его диагностике важно иметь в виду, что практически почти во всех случаях и уже в первые дни от начала заболевания развиваются признаки почечной недостаточности различной степени выраженности: от незначительного повышения в крови уровня мочевины и креатинина (в легких случаях) до типичной картины ОПН (при тяжелом течении). При этом характерно, что развитие анурии (выраженной олигурии) возможно, но вовсе не обязательно. Чаще почечная недостаточность развивается на фоне полиурии и гипостенурии.
В подавляющем большинстве случаев явления почечной недостаточности носят обратимый характер и проходят через 2-3 недели, однако нарушение концентрационной функции почек сохраняется, как уже отмечалось, на протяжении 2-3 месяцев и более (иногда до года).
С учетом особенностей клинической картины заболевания и его течения выделяют (Б. И. Шулутко, 1981) следующие варианты (формы) ОИН.
1. Развернутая форма, для которой характерны все перечисленные выше клинические симптомы и лабораторные признаки этого заболевания.
2. Вариант ОИН, протекающий по типу «банальной» (обычной) ОПН с длительной анурией и нарастающей гиперазотемией, с характерной для ОПН фазностью развития патологического процесса и весьма тяжелым его течением, требующим при оказании помощи больному использования острого гемодиализа.
3. «Абортивная» форма с характерным для нее отсутствием фазы анурии, ранним развитием полиурии, незначительной и непродолжительной гиперазотемией, благоприятным течением и быстрым восстановлением азотовыделительной и концентрационной (в течение 1-1,5 месяца) функций почек.
4. «Очаговая» форма, при которой клинические симптомы ОИН выражены слабо, стерты, изменения в моче минимальны и непостоянны, гиперазотемия либо отсутствует, либо незначительная и быстро преходящая. Для этой формы более характерны остро возникающая полиурия с гипостенурией, быстрое (в течение месяца) восстановление концентрационной функции почек и исчезновение патологических изменений в моче. Это наиболее легкий по течению и наиболее благоприятный по исходу вариант ОИН. В поликлинических условиях он обычно проходит как «инфекционно-токсическая почка».
При ОИН прогноз чаще всего благоприятный. Обычно исчезновение основных клинике-лабораторных симптомов заболевания происходит в первые 2-4 недели от его начала. В течение этого периода нормализуются показатели мочи и периферической крови, восстанавливается нормальный уровень мочевины и креатинина в крови, значительно дольше сохраняется полиурия с гипостенурией (иногда до 2-3 месяцев и более). Лишь в редких случаях при очень тяжелом течении ОИН с выраженными явлениями ОПН возможен неблагоприятный исход. Иногда ОИН может приобретать хроническое течение, главным образом при поздней его диагностике и неправильном лечении, несоблюдении больными врачебных рекомендаций.
Высокая температура тела. Гипокалиемия. Жажда. Недомогание. Озноб. Привкус во рту. Рвота. Сильная жажда. Тошнота. Эозинофилия.
Причины
Причины, вызывающие ОИН, могут быть разнообразными, но чаще его возникновение связывают с приемом лекарственных препаратов, особенно антибиотиков (пенициллин и его полусинтетические аналоги, аминогликозиды, цефалоспорины, рифампицин и ). Нередко этиологическими факторами ОИН оказываются сульфаниламиды, нестероидные противовоспалительные средства (индометацин, метиндол, бруфен и ), анальгетики, иммунодепрессанты (азатиоприн, имуран, циклофосфамид), мочегонные, барбитураты, каптоприл, аллопуринол. Описаны случаи развития ОИН в результате приема циметидина, после введения рентгеноконтрастных веществ. Он может быть следствием повышенной индивидуальной чувствительности организма к различным химическим веществам, интоксикации этиленгликолем, этанолом (И. Р. Лазовский, 1974; Б. И. Шулутко, Т. Г. Иванова, 1978).
ОИН, возникающий под воздействием упомянутых лекарственных, химических и токсических веществ, а также при введении сывороток, вакцин и других белковых препаратов, обозначается как токсикоаллергический вариант этого заболевания. Случаи ОИН с тяжелой ОПН, развивающегося иногда у больных после вирусных и бактериальных инфекций, обозначают как постинфекционный ИН, хотя здесь не всегда можно исключить и влияние антибиотиков. В ряде случаев причину ОИН установить не удается, и тогда говорят об идиопатическом ОИН.
Лечение
Больные ОИН должны быть госпитализированы в стационар, при возможности нефрологического профиля. Поскольку в большинстве случаев заболевание это протекает благоприятно, без тяжелых клинических проявлений, то специального лечения не требуется. Решающее значение имеет отмена того лекарственного препарата, который вызвал развитие ОИН. В остальном проводится симптоматическая терапия, диета с ограничением продуктов, богатых белками животного происхождения, в основном мяса. Причем степень такого ограничения зависит от выраженности гиперазотемии: чем она выше, тем меньше должно быть суточное потребление белка. В то же время существенного ограничения поваренной соли и жидкости не требуется, так как задержки жидкости в организме и отеков при ОИН не наблюдается. Напротив, в связи с полиурией и интоксикацией организма рекомендуется дополнительное введение жидкости в виде витаминизированных напитков (морсов, киселей, компотов ), а нередко и внутривенное введение растворов глюкозы, реополиглюкина и других дезинтоксикационных средств. Если ОИН протекает более тяжело и сопровождается олигурией, назначают мочегонные средства (лазикс, фуросемид, урегит, гипотиазид и ) в индивидуально подобранных дозах (в зависимости от выраженности и продолжительности олигурии). Гипотензивные средства назначают редко, поскольку артериальная гипертензия наблюдается далеко не всегда, а если и бывает, то умеренно выраженной и носит преходящий характер. При продолжительной полиурии и возможном нарушении электролитного баланса (гипокалиемии, гипохлоремии и гипонатриемии) проводят коррекцию под контролем содержания этих электролитов в крови и их суточной экскреции с мочой. При необходимости следует вести борьбу с ацидозом.
В целом же целесообразно по возможности избегать назначения лекарственных препаратов, тем более при благоприятном течении заболевания и отсутствии для этого абсолютных показаний. Желательно ограничиться десенсибилизирующими средствами в виде антигистаминных препаратов (тавегил, диазолин, димедрол и ), препаратов кальция, аскорбиновой кислоты. В более тяжелых случаях показано включение в комплекс лечебных мероприятий глюкокортикостероидов -преднизолон по 30-60 мг в сутки (либо метипред в соответствующих дозах) на протяжении 2-4 недель, т. Е. До исчезновения или существенного уменьшения клинических и лабораторных проявлений ОИН. В случае развития тяжелой острой почечной недостаточности возникает необходимость использования острого гемодиализа.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
