Код мкб 10 лимфоузел

Шейный лимфаденит (МКБ 10 — L04) представляет собой воспаление лимфатических узлов в хронической или острой форме. Шейная локализация практически сразу проявляется в виде типичных симптомов, что делает возможным своевременное начало терапии и, соответственно, быстрое выздоровление.
Чаще всего шейный лимфаденит возникает на фоне заболевания ротовой полости, причиной которого может стать инфицирование микроорганизмами, вирусами или бактериями. Отдаленный гнойный очаг также может стать предпосылкой для лимфаденита.
Причины лимфаденита
Довольно часто воспалению лимфоузлов предшествует процесс нагноения в районе лица. Стафилококки и стрептококки являются самыми распространенными возбудителями болезни. В зависимости от причины возникновения лимфаденит подразделяется на специфический и неспецифический.
Причиной специфического лимфаденита могут стать тяжелые инфекционные заболевания, такие как дифтерия, туберкулез и другие. Неспецифическая форма заболевания возникает ввиду прямого попадания инфекции в лимфоузел. Это может произойти через рану на шее.
В группу риска заболевания шейным лимфаденитом (МКБ 10 — L04) входят пациенты с ослабленной иммунной системой, часто болеющие инфекционными заболеваниями дети, работающие с животными, землей и грязной водой взрослые. Больше всего случаев встречается у пациентов старше 18 лет.
Провоцирующие факторы

Существует несколько факторов, которые обуславливают риск заболевания:
- инфекционное заболевание носоглотки и полости рта;
- нарушения эндокринной системы, включая щитовидную железу;
- вирус иммунодефицита человека;
- аллергическая реакция с осложнениями;
- патология процесса обмена веществ;
- чрезмерное употребление алкогольных напитков.
Шейный лимфаденит (МКБ 10 — L04) не является заразным, это вторичный процесс, который возникает как осложнение вирусной или бактериальной инфекции. В зависимости от сопутствующих заболеваний, терапию лимфаденита проводят отоларинголог, инфекционист, хирург и т. д.
На начальном этапе лимфаденит проявляется в острой форме, постепенно переходя в хроническую стадию. Иногда на вступительной стадии симптомы болезни не проявляются. Это зависит от состояния иммунитета пациента.
Виды
Виды шейного лимфаденита (МКБ 10 — L04) представлены ниже:
- неспецифическое воспаление происходит на фоне попадания в лимфоузел грибковой или вирусной инфекции, легче поддается лечению, реже приводит к осложнениям;
- специфическое воспаление является признаком тяжелой патологии, включая туберкулез, сифилис, брюшной тиф и чуму
В этом случае диагностика проходит уже на этапе хронического течения. Выделяются несколько стадий болезни в острой форме:
- Серозная. Не вызывает интоксикации и сильной лихорадки. Начальная стадия проникновения вредоносного микроорганизма в лимфоузел.
- Гнойная. Обозначает заражение бактериями. Сопровождается высокой температурой и требует оперативного вмешательства.
- Осложненная. Требует экстренного хирургического вмешательства, так как может привести к заражению всего организма.
Течение неспецифической формы шейного лимфаденита (код по МКБ 10 — L04) характеризуется распространением по лимфоузлу вирусов и грибков. Данная форма хорошо поддается терапии и редко вызывает осложнения. Распространение заболевания на другие лимфоузлы может привести к развитию тяжелой патологии под названием генерализованный лимфаденит.
Признаки шейного лимфаденита
Общими симптомами, указывающими на лимфаденит, являются:
- повышение температуры в острой стадии протекания заболевания;
- нарушение сна, потеря аппетита, слабость;
- нарушения неврологического характера, апатия, головокружение, мигрени;
- интоксикация.
В начале острого шейного лимфаденита (код по МКБ 10 — L04) отмечается уплотнение и увеличение лимфатических узлов. Пальпация болезненная. Это считается серозной стадией и требует обращения к врачу. В ином случае заболевание будет прогрессировать и перейдет в хроническую форму.
Признаками, характеризующими хроническую форму лимфаденита, являются:
- отечность лимфатических узлов;
- повышение температуры тела;
- сонливость, общее недомогание, нарушение сна;
- небольшая болезненность при пальпации.
На этапе хронического течения лимфаденита шейных лимфоузлов (МКБ 10 — L04) симптомы становятся невыраженными. Это связано с тем, что организм снижает количество ресурсов, которое тратится на борьбу с болезнью и привыкает к имеющемуся состоянию. В итоге происходит интоксикация организма продуктами распада и участками, подвергшимися некрозу.
Гнойное поражение тканей приводит к нарастанию внешних проявлений болезни и в итоге быстро обостряется. На гнойную стадию укажет пульсация и сильная боль, а также сильная припухлость лимфатических узлов. Подобное состояние считается угрожающим жизни и требует немедленного вмешательства.
Методы диагностики
Как выявляют шейный лимфаденит (МКБ 10 — L04)? Во время осмотра специалист пальпирует пораженные лимфатические узлы, а также окружающие их ткани на предмет определения причины болезни. Общее исследование крови даст информацию о наличии воспалительного процесса, сопровождающегося повышением количества лимфоцитов.

Если лимфаденит диагностируется без сопутствующих осложнений, то потребуется немедленное лечение. В случае, если доктор наблюдает изменения в других органах и системах, требуется провести дополнительное обследование, включающее такие тесты:
- общий и биохимический анализ крови;
- исследование на гистологию материала лимфоузла посредством пункции;
- рентгенологическое изучение грудной клетки (проводится при подозрении на туберкулез);
- УЗИ брюшной полости, если причина воспалительного процесса не была установлена;
- исследование крови на вирус иммунодефицита и гепатиты.
Вне зависимости от стадии заболевания, посещение врача является строго обязательной процедурой. Обострение лимфаденита может произойти в любой момент.
Лечение
Гнойный шейный лимфаденит (МКБ 10 — L04) лечится исключительно хирургическим путем. Очаг вскрывается, содержимое удаляется, рана обрабатывается и дренируется. После этого проводится симптоматическая терапия. Консервативное лечение проводится в зависимости от фактора, вызвавшего заболевание. Чаще всего назначаются анальгетики, общеукрепляющие препараты и противовоспалительные средства. В период ремиссии допускается проведение физиотерапии.
Профилактические меры
Что касается профилактики, то необходимо сразу лечить гнойные и воспалительные заболевания, возникающие в области грудной клетки и лица. Так как заболевание может возникнуть на фоне заражения полости рта, следует регулярно посещать стоматолога в профилактических целях.
Помимо этого, профилактика лимфаденита предполагает прием витаминно-минеральных комплексов, своевременную обработку царапин и ран на коже, а также лечение абсцессов, фурункулов и т. д. Лечить лимфаденит в домашних условиях недопустимо. Воспаленные лимфоузлы нельзя прогревать или прикладывать к ним компрессы!
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Течение и стадии
- Классификация
- Причины
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Лимфаденит.
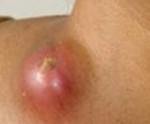
Лимфаденит
Описание
Лимфаденит. Неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
Дополнительные факты
Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Вместе с тем, развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Лечением лимфаденита занимаются хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже — подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
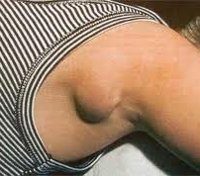
Лимфаденит
Симптомы
Боль в шее. Боль в шее сбоку. Боль в шее спереди. Икота. Ломота в теле. Недомогание. Отсутствие аппетита. Увеличение лимфоузлов.
Течение и стадии
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
Классификация
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Причины
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора — стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и тд ). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и тд инфекций.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага.
Дифференциальная диагностика
Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и тд.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и тд.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и тд ).
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Прогноз
Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Лимфаденопатия может быть симптомом множества заболеваний – как инфекционных, так и опухолевых. Поэтому первостепенное значение имеет дифференциальная диагностика ЛАП.
Вопросы диагностики увеличения лимфоузлов и кода патологии по МКБ-10 становятся особенно актуальными в связи с тенденцией к росту этого заболевания.
Лимфаденопатия, код МКБ-10 данного заболевания, принципы диагностики и лечения – тема данной статьи.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Лимфаденопатией называется увеличение лимфатических узлов любого происхождения. Это один из наиболее распространенных клинических симптомов, требующих проведения дифференциальной диагностики.
Происхождение и механизмы развития данной патологии зависят от ее причины.
В настоящее время существует следующая классификация лимфаденопатии:
- По природе увеличения лимфатических узлов – опухолевые и неопухолевые формы.
- По распространенности процесса – локальная и генерализованная форма.
- По продолжительности – непродолжительная (менее 2 месяцев) и затяжная форма (2 месяца и более).
- По характеру течения – острая, хроническая и рецидивирующая форма.
Географическое распространение основных эндемичных инфекционных заболеваний, сопровождающихся лимфаденопатией, сводная таблица в Системе Консилиум.
Лимфаденопатия: код в МКБ 10
В своей повседневной деятельности практикующие врачи очень часто встречаются с патологиями, которые сопровождаются увеличением лимфоузлов.
Сегодня используются следующие коды лимфаденопатии в МКБ-10:
- R59.0 – локальная ЛАП;
- R59.1 – генерализованная ЛАП (без дополнительных уточнений);
- R59.9 — случаи достоверно не установленной причины увеличения лимфоузлов на этапе предварительной диагностики (также для выделения ведущего симптома заболевания).
После проведения дифференциальной диагностики указывается основная нозологическая форма, к примеру:
- А38 – скарлатина;
- В27 – инфекционный мононуклеоз;
- В58 – токсоплазмоз;
- С81 – лимфома Ходжкина, и др.

Полностью коды лимфаденопатии по МКБ-10 приведены в файле в начале статьи.
УЗИ позволяет отличить лимфатический узел от других образований. Вся клиническая рекомендация — в Системе Консилиум.
Диагностика
Сбор анамнеза и жалоб включает в себя уточнение:
- Распространенности патологического процесса (локальная, генерализованная форма);
- Наличия В-симптомов (резкое похудение, потливость, повышение температуры до субфебрильных цифр).
- Наличия боли.
- Локальные изменения кожи;
- Времени возникновения ЛАП и факторов, которые этому предшествовали (инфекции, контакт с животными, поездки в местности, эндемичные по каким-либо инфекционным заболеваниям, использование медикаментов и др.).
- Динамики жалоб (рост лимфоузлов, возникновения или усиление боли с течением времени).
- Рода занятий пациента, его профессии и образа жизни.
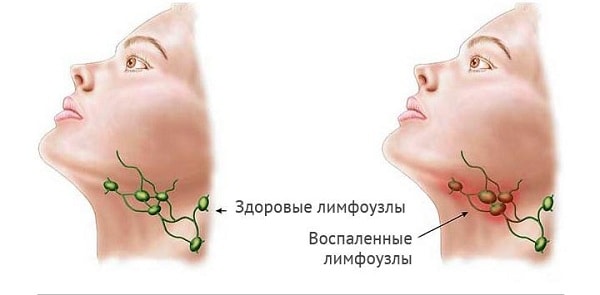
Осмотр включает в себя:
- измерение роста и веса;
- фиксирование температуры тела;
- оценка состояния кожи и слизистых (оттенок, патологические образования, сыпь, следы от укусов насекомых и кошачьих царапин, наличие тату, имплантов, воспалительных изменений);
- прощупывание периферических лимфоузлов с целью уточнения размера, расположения, плотности, спаянности с окружающими тканями, болезненности, цвета кожи над увеличенным лимфоузлом);
- оценка опорно-двигательного аппарата пациента (костей, суставов);
- увеличения печени и/или селезенки;
- наличие симптомов расстройства функций сердца, сосудов, легких, печени, эндокринной системы.
Консультации каких специалистов обязательно должен получить пациент с лимфаденопатией, смотрите в Системе Консилиум.
Лимфаденопатия (код по МКБ-10 – R59) на шее часто могут быть приняты за следующие патологии:
- Кисты.
- Заболевания слюнных желез.
- Извитость, аневризмы сонных артерий (при ощупывании ощущается пульсирование).
- Последствия миозита или травм грудиноключично-сосцевидной мышцы (оссификация или склерозирование и уплотнение ее части).
- «Шейные ребра» – редко встречающаяся аномалия ортопедического характера.
- Уплотнение соединительной клетчатки в области затылочных бугров.
- Доброкачественные опухоли из жировой ткани.
За увеличенные лимфоузлы в области подмышек часто могут быть приняты добавочные дольки молочной железы, воспаление потовых желез или привычный вывих плечевого сустава.
Лабораторные исследования включают:
- ОАК с определением лейкоформулы;
- ОАМ;
- биохимическое исследование крови (общий белок, билирубин, печеночные ферменты, глюкоза, мочевина, креатинин и др.);
- исследование крови на ВИЧ, сифилис, вирусные гепатиты В, С.
Дополнительно по показаниям больному может быть назначена диагностика:
- вируса герпеса (1 и 2 типов, цитомегаловируса, вируса Эпштейна-Барр);
- токсоплазмоза, бартонеллеза, бруцеллеза, риккетсиозов, боррелиоза и других инфекций;
- аутоиммунных патологий – СКВ, ревматоидного артрита.
Также выполняется проба Манту и ИФА на антитела к туберкулезу, а также иммунохимическое исследование белков сыворотки крови и концентрированной мочи.
Методы инструментальной диагностики ЛАП:
- УЗ-исследование лимфатических узлов.
- КТ или МРТ внутренних органов.
- Цветовое допплеровское картирование.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Лечение
Лечение определяется установленным диагнозом, поэтому единого стандарта терапии ЛАП не разработано.
Консервативное лечение назначается, если доказана неопухолевая природа увеличения лимфоузлов. Если в области поражения есть очаг инфекции, проводится антибиотикотерапия.
Если же явный инфекционный очаг отсутствует, показанием к эмпирической антибиотикотерапии является сочетание следующих признаков:
- увеличение боковых шейных лимфоузлов воспалительной природы;
- возраст до 30 лет;
- недавно перенесенная острая инфекция ВДП;
- негативные результаты исследований на самые частые вероятные возбудители;
- отсутствие симптомов острой стадии воспаления (повышение СОЭ, С-реактивного белка и др,).
При каких показаниях нужно использовать пункцию лимфатического узла, смотрите в Системе Консилиум.
При обнаружении лимфаденопатий (код по МКБ – R59) неопухолевого характера рекомендуются профилактические меры, направленные на устранение факторов, являющихся причиной ее развития:
- Профилактические прививки;
- Исключение контактов с домашними животными;
- Изъятие из рациона продуктов животного происхождения без предварительной тщательной тепловой обработки;
- Соблюдение эпидемических правил перед визитами в другие регионы и государства;
- Режимы личной гигиены.
Больные с неопухолевой ЛАП должны посещать врача каждые 3 месяца с момента установления диагноза.
При абсцедирующих лимфаденитах больным показана физиотерапия. При наличии ЛАП невыясненного происхождения методы физиотерапевтического лечения, наоборот, не рекомендуется.
Смотреть список литературы

Источник
