Код мкб 10 лейкоцитурия
Общие сведения
Лейкоцитурия – это явление стойкого повышения содержания белых кровяных телец – лейкоцитов в анализах мочи. В норме у взрослых особ в зависимости от пола выявляют – 5-7 лейкоцитов у мужчин и 7-10 лейкоцитов у женщин, обнаруженных при микроскопическом рассмотрении в одном поле зрения. Повышение количества лейкоцитов может быть обильным – пиурия, умеренным и малым, а также преходящим ( код МКБ-10 — R82. Другие отклонения от нормы, выявленные при исследовании мочи).
Лейкоцитурия: что это такое?
Лейкоцитурию можно считать отклонением от нормы, показателем воспалительного процесса в организме несмотря на то, что в норме у человека также выделяются клетки-лейкоциты вместе с мочой. Лейкоцитурия в моче может развиваться 2 путями – бактериальным, то есть возникшим в результате инфекционного процесса, например, туберкулеза, либо вторым путем – абактериальным, вызванным интерстициальными процессами в тканях почек.
Массивную лейкоцитурию называют пиурией. Она похожа на гной в моче – выделения имеют гнилостный запах, становится мутными и нередко с комочками, хлопьями из живых или разрушенных лейкоцитов, бактериальных клеток. Пиурия выявляется при микроскопическом исследовании поля зрения с высоким разрешением (400) наличия лейкоцитов в осадке урины, полученной в результате центрифугирования либо в 1 мл нецентрифугированных проб мочи.
Патогенез
Лейкоцитурия как повышенное содержание лейкоцитарных клеток более 5 в одном поле зрения либо 2 тыс. на 1 мл является результатом инфекционного процесса, чаще всего бактериального, например воспаления мочевого тракта. Бывает асептической – вызванной гломерулонефритом, амилоидозом, хроническим отторжением почечного трансплантата, хроническим интерстициальным нефритом и пр.
Так, живые нейтрофилы проникают во вторичную мочу из воспаленных почечных отделов паренхимы и даже простаты. Тогда как развитию почечной лейкоцитурии способствуют различные формы почечных патологий, начиная с гломерулонефрита, острой почечной недостаточности (на ранних восстановительных этапах), тубулоинтерстициального нефрита, и заканчивая туберкулезом почек и их повреждениями, вызванными общей интоксикацией или гипоксией.
Пиурия чаще всего является признаком острой фазы или обострения пиелонефрита. Когда обострение стихает или развиваются другие патологии почек, то повышение количества лейкоцитов может быть умеренным или незначительным – чаще проявляющимся благодаря общим клиническим симптомам этих заболеваний, включая боли в пояснице, лихорадку, другие изменения биохимических анализов и дополнительных исследований. К примеру, у больных гломерулонефритом можно обнаружить высокую эритроцитурию и протеинурию в результате распада клеток крови в мочевых путях.
Классификация
В зависимости от количества выявленных лейкоцитов в моче лейкоцитурию разделяют на 2 вида:
- Микролейкоцитурия – в уроцитограмме содержится до 200 единиц в п/зр, а при макроскопическом исследовании внешний вид мочи не изменен.
- Пиурия – это значительное повышение количества лейкоцитарных клеток – свыше 200 в п/зр, которое также выражается в виде мутности мочи и образования гнилостного запаха. Кроме того, пиурия может вызвать изменения цвета урины до темно-коричневого и желто-зеленого.
При изучении уроцитограммы могут быть выявлены различные типы лейкоцитов, поэтому выделяют нейтрофильную, мононуклеарную, лимфоцитарную и эозинофильную лейкоцитурию. Все они свидетельствуют о различных типах патологического процесса и заболеваниях, начиная от инфекционного – пиелонефрит, туберкулез (при нейтрофильной), до аутоиммунного — интерстициальный нефрит, гломерулонефрит (при мононуклеарной), системный ревматоидный артрит и красная волчанка (при лимфоцитарной) либо аллергоз (при эозинофильной).
Важно! Известны случаи ложной лейкоцитурии, вызванной попаданием клеток крови как примеси к моче при вульвовагините, баланопостите, недостаточной гигиене наружных половых органов перед сбором анализов.
Причины гноя в моче
Причины лейкоцитурии обычно кроются в хронических воспалительных или аутоиммунных процессах, врожденных аномалиях и других проблемах и заболеваниях мочеполовой системы, которые в зависимости от локализации могут быть:
- Почечными – тубулярными, гломерулярными, расположенными в чашечке, лоханке, например вызванные гломерулонефритом, пиелонефритом, туберкулёзом, карбункулом почки, аномалиями расположения почек, гипоплазией, поликистозом почек, гидронефрозом.
- Внепочечными – в результате патологических процессов в мочевом канале, мочевом пузыре, уретре, например, при удвоении или пузырно-мочеточниковом рефлюксе, камнях мочевого пузыря, цистите, уретероцеле, туберкулёзе, свище уретры, уретрите, фимозе, простатите.
Симптомы
Так как повышенное содержание лейкоцитов в моче – показатель воспалительного или асептического процесса в мочеполовой системе, то чаще всего оно сопровождается:
- болезненными ощущениями во время акта мочеиспускания;
- частыми позывами мочеиспускания или наоборот их задержкой, малыми порциями разовой мочи;
- изменениями внешнего вида мочи – её цвета, запаха и прозрачности, обнаруженим гнойных включений.
Помимо этого у больного могут наблюдаться и системные симптомы:
- лихорадка;
- боли внизу живота и поясницы;
- головные боли.
Важно понимать, что боли и дискомфорт внизу живота, лихорадка, учащенные позывы и неприятный запах в туалете может быть также причиной других органов и систем, проявляясь в первую очередь, как учащение, в том числе, актов дефекации и гноем в кале.
Как выглядит гной в кале?
Многих интересует как выглядит гной в кале. В первую очередь такой симптом может быть признаком серьезного заболевания и проявляется в виде нетипичных включений в каловых массах, изменении консистенции, цвета и запаха на гнилостный. Больной может страдать от диареи или напротив — запоров, учащенных позывов к дефекации, воспаленного ануса, сильных болевых синдромов.
Важно! Причиной гноя в каловых массах могут быть венерические заболевания, гельминтозы, воспаления органов малого таза, дисбактериоз, поэтому при первых признаках рекомендовано незамедлительно обратиться к своему семейному доктору или профильному специалисту.
Анализы и диагностика
Для определения количества клеточных элементов крови, их соотношения и интенсивности выведения вместе с мочой, проводят различные пробы:
- Исследование проб суточной мочи по Аддису−Каковскому позволяет выявить скрытую лейкоцитурию, гематурию и оценить их степень преобладания, что важно для дифференциального анализа гломерулонефрита и пиелонефрита.
- Проба Нечипоренко – один из самых проверенных способов количественного определения лейкоцитов в анализах мочи (разовой средней утренней порции).
- Трехстаканная проба – позволяет определить локализацию воспалительного процесса. Для этого пациенту необходимо собрать разовую мочу в три сосуда по очереди. Если гной и хлопья обнаруживают в первом стакане, то это свидетельствует о заболевании мочевого канала, во втором — мочевого пузыря, в третьем – говорит о непосредственном поражении почек.
Чтобы определить септический или асептический тип лейкоцитурии проводят дополнительные исследования:
- наличие бактериурии (свыше 100 тыс. на 1 мл мочи ), нейтрофилов, клеток Штернгеймера — Мальбина – свидетельствует о септической природе патологии;
- повышенное содержание лимфоцитов, эозинофилов без массивной бактериемии – признаки асептической почечной лейкоцитурии.
Лечение
После проведения дифференциального анализа асептической и септической лейкоцитурии есть возможность выстроить тактику лечения предположительного мочеполового заболевания, избежав назначения и нецелесообразного приема антибиотиков.
Если обнаружен очаг воспаления, то начинают с антибиотикотерапии, подобранной с учетом чувствительности болезнетворного агента. Также параллельно могут быть назначены иммуномодуляторы, спазмолитики, витаминотерапия и физиотерапевтические процедуры.
Доктора
Лекарства
- Невиграмон – бактерицидное, бактериостатическое, антибактериальное средство, которое нужно принимать курсом 7 дней по 2-4 г в сутки, разделив на 4 раза.
- Фурадонин – синтетическое антибактериальное средство, помогающее при различных инфекционных заболеваниях мочевыводящих путей, достаточно 0,45-0,6 г в день на протяжении 5-8 суток.
- Бензилпенициллин – бактерицидный антибактериальный препарат, который может быть назначен вместе с сульфаниламидами и подобран на основе чувствительности микрофлоры. Суточная доза — 1-2 млн ЕД.
- Уросульфан – сульфаниламидный препарат, который назначают достаточно длительными курсами 2-3 нед. по 1-2 г в сутки.
Процедуры и операции
При пиелонефрите и других воспалительных заболеваниях мочеполовой системы могут быть рекомендованы тепловые процедуры:
- использование согревающих компрессов, грелок;
- диатермия поясничного отдела.
Также может быть показано оперативное вмешательство при неэффективном консервативном лечении, чаще всего при карбункуле почек, апостематозном нефрите и пр.
Гной в моче у ребенка
Лейкоцитурия у детей – симптом патологии мочеполовой системы, которая не всегда является бактериальной. Наиболее часто выявляют лейкоциты в моче при энтеробиозе, вульвите, уретрите, остром и хроническом цистите, кристалурии, пиелонефрите, интерстициальном нефрите, остром нефротическом синдроме, уринарном аллергозе, застоях мочи и даже при опрелостях.

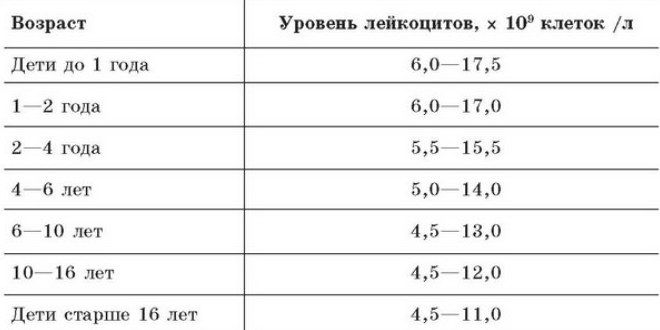
Норма количества лейкоцитов в моче у детей различного возраста
Неприятные и болезненные ощущения в области гениталий чаще наблюдаются у девочек, при этом формы цистита переходят в хронические. Их анатомическое строение, широкая и короткая уретра способствуют проникновению инфекций в мочевой пузырь. У мальчиков даже без болевого синдрома воспаление мочеполовой системы может проявляться незначительной лейкоцитурией, которую нельзя принимать за норму. У ребенка другая психология, они могут не жаловаться и быстро забывать о кратковременно возникающих неприятных ощущениях при мочеиспускании, но задача родителей во время заметить учащение позывов, болезненность при мочеиспускании, покраснения и лихорадку.
Даже небольшое раздражение слизистых наружных гениталий и мочевых каналов не имея яркой клиники, может проявиться в увеличении количества лейкоцитов в моче и быть сигналом начала патологии или уже развившейся скрытой патологии. Поэтому даже незначительные колебания урограммы опытный педиатр не должен рассматривать как норму.
Список источников
- Эрман М. В. — Нефрология, СПб, 1997.
- Ривкин А. М., Папаян А. В. Мочевой синдром. В кн.: Клиническая нефрология детского возраста. Под ред. Папаяна А. В. и Савенковой Н. Д. СПб, 2008, с. 66–76.
Источник
Рубрика МКБ-10: N39.0
МКБ-10 / N00-N99 КЛАСС XIV Болезни мочеполовой системы / N30-N39 Другие болезни мочевой системы / N39 Другие болезни мочевыделительной системы
Определение и общие сведения[править]
Инфекции мочевыводящих путей — самые распространенные бактериальные инфекции во всех возрастных группах. Заболеваемость инфекциями мочевыводящих путей составляет: среди новорожденных — 1%; среди детей дошкольного возраста — 2—3% (соотношение мальчики/девочки 1:10); среди школьников — 1—2% (соотношение 1:30); среди взрослых детородного возраста — 2—5% (соотношение 1:50); среди пожилых — 20—30% (женщины болеют чаще; исключение составляют госпитализированные больные, у которых соотношение составляет 1:1). В нижних мочевых путях постоянно присутствуют различные бактерии. Среди женщин, у которых при надлобковой пункции мочевого пузыря получают стерильную мочу, у 3/4 при посеве средней порции мочи, полученной при самостоятельном мочеиспускании, образуется более 10 000 колоний/мл. Диагностический критерий инфекции мочевыводящих путей — образование более 100 000 колоний бактерий при посеве 1 мл средней порции мочи. Однако клинические проявления инфекций часто развиваются и при меньшем содержании бактерий. Лейкоцитурия в отсутствие других симптомов не служит диагностическим критерием инфекции; она может быть обусловлена иным заболеванием, например злокачественной опухолью. Дифференциальная диагностика пиелонефрита и цистита или цистита и уретрита довольно сложна. Лабораторные исследования, например определение антибактериальных антител в сыворотке и моче, не позволяют установить, где находится источник инфекции — в верхних или нижних мочевых путях.
Этиология и патогенез[править]
Классификация
Согласно Т. Стейми (Stamey, 1980), различают четыре категории инфекций мочевыводящих путей: первичная инфекция; резистентная бактериурия; повторная инфекция (реинфекция) и возвратная инфекция (рецидив).
1. Первичная инфекция. Возбудители обычно чувствительны к большинству антимикробных средств; повторные инфекции возникают лишь у 25% больных.
2. Резистентная бактериурия — возбудитель сохраняется в моче во время лечения. Самая частая причина — неправильное лечение. Другие причины: устойчивость возбудителя к препарату, появление резистентных штаммов микроорганизмов, быстрое повторное инфицирование.
3. Повторная инфекция (реинфекция) обусловлена новым заражением через некоторое время после излечения (которое было подтверждено бактериологическим исследованием и посевом мочи). Врожденные и приобретенные аномалии мочевых путей — предрасполагающие факторы, но отнюдь не обязательные.
4. Возвратная инфекция (рецидив). Несмотря на лечение, во время которого результаты бактериологического исследования и посева мочи были отрицательными, бактерии остаются в мочевых путях. Через 5—10 сут после окончания лечения в моче появляется тот же возбудитель. Причиной часто служат мочевые камни, содержащие фосфаты магния и аммония (трипельфосфаты); врожденные и приобретенные аномалии мочевых путей; хронический простатит.
Клинические проявления[править]
Инфекция мочевыводящих путей без установленной локализации: Диагностика[править]
Собирают анамнез, оценивают клиническую картину заболевания. Физикальное исследование включает осмотр наружных половых органов, промежности, исследование прямой кишки, боковых отделов живота и органов брюшной полости, измерение АД. Проводят общий анализ мочи, посев мочи; измеряют АМК, уровни креатинина и электролитов в сыворотке. При простатите показано раздельное исследование и посев порций мочи, полученных при трехстаканной пробе с массажем и сбором секрета предстательной железы между второй и третьей порциями. Проводят рентгенологические и изотопные исследования мочевых путей, исследования уродинамики (цистометрию, сфинктерометрию и урофлоуметрию).
1. Лабораторные данные. Анализ мочи выявляет макро- или микрогематурию (вследствие воспаления слизистой) и лейкоцитурию (больше 5 лейкоцитов в поле зрения при большом увеличении, агрегаты лейкоцитов, лейкоцитарные цилиндры). Наличие активных лейкоцитов и значительное преобладание числа лейкоцитов над числом эпителиальных клеток — признаки инфекции. Лейкоцитурия — чувствительный, но неспецифический показатель. Кроме инфекций мочевых путей причиной лейкоцитурии могут быть туберкулез, опухоль, инструментальное исследование. Отсутствие лейкоцитурии не исключает инфекцию; примерно у половины женщин с бессимптомной бактериурией лейкоцитурии нет. Наличие бактерий в средней порции мочи у женщин далеко не всегда означает инфекцию мочевых путей; бактериальное загрязнение мочи может произойти при неправильном сборе или хранении образца. И наоборот, отсутствие бактерий в моче не исключает инфекцию. Клинически значимой бактериурией считается 100 000 колоний/мл — в средней порции мочи и 10 000 колоний/мл — в моче, полученной при пункции мочевого пузыря (при условии соблюдения всех правил сбора, транспортировки и культивирования образца). У больных с учащенным мочеиспусканием инфекцию нельзя исключить даже при наличии 100 колоний/мл. У 20% женщин с повторными инфекциями мочевых путей обнаруживают менее 100 000 колоний/мл. Если возбудитель — грамположительный микроорганизм, для развития инфекционного процесса достаточно 10 000 колоний/мл. Для определения очага инфекции и вида возбудителя проводят трехстаканную пробу с бактериологическим исследованием первой и средней порций мочи (бактериоскопия мазков, окрашенных по Граму).
2. Предрасполагающие факторы: обструкция мочевых путей, пороки развития, нейрогенная дисфункция мочевого пузыря, сахарный диабет, сниженный иммунитет, беременность, инструментальные исследования, сексуальная активность (у женщин), госпитализация.
3. Возбудители: Escherichia coli (в 50—80% случаев), Klebsiella spp., Proteus spp., Enterobacter spp., Pseudomonas spp., Serratia spp. (редко) и грамположительные кокки (редко).
4. Определение очага инфекции: катетеризация обоих мочеточников; промывание мочевого пузыря физиологическим раствором; выявление в моче бактерий, покрытых антителами, методом непрямой иммунофлюоресценции (положительный результат говорит в пользу почечного происхождения бактериурии); измерение титра антител в сыворотке; у мужчин — раздельное исследование и посев порций мочи, полученных при трехстаканной пробе с массажем и сбором секрета предстательной железы между второй и третьей порциями.
5. Рентгенологические исследования: обзорная рентгенография брюшной полости, экскреторная урография, микционная цистоуретрография и сцинтиграфия мочевого пузыря с 99mTc-диэтилентриаминопентоацетатом. С помощью этих методов можно выявить пороки развития, обструкцию мочевых путей, камни, инородные тела, свищи, оценить степень повреждения почечной паренхимы и скорость роста почки (особенно важно у детей с бессимптомными и повторными инфекциями).
В ходе обследования у 20—50% детей и 51% беременных обнаруживают врожденные или приобретенные аномалии мочевых путей; у 5—10% мальчиков и 1% девочек — обструкцию мочевых путей. Отклонения от нормы при микционной цистоуретрографии выявляют у 43% девочек с бактериурией, из них у 20% обнаруживают пузырно-мочеточниковый рефлюкс. У женщин с повторными инфекциями мочевых путей очень часто никакой патологии не находят.
6. Исследования уродинамики (цистометрия, сфинктерометрия и урофлоуметрия) показаны при обструкции мочевых путей и неврологических заболеваниях.
7. УЗИ и диафаноскопию брюшной полости и боковых отделов живота проводят новорожденным и грудным детям при подозрении на объемное образование.
Дифференциальный диагноз[править]
Инфекция мочевыводящих путей без установленной локализации: Лечение[править]
Лечение: антимикробная терапия, лечебно-диагностические урологические процедуры и диспансерное наблюдение в дальнейшем.
1. При первичной неосложненной инфекции женщинам и девочкам назначают 7—10-суточный курс ампициллина, ТМП/СМК, сульфаниламидов, нитрофурантоина, цефалоспоринов или метенамина манделата. Дальнейшее обследование необязательно. Снижение температуры наступает через 2—3 сут, нормализация осадка мочи — через 4—5 сут, восстановление концентрационной функции почек — через 3 нед. Неэффективность лечения указывает на обструкцию мочевых путей или устойчивость возбудителя к препарату. При неосложненной инфекции нижних мочевых путей у женщин и девочек хорошие результаты дает однократный прием большой дозы антимикробного препарата (3 г амоксициллина или 320/1600 мг ТМП/СМК внутрь).
2. После излечения повторных и возвратных инфекций для поддержания стерильности мочи показан профилактический прием антимикробных средств. Назначают ТМП/СМК (80/400 мг на ночь), нитрофурантоин (50—100 мг на ночь) или метенамина манделат (0,5—1 г 4 раза в сутки) в течение 3—6 мес.
3. При инфекции мочевых путей, осложненных обструкцией, врожденной или приобретенной аномалией мочевых путей, абсцессом или мочекаменной болезнью, необходимо хирургическое вмешательство. При остром простатите, инфекциях верхних мочевых путей (пиелонефрит), уросепсисе, тошноте, рвоте, кишечной непроходимости больного госпитализируют и вплоть до улучшения состояния (обычно на протяжении 48 ч) проводят инфузионную терапию и в/в антимикробную терапию. При первичных инфекциях применяют ампициллин, амоксициллин, цефалоспорины или ТМП/СМК. При больничных инфекциях, повторных инфекциях верхних мочевых путей и при сниженном иммунитете средство выбора — комбинация аминогликозида и бета-лактамного антибиотика (пиперациллин, мезлоциллин или цефалоспорин). Через 48 ч, после получения результатов посева и тестов на чувствительность к антибиотикам, выбирают подходящий препарат для приема внутрь и продолжают лечение 10—14 сут. При первичном пиелонефрите обычно эффективен прием внутрь фторхинолонов: ципрофлоксацина, норфлоксацина, офлоксацина или ломефлоксацина.
4. При хроническом бактериальном простатите после подтверждения диагноза антимикробную терапию проводят как минимум в течение 4 нед.
5. Новообразования нижних мочевых путей, остроконечные кондиломы, хламидийная инфекция, простая язва мочевого пузыря, инородные тела, вульвовагинит, атрофический вагинит, герпес, болезнь Крона, неспецифический язвенный колит, неинфекционный цистит (химический или лекарственный) сопровождаются симптомами, характерными для инфекций нижних мочевых путей. В этих случаях результаты посева мочи отрицательны. Всем больным показано полное урологическое и гинекологическое обследование с последующим лечением.
6. Инфекции мочевых путей во время беременности. Бактериурию выявляют у 4—6% беременных; из них только у 30% отмечаются клинические проявления инфекции. Без лечения у 20—30% развивается пиелонефрит, и ребенок часто рождается недоношенным. Назначают пенициллины, нитрофурантоин или цефалоспорины. Аминогликозиды, тетрациклины и хлорамфеникол противопоказаны. Сульфаниламиды и ТМП/СМК нельзя применять в последние 4—6 нед беременности.
Профилактика[править]
Прочее[править]
Прогноз
Спонтанная ремиссия длительностью более 1 года наблюдается лишь у 10% больных. Антимикробная терапия при правильном выборе препарата и дозы приводит к излечению почти всех больных с первичными инфекциями и более 95% больных с повторными инфекциями. Половина больных, прошедших курс лечения, и 80% больных с бессимптомной бактериурией (независимо от числа ранее перенесенных инфекций мочевых путей) впоследствии заболевают вновь, иногда неоднократно. У 5—13% девочек с повторными инфекциями, не осложненными обструкцией мочевых путей, и 13—26% девочек с бессимптомной бактериурией развивается нефросклероз. У мальчиков это осложнение встречается еще чаще, в основном в возрасте до 6 лет. У одной трети детей с инфекциями мочевых путей и 95% детей с нефросклерозом в дальнейшем возникает пузырно-мочеточниковый рефлюкс; примерно у 1% из них — артериальная гипертония и почечная недостаточность. У каждого десятого больного, нуждающегося в гемодиализе, причиной почечной недостаточности послужили инфекции мочевых путей или их осложнения.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Stamey, T. A. Pathogenesis and Treatment of Urinary Tract Infections. Baltimore: Williams & Wilkins, 1980.
Действующие вещества[править]
- Азитромицин
- Амоксициллин/клавуланат
- Ампициллин/оксациллин
- Бензилпенициллин
- Джозамицин
- Имипенем/циластатин
- Имипенем/циластатин/релебактам
- Левофлоксацин
- Меропенем
- Мидекамицин
- Нетилмицин
- Нитрофурантоин
- Офлоксацин
- Пефлоксацин
- Пипемидовая кислота
- Спирамицин
- Стрептомицин
- Сульфадиметоксин
- Сульфадимидин
- Сульфаметоксазол/триметоприм
- Тетрациклин
- Хлорамфеникол
- Цефазолин
- Цефепим
- Цефиксим
- Цефоперазон
- Цефоперазон/сульбактам
- Цефотаксим
- Цефпиром
- Цефтазидим
- Цефтибутен
- Цефидерокол
- Цефтолозан/тазобактам
- Цефуроксим
- Циклосерин
- Эртапенем
Источник
