Код мкб 10 ксантома

Ксантомы на коже – это заболевание, вызванное нарушением липидного обмена. Образования состоят из измененных клеток, содержащие жир, часто указывают на сбой работы организма. При возникновении уплотнения необходимо обратиться к врачу для проведения диагностического исследования.

Что такое и код по МКБ-10 ксантомы
Ксантома – болезнь, основным проявлением которой служат специфические доброкачественные жировики на поверхности кожного покрова. Патология развивается вследствие нарушения липидного обмена в организме человека. Симптоматические очаги – скопление жировых клеток. Специалисты провели параллель между возникновением состояния и повышенном уровне холестерина.
Проявляются в виде плоских желтых пигментных пятен, выпуклых папул, узелков. Дискомфорт, болезненность отсутствует.
Международная классификация болезней по МКБ-10 рассматривает ксантому как заболевание, вызванное нарушением обмена липопротеидов и другими липидемиями, код: Е78.2
Причины появления и симптомы
Природа возникновения не установлена. Специалисты обнаружили непосредственная связь между проявлением подобных образований с нарушением обменных процессов организма человека.
Различают наследственные и приобретенные формы. Приобретенные чаще проявляются в зрелом возрасте, группа риска: женщины. Наследственная форма развивается еще в детском возрасте, сопровождается развитием сердечно-сосудистых состояний, ишемической болезнью сердца. Заметить проявление врожденной ксантомы можно в первый год жизни ребенка.
Провоцирующие факторы:
- заболевания печени;
- почечная патология;
- алкогольная зависимость;
- сужение желчных протоков;
- сахарный диабет;
- ожирение различной степени;
- лейкоз;
- парапротеинемия;
- синдромы Тойтшлендера, Лоренса, Брука;
- атеросклероз;
- гормональный сбой.
Клиническая картина болезни заключается в появлении образований на теле. При надавливании дискомфорт не возникает. На ощупь очаги жирового скопления мягкие. Кожный покров над узелками истончается. Цвет: желтый, белый или бурый.

Виды образований
Ксантомы различаются внешним видом, формой, локализацией. Узлы располагаются в конкретной области или генерализированы – наросты затрагивают несколько зон.
Уплотнения подобного типа можно обнаружить на внутренних органах. Диагностируют ксантому пищевода или антрального отдела желудка.
Для узлов более характерно наружное проявление. Различают классификацию по видам.
Ксантелазмы
Наиболее распространенные формы проявления болезни – ксантомы и ксантелазмы.
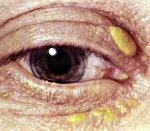
Термин «ксантелазма» используют для образований, локализующиеся в области глаз. Характеризуется появлением желтых пятен, полос и бляшек. Повышенное содержание холестерина в крови не является специфическим показателем.
Группа риска: женщины. Проблема возникает внезапно. Иногда мелкие множественные узелки сливаются в единую жировую полосу. Уплотнение не имеет тенденции к самопроизвольному рассасыванию, сохраняется на протяжении всей жизни человека. Риск трансформации в злокачественную опухоль отсутствует. При обильном разрастании жировик может перекрывать роговицу, что приводит к ухудшению зрения.
Эруптивные
Представляют собой множественные высыпания папул с выраженным желтым цветом и красным ободком. Эруптивные ксантомы распространенное явление. Преимущественно возникают на частях тела, которые задействованы при сгибании или на ягодицах, задней части бедер. Появляются внезапно, симптоматика отсутствует. Состояние можно спутать с угревой сыпью или герпетическим поражением. Для подтверждения диагноза следует обратиться к специалисту, пройти диагностику, включающею анализ на выявление сахарного диабета.

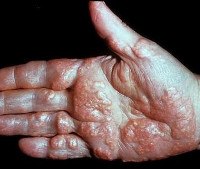
Сухожильные
Характерно появление нароста в области сухожилий Ахилла и разгибательных – на пальцах. Уплотнение плотное, подвижное, не причиняют дискомфорт. Чаще встречается как наследственное заболевание, сопровождающиеся врожденным нарушением жирового обмена, сердечно-сосудистыми состояниями, ишемической болезнью сердца. Диагностированная сухожильная ксантома является фактором, провоцирующий инфаркт миокарда.
Туберозные
Подобные образования являются результатом слияния эруптивных (множественных) узелков. В отличие от других видов в туберозных содержимое – холестерин. Размер очагов: от 1 до 5 см в диаметре. Пациенты с туберозными уплотнениями находятся в группе риска заболеваний коронарных артерий.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Различают еще несколько видов ксантом – ладонные, плоские, диффузные. На поверхности ладоней узлы проявляются как результат наследственных липидных нарушений. Плоские бляшки встречаются у людей преклонного возраста. Основное место локализации – складки кожи, ладони, подошвы ног. Проявление проблемы указывает на развитие атеросклероза. Диффузные изменения поражают несколько участков тела. Симптом часто указывает на развитие рака крови.
Как отличить под глазами сирингома или ксантома
Ксантома и сирингома схожие по клинической картине заболевания. В процессе выявления липоидной патологии специалисты проводят дифференциальную диагностику для исключения сирингомы.
Сирингома – заболевание, характеризующееся нарушением работы потовых желез и возникновением кистозных образований. Проявляется на фоне гормональных нарушений, при сахарном диабете.
Признаки, характерные для сирингомы:
- Группа риска: женщины.
- Появление на этапе полового созревания и менопаузы.
- Сирингомы возникают преимущественно на нижнем веке. Ксантомам характерно поражение обоих век.
- Форма кистозных образований выпуклая. Внешне наросты похожи на пузыри небольшого размера. На веках желтые жировики, которые указывают на ксантелазмы, чаще проявляются пятнами.
- Размер узелков не превышает 2 миллиметра.
- Папулы сирингомы не склонны к слиянию. Если возникает множественный очаг высыпания, узлы остаются независимыми друг от друга.
- Существует риск трансформации в злокачественную опухоль. Ксантома кожи век никогда не перерождается в рак.
Особенности удаления образований и прогноз лечения
Лечение ксантом предполагает удаление на поверхности кожи, выявление и устранение причины развития состояния. Использование народных средств в домашних условиях не рекомендуется без консультации доктора.
Удаление производится хирургическим или аппаратным методом:
- криодеструкция;
- лазерное иссечение;
- радиоволновая процедура;
- диатермоэлектрокоагуляция.
Устранение внешних симптомов болезни не гарантирует полного выздоровления. Для предотвращения рецидивов, нужно убрать провоцирующие факторы. Необходимо соблюдение диеты, восстановление гормонального фона, лечение заболеваний эндокринной системы, урегулирование липидного уровня. Возможно назначение средств для вывода липидов, желчи. При выполнении всех условий, прогноз терапии благоприятный.
Ксантома – болезнь, указывающая на внутренние нарушения организма. Если косметический дефект не вызывает необходимости устранения, важно помнить, что за состоянием могут скрываться серьёзные проблемы.
Статья прошла проверку редакцией сайта
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Ксантоматоз.
Ксантоматоз
Описание
Ксантоматоз. Обменное заболевание, при котором на поверхности кожных покровов и в некоторых других тканях формируются отложения липидов, главным образом холестерола и холестанола (ксантомы). Симптомами этого состояния являются желтоватые безболезненные бляшки и наросты на коже лица, нижних век (ксантелазма), конечностей и туловища без признаков воспаления. Диагностика ксантоматоза осуществляется по результатам осмотра кожных покровов, а также изучения основных показателей липидного обмена (уровня холестерина и липопротеидов в крови). Лечение разделяется на общее – коррекция липидного обмена – и местное, при котором производят удаление ксантом хирургическим путем или средствами медицинской косметологии.
Дополнительные факты
Ксантоматоз представляет собой множественные отложения липоидных веществ в коже (в некоторых случаях – в костях, твердой мозговой оболочке, сухожилиях), которые обусловлены гиперлипидемией. Одним из первых исследователей, который сумел верно описать и охарактеризовать это дерматологическое состояние еще в 1835 году, был французский врач П. Райе. Ксантоматоз кожи является лишь частью проявлений при нарушенном липидном обмене, помимо этого у больных могут наблюдаться также ксантелазмы, атеросклероз, липоидная дуга роговицы и даже пороки сердца, обусловленные отложением липидов на клапанах. Это состояние не является распространенным, может быть обусловлено, как первичными (генетическими) нарушениями, так приобретенными расстройствами метаболизма жиров. В некоторых случаях ксантоматоз обусловлен возрастными изменениями. В зависимости от типа и характера нарушений липидного обмена, это кожное заболевание может проявиться в разном возрасте – от детского и подросткового до преклонного и старческого.
Ксантоматоз
Причины
Главной причиной развития ксантоматоза является нарушение липидного обмена с развитием гиперлипидемии – состояния, при котором в крови резко увеличивается количество различных фракций липопротеидов. Такие изменения могут иметь различную природу – например, первичное расстройство метаболизма жиров имеет пять разновидностей. Каждая из них обусловлена нарушением работы определенного звена транспорта жиров и холестерина в организме, но все они имеют примерно одинаковый итог – триглицериды и холестерол в виде липопротеидов начинают накапливаться в крови, изменяя ее реологические свойства. В результате сложных процессов липиды начинают проникать в клетки и межклеточное пространство тканей кожи и сухожилий, формируя там скопления, которые визуально определяются как ксантомы. Множественное образование таких скоплений на кожных покровах и носит название ксантоматоза.
Помимо первичных или наследственных нарушений липидного обмена, ведущих к гиперлипидемии и ксантоматозу, существуют и приобретенные факторы, способные увеличивать уровень триглицеридов и холестерина в крови. К ним относят сахарный диабет, высокое поступление жиров с пищей, гипотиреоз, воспаление поджелудочной железы (панкреатит), поражение печени (тяжелый гепатит, цирроз). В некоторых случаях гиперлипидемия с развитием ксантоматоза возникает в преклонном возрасте как часть комплекса старческих изменений в организме. Как правило, вторичные, или приобретенные, формы ксантоматоза чаще встречаются у лиц старшего или пожилого возраста, тогда как первичные могут развиваться как у детей, так и у взрослых. Патогенез отложения липидов в коже при вторичных гиперлипидемиях не имеет характерных отличий.
Классификация
Сами ксантомы при этом состоянии могут иметь различный внешний вид, который во многом зависит от причин, обусловивших развитие ксантоматоза. Так, выделяют эруптивные ксантомы, которые имеют сначала красный, затем желтоватый цвет, но багровый ободок сохраняется вокруг них еще долгое время. Они имеют четкие границы и полусферическую форму. Туберозные ксантомы характеризуются симметричным образованием, имеют желтый или коричневый цвет и могут достигать довольно крупных размеров – до 2-3 сантиметров. Плоские ксантомы, выявляемые при некоторых типах ксантоматоза, представляют собой пятна или бляшки желтого цвета, довольно часто возникают на ладонных поверхностях кисти. Также в отдельные типы иногда выделяют сухожильные ксантомы и ксантелазмы – жировые отложения на веках.
Классификация такого состояния, как ксантоматоз неотрывно связана с разновидностями нарушений липидного обмена. От типа подобных расстройств зависит характер липидных образований на коже и в других тканях, возраст их развития, клиническое течение и ряд других факторов. Все причины гиперлипидемии, ведущей к ксантоматозу, делят на две группы – первичные и вторичные. Первичные, в свою очередь, подразделяются на пять разновидностей, которые характеризуются патологиями разных звеньев липидного обмена:
• Первый тип. В крови при этом наблюдается высокий уровень триглицеридов и хиломикронов. Ксантоматоз при этом состоянии представлен эруптивными ксантомами, которые могут распространяться по всему телу, но их преимущественная локализация – ягодицы и сгибательные поверхности локтей и коленей. Особенностью такой формы заболевания является самопроизвольное исчезновение липидных отложений на кожных покровах при снижении уровня триглицеридов. Ксантоматоз этого типа наиболее часто поражает детей.
• Второй тип гиперлипидемии диагностируется при одновременном повышении уровня липопротеидов очень низкой плотности и холестерола. Для этого ксантоматоза в основном характерны сухожильные ксантомы размером от нескольких миллиметров до 3-4 сантиметров, но возможны и плоские или туберозные кожные отложения липидов. Чаще всего этот типа заболевания поражает лиц старше 20 лет.
• Третий тип. При нем в крови наблюдаются аномальные формы липопротеидов (бета — липопротеиды) и высокий уровень триглицеридов и холестерола. Ксантоматоз при этой гиперлипопротеидемии характеризуется развитием плоских ксантом на ладонях и верхних конечностях, крайне редко бывают сухожильные и эруптивные скопления липидов. Может диагностироваться у лиц старше 30 лет.
• Четвертый тип гиперлипидемии характеризуется очень высоким уровнем триглицеридов и липопротеидов очень низкой плотности на фоне нормального содержания холестерола. При нем ксантоматоз развивается в виде эруптивных и туберозных ксантом различной локализации. Возраст манифестации кожных проявлений – 30-40 лет.
• Пятый тип диагностируется при высоком уровне хиломикронов и липопротеидов очень низкой плотности, а также высокой концентрации триглицеридов. Характерное для этого состояния клиническое течение ксантоматоза – многочисленные эруптивные ксантомы на фоне гепатоспленомегалии, пороков сердца и выраженного атеросклероза коронарных сосудов.
Симптомы
Таким образом, если причиной ксантоматоза выступают первичные формы гиперлипидемии, то по характеру высыпаний, возрасту больного и другим симптомам можно примерно определить ее тип. К сожалению, в отношении вторичных типов нарушения липидного обмена такой четкой взаимосвязи не выявляется. Течение ксантоматоза при этом зависит от тяжести расстройства метаболизма липидов и реактивности организма – возможно появление как одиночных ксантом небольшого размера, так и множественных отложений жироподобных веществ по всему телу диаметром до 3-4 сантиметров. В случае вторичного ксантоматоза к клинической картине заболевания всегда добавляются симптомы основной патологии, которая стала причиной сбоя обмена жиров (сахарный диабет, цирроз печени и другие).
Увеличение СОЭ.
Диагностика
Обычно в дерматологии диагностика такого состояния, как ксантоматоз, не представляет особых трудностей. Для этого используют метод осмотра кожных покровов пациента, биохимический анализ крови или исследование липидограммы, в спорных случаях могут производить биопсию ксантом для гистологического изучения. При осмотре дерматологом выявляются различные по форме, размерам и локализации образования от желтого до коричневого цвета, которые могут быть окружены багрово-красной каймой или неизмененной кожей. Они безболезненны и не вызывают у пациента никакого беспокойства, за исключением эстетического дефекта. Нередко обращает на себя внимание ожирение пациента или, наоборот, его чрезмерная худоба (при сахарном диабете первого типа).
Липидограмма указывает на высокий уровень различных фракций липидов крови – липопротеидов очень низкой плотности, хиломикронов, холестерина или триглицеридов. Увеличивается значение индекса атерогенности, что указывает на преобладание вредных фракций липопротеидов в крови больного. Сочетание гиперлипидемии и наличия ксантом на коже уже достаточно четко свидетельствует в пользу ксантоматоза у пациента. При гистологическом изучении тканей в очагах поражения определяется большое количество пенистых клеток с их преимущественной локализацией вокруг кровеносных сосудов. При окраске суданом-3 клеточные включения в них становятся оранжевого цвета, что говорит об их липидной природе. Эпидермис в области развития скоплений жироподобных веществ при ксантоматозе мало изменен, иногда отмечается незначительный гиперкератоз.
Лечение
Общее лечение ксантоматоза сводится к снижению уровня липоидных компонентов в крови и нормализации обмена жиров. Для этой цели используют как диету с низким содержанием липидов, так и специальные противоатеросклеротические препараты – например, аторвастатин. В тех случаях, когда гиперлипидемия обусловлена другим заболеванием, необходимо начинать его лечение – например, устранять гипотиреоз, гепатит, контролировать сахарный диабет. В некоторых случаях, особенно при молодом возрасте пациента, и если ксантоматоз проявлялся эруптивными ксантомами, после нормализации уровня липидов в крови кожные проявления заболевания способны самостоятельно исчезать. В других случаях ксантомы необходимо убирать хирургическими методиками, криодеструкцией, лазерным прижиганием или электрокоагуляцией.
Прогноз
Прогноз ксантоматоза напрямую зависит от причин гиперлипидемии, так как некоторые ее формы способны проявляться не только кожными симптомами, но и пороками сердца, атеросклерозом коронарных и мозговых сосудов, гепатомегалией. Ксантомы сами по себе не представляют угрозы жизни пациента и могут создавать только косметические неудобства. Прогноз относительно выздоровления и полного устранения ксантоматоза в ряде случаев благоприятный – при поддержании оптимального уровня липидов в крови новые образования не появляются, а уже сформировавшиеся можно убрать косметологическими методами. Однако если по различным причинам снова будет иметь место гиперлипидемия, то возможен рецидив заболевания.
Источник
Рубрика МКБ-10: D23.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D23 Другие доброкачественные новообразования кожи
Определение и общие сведения[править]
Сосочковая сирингоцистаденома
Синонимы: сосочковый сирингоцистаденоматозный невуc
Сосочковая сирингоцистаденома редкая незлокачественная опухоль потовых желез, характеризующаяся наличием бессимптомных, окрашенными в розовый цвет папул или бляшек с сильно изменчивым внешним видом, чаще всего в области головы и шеи.
Распространенность неизвестна. На сегодняшний день зарегистрировано около 300 случаев патологии в различных этнических группах.
Этиология и патогенез[править]
Этиология не выяснена. Не известно, происходит ли невус сосочковой сирингоцистаденомы из эккриновых или апокриновых желез. Также рассматривается роль плюрипотентных стволовых клеток.
Клинические проявления[править]
Сосочковая сирингоцистаденома обычно развивается в детском или подростковом возрасте, но иногда она присуствует и с рождения. Представляет собой, как правило, медленно развивающиеся, неспецифические, гладкие розовые папулы, часто одиночные или в виде бляшек, лишенных волос (гладких или приподнятых, обычно менее 4 см в диаметре, цвета кожи или более коричневых). Были описаны три клинических типа сосочковой сирингоцистаденомы: бляшечный, линейный тип и одиночный узловой тип.
В период полового созревания часто наблюдаются узловые или бородавчатые трансформации, а поражения могут увеличиваться в размерах и покрываться коркой. Редко встречаются линейные и сегментные варианты. Наиболее распространенной локализацией являются кожа головы и лоб (75% всех случаев поражения области головы и шеи). Кроме того могут поражаться веки, руки и подмышки, грудь, спина, живот, гениталии и область паха, промежность и нижние конечности. Сосочковая сирингоцистаденома может развиваться de novo или быть ассоциирована с сальным невусом примерно в 30% случаев или с базально-клеточной карциномой в 10% случаев. Другие сопутствующие поражения включают сальные эпителиомы, апокринную гидроцистому, прозрачную клеточную сирингому, трихоэпителиому, трубчатую апокриновую аденому и эккриновую спираденому. Возможна малигнизация.
Доброкачественные новообразования кожи неуточненной локализации: Диагностика[править]
Диагностика основана на клинике и подтверждается с помощью биопсии и гистологического исследования, которое выявляет кистозную, сосочково-канальную инвагинацию в дерму, выстланную двуслойным наружным кубическим и просветным высоким столбчатым эпителием, который связанн с эпидермисом. Характерны расширенные капилляры и плотный инфильтрат плазматических клеток. Иммуногистохимически опухолевые пятна положительно реагируют на карциноэмбриональный антиген.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает вирусные бородавки, подкожную грибковую инфекцию, линейный бородавчатый невус, гнойную гранулему, бородавчатую дискератому, инвертированный фолликулярный кератоз, а также эккриновый невус, комедоновый невус, цилиндрому и базалоидную фолликулярную гамартому.
Доброкачественные новообразования кожи неуточненной локализации: Лечение[править]
Лечение включает полное хирургическое удаление. Лазерная терапия углекислым газом может быть полезна при поражениях в анатомических областях, не благоприятных для хирургической коррекции.
Прогноз
Состояние в основном доброкачественное, но обширные поражения могут влиять на качество жизни, и не исключается трансформация в злокачественную опухоль.
Профилактика[править]
Прочее[править]
Пиломатриксома
Синонимы: обызвествленная эпителиома Малерба, пиломатрикома
Пиломатриксома — редкая доброкачественная опухоль, развивается из клеток волосяного матрикса, встречается в основном у молодых людей (обычно в возрасте до 20 лет) и характеризуется одиночной, безболезненной, твердой, подвижной, глубокой кожной или подкожной опухолью размерами 3-30 мм.
Пиломатриксома наиболее часто встречающаяся на голове, шее или верхних конечностей. Если пиломатриксома располагается поверхностно — опухоль может придавать коже сине-красный цвет.
Множественные пиломатриксомы встречаются при миотонической дистрофии, синдроме Гарднера, синдроме Рубинштейна-Тайби и синдроме Тернера.
Дифференциальный диагноз
Волосяная киста, гематома, Шпиц-невус.
Лечение
Рекомендуется хирургическое лечение.
Невус сальных желез
Порок развития, который встречается довольно часто. Обычно это продолговатое, лишенное волос новообразование с гладкой поверхностью, которое в пубертатном периоде становится бородавчатым или узловатым. Локализуется на лице или волосистой части головы. Примерно у 15% больных в зрелом возрасте из невуса сальных желез развивается базальноклеточный рак кожи и различные доброкачественные опухоли придатков кожи.
Дифференциальный диагноз
Линейный эпидермальный невус.
Лечение
Рекомендуется иссечение невуса в подростковом возрасте.
Гиперплазия сальных желез
Проявляется множественными желтоватыми, слегка возвышающимися над поверхностью кожи папулами размером 2—3 мм. В центре каждой папулы есть небольшое углубление. Типичная локализация — лоб, виски и щеки. Встречается у людей среднего возраста и пожилых.
Дифференциальный диагноз
Базальноклеточный рак кожи.
Сирингома
Доброкачественная опухоль потовых желез. Встречается преимущественно у женщин и девушек после окончания пубертатного периода. Существует вариант заболевания с аутосомно-доминантным наследованием.
Клинические проявления
Множественные папулы размером 1—3 мм локализуются чаще всего под нижним веком. По цвету почти не отличаются от окружающей кожи.
Дифференциальный диагноз
Нейрофиброматоз, синдром Горлина—Гольца, туберозный склероз. Сирингому легко перепутать с трихоэпителиомой (доброкачественная опухоль волосяного фолликула), которая внешне выглядит так же, но локализуется в центре лица и возникает несколько раньше, в период полового созревания.
Лечение
Иссечение, электрокоагуляция или криодеструкция обеих опухолей не всегда эффективны, часто наблюдаются рецидивы.
Гидраденома
Синонимы: акроспирома, светлоклеточная гидраденома, узловая гидраденома, солидно-кистозная гидраденома, сирингоэпителиома, светлоклеточная аденома потовых желез
Клиническая картина
Гидраденома — наиболее часто встречающаяся опухоль потовых желез, как правило, представляет собой солитарное образование, диаметром от 0,5 до 2 см и более, может располагаться внутрикожно, экзофитно, или смешано, состоящая из внутридермальных и экзофитных компонентов, часть опухоли может быть представлено кистой. Опухолевый узел плотноэластической консистенции на широком основании или с нечеткими границами, цвет образования может быть от цвета нормальной кожи до интенсивно красного, поверхность гладкая, может быть изъязвленной.
Гидраденома локализуется на любом участке тела, чаще на волосистой части головы, шее. Страдают лица среднего возраста, субъективно у 20% пациентов отмечается болезненность, может быть выделение из опухоли прозрачного содержимого.
Дерматофиброма
Синонимы: фиброзная гистиоцитома кожи
Дерматофиброма — плоская или слегка возвышающаяся бляшка розового или коричневого цвета, четко ограниченная, обычные размеры 0,5-1 см, предпочтительная локализация — кожа конечностей.
Гистологически опухоль состоит из вытянутых фибробластоподобных клеток и округлых гистиоцитов — макрофагов, формирующих «муаровые» структуры вокруг разветвленной сети капилляров. Гистиоцитарный компонент опухоли трансформируется в ксантомные клетки и сидерофаги. Опухоль может подрастать под эпидермис и вдаваться в подкожную клетчатку. Со временем фиброзная гистиоцитома подвергается почти полной коллагенизации.
Лейомиома кожи
Лейомиома — доброкачественная опухоль из гладко-мышечных клеток.
Классификация
— Лейомиома, развивающаяся из мышцы, поднимающей волос (пилярная лейомиома).
— Дартоидная, или генитальная, лейомиома, исходящая из гладких мышц оболочки мошонки, женских наружных половых органов или мышц, сжимающих сосок молочных желез.
— Ангиолейомиома, развивающаяся из мышечных элементов мелких сосудов кожи.
Модифицированная классификация множественных лейомиом кожи по Е.И. Фадеевой (2002):
а) наследственность:
— наследственная;
— спорадическая (ненаследственная);
б) клинический вариант:
— множественный изолированный,
— очаговый;
— смешанный;
— особые формы: по типу болезни Дарье, зостериформный вариант, по типу нейрофиброматоза.
Клиническая картина
Множественная лейомиома возникает в молодом возрасте, характеризуется появлением мелких узелков цвета нормальной кожи розового, красного или других оттенков, без субъективных ощущений. Узелки увеличиваются в размере и количестве. Первые элементы появляются на конечностях, реже — на спине, груди, лице. Болевые ощущения разной степени имеются практически у всех больных, обычно приступообразного характера, продолжительностью от нескольких минут до 1,5-2 ч. Солитарная лейомиома имеет тот же вид, но элементы значительно крупнее.
Диагностика
Диагноз ставят на основании клинических признаков и результатов биопсии.
Опухолевый узел пилярной лейомиомы четко отграничен от окружающей дермы и состоит из переплетающихся между собой толстых пучков гладкомышечных волокон, между которыми имеются узкие прослойки соединительной ткани. При окраске по методу Ван-Гизона мышечные пучки окрашиваются в желтый цвет, а соединительная ткань — в красный. Опухоль, развивающаяся из диагональных мышц, без четких границ, имеет аналогичное строение, но пучки мышечных волокон несколько тоньше, лежат более рыхло. Между мышечными пучками в скудной соединительной ткани лежат сосуды капиллярного типа, иногда с очаговыми лимфогистиоцитарными инфильтратами. Могут наблюдаться отек и дистрофические изменения. Наличие выраженной соединительнотканной стромы в безболезненных опухолях, вероятно, является одним из факторов, препятствующих чрезмерному сдавливанию нервных волокон при сокращении гладких мышц.
Ангиолейомиома состоит из густого переплетения пучков тонких и коротких волокон, располагающихся местами беспорядочно, местами в виде концентрических структур или завихрений. В ткани опухоли много клеток с вытянутыми ядрами, интенсивно окрашивающимися гематоксилином и эозином. Среди этих элементов обнаруживают много сосудов с нечетко выраженной мышечной оболочкой, непосредственно переходящей в ткань опухоли, в связи с чем сосуды имеют вид щелей, располагающихся между пучками мышечных волокон.
В зависимости от характера преобладающих сосудистых структур можно выделить четыре основных типа строения ангиолейомиомы. Наиболее часто встречается ангиолейомиома артериального типа, затем венозного и смешанного, а также малодифференцированные ангиолейомиомы, в которых определяются немногочисленные сосуды, главным образом со щелевидными просветами. В некоторых ангиолейомиомах можно видеть черты сходства с гломус-ангиомами Барре-Массона. Они характеризуются наличием «эпителиоидных» клеток, составляющих основную массу опухоли. В более поздние сроки в ангиолейомиомах можно обнаружить различные изменения вторичного характера в виде резкого расширения сосудов, разрастания соединительной ткани, приводящие к склерозу, геморрагий с последующим образованием гемосидерина.
Лечение
Показаны хирургическое иссечение, электроиссечение солитарного элемента.
Для купирования болевых ощущений показаны α-адреноблокаторы в сочетании с блокаторами кальциевых каналов: Нифедипин внутрь 10 мг 3 р/сут, длительно + Празозин внутрь 0,5 мг 3 р/сут, длительно.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источники (ссылки)[править]
Патология [Электронный ресурс] : руководство / Под ред. В. С. Паукова, М. А. Пальцева, Э. Г. Улумбекова — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/06-COS-2369.html
https://www.orpha.net
«Клиническая хирургия. В 3 т. Том 1 [Электронный ресурс] : национальное руководство / Под ред. В.С. Савельева, А.И. Кириенко. — М. : ГЭОТАР-Медиа, 2008. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970406748.html
«Патологическая анатомия [Электронный ресурс] : национальное руководство / Под ред. М.А. Пальцева, Л.В. Кактурского, О.В. Зайратьянца — М. : ГЭОТАР-Медиа, 2011. — (Серия «Национальные руководства»).»
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
