Код абсцесс яичка код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
Названия
Название: Абсцесс мошонки.
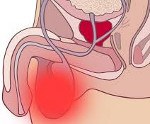
Абсцесс мошонки
Описание
Абсцесс мошонки. Капсулированный гнойный очаг в тканях мошонки. Может быть первичным или вторичным, поверхностным или внутримошоночным. Встречается редко. Развивается при инфицировании атером, хирургических вмешательствах и травматических повреждениях либо является осложнением бактериальной инфекции в области яичка и его придатка. Симптомами абсцесса мошонки являются интенсивные боли, отек, гиперемия и локальная гипертермия в зоне поражения. Наблюдаются повышение температуры тела до фебрильных цифр, слабость, разбитость, головная боль, боли в суставах и мышцах. Лечение хирургическое, требуется вскрытие и дренирование абсцесса на фоне антибактериальной терапии.
Дополнительные факты
Абсцесс мошонки – редкое патологическое состояние. Частота развития неизвестна, в литературе упоминаются единичные случаи без указаний на распространенность заболевания. Может возникать первично или развиваться на фоне других патологических процессов. Чаще всего диагностируются абсцессы мошонки, являющиеся осложнением острого гнойного эпидидимоорхита. Несмотря на достаточно поверхностное расположение гнойного очага, заболевание может представлять затруднения в ходе диагностики из-за выраженных отечно-инфильтративных процессов и разлитых болей в области обильно иннервированных мягких тканей мошонки, промежности и полового члена. Лечение абсцесса мошонки осуществляется по общим принципам гнойной хирургии. Лечебные мероприятия проводят специалисты в области андрологии и урологии.
Абсцесс мошонки
Причины
С учетом локализации выделяют поверхностные (располагающиеся в коже и поверхностных слоях органа) и внутренние или внутримошоночные (внутрияичковые и внутривлагалищные) абсцессы мошонки. С учетом причин развития различают первичные и вторичные (являющиеся осложнением другого патологического процесса) поражения. Поверхностные гнойные очаги могут быть как первичными, так и вторичными. Внутренние абсцессы мошонки обычно носят вторичный характер и возникают в результате распространения инфекции из органов мошонки, реже – из других анатомических областей. Возбудителем гнойного процесса чаще всего становятся гемолитический стафилококк, золотистый стафилококк или микробные ассоциации. Реже диагностируются абсцессы мошонки, вызванные сальмонеллами, бруцеллами, бледными спирохетами, кандидами и анаэробными микроорганизмами.
К числу местных факторов, способствующих развитию абсцессов мошонки, относят малую толщину эпидермиса, повышенную влажность кожи органа, рыхлую подкожную клетчатку, большое количество потовых и сальных желез. Из-за близости уретры и заднего прохода на кожу мошонки попадает большое количество высоковирулентных микроорганизмов, способных вызывать абсцесс. Особенности крово- и лимфоснабжения мошонки создают благоприятные условия для замедления оттока жидкости и развития выраженного отека на фоне тромбофлебита и лимфостаза. Общими предрасполагающими факторами, увеличивающими вероятность возникновения абсцесса мошонки, являются несоблюдение правил личной гигиены социально неблагополучными пациентами, а также нарушения иммунитета вследствие хронических соматических заболеваний, ожирения, сахарного диабета, злокачественных новообразований, СПИДа, наркомании и алкоголизма.
Классификация
Непосредственной причиной абсцесса мошонки у взрослых чаще всего становится гнойное воспаление яичка и его придатка. Реже в качестве причины возникновения данной патологии указывают пиодермию (гнойничковые поражения, фурункулы, карбункулы), нагноение атером, открытые травматические повреждения (колотые и резаные раны, огнестрельные ранения) и инфекцию в области послеоперационных ран. Описаны случаи, когда абсцесс мошонки у взрослых развивался при болезни Крона, параколите и остром деструктивном панкреатите в результате распространения инфекции по клетчатке забрюшинного пространства и малого таза. У детей младшего возраста причиной абсцесса мошонки иногда становится распространение инфекционного процесса от внутренних органов в мошонку через незаращенный влагалищный отросток брюшины.
Симптомы
Для абсцесса мошонки характерно быстрое развитие. У пациента возникают боли, появляется отек в области мошонки. В последующие несколько дней отмечается резкое усиление болевого синдрома и прогрессирование отека. Кожа мошонки краснеет, отмечается повышение локальной температуры. Местные симптомы абсцесса мошонки сочетаются с общими признаками гнойного процесса. Пациент жалуется на слабость, разбитость, головные и мышечно-суставные боли. Выявляется повышение температуры до 38-39 градусов.
В некоторых случаях наблюдается септический вариант абсцесса мошонки с бурным прогрессированием симптоматики и выраженными системно-воспалительными реакциями. При инфицировании грибками, бледной спирохетой и микобактерией туберкулеза может наблюдаться стертое течение с умеренным болевым синдромом и повышением температуры до субфебрильных цифр. При отсутствии лечения возможен прорыв абсцесса мошонки и дальнейшее распространение инфекции. Иногда из-за нарушений кровотока в области кожи мошонки возникают кровоизлияния с последующим образованием поверхностных очагов инфекции в пораженных тканях.
Лейкоцитоз. Нейтрофилез. Разбитость.
Диагностика
Для постановки диагноза используются данные опроса, внешнего осмотра, лабораторных анализов и инструментальных исследований. При осмотре больного с абсцессом мошонки выявляется значительная отечность, локальная гиперемия и гипертермия в области поражения. Мошонка резко болезненна при пальпации. По анализам крови определяются повышение СОЭ и лейкоцитоз со сдвигом влево. Для уточнения локализации и стадии абсцесса обычно назначают УЗИ мошонки. При подозрении на распространение инфекционного процесса из малого таза, брюшной полости или ретроперитонеального пространства используют КТ и МРТ, которые позволяют получить информацию о состоянии нескольких анатомических областей, уточнить локализацию первичного очага и пути распространения инфекции.
Лечение
Пациента экстренно госпитализируют в андрологическое или урологическое отделение. На ранних стадиях назначают антибактериальные и противовоспалительные средства. После «созревания» гнойника осуществляют вскрытие и дренирование абсцесса мошонки. При тяжелых деструктивных процессах в области яичка проводят орхиэктомию. При распространении гнойного процесса из других анатомических областей объем вмешательства расширяют. В последующем выполняют перевязки, корректируют антибактериальную терапию с учетом чувствительности микрофлоры.
Прогноз
Прогноз для жизни при абсцессе мошонки обычно благоприятный. При длительном течении заболевания возможно формирование свищей и затеков в области промежности и параректальной клетчатке. Редким, но опасным осложнением абсцесса мошонки является гангрена Фурнье – молниеносный некроз тканей мошонки. Вероятность развития летального исхода при данном осложнении по различным данным колеблется от 50 до 80%. В отдаленном периоде после абсцесса мошонки иногда наблюдается нарушение функций яичка, придатка яичка и семявыносящего протока с развитием андрогенной недостаточности или мужского бесплодия.
Источник
Абсцесс яичка: фото – такой запрос может выдать пациентам довольно устрашающую картину. Абсцесс яичка принято считать опасным заболеванием, так как при нем может возникнуть полная атрофия яичка и как следствие, работа мужской репродуктивной системы окажется явно нарушенной и тогда под вопросом будет возможность мужчины иметь собственных детей.
Таблица услуг
| Название услуги | Цена |
|---|---|
| Первичная консультация уролога-андролога | 3 190 руб. |
| Первичная консультация уролога | 2 400 руб. |
| MAR тест | 1 000 руб. |
| Спермограмма | 1 990 руб. |
| Неспецифическая стимуляция сперматогенеза III комплекс | 2 100 руб. |
| Диагностическая биопсия яичка | 20 000 руб. |
| УЗИ урологическое экспертное | 2 750 руб. |
| Исследование фрагментации ДНК сперматозоидов SCD | 7 150 руб |
| Исследование фрагментации ДНК сперматозоидов TUNEL с градиентом | 8 000 руб. |
| Исследование фрагментации ДНК сперматозоидов TUNEL без градиента | 8 800 руб. |
| УЗИ урологическое с допплерометрией | 3 300 руб. |
| УЗИ урологическое экспертное | 2 750 руб. |
Абсцесс яичка: код по МКБ – какой он? Данная всемирно известна классификация патологий развития и заболеваний присваивает абсцессу яичка или придатка яичка код 45.0 и относит его в одну категорию с орхитом и эпидидимитом. Абсцесс мошонки: МКБ-10 – это сходное состояние, которое выделяется в ту же категорию согласно классификации.
Абсцесс мошонки: причины
Абсцесс мошонки: причина появления такого состояния не одна. Существуют местные факторы, которые являются предрасполагающими к появлению абсцесса мошонки. Они представлены недостаточной толщиной эпидермиса, излишнюю влажность кожных покровов данного органа, излишнее количество сальных и потовых желез, а также рыхлость структуры подкожной клетчатки. Ввиду того, что мошонка расположена в непосредственной близости с уретрой и задним проходом, на нее постоянно попадает огромное количество микроорганизмов, способных привести к абсцессу. Существуют также некоторые особенности снабжения мошонки кровью и лимфой, ввиду чего может замедляться отток жидкости от нее и развиваться сильный отек. Кроме того абсцесс может развиться по причине того, что мужчина не соблюдает элементарные правила гигиены (но это чаще относится к социально неблагополучному населению) и имеет сниженный иммунитет. В данном случае речь идет о протекании у него сахарного диабета, нарушений функционирования щитовидной железы, ожирения, СПИДа, приверженности к наркомании и алкоголизму.
Но это еще не все причины, по которым у мужчины может появиться абсцесс яичка. Главное, что при этом происходит – это гнойное воспаление яичка или его придатка. Чтобы до этого не довести, нужно вовремя лечить разного рода нарушения функционирования мужской мочеполовой системы.
Иногда причиной появления абсцесса принято считать гнойничковые поражения мошонки, в числе которых есть фурункулы. К абсцессу также может привести сильное травмирование яичка, например резаные и колотые его ранения и появление инфекционного процесса после проведения оперативного вмешательства, скажем, по поводу крипторхизма или паховой грыжи.
Боитесь идти к врачу?
Задайте вопрос специалисту онлайн!
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Медицинская практика также указывает на случаи возникновения абсцесса при протекании у мужчины болезни Крона. В случае с маленькими детьми абсцесс яичка или мошонки может возникать из-за распространения инфекции по незарощенному отростку брюшины.
Абсцесс мошонки: лечение
При наличии такого диагноза пациента нужно срочно госпитализировать в больницу. На начальной стадии нужна противовоспалительная и антибактериальная терапия. Когда гнойник достаточно созреет, его вскрывают и полость мошонки подвергается дренированию. Если яичко было подвержено интенсивной деструкции, доктора решают провести его удаление, так как оно более нежизнеспособно.
Если гнойное воспаление успело распространиться на другие органы мочеполовой системы, будет решено расширить область проводимого оперативного вмешательства.
Прогноз после такого вмешательства как правило благоприятный. Однако может произойти образование свищей в промежности в качестве осложнения. После перенесенного абсцесса мошонки мужчина может в будущем столкнуться с неправильным функционированием яичек или придатка яичка, что, в свою очередь, может угрожать ему бесплодием.
Абсцесс яичка: операция
Лечение такой патологии, как абсцесс яичка, чаще является оперативным, а не консервативным. Причем если поражение не было слишком широким, хирурги вскроют гнойный очаг и дренируют полость органа. В отношении пожилых людей тактика сохранения органа широко не применяется ввиду того, что инфекционный процесс может пойти дальше и повлечь за собой несовместимые с жизнью последствия. В таком случае часто проводят удаление яичка.
В отношении пожилых людей тактика сохранения органа широко не применяется ввиду того, что инфекционный процесс может пойти дальше и повлечь за собой несовместимые с жизнью последствия. В таком случае часто проводят удаление яичка.
Абсцесс придатка яичка
Абсцесс яичка у мужчин – это не единственная патология гнойной природы, затрагивающая мужские половые органы. Абсцесс также может затронуть и придаток мужского яичка.
Данная патология часто является серьезнейшим осложнением долго протекающего гнойного эпидидимита. При таком диагнозе пациент будет чувствовать сильную боль и сможет заметить покраснение и отек мошонки со стороны ее поражения. При этом налицо будут клинические проявления общей интоксикации организма пациента, такие как тошнота, увеличение телесной температуры, слабость, озноб, боли в мышцах и суставах.
Для того, чтобы диагностировать данное состояние, необходимо провести первичный осмотр и пальпировать мужские половые органы. Если это будет необходимым, пациента направят на прохождение ультразвукового исследования, которое позволит узнать больше о протекании этой патологии. Иногда может стать необходимым проведение пункции. Дифференциальная диагностика должна проводиться с целью отличить абсцесс придатка яичка от инфаркта яичка и опухолей различного происхождения.
Если абсцесс был выявлен вовремя, будет проведено вскрытие очага гнойной инфекции и его последующее дренирование. Если случай будет очень тяжелым, то придется полностью удалять яичко.
Видео : Абсцесс яичка
Источник
Орхоэпидидимит – сочетанная (комбинированная) урологическая патология воспалительно-инфекционного характера. При остром развитии симптоматики приводит к значительному ухудшению качества жизни, вызывает боли и негативно отражается на сексуальной функции мужчины. При отсутствии лечения орхоэпидидимит может стать основной причиной мужского бесплодия.
Описание заболевания
Орхоэпидидимит — недуг, при котором воспаление распространяется сразу на само яичко и его придаток эпидидимис, расположенный сверху органа с переходом на его заднюю часть. В большинстве случаев в патологический процесс вначале вовлекается эпидидимис, а затем яичко, хотя иногда бывает и наоборот.
Орхоэпидидимит может носить как односторонний, так и двусторонний характер. Недуг характерен для мужчин в возрасте от 16-18 до 45 лет, то есть заболеванию подвержены все те, кто ведет насыщенную сексуальную жизнь. Но это не исключается возникновение болезни у младенцев и лиц преклонного возраста.
При остром орхоэпидидимите вся симптоматика ярко выражена. Отечность и боли настолько сильные, что мешают мужчине передвигаться, заниматься физической работой и даже носить тесное белье и брюки.
Все это вынуждает больного обратиться к врачу в самом начале развития патологии, что позволяет урологу подобрать адекватное и главное своевременное лечение.
В противном случае болезнь приводит к возникновению структурных изменений в придатках и яичке, что становится основной причиной снижения репродуктивной функции.
Код по МКБ-10 орхоэпидидимита с образованием абсцесса — N45.0. Без гнойного очага патология шифруется кодом N45.9.
Используемая классификация
По течению и основной симптоматики орхоэпидидимит подразделяется на три подвида:
- ОСТРЫЙ. Начинается остро, характеризуется интенсивным болевым синдромом. При своевременном лечении проходит в течение максимум 10 дней.
- ХРОНИЧЕСКИЙ. Хронизация воспаления происходит вследствие отсутствия лечения в острую стадию или при неправильном проведении терапии. При хроническом орхоэпидидимите велика вероятность бесплодия, возможно образование абсцесса и атипичного изменения тканей.
- АБСЦЕССИВНЫЙ. Воспаление приводит к образованию абсцесса. Лечится данная форма орхоэпидидимита только хирургическим путем.
В зависимости от типа возбудителя орхоэпидидимит может быть:
- СПЕЦИФИЧЕСКИМ. Основная причина заболевания – проникновение в половые органы мужчины возбудителей сифилиса, туберкулеза, бруцеллеза;
- НЕСПЕЦИФИЧЕСКИЙ ИЛИ ИНАЧЕ БАНАЛЬНЫЙ. Патогенная флора при данной форме – это кишечная палочка, возбудители половых инфекций, ряд бактерий.
Основные причины патологии
Орхоэпидидимит редко развивается сразу. Вначале у больного может быть орхит или эпидидимит. Термином орхит обозначают воспаление, охватывающее яичко, а эпидидимит указывает на поражение придатка.
Причин орхоэпидидимита достаточно много, среди них выделяют:
- Инфекции, передающиеся половым путем;
- Перенесенные инфекционно-воспалительные заболевания. Причем это относится как к урологическим патологиям, так и к общим системным с хроническим очагом инфекции;
- Травмы области мошонки;
- Заболевания, протекающие с нарушением циркулирования крови по сосудам малого таза;
- Несоблюдение техники манипуляции при урологических диагностических или лечебных процедурах, например при катетеризации мочевого пузыря.
Патогенная микрофлора попасть в яичко или его придаток может несколькими путями:
- Из предстательной железы или уретры по семявыводящим протокам;
- С током лимфы или крови из отдаленных очагов инфекции.
Орхоэпидидимит нередко развивается на фоне пневмонии, туберкулеза, микоплазмоза. У мальчиков воспаление может быть обусловлено распространением по организму возбудителей эпидемического паротита (свинки).
Предрасполагающие к болезни факторы
Орхоэпидидимит при вышеперечисленных причинах возникает не всегда. Выделяют группу предрасполагающих к болезни факторов, это:
- Снижение защитных сил организма;
- Общее и местное переохлаждение;
- Воспалительные урологические заболевания хронического характера. Патология нередко развивается на фоне уретрита, баланопастита, простатита;
- Затрудненное отхождение мочи на фоне аденомы, сужений уретры;
- Особенности половой жизни. Воспаление яичка и придатка часто бывает у мужчин, практикующих прерванные половые акты, занимающихся мастурбацией, анальным сексом;
- Запоры и геморрой.
Вероятность орхоэпидидимита существенно возрастает, если на организм мужчины влияние оказывают сразу несколько предрасполагающих к болезни факторов.
Микрофлора, вызывающая орхоэпидидимит
Специфические возбудители заболевания, это микроорганизмы, вызывающие венерические заболевания:
- Микоплазмы;
- Трихоманада;
- Хламидии;
- Гонококки;
- Уреаплазма.
К неспецифическим инфекционным агентам относят:
- Синегнойную палочку;
- Стафилококки;
- Стрептококки;
- Кишечную палочку;
- Клебсиеллу.
У мужчин со значительным снижением работы иммунной системы орхоэпидидимит часто вызывается грибками рода кандида альбиканс, микобактерией авиум, криптококками, токсоплазмой.
Симптомы острого орхоэпидидимита
Не обратить внимания на развитие заболевания трудно. Орхоэпидидимит начинается с сильнейших болей в области мошонки со стороны поражения.
Болевой синдром сопровождается и появлением других признаков болезни:
- Иррадиацией болей в промежность и пах;
- Изменением внешнего вида мошонки. Ткань органа разглаживается, становится блестящей, заметна отечность;
- Уплотнением яичка, что можно определить пальпаторно. Пальпация приводит и к значительному усилению болезненных ощущений;
- Повышением температуры до 38 и выше градусов.
При отсутствии лечения на второй-третий день болезни присоединяются симптомы интоксикации – вялость, разбитость, головные боли, подташнивание, снижение аппетита.
Боли и отечность мошонки при орхоэпидидимите мешают нормально двигаться, вынуждают мужчину принимать определенную позу и носить только свободное белье.
Сильный дискомфорт и значительное ухудшение качества жизни – основные причины, вынуждающие больного обратиться к урологу. И это правильно – своевременная терапия патологии позволяет улучшить самочувствие буквально за 2-3 дня, а все лечение при раннем начале терапии в среднем занимает 10 дней.
Если визит к врачу затягивать, то болезнь перейдет в хроническую форму или вызовет тяжелые по протеканию осложнения.
Симптомы хронического орхоэпидидимита
Хронический орхоэпидидимит возникает, когда лечение в острую фазу болезни не проводится или оно больным соблюдается не полностью. В яичке и придатке остается вялотекущий воспалительный процесс, при обострении которого мужчину начинают беспокоить:
- Умеренные боли тянущего или ноющего характера. Усиливаются при физической нагрузке;
- Периодическое повышение температуры тела;
- Гнойные выделения из уретры. Особенно это относится к воспалению, вызванному половыми инфекциями;
- Ухудшение качества половой жизни.
Если орхоэпидидимит вызван туберкулезной палочкой, то не исключается образование на коже мошонке свищей. Иногда хроническая форма заболевания диагностируется в тот момент, когда мужчина проходит обследование по поводу бесплодия.
Возможные осложнения
Орхоэпидидимит – крайне опасное мужское заболевание. Среди осложнений патологии наиболее тяжелыми считаются:
- Абсцесс – образование гнойника в мошонке;
- Сепсис – распространение инфекционных микроорганизмов по кровотоку. Сепсис нарушает работу жизненно важных органов и может стать причиной летального исхода;
- Склерозирование семявыводящих протоков. Является главной причиной бесплодия;
- Эректильная дисфункция;
- Инфаркт и некроз яичка;
- Злокачественное перерождение клеток яичка и придатка;
- Водянка – скопление излишней жидкости в яичке. Чаще всего это осложнение возникает при размножении хламидий;
- Переход воспаления на простату, мочевой пузырь, почки.
Этапы диагностики
Диагноз орхоэпидидимит квалифицированный уролог может выставить на основании жалоб, осмотра и пальпации органа.
Но в процессе диагностики важно установить не только само заболевание, но и его причины, степень структурных изменений, сопутствующие патологии.
Для этого пациенту назначают:
- Общее лабораторное исследование крови и мочи;
- Анализы на урогенитальные инфекции;
- Посев выделений из уретры и мазок мочи на туберкулезные микобактерии и чувствительность к антибиотикам;
- УЗИ мошонки. На орхоэпидидимит указывает увеличение размеров придатка и яичка, неоднородность тканей и участки уплотнения, выпот. При хроническом воспалительном процессе обнаруживаются очаги кальциноза;
- Допплерография. Исследование сосудов, позволяет оценить степень нарушения кровообращения и выявить дополнительную сеть кровеносных сосудов, разрастающихся со стороны поражения;
- Биопсия. Данное исследование назначается при подозрении на опухоль яичка.
В процессе диагностики также важно дифференцировать орхоэпидидимит с патологиями, имеющими сходный характер течения. Это относится к таким заболеваниям, как:
- Водянка яичек;
- Ущемленная грыжа паховой области;
- Перекрут семявыводящего протока или яичка;
- Туберкулез мошонки;
- Злокачественное новообразование;
- Аллергическая реакция с вовлечением мошонки.
После оценки всех данных обследования врач выставляет окончательный диагноз и корректирует лечение.
Способы лечения
При остро протекающем воспалении желательно лечение орхоэпидидимита начать в условиях стационара, где больной будет постоянно находиться под наблюдением врачей.
Терапия должна быть комплексной, в нее входит:
- Соблюдение режима, назначенного врачом. В первые дни больной с орхоэпидидимитом должен как можно меньше двигаться, то есть ему необходимо находиться в постели. Физическая нагрузка должна быть минимальной;
- Ношение специального белья. Плавки должны быть такими, чтобы воспаленное яичко подтягивалось кверху. Бандаж можно из мягкой ткани сделать и самостоятельно;
- Медикаментозная терапия;
- Физиолечение после устранения острой симптоматики болезни;
- Диетотерапия;
- Использование народных средств;
- Хирургическое вмешательство при необходимости.
Стабилизация самочувствия больного и отсутствие осложнений во многом определяются тем, насколько точно пациент соблюдает все предписания врача.
Некоторые мужчины с орхоэпидидимитом надеются только на помощь лекарств, игнорируя правила лечебного питания и режима. Такой подход к лечению удлиняет процесс выздоровления и снижает терапевтическую эффективность лекарств.
Антибиотикотерапия
Антибиотики используют практически при любых случаях орхоэпидидимита. При выборе препаратов предпочтение вначале (до получения анализов на чувствительность к антибактериальным средствам) отдают антибиотикам с широким спектром действия, таким как:
- ЦЕФТРИАКСОН. Антибиотик наделен широким спектром противомикробной активности. Доказана высокая эффективность препарата против устойчивых к другим антибактериальным средствам микроорганизмам;
- ДОКСИЦИКЛИН. Чаще всего при орхоэпидидимите используется в сочетании с Цефалоспорином при подозрении на инфекцию, передаваемую половым путем;
- АЗИТРОМИЦИН. Эффективен при неосложненном протекании орхоэпидидимита и при лечении хламидийного и гонорейного вида воспаления;
- БАКТРИМ. Преимущественно назначается пациентам в возрасте от 35 лет;
- ОФЛОКСАЦИН. Препарат с широким спектром действия, губительно действует на хламидии, способен проникать в ткани простаты;
- ЦИПРОФЛОКСАЦИН. Активен против стафилококков, псевдомонад, стрептококков, не действует на анаэробные бактерии.
При хламидийном происхождении орхоэпидидимита из антибиотиков чаще всего используют Эритромицин, Миокамицин, Хлорамфеникол, Рифампицин.
Вид антибактериального средства, его дозировку и продолжительность приема определяет врач. Прием антибиотиков нужно довести до конца, даже если симптомы заболевания полностью проходят на 3-4 сутки терапии.
При хронической форме орхоэпидидимита антибиотики используют длительным курсом, и часто во время лечения их заменяют.
Если установлено, что патология вызвана половой инфекцией, то необходимо назначить лечение и половым партнерам болеющего мужчины.
Использование нестероидных противовоспалительных средств
Лекарства из группы НПВС при орхоэпидидимите назначают с целью уменьшения воспаления, что приводит к снижению интенсивности болей, к нормализации температуры и к уменьшению отечности мошонки.
Названия некоторых препаратов:
- Ренселекс;
- Ксефокам;
- Мовалис;
- Ацеклофенак или его аналоги.
НВПС можно использовать и в форме ректальных суппозиториев, в таком случае препарат положительное воздействие будет оказывать и на ткани предстательной железы, уменьшая вероятность перехода на них воспаления.
Нестероидные препараты от воспаления для внутреннего употребления противопоказаны, если у мужчины с орхоэпидидимитом в анамнезе есть такие болезни, как язвенное поражение двенадцатиперстной кишки и желудка, эрозивный гастрит.
Таким пациентам для снижения интенсивности болей прописывают анальгетики.
Хирургическое вмешательство
В большинстве случаев своевременное применение антибиотиков позволяет полностью ликвидировать воспаление и избежать операции. Однако, у некоторых категорий больных с орхоэпидидимитом и при приеме антибиотиков сохраняется высокий риск осложнений.
К этой группе относят:
- ВИЧ-инфицированных;
- Пациентов с декомпенсированным сахарным диабетом;
- Пациентов в возрасте от 70 лет;
- Пациентов с эпицистостомой;
- Больных алкоголизмом и наркоманов.
Рекомендации врача не всегда соблюдают и мужчины с психологическими отклонениями. Их для лечения обязательно определяют в стационар.
При неэффективности консервативной терапии больному назначается хирургическое вмешательство, это может быть:
- Вскрытие мошонки и ее дренирование при абсцессе яичка;
- Орхоэктомия – удаление яичка.
При проведении операции берется биоматериал для гистологического исследования. В послеоперационный период проводится дополнительное лечение антибиотиками.
Диетотерапия и местное лечение
При орхоэпидидимите, особенно в острую стадию болезни, требуется придерживаться лечебного питания. Полностью рекомендуется исключить из употребления слишком соленые, острые и жирные блюда.
Свести к минимуму необходимо сладости, копчености, кислую пищу. Нельзя пить алкоголь. Полезно употреблять как можно больше жидкости.
Местное лечение орхоэпидидимита заключается в использовании холодных компрессов в первые дни лечения. Затем переходят на спиртовые компрессы, теплые примочки (из отвара цветков календулы или ромашки) и аппликации с линиментом Вишневского, этот препарат хорошо способствует рассасыванию уплотнений.
Народная терапия
Средства народной терапии при развитии орхоэпидидимита следует принимать только на фоне медикаментозного лечения.
Правильно выбранный фитопрепарат уменьшает выраженность воспалительной реакции, нормализует биохимические реакции, повышает работу иммунитета, что в совокупности позволяет быстрее восстановить нормальную работу половых органов.
Мужчинам с орхоэпидидимитом можно принимать:
- Настой грушанки. Соцветия и листья растения измельчают. Ложку столовую сырья заливают стаканом крутого кипятка, настаивают около 4-х часов. Процеживают и выпивают в течение дня;
- Сок листьев золотого уса и цветков каштана. Отжатые соки смешиваются в равном соотношении, хранят напиток в закрытой банке в холодильнике. Пьют его дважды в день по 30 капель;
- Фитосбор. Зелень петрушки, листья одуванчика, толокнянку и плоды можжевельника берут в равном соотношении, хорошо измельчают. 4 чайные ложки полученного сбора заливают полулитром кипятка, настаивают полчаса. После фильтрации напиток нужно разделить на два приема и выпить утром и вечером.
Меры профилактики
Предупредить развитие орхоэпидидимита помогут следующие рекомендации:
- Мужчинам, не имеющим постоянной партнерши, обязательно во время интимной близости следует использовать презерватив;
- При травмировании мошонки нужно получить консультацию хирурга или уролога;
- Нельзя допускать переохлаждение тазовых органов;
- Белье нужно носить только то, что пошито из натуральных материалов;
- Заболевание мочеполовой системы всегда нужно начинать лечить своевременно;
- При хронических урогенитальных патологиях врача следует посещать не менее 2-х раз в год.
Орхоэпидидимит при несвоевременном диагностировании и лечении может привести к необратимым последствиям и сильно ухудшить жизнь мужчины.
Чтобы этого не произошло при появлении первых симптомов болезни необходимо найти возможность сразу получить консультацию врача.
Источник
