Клинически излеченный туберкулез легких код мкб
Этиология и патогенез
Туберкулез — медленно развивающаяся бактериальная инфекция, которая, как правило, начинается в легких и может распространяться в другие органы. Чаще наблюдается у детей и взрослых людей старше 60 лет. Факторами риска являются перенаселенность и плохое питание. Пол, генетика значения не имеют.
В настоящее время эффективна терапия антибиотиками, но без лечения он может стать тяжелой хронической болезнью с быстрым развитием летального исхода.
Туберкулез является основной причиной смертности среди взрослого населения по сравнению с другими бактериальными инфекциями. Эта болезнь до сих пор широко распространена в развивающихся странах. В развитых государствах также высока заболеваемость, но в течение XX столетия она неуклонно снижалась благодаря успехам здравоохранения, хорошему питанию и нормальным условиям жизни населения. Однако с 1985 года заболеваемость резко возросла во всем мире. Этот новый рост обусловлен распространением штаммов туберкулезных палочек, которые развили высокую устойчивость к антибиотикам, а также увеличением ВИЧ-инфицированных и больных СПИДом, у которых сильно ослаблена иммунная система, что делает этих людей беззащитными перед инфекцией.
Большинство случаев туберкулеза вызывают бактерии Mycobacterium tuberculosis, которые передаются воздушно-капельным путем после кашля инфицированного человека. Несмотря на то что практически все люди в какой то момент своей жизни бывают инфицированы туберкулезными палочками, болезнь развивается только у малой части населения.
После попадания возбудителя заболевания в дыхательные пути вначале развивается легкая инфекция легких. Выздоровление в этом случае зависит от силы иммунной системы человека. У большинства здоровых людей эта инфекция не прогрессирует. Однако часть туберкулезных палочек откладывается в легочной ткани в латентном состоянии, и болезнь может вспыхнуть позже, при ослаблении иммунитета у данного человека. В некоторых случаях возбудитель заболевания попадает в кровь и разносится по организму. В редких случаях инфекция развивается не в легких, а в других органах.
Очень высока заболеваемость туберкулезом у людей с ослабленной иммунной системой. В эту группу риска входят пациенты, инфицированные ВИЧ, диабетики, больные, принимающие иммуносупрессанты, с хроническими заболеваниями легких, а также недоедающие люди, живущие в перенаселенных и антисанитарных условиях. В основном, самыми предрасположенными к заболеванию туберкулезом группами населения являются люди пожилого возраста и дети.
Симптомы
Могут появиться при развитии первоначальной инфекции (у большинства людей они отсутствуют):
— сухой кашель;
— общее недомогание.
Обычно в течение 2–6 недель появляются другие симптомы, но прогрессирование может идти и намного быстрее.
Поздние симптомы включают:
— персистирующий кашель с зеленоватой или желтоватой мокротой, в которой иногда видны прожилки крови;
— боль в груди при глубоком вдохе;
— одышку;
— повышение температуры;
— плохой аппетит и потерю веса;
— обильную потливость ночью;
— слабость.
Диагностика
При отсутствии лечения легочного туберкулеза возможно распространение инфекции в ткани перикарда. Помимо этого, через кровь она может проникнуть в головной мозг, кости и другие органы.
Нелегочные формы развиваются очень медленно, что сопровождаются неспецифичными проявлениями, потому так трудна диагностика этих форм болезни. Например, симптомы туберкулеза желудочно-кишечного тракта очень похожи на болезнь Крона.
При подозрении на развитие заболевания (по симптомам и результатам общего осмотра пациента) следует сделать флюорографию или компьютерную томографию, чтобы оценить поражение легких. Если кашель продуктивный, необходимо взять образец мокроты для определения вида бактерий и проведения теста на чувствительность к антибиотикам. Пока проводятся анализы, пациенту следует назначить комбинированный курс противотуберкулезных препаратов.
Иногда для получения образца легочной ткани для исследований делают бронхоскопию. Помимо этого, при подозрении на развитие нелегочных форм туберкулеза следует взять образцы тканей из других органов, чтобы исследовать их на наличие инфекции.
Людям, недавно бывшим в контакте с больными и инфицированными, необходимо пройти диспансеризацию. При этом делают флюорографию, реакцию Манту, при которой под кожу вводят вещество, выделяемое туберкулезными палочками. Место инъекции затем осматривают через 2–3 дня. Положительная реакция указывает на инфицирование туберкулезными палочками.
Лечение
При подтвержденном диагнозе больной может лечиться дома при условии удовлетворительного самочувствия. Врач назначит комбинацию противотуберкулезных лекарств, которые придется принимать минимум 6 месяцев.
Благодаря комбинированному лечению, у туберкулезных палочек не развивается резистентность к антибиотикам. Выбор лекарств зависит от тяжести инфекции, чувствительности и резистентности возбудителя к конкретным антибиотикам, а также от обширности поражения других органов помимо легких. Болезнь может поражать такие труднодоступные для лекарств органы, как кости; в этих случаях требуется очень продолжительная терапия.
При туберкулезе необходимо пройти полный курс лечения. Если пациент часто забывает принимать назначенные препараты, то имеет смысл проводить лечение в специализированных центрах под непосредственным наблюдением врача.
Следует регулярно делать флюорографию и анализ крови для мониторинга реакции и определения побочных эффектов назначенной терапии.
При строгом соблюдении режима большинство людей полностью выздоравливают. Однако при инфицировании одним или двумя штаммами резистентных туберкулезных палочек, тяжелом иммунодефиците или в случае обширных поражений туберкулез может закончиться летальным исходом.
Источник
Российская клиническая классификация туберкулеза во взаимосвязи с кодами МКБ-10 приведена в таблице ниже.
Дополнительное кодирование некоторых признаков и состояний больных активным туберкулезом
В МКБ-10 не предусмотрено кодирование ряда существенных признаков, которые используют фтизиатры нашей страны при постановке диагноза туберкулеза и определении тактики ведения больного. Для кодирования наиболее важных из них необходимо применять дополнительные знаки, которые указаны в специальных приложениях, имеющихся в статистических отделах лечебных учреждений.
МКБ-10 отличается от отечественной классификации. В связи с этим для оценки и сопоставимости результатов статистических данных по туберкулезу необходима адаптация российской классификации к международной классификации туберкулеза, так как в МКБ-10 предусмотрена другая регистрация туберкулеза.
В МКБ-10 не учитываются деструкции в легких, сочетанные поражения органов, осложнения туберкулеза, хирургические вмешательства по поводу туберкулеза и учет МБТ при туберкулезе других органов и систем.
В МКБ-10 (Женева, 1995) туберкулез включен в класс «Некоторые инфекционные и паразитарные болезни» (А00—В99). Блок «Туберкулез» в этом классе составляет разделы А15—А19, к которым отнесены инфекции, вызванные Mycobacterium tuberculosis и Mycobacterium bovis.
Раздел А15 — туберкулез органов дыхания, подтвержденный бактериологически и гистологически. В этой рубрике выделены 10 подрубрик, по которым учитываются:
0 — туберкулез легких, подтвержденный бактериологически с наличием или отсутствием МБТ (А15.0);
1 — туберкулез легких, подтвержденный только выделением МБТ (А15.1);
2 — туберкулез легких, подтвержденный гистологически (А15.2);
3 — туберкулез легких, подтвержденный неуточненными методами (А15.3);
4 — туберкулез ВГЛУ, подтвержденный бактериологически и гистологически (А15.4);
5 — туберкулез гортани, трахеи и бронхов, подтвержденный бактериологически и гистологически (А15.5);
6 — туберкулезный плеврит, подтвержденный бактериологически и гистологически (А15.6);
7 — первичный туберкулез органов дыхания, подтвержденный бактериологически и гистологически (А15.7);
8 — туберкулез других органов дыхания, подтвержденный бактериологически и гистологически (А15.8);
9 — туберкулез органов дыхания неуточненной локализации, подтвержденный бактериологически и гистологически без дополнительного уточнения (А15.9).
Раздел А16 — туберкулез органов дыхания, не подтвержденный бактериологически и гистологически. В нем выделены 9 рубрик:
0 — туберкулез легких при отрицательных результатах бактериологических и гистологических исследований (А16.0);
1 — туберкулез легких без проведения бактериологических и гистологических исследований (А16.1);
2 — туберкулез легких без упоминания о бактериологическом или гистологическом подтверждении (А16.2);
3 — туберкулез ВГЛУ без упоминания о бактериологическом или гистологическом подтверждении (А16.3);
4 — туберкулез гортани, трахеи и бронхов без упоминания о бактериологическом или гистологическом подтверждении (А16.4);
5 — туберкулезный плеврит без упоминания о бактериологическом или гистологическом подтверждении (А16.5);
6 — первичный туберкулез органов дыхания без упоминания о бактериовы-делении или гистологическом подтверждении;
7 — первичный туберкулез органов дыхания без упоминания о бактериологическом или гистологическом подтверждении (А16.7);
8 — туберкулез других органов без упоминания о бактериологическом или гистологическом подтверждении (А16.8);
9 — туберкулез других органов не уточненной локализации без упоминания о бактериологическом или гистологическом подтверждении (А16.9).
А17т — туберкулез нервной системы.
А18т — туберкулез других органов.
А19. — милиарный туберкулез, который включает пять рубрик:
0 — А19.0 — острый милиарный туберкулез одной уточненной локализации;
1 — А19.1 — острый милиарный туберкулез множественной локализации;
2 — А19.2 — острый милиарный туберкулез неуказанной локализации;
3 — А19.8 — другие формы милиарного туберкулеза;
4 — А19.9 — милиарный туберкулез неуточненной локализации.
Раздел J65 — пневмокониоз, связанный с туберкулезом. Раздел Р37.0 — врожденный туберкулез.
Раздел В90 — последствия туберкулеза
В этой рубрике пять подрубрик:
В90 — отдаленные последствия туберкулеза центральной нервной системы;
Раздел В90.1 — отдаленные последствия туберкулеза мочеполовых органов;
Раздел В90.2 — отдаленные последствия туберкулеза костей и суставов;
Раздел В90.8 — отдаленные последствия туберкулеза других уточненных органов;
Раздел В90.9 — отдаленные последствия туберкулеза органов дыхания и не-уточненного туберкулеза.
В МКБ-10 использована алфавитно-цифровая система кодирования. В ней 4-значный код, в котором первый знак обозначен буквой, а 3 последующие — цифрами. Буква — это класс болезни (в МКБ-10 — 21 класс болезней), две первые цифры — блок, 3-я цифра — отдельная нозология.
Например: А15.0 — «А» обозначает класс «Некоторые инфекционные и паразитарные болезни»; 15 — туберкулез, подтвержденный бактериологически с наличием или отсутствием роста культуры; 0 — отдельная нозология (бронхоэктазия, фиброз легкого, пневмония, пневмоторакс туберкулезной природы).
Адаптация российской классификации к МКБ-10 осуществляется введением дополнительных цифровых обозначений. Если в МКБ-10 использованы четыре знака, то более расширенное представление о туберкулезе дает дополнительное введение цифровых знаков (всего 9—10 знаков). При этом 5-й знак — форма и локализация туберкулеза, 6-й — распад, свищи и прочие деструктивные изменения, 7-й — сочетанное поражение туберкулезом различных органов, 8-й — хирургическое лечение, 9-й — неосложненное или осложненное течение и 10-й -наличие или отсутствие МБТ при туберкулезе внелегочных локализаций. Все признаки, начиная с 5-го знака, приведены в статистических кодовых словарях, составленных в соответствии с МКБ-10, а также в Приказе МЗ РФ № 109 от 21 марта 2003 г. Для туберкулеза органов дыхания предусмотрено 9 кодов, а для туберкулеза внелегочной локализации — 10.

— Рекомендуем вам также статью «Туберкулез у детей и подростков — эпидемиология, формы»
Оглавление темы «Туберкулез»:
- Характеристика специфического туберкулезного процесса
- Формулировка диагноза туберкулеза
- Классификация туберкулеза в МКБ-10 и в России
- Туберкулез у детей и подростков — эпидемиология, формы
- Туберкулезная интоксикация у детей (подростков) — механизмы, клиника
- Диагностика туберкулезной интоксикации у детей (подростков)
- Положительная проба Манту после прививки от туберкулеза (БЦЖ)
- Лечение и прогноз туберкулезной интоксикации у детей (подростков)
- Туберкулезный менингит у детей и подростков — диагностика, лечение, прогноз
- Первичный туберкулезный комплекс (ПТК) — варианты, диагностика
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Цирротический туберкулез легких.

Цирротический туберкулез легких
Описание
Цирротический туберкулез легких. Финальная стадия туберкулезного процесса, для которой типично преобладанием пневмоцирроза над специфическим поражением легочной ткани. Цирротическая трансформация легкого сопровождается одышкой, кашлем с мокротой, кровохарканьем, дыхательной и сердечной недостаточностью. Цирротический туберкулез легких диагностируется с учетом рентгеносемиотики, функциональных данных, результатов лабораторного и бронхологического обследования. В зависимости от фазы течения цирротического туберкулеза легких назначается антибиотикотерапия, специфическая химиотерапия, коррекция легочно-сердечной недостаточности. При ограниченном пневмоциррозе производится хирургическое вмешательство.
Дополнительные факты
Цирротический туберкулез легких – морфологический вариант течения туберкулезной инфекции, который характеризуют грубые рубцовые изменения в легочной паренхиме и плевре, сочетающиеся с минимальной активностью специфического воспаления. Развивается в исходе других форм туберкулеза органов дыхания; по наблюдениям разных авторов, встречается с частотой 0,1-8%. Для формирования цирротического туберкулеза легких требуется длительный срок, исчисляемый годами. При данной форме туберкулезного процесса морфологическая перестройка легочной ткани является необратимой, а в запущенных случаях возможен летальный исход. Пациенты с цирротическим туберкулезом легких подлежат коллегиальному наблюдению со стороны специалистов в области фтизиатрии и пульмонологии.
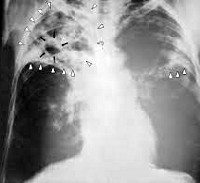
Цирротический туберкулез легких
Причины
Цирротический туберкулез легких обычно служит исходом других вторичных форм туберкулеза и редко возникает при первичном процессе. В большинстве наблюдений грубые цирротические изменения паренхимы формируются на фоне инфильтративного, фиброзно-кавернозного, диссеминированного туберкулеза легких или плеврита туберкулезной этиологии.
При инфильтративном туберкулезе легких патоморфологической основой для разрастания соединительной ткани становится воспалительный инфильтрат, в котором происходит выпадение фибрина, коллагенизация альвеолярных мембран, фиброзирование участков ателектаза. При фиброзно-кавернозном туберкулезе грубая фиброзная трансформация затрагивает стенки каверны и перикавитарную зону. При инволюции диссеминированного туберкулеза происходит соединительнотканная трансформация патологических очагов; цирротический процесс носит, как правило, диффузный двухсторонний характер. Во всех этих случаях формируется так называемый пневмогенный цирроз легкого.
У пациентов, перенесших туберкулезный плеврит, лечение с помощью искусственного пневмоторакса или хирургической торакопластики, развивается плеврогенный цирроз: при этом соединительная ткань прорастает в легочную паренхиму из утолщенной плевры. Цирротическим туберкулезом легких может осложняться туберкулез ВГЛУ, первичный туберкулезный комплекс, туберкулез бронхов. При этих формах пневмофиброз развивается в результате обтурации бронха в ателектатическом участке (чаще в язычковых сегментах левого легкого, верхней или средней доле правого легкого). Такой механизм патогенеза носит название бронхогенного цирроза.
Замещение значительных участков паренхимы соединительной тканью, деформация бронхов, облитерация сосудов, ограничение подвижности легких вследствие плевральных шварт и эмфиземы приводит к недостаточности газообмена и кровообращения, формированию легочного сердца. На фоне рубцовой ткани определяются осумкованные очаги казеоза, а также участки продуктивного воспаления. При бронхогенном варианте циррозе специфическое воспаление обычно локализовано в лимфоузлах и бронхах.
Цирротический туберкулез легких чаще диагностируется у пожилых пациентов, поскольку перестройка легочной ткани с возрастом протекает активнее. У детей пусковым фактором для развития пневмоцирроза становится своевременно нераспознанный первичный туберкулез, осложнившийся ателектазом легкого. С учетом площади поражения различают ограниченный (сегментарный, долевой) и диффузный; одно- и двухсторонний цирротический туберкулез легких.
Симптомы
Цирротический туберкулез легких протекает волнообразно, с периодами обострения неспецифического и туберкулезного воспаления. Тяжесть проявлений зависит от обширности и локализации цирротических изменений в легких. При сегментарном или верхнедолевом циррозе симптоматика обычно маловыраженная. Вне обострения имеет место незначительная одышка и периодически возникающий сухой кашель. Даже в случае активизации неспецифической бактериальной флоры, ввиду хорошего бронхиального дренажа, выраженная клиническая картина обычно не развивается.
Иное течение свойственно цирротическому туберкулезу легких с нижнедолевой локализацией или значительной площадью поражения. При нижнедолевом циррозе развивается клиника гнойного бронхита – беспокоит кашель с гнойной мокротой, нередко одышка астмоидного типа, периодически повторяется кровохарканье. Температура тела поднимается до 38°С и выше, возникает интоксикационный синдром, появляется множество влажных хрипов. В фазу обострения туберкулезного процесса присоединяются бацилловыдение и симптомы туберкулезной интоксикации. При тотальном одностороннем или двустороннем цирротическом туберкулезе легких на первый план выступает одышка, тахикардия, цианоз.
Боль в грудной клетке. Влажный кашель. Глубокий сухой кашель. Изменение аппетита. Кашель. Кровохарканье. Мокрота. Ночная потливость у мужчин. Одышка.
Диагностика
Комплекс диагностических мероприятий осуществляется пульмонологом или фтизиатром. При осмотре больных привлекает внимание деформация грудной клетки (ее уплощение, скошенность ребер, сужение межреберий, эмфизематозное расширение нижних отделов). При перкуссии над областью пневмоцирроза определяется укорочение легочного звука. Дыхание жесткое, иногда бронхиальное, постоянно выслушиваются сухие и влажные хрипы.
Основную диагностическую информацию о специфике заболевания дает рентгенография легких. На рентгенограммах обнаруживается затемнение пораженной доли или сегментов, патологически измененный участок легкого уменьшен в размерах. На фоне затемнения могут выделяться более светлые участки (бронхоэктазы, каверны). Плевра утолщена, тень средостения смещена в сторону поражения. Особенно четко описанные изменения видны на томограммах. Ранее для выявления изменений со стороны бронхов в зоне цирроза широко использовалась бронхография, однако в настоящее время ее успешно заменяет КТ легких.
МБТ в мокроте выявляются непостоянно, чаще при обострениях туберкулезного процесса. При бакпосеве мокроты, главным образом, выделяют неспецифическую микрофлору, подтверждающую активность воспалительного процесса. Туберкулинодиагностика в диагностике цирротическим туберкулезом легких не играет ведущей роли. Бронхоскопия при помогает обнаружить поствоспалительные рубцовые стенозы бронхов, гнойный эндобронхит. При проведении спирометрии определяется резкое снижение дыхательных объемов, главным образом, ЖЁЛ. Цирротический туберкулез легких дифференцируют с ХНЗЛ, саркоидозом легких, пневмокониозами, фиброзирующим альвеолитом.
Лечение
Терапевтическая тактика при цирротическом туберкулезе легких одновременно преследует несколько целей: купирование неспецифического воспаления, подавление активности специфического процесса, коррекцию легочно-сердечной недостаточности.
При обострении неспецифической микробной инфекции проводятся курсы антибиотикотерапии, санационные бронхоскопии. С целью улучшения бронхиальной проходимости назначаются бронхолитики, отхаркивающие средства, ингаляции. Вопрос о выборе схемы туберкулостатической терапии решается в индивидуальном порядке. Для уменьшения симптомов хронического легочного сердца используется оксигенотерапия, назначаются антиоксиданты, антиагреганты, возодилататоры.
Наличие ограниченного одностороннего цирроза легкого является показанием к проведению резекции легкого (сегментэктомии, лобэктомии). Это позволяет предупредить прогрессирование цирроза и возникновение осложнений: легочных кровотечений, сердечно-легочной недостаточности, амилоидоза, которые становятся причиной смерти, по меньшей мере, 3% больных. Профилактика цирротического туберкулеза легких сводится к своевременному лечению более ранних его форм.
Источник
