Классификация синдрома диабетической стопы по вагнеру
Содержание:
- Классификация синдрома диабетической стопы
- Степени диабетической стопы по Вагнеру
- Формы диабетической стопы
- Нейропатическая форма
- Ишемическая форма
- Нейроишемическая форма
- Рекомендации больным сахарным диабетом
Синдром диабетической стопы (сокр. СДС) — комплекс патологических процессов в нервной, и кровеносной системе, которые под воздействием сахарного диабета проявляются в виде деформаций, язв и деструкций в тканях нижних конечностей. Данное определение было дано ВОЗ в 1999 г., когда СДС не являлось самостоятельным заболеванием, а классифицировалось как осложнение сахарного диабета.
Исследования ВОЗ показали, что до 86% больных сахарным диабетом в течение 5 лет подвергаются риску развития СДС. Из них 5-25% обращаются за помощью к специалистам, когда болезнь перешла на опасную стадию.
До 60% всех ампутаций конечностей проводятся по причине гангренозного заражения вследствие диабетической стопы. Именно поэтому лечение и профилактика синдрома диабетической стопы должна осуществляться на ранних стадиях.
Синдром диабетической стопы: классификация
Во всем мире при диагностировании и лечении СДС врачи используют следующую классификацию:
1. Виды диабетической стопы по форме болезни и патогенезу:
- нейропатическая;
- нейроишемическая;
- ишемическая.
2. Стадии синдрома диабетической стопы: от 0 до 5-ой;
3. По наличию осложнений:
- хроническая ишемия конечностей;
- язвенные локализации;
- деформации суставной и косной ткани;
- патологические переломы и пр.
Каждый тип заболевания предусматривает свои способы консервативного, медикаментозного и хирургического лечения. Также для каждого типа врачи дают свой прогноз развития болезни.
Степени диабетической стопы по Вагнеру
Классификация по Вагнеру (Wagner шкала) применяется для оценки степени поражения стопы. В медицине данная шкала используется с 1979 г.
В качестве критериев оценки выступают три основных фактора:
- глубина поражения эпидермиса и мышечных тканей;
- степень развития инфекции;
- наличие и тяжесть гангрены.
Диабетическая стопа (классификация по Вагнеру проводится обязательно для стандартизации плана лечения) может иметь 6 стадий:
Нулевая стадия (стадия риска или преддиабетическая стопа). Признаки поражения отсутствуют, ступня визуально выглядит здоровой. Однако пациент относится к группе риска, имеет диагноз сахарный диабет. В этом случае большое значение имеют правильные профилактические меры, направленные на недопущение развития заболевания.
Во многом профилактика диабетической стопы заключается в строгом соблюдении рекомендаций врача и личной гигиены, ведении активного образа жизни, а также в ношении удобной и качественной ортопедической обуви и стелек.
Первая стадия. На коже присутствуют поверхностные локализованные язвы. Признаки инфицирования отсутствуют. На данной стадии важно начать лечение как можно раньше, чтобы не допустить распространения болезни на мягкие ткани и сухожилия.
Лечение заключается в антисептической обработке язв и нормализации количества сахара в крови.
Вторая стадия. Язвы более глубокие, поражены мышечные ткани и сухожилия. Воспалительный процесс отсутствует. Именно на этой стадии больные чаще всего обращаются к врачу.
Лечение назначается в зависимости от локализации и типа язв. Наиболее часто назначают местные мази, содержащие антибиотики. Также большое внимание врачи уделяют лечению нейропатии и сердечнососудистых заболеваний, вызывающих СДС.
Третья стадия. Язвами поражены глубинные слои кожи, мышцы, сухожилия. Пациент испытывает дискомфорт при движении, поэтому резко ограничивает свою подвижность. Появляются множественные или единичные флегмоны, абсцессы, гнойники.
На данной стадии уже не обойтись без серьезной антибиотикотерапии. Нередко требуется хирургическое иссечение пораженных тканей.
Четвертая стадия. Инфекция затрагивает кости, гангрена распространяется в области пальцев или на передней части ступни. Если своевременно не начать лечение, то гангрена распространится на здоровые ткани.
Больной нуждается в лечении антибиотиками и физиопроцедурах, помогающих восстановить нормальное кровоснабжение конечностей.
Пятая стадия. Гангрена всей стопы. Для спасения жизни пациента осуществляется ампутация конечности.
Диабетическая стопа по Вагнеру не учитывает происхождение язв и форму их инфицирования. Между тем инфекция может быть очень разной. Наиболее часто встречается заражение грибком, кишечной палочкой, сальмонеллой, стрептококками, гонококками и пр.
Формы синдрома диабетической стопы
У 66% пациентов с СДС встречается нейропатическая диабетическая стопа, ишемическая форма — у 10%. Остальные страдают смешанной — нейроишемической формой, которая сочетает симптомы нейропатии и сосудистых заболеваний. Рассмотрим формы диабетической стопы, их признаки и методы лечения более подробно.
Нейропатическая форма диабетической стопы
Данная форма СДС является одним из симптомов нейропатии, которая возникает на фоне сахарного диабета. Основная причина нейропатии — расстройство вегетативной нервной системы нижних конечностей. Поражение нервов приводит к нейротрофическим язвам, которые нередко инфицируются и воспаляются.
К первым признакам нейропатической стопы относят:
- снижение или полное исчезновение чувствительности стоп;
- привычная обувь становится неудобной, появляются мозоли, натертости, натоптыши;
- ноги отекают независимо от количества выпитой жидкости;
- кожа ног становится очень сухой, шелушится;
- появляются вросшие ногти;
- парестезии различных типов (ощущение онемения, «ползание насекомых», дрожь, покалывание, синдром беспокойных ног и пр.).
При появлении этих признаков необходимо немедленно обратиться к врачу для диагностирования начальной стадии СДС и профилактики ее дальнейшего развития. В качестве профилактических мер врачи назначают диету, нормализующую метаболические процессы и уровень сахара, а также физиопроцедуры для улучшения кровообращения.
Большое значение имеет соблюдение правил гигиены, а также регулярное ношение удобной обуви. Обязательно нужно использовать стельки для разгрузки стопы.
Если болезнь не лечить, то на коже появятся язвы, кости стопы деформируются. В этом случае лечение будет зависеть от стадии и характера поражений.
Как правило, диабетическая стопа нейропатическая форма лечение имеет комплексное и включает в себя:
- местные антибактериальные мази;
- прием антибиотиков, при наличии инфекции, поразившей глубокие слои эпидермиса;
- эффективное обезболивание;
- физио- и гирудотерапия;
- лечебная физкультура;
- подиатрический уход;
- ношение специальной обуви и разгружающих стелек.
- прием лекарств от нейропатии.
Нейропатическая диабетическая стопа, стадии которой встречаются у пациентов любого возраста, при соблюдении рекомендаций врачей успешно лечится.
Обязательна личная гигиена, цель которой – не допустить развитие вторичной инфекции. Для этого необходимо ежедневно осматривать ступни ног на предмет наличия признаков заболевания. Мыть ноги необходимо 1-2 раза вдень. Для устранения сухости использовать подходящий питательный крем.
Ишемическая форма диабетической стопы
Ишемическая форма развивается при наличии заболеваний сердечной мышцы и сосудов. Сосуды конечностей функционируют неправильно, в результате чего развиваются следующие симптомы:
- постоянно холодные ступни ног;
- синюшность пальцев;
- сильные боли;
- вздутые сосуды и пр.
Если не лечить основное сердечнососудистое заболевание, то на ногах появятся язвы и флегмоны, поэтому лечение направлено на нормализацию кровообращения в нижних конечностях, а также на устранение кожных проявлений.
Эта форма СДС встречается без нейропатии достаточно редко. Намного чаще больные сахарным диабетом имеют смешанную форму СДС.
Нейроишемическая форма диабетической стопы
Принятая в медицине классификация диабетической стопы рассматривает нейроишемическую форму как сочетание нейропатической и ишемической форм. Действительно, данному типу СДС присущи признаки обоих форм. Это обусловлено тем, что больные диабетом в 75% случаев имеют заболевания сердечнососудистой системы.
Синдром диабетической стопы (Вагнер именно на основе нейроишемической формы описывал стадии заболевания) характеризуется агрессивным быстрым течением. Образовавшиеся на коже ступней язвы быстро распространяются на соседние ткани и проникают в глубокие слои эпидермиса, затрагивая суставы и кости. Очень часто присоединяется грибковая или бактериальная инфекция, а проблемы с кровообращением приводят к некрозу (отмиранию) тканей.
Также стоит знать, что диабетическая нейроишемическая стопа почти всегда сопровождается отеками, вследствие чего возникают деформации ступней, изменяется походка и пациент начинает вести малоактивный образ жизни, что негативно сказывается на течении болезни.
Нейроишемическая форма синдрома диабетической стопы лечится в зависимости от стадии заболевания:
- На 0-1 стадии применяются местные антисептические мази. Важнейшее значение имеет правильная разгрузка стопы. Для этого врачи-подиатры рекомендуют использовать специальные стельки при диабете. Регулярное ношение стелек способствует снижению давления на ноги и равномерному распределению нагрузки. Использование стелек также препятствует появлению натертостей и мозолей, что является эффективной профилактикой появления язв.
- На 2-3 стадии проводится лечение антибиотиками. Используется физиотерапия для восстановления нормального кровообращения.
- 4-5 степени диабетической стопы требуют обычно оперативного удаления пораженных тканей. Процесс восстановления после оперативного вмешательства достаточно длительный и болезненный. При восстановлении двигательной функции важно не допустить деформации ног. Для этого используются все товары для диабетической стопы, помогающие сформировать правильное положение и снизить нагрузку на ноги.
Рекомендации больным сахарным диабетом
Как видите, СДС является опасным заболеванием, которое лучше предотвратить, чем лечить. Если у вас диагностировали сахарный диабет, необходимо внимательно следить, не появились ли симптомы диабетической стопы. При обнаружении признаков СДС нужно незамедлительно обращаться к специалистам.
Также больным сахарным диабетом рекомендуется:
- следить за уровнем сахара в крови;
- принимать лекарства, назначенные врачом;
- правильно стричь ногти, не допуская их врастания;
- ежедневно осматривать ступни на предмет признаков СДС;
- вести здоровый и в меру подвижный образ жизни;
- соблюдать правила гигиены;
- носить стельки для разгрузки стопы.
Соблюдение этих рекомендаций, а также постоянное наблюдение у врача-подиатра или эндокринолога помогает выявить СДС на начальной стадии и не допустить появление осложнений.
Источник
Одно из осложнений диабета – диабетическая нейропатия. Это расстройство в сочетании с патологическими изменениями в мелких и крупных сосудах приводит к развитию синдрома диабетической стопы.
Что такое диабетическая стопа, как это выглядит?
Синдром диабетической стопы определяется как деструкция мягких тканей, костей и суставов в итоге приводящая к гнойно-некротическим процессам.
Стопа диабетика проявляется у 25% больных, является основной причиной ампутации нижних конечностей. Именно этот фактор определяет нетрудоспособность и смертность у больных сахарным диабетом.
Диабетическая стопа – это ступня, на которой появились настораживающие симптомы. Повреждения в этой области могут долго оставаться незамеченными, потому что диабет приводит к поражению нервных окончаний, при этом нарушается болевая чувствительность. В результате на ногах часто образуются ранки, которые не ощущаются, но впоследствии в этих местах образуются язвы.
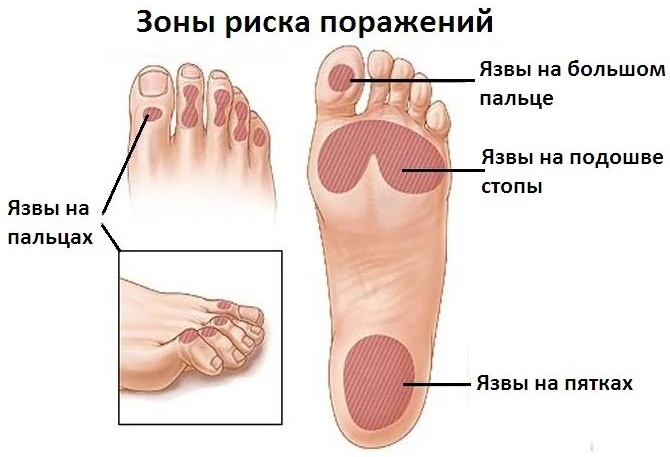
Развивающиеся язвы трудно поддаются лечению, подвержены рецидивам, носят хронический характер.
Факторы риска
При диабете аномально повышенный уровень глюкозы со временем приводит к повреждению нервов, артерий, что отражается на ногах. Получив простой порез, царапину и оставив её без внимания и лечения, больной диабетом рискует вызвать осложнения.
Факторы, которые способствуют развитию проблем с ногами:
- Нейропатия:
- периферическая полинейропатия способствует деформации стопы, приводит к потере чувствительности в этой области, повышает риск возникновения гнойно-некротических поражений.
- Нейроостеоартропатия, при которой разрушаются отдельные участки кости, суставов, под влиянием остеосклероза, остеопороз,
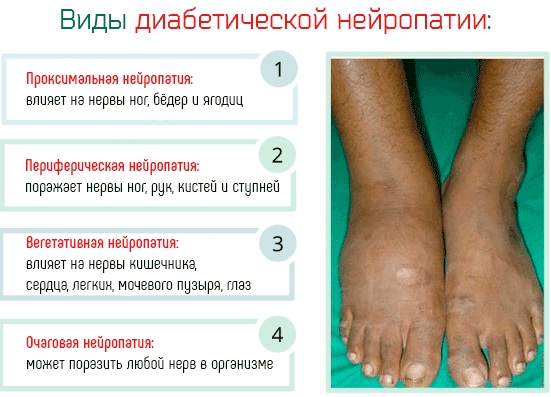
- Ишемия. Поражение сосудов при диабете затрудняет ток крови, отчего возникает ишемия отдельных участков тканей.
- Грибковые инфекции.
Любой человек может получить травмы, порезы и ссадины, но у людей, больных диабетом, все вышеперечисленные причины в совокупности или по отдельности приводят к плохому заживлению ран.
Поражение автономной нервной системы у больных диабетом способствует сухости кожи, образованию трещин.
Стопа диабетика, тёплая на ощупь, становится уязвимым местом для образования ран. У людей, больных диабетом, снижена моторная функция, способность ощущать взаимное расположение частей тела относительно величины прилагаемого усилия.
Это ведёт к образованию на подошве стопы участков с высокой нагрузкой и давлением во время ходьбы, положения стоя. На этих участках происходит утолщение эпидермиса, саморазрушение мягких тканей, подкожные кровоизлияния и в результате образуется язвенный дефект.
Классификация по Вагнеру
В современной медицине имеется ряд классификаций синдрома диабетической стопы.
По классификации Wagner заболевание имеет 5 стадий развития:
| Степень 0 | Кожа нетронутая, но имеются признаки риска развития синдрома диабетической стопы (трещины, сухость, снижение чувствительности). |
| Степень I | Язва поверхностная, образованная на фоне нормального кровотока, но начавшийся процесс захватывает дерму, поверхностный эпидермис. |
| Степень II | Инфекция охватывает кожный покров, подкожную клетчатку, мышцы, процесс может идти как с признаками ишемии, так и без них. |
| Степень III | Язва глубокая, которой охвачены сухожилия, костная ткань, имеются признаки ишемии и инфекции. |
| Степень IV | Влажная или сухая гангрена, сопровождающаяся некрозом слоёв тканей на отдельном участке, например, пальце ноги. |
| Степень V | Сухая или влажная гангрена, захватившая большую часть или всю стопу. |
Язвенные дефекты стопы могут быть следствием снижения кровотока, повреждения, травмы, незамеченными на фоне снижения чувствительности.
Симптомы нейропатической, ишемической, нейроишемической формы патологии
Диабетическая стопа – это синдром, клиническая картина которого развивается в соответствии с одной из форм:
- ишемической;
- нейропатической;
- смешанной.
Ишемическая форма происходит по причине закупорки сосудов и последующего некроза тканей.
Сопутствующими факторами являются:
- артериальная гипертензия;
- ишемическое заболевание сердца;
- атеросклероз;
- многолетнее пристрастие к табаку.
Синдром проявляется полным посинением (цианозом) конечностей или только части, выраженной болезненностью в ногах. Прогрессируя, процесс охватывает большую часть кожной поверхности, на которой впоследствии появляются язвы.
 Диабетическая стопа
Диабетическая стопа
Язвенные поражения, расширяясь и углубляясь в ткани, быстро захватывают всё новые участки кожи, особенно те, где которых кровоток минимален. Кожа становится на ощупь влажная, холодная, приобретает синеватый оттенок.
Кожная чувствительность при ишемической форме сохраняется, но пульсация в периферических артериях снижена или вообще не прослушивается. В тех местах, где отсутствует кровоток, развивается некроз ткани, в последующем – гангрена, которая приводит к ампутации.
Нейропатическая форма проявляется как следствие деформации, сдавливания, инфицирования тканей. Язвы возникают в тех местах стопы, на которые приходится наибольшая нагрузка, исходящая от веса тела. Эта форма характерна для людей моложе 40 лет, имеющих стаж заболевания диабетом 5 и более лет. Диагностируется у 65% заболевших, особенно распространена она лиц, имеющих пристрастие к алкоголю.
Язвы возникают в местах повышенного давления. При этом эпидермис уплотняется не только на стопе, но и межпальцевых пространствах.
Пораженные участки реагируют на пальпацию болью, в этих местах ощущается покалывание, чувство жжения. Нередко присутствуют сильные ночные боли в области ног.
Кожа в местах поражения сухая, тёплая на ощупь, в области периферических артерий ощущается пульсация. Кожная чувствительность понижена – больные не ощущают перемену температуры, вибрацию и боль. К этим симптомам присоединяются ослабленные коленные рефлексы, атрофия мышц, деформация стопы. Врачами в таких случаях диагностируется остеоартропатия.
Нейроишемическая или смешанная форма включает в себя комбинацию признаков ишемической и нейропатической формы. При этом происходит поражение нервов и кровеносных сосудов. Этот вид наиболее опасен, а ведущий симптом будет зависеть от того, какая форма синдрома превалирует.
Поскольку нервы поражены, то происходит полное отсутствие чувствительности. По этой причине больные обращаются за врачебной помощью поздно и приходят уже на той стадии, когда язва увеличилась в размере, а в тканях развивается необратимый процесс. В таких случаях медикаментозное лечение не приносит успеха.
Обследования при диабетической стопе
Диабетическая стопа, как одно из осложнений сахарного диабета, предполагает лечение диабета, которое достигается лекарственной терапией и переходом больного на специальную диету. Основная роль отводится ранней диагностике.
Она направлена на выявление начальных признаков повреждения сосудистой системы, периферической нервной системы, костных структур и мягких тканей. Основная её роль – это предотвращение ампутации конечности.
Ультразвуковая диагностика
Больным с отсутствием пульсации в периферических артериях проводят УЗИ.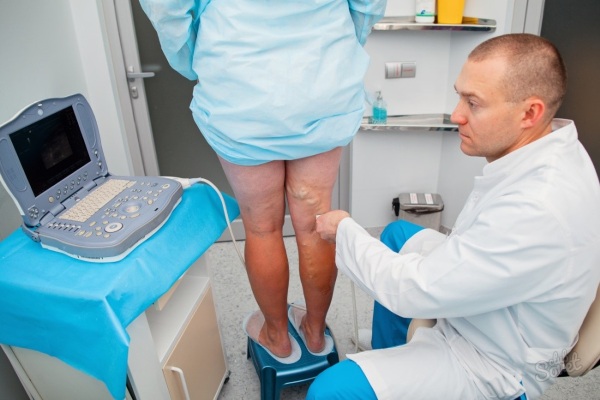
Диагностика с помощью ультразвука проводится при постановке диагноза ишемической формы. При этом определяется лодыжечно-плечевой индекс, оценивается тяжесть ишемии конечности, прогноз заживления ран.
Лучевая диагностика
Для подтверждения нейроостеоартропатии проводится МРТ. С её помощью просматриваются изменения мягких тканей и костей, область гнойно-дистрофических изменений. Ультразвуковая допплерография назначается для отслеживания кровотока через вены нижних конечностей.
Рентген
Рентгенография показана для определения состояния стоп и голеностопных суставов в прямой и боковой проекции. С помощью этого метода с высокой достоверностью определяются очаги остеомиелита.
Другие исследования
Для постановки диагноза врачу часто бывает достаточно осмотра стопы. При этом учитывается состояние кожи, деформация стопы, язвенные дефекты.
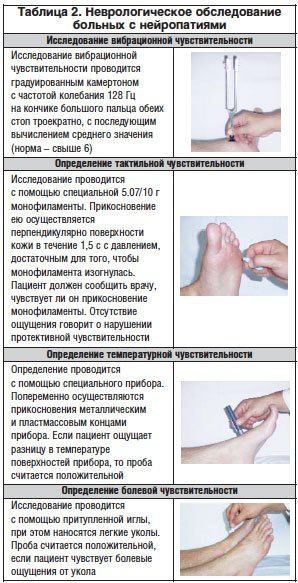
Часто применяется метод пальпаторной оценки пульсации в области тыльной артерии стопы.
Для оценки тактильной чувствительности, нарушение которой наступает в случае периферической нейропатии, проводится тест с помощью прибора монофиламента.
Необходима лабораторная диагностика:
- состояния липидного и углеводного обмена у больного;
- бактериологическое исследование язвенной ткани для определения микрофлоры.
Как избежать операции при диабетической стопе?
Если имеются противопоказания к оперативному вмешательству, то лечение ограничивается назначением антибиотиков. Самая опасная стадия ситуация – это развитие гангрены. В таком случае операции по ампутации не избежать.
Обработка трофической язвы
Чтобы избежать осложнения и развития синдрома необходимо при малейших повреждениях ног показаться врачу. Появившиеся ранки следует промывать дезинфицирующим раствором диоксидина 1%, мирамистина 1% или фурацилина 0,02%. Использовать йод, зеленку или марганцовку нельзя. Обработанный участок следует закрыть стерильной повязкой.
Разгрузка конечности
Основным условием заживления трофической язвы остаётся устранение нагрузки на неё. Разгрузка должна быть постоянной, а метод избирается в зависимости от места расположения язвы и других индивидуальных факторов.
Используются для этого:
- постельный режим;
- разгрузочный «полуботинок»;
- кресло-каталка;
- костыли;
- лангеты иммобилизирующие:
Хорошие результаты показывает метод разгрузки конечности технология Total Contact Cast (ТСС). Методика заключается в наложении полужёсткой разгрузочной повязки, сделанной из полимерных материалов, затрагивающей стопу и голень.
Подавление инфекции
Больному назначается курс:
- антибиотиков: Цефтриаксон, Офлоксацин;

- препаратов альфа-липоевой кислоты: Эспа-липон, Берлитион;
- лекарственных средств, улучшающих кровоток; Нормовен, Актовегин.
Компенсация уровня глюкозы
Наличие высокого уровня глюкозы в крови влияет степень заживления язв, поэтому интенсивный контроль уровня глюкозы в крови необходим. Для поддержки нормального уровня сахара эндокринолог подбирает определенную дозу инсулина.
Отказ от вредных привычек
Многие вредные привычки влияют на уровень сахара в крови:
- В первую очередь следует отказаться от курения, поскольку оно затрудняет поддержание правильного уровня сахара в крови.
- Отказаться от лекарств, которые могут повысить уровень глюкоза: диуретиков, лекарств, влияющих на уровень артериального давления.
- Избегать стрессов, которые повышают уровень гормонов. Расщепление глюкозы при этом замедляется, происходит её повышение.
- Неполноценный отдых, сон меньше положенного времени, влияют на уровень глюкозы, расщепление её при этом замедляется.
Лечение сопутствующих заболеваний
Основной причиной развития сопутствующих заболеваний является высокий уровень глюкозы. Процессы, которые при этом происходят в организме, сначала влияют на повреждение мелких кровеносных сосудов, затем более крупных, что, в итоге приводит к поражению нервной системы.
Диабетическая нейропатия – одно из самых распространённых сопутствующих заболеваний. Лечение её проводится с помощью симптоматической терапии. Повреждение стенок кровеносных сосудов приводит к риску развития тромбоза и поражению периферических артерий.
Это влияет и на мелкие почечные сосуды, капилляры. На этом фоне происходит ухудшение механизма детоксикации. Повреждение почек встречается у многих больных сахарным диабетом.
Лечебная гимнастика
Эффективность регулярной физической нагрузки на фоне компенсации диабета оказывает такое же воздействие, как и лекарственные препараты.
Гимнастика для ног:
- Сгибание и разгибание пальцев ног. Выполняется не менее 10 раз на каждой ноге.

- Попеременное поднимание и опускание ноги с носка на пятку. При подъёме носка пятка должна оставаться на полу. Выполнять 10 раз.
- Выполнение круговых движений пятками, держа при этом носки на полу.
- Разведение пальцев с задержкой на 4–5 сек. и возвращение в исходное положение.
Гирудотерапия
Для тех, кто практикует нетрадиционные методы лечения, предлагается способ гирудотерапии. Положительный эффект замечен на первоначальной стадии заболевания. Методика помогает многим приостановить разрушительный процесс и активизировать восстановление. Курс лечения составляет 10 сеансов.
Массаж
Будет полезен и массаж стоп, его проводят в области голеностопного сустава и ахиллова сухожилия.
Ортопедическая обувь
Необходимо приобрести специальную обувь, ортопедические стельки, которые обеспечивают амортизацию при ходьбе. Главное, чтобы стопа на «билась» о твёрдую поверхность.
Диета
Для контроля глюкозы в крови следует следить за продуктами, которые включаются в рацион. Есть следует в меру. Продукты, в которых содержится много углеводов, приводят к росту сахара в крови — например, белый рис, макаронные изделия, а также продукты с высокой степенью переработки или жареные продукты. Некоторые фрукты с высоким содержанием сахара, такие как бананы тоже вредны.
Выбирать следует хорошие углеводы, содержащиеся в цельнозерновом хлебе и крупах, необработанном зерне, бобовых, макаронах из цельной пшеницы, коричневом рисе, фруктах, содержащих мало сахара, овощах.
Уход за ногами при диабете
У многих больных сахарным диабетом снижено зрение. Это представляет определённые трудности при обработке ногтей. Подстригая их, многие травмируют ногтевое ложе, а любая микротравма может закончиться гангреной.
- Ногти следует перед процедурой распарить в тёплой воде, сделать смягчающую ванночку.
- После распаривания можно использовать пемзу или специальную щётку для пяток. Но ни в коем случае нельзя растирать кожу до крови.
- Мыть ноги 2 раза в день тёплой водой, после чего насухо промокать, но не вытирать.
- Ежедневно тщательно осматривать кожу, не применять пластыри, тесную обувь, не ходить босиком.
- Не пытаться самостоятельно удалять натоптыши, мозоли, делать это должен специалист.
Новые методы лечения
Существуют новые методики лечения, но, к сожалению, не все они достаточно хорошо изучены. Некоторые из них внедрены в отдельных зарубежных клиниках.
- биомеханический метод;
- лечение стволовыми клетками;
- экстракорпоральная ударно-волновая терапия;
- методика лечения с помощью плазменной струи;
- экзогенные факторы роста и цитокины.
Народные средства
Диабетическая стопа – это серьёзное расстройство, которое может закончиться печально. Поэтому прежде чем приступать к самолечению, следует проконсультироваться с врачом.
Что делать нельзя:
- Использовать раствор марганца при обработке ран, от него может быть ожог.
- Нельзя прикладывать растворы на спирту, водке, коньяке, от них можно получить ожог и сформировавшийся струп, под которым язва не заживает.
- Химический ожог можно получить в случае применения Димексида.
- При чистых язвах или ранах нельзя применять перекись водорода, йод.
- Запрещается применять линимент по Вишневскому, ихтиоловую мазь.
- Облучать рану ультрафиолетом.
- лечить рану в ванночках с хозяйственным мылом,
- Смачивать язву или рану инсулином.
Растительные средства, обладающие антимикробными и противовоспалительными свойствами, действующие положительно на раны:
Астрагал:
- Взять 1 ст. л. травы, развести в 200 мл воды.
- Смесь прокипятить, дать отстояться, затем процедить.
- Вылить в ёмкость, разбавив тёплой водой до 2 л.
- Поместить ноги в ёмкость на 10–15 мин.
Календула:
- В 500 мл воды добавить 3 ст. л. цветов календулы.

- Вскипятить, дать настояться в течение 10–15 мин., перелить в емкость.
- Опустить ноги на 15 мин. в раствор.
- Повторять процедуру каждый вечер.
Кокосовое масло и витамин Е:
- Смешать содержимое 1 капсулы витамина с 3 ст. л. масла.
- Втирать раствор лёгкими массажными движениями в область поражения.
Операции
Проводятся операции по регенерации кровотока:
- тромбартерэктомия;
- дистальное шунтирование in situ;
- чрескожная транслюминальная ангиопластика.
На более поздних стадиях лечения проводятся хирургические операции:
- аутодермопластика язвенного эффекта;
- некрэктомия.
Прогноз и осложнения
Диабетическая стопа – это крайне опасный синдром. Если не поддерживать уровень гликемии, не соблюдать правила профилактики, то риск развития трофических язв повышается. Отсутствие лечения, инфицирование язвы, всё это приведёт к гангрене и последующей ампутации конечности.
Люди с диабетом должны придерживаться несложных мер профилактики: поддерживать ноги в чистоте, осматривать их на предмет повреждений, носить поддерживающую обувь. Это необходимо, чтобы минимизировать риск возникновения серьёзного осложнения – диабетической стопы.
Оформление статьи: Владимир Великий
Видео про диабетическую стопу
Доктор Мясников о диабетической стопе:
Источник
