Кератоконъюнктивит код по мкб
Рубрика МКБ-10: H16.2
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H15-H22 Болезни склеры, роговицы, радужной оболочки и цилиарного тела / H16 Кератит
Определение и общие сведения[править]
Нейротрофическая кератопатия
Синонимы: нейротрофический кератит
Нейротрофическая кератопатия — редкое дегенеративное заболевание роговицы, характеризующееся снижением или потерей чувствительности роговицы, которое может быть бессимптомным или проявляться покраснением глаз, а на ранних стадиях заболевания — незначительным снижением остроты зрения. В конечном итоге нейротрофический кератит приводит к потере зрения.
Эпидемиологических данных нет. Распространенность в Европе может оцениваться порядка в 1:2 380.
Этиология и патогенез[править]
Нейротрофическая кератопатия является следствием нарушения тригеминальной иннервации, которая обеспечивает трофическую поддержку роговицы. Наиболее распространенными причинами являются вирусная инфекция (например, herpes simplex) или операция, которая повреждает тройничный нерв. Другие причины нарушения иннервации роговицы включают: длительное использование местных офтальмологических лекарств (например, тимолол, бетаксолол), ятрогенное повреждение (например, длительное использование контактных линз), системные заболевания (например, сахарный диабет, рассеянный склероз), химические ожоги и внутричерепные массы (например, шваннома, аневризмы). Генетические причины (например, HSAN4) чрезвычайно редки и чаще всего встречаются у детей.
Клинические проявления[править]
Нейротрофическая кератопатия чаще всего встречается у взрослых и редко отмечается у детей. Заболевание часто бессимптомно, ранние признаки могут включать в себя покраснение глаз, помутнение зрения и снижение остроты зрения. По мере развития болезни могут развиваться эпителиальные дефекты и язвы роговицы, рубцевание роговицы и астигматизм могут приводить к дальнейшему уменьшению зрительной функции. В конце концов, прогрессирование заболевания, сопровождаемое расплавлением и перфорацией роговицы может привести к потере зрения.
Кератоконъюнктивит: Диагностика[править]
Диагноз основан на клинических данных о нарушениях чувствительности роговицы, связанных с изменениями эпителия роговицы и анамнезом болезни. Чувствительность роговицы обычно оценивается с использованием аппликатора с ватным наконечником, количественный метод — эстезиометрия с помощью анестезиометра Cochet — Bonet. Должны быть проведены исследования с помощью щелевой лампы и осмотр глазного дна, проба Ширмера и измерение времени разрыва слезной пленки. Окрашивание роговицы и конъюнктивы (флуоресцеин, бенгальский розовый или лиссаминовый зеленый) повзволяет выделить эпителиальные дефекты. Морфология роговичного нерва оценивается с помощью конфокальной микроскопии in vivo. Микробиологическое обследование исключает инфекции.
Для определения стадии нейротрофического кератита использует классификацию Mackie: 1 стадия — точечная кератопатия, эпителиальные нарушения, рубцевание стромы и поверхностная неоваскуляризация; 2 стадия — стойкий эпителиальный дефект роговицы, возможный отек на стромальной основе; 3 стадия — вовлечение стромы роговицы, с язвой роговицы, прогрессирующей к перфорации и/или лизису стромы.
Дифференциальный диагноз[править]
Дифференциальный диагноз нейротрофической кератопатии включает в себя все поверхностные заболевания глаз и поражения роговицы, связанные с патологией эпителия или вызывающие изъязвления стромы: сухой глаз, экспозиционный кератит, дефицит стволовых клеток роговицы, токсичность местных ЛС, побочный эффект контактных линз, инфекционный кератит, дистрофия роговицы и декомпенсация эндотелия.
Кератоконъюнктивит: Лечение[править]
Лечение зависит от стадии заболевания. На 1-й стадии нейротрофической кератопатии назначают искусственную слезу каждые 2-4 часа и мази-любриканты в ночное время. На 2-й стадии добавляются роговичные/склеральные контактные линзы и местные глазные капли с антибиотиками. Хирургические методы, как правило, используют для лечение случаев, резистентых к терапии, причем наиболее часто применяют частичную или полную тарзорафию. Для рефрактерных нейротрофических язв роговицы и тяжелых случаев с надвигающейся перфорацией выполняется трансплантация амниотической мембраны и пересадка лоскута конъюнктивы. Небольшие перфорации восстанавливаются с помощью цианакрилатного клея и мягкими бандажными контактными линзами. Необходим частый мониторинг, начиная от каждых 1-2 недель для первой стадии нейротрофической кератопатии до ежедневного для 3-й стадии. В настоящее время изучаются новые методы лечения, например, нейропептиды и факторы роста нервов, направленные на восстановление иннервации и чувствительности роговицы.
Прогноз
Прогноз нейротрофической кератопатии является переменным и зависит от многих факторов. Более длительная продолжительность заболевания вместе с серьезными сопутствующими заболеваниями приводит к более плохим прогнозам.
Профилактика[править]
Прочее[править]
Атопический кератоконъюнктивит
Атопический кератоконъюнктивит — редкое, хроническое аллергическое заболевание роговицы и конъюнктивы, встречающееся во всех возрастных группах, характеризующееся сильным зудом и жжением, инъекциями конъюнктивы, фотофобией и отеком. Серьезные случаи патологии сопровождаются изъязвлением роговицы, что может приводить к слепоте. Атопический кератоконъюнктивит часто ассоциируется с атопическим дерматитом.
Весенний кератоконъюнктивит
Весенний кератоконъюнктивит — хроническое (сезонное) аллергическое воспаление, поражающее конъюнктиву и роговицу глаза. Весенний кератоконъюнктивит наиболее часто встречается у мальчиков и характеризуется покраснением глаз, светобоязнью, зудом и чрезмерным слезотечением. Обычно состояние улучшается в подростковом возрасте.
Источники (ссылки)[править]
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Дексаметазон
- Диклофенак
- Кромоглициевая кислота
- Норфлоксацин
- Пиклоксидин
- Тетрациклин
- Тобрамицин
- Хлорамфеникол
- Ценегермин
- Ципрофлоксацин
Источник
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Кератоконъюнктивит.
Описание
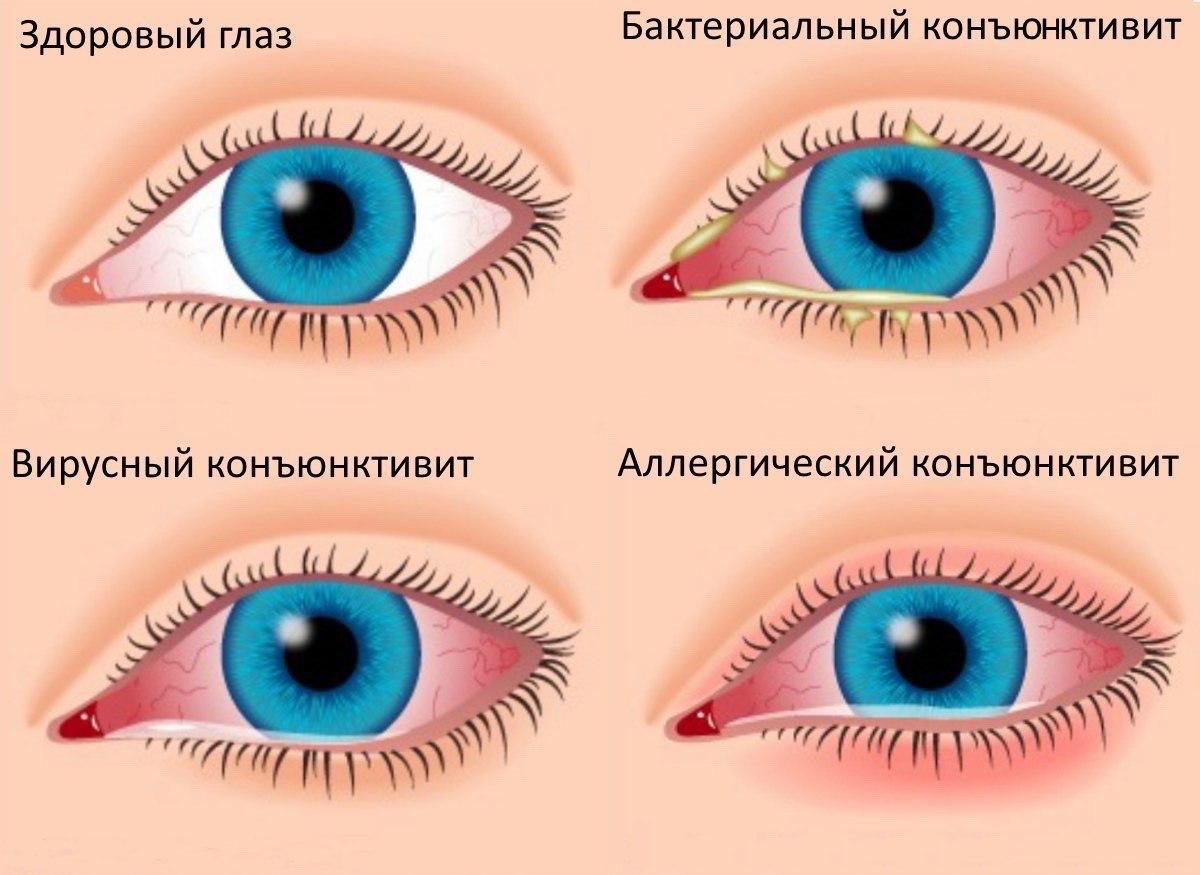
Кератоконъюнктивит — это воспалительное, преимущественно вирусное заболевание, при котором одновременно поражаются роговица и конъюнктива глаза.
Симптомы
Сухой кератоконъюнктивит (синдром сухого глаза) — дистрофическое заболевание конъюнктивы и роговицы.
Развитие заболевания обусловлено прогрессирующей атрофией слезных желез, уменьшением продукции слезы и изменением ее состава или затруднением поступления слезы в конъюнктивальный мешок (рубцевание конъюнктивальных сводов после ожогов глаза, некоторых конъюнктивитов — дифтерии, трахомы). В результате нарушается защитная прекорнеальная пленка, предохраняющая от высыхания и ороговения эпителий конъюнктивы и роговицы, развивается дистрофия роговицы со снижением ее прозрачности, ухудшением зрения, а в редких случаях возможно размягчение и перфорация роговой оболочки с выпадением оболочек или содержимого глаза.
Имеют место жалобы на резь, постоянное ощущение инородного тела за веками, светобоязнь, блефароспазм, значительно нарушающих качество жизни больного, а также ощущение зуда, жжения и тяжести в веках, отсутствие слез при плаче, покраснение глаз. При одновременном поражении других экзокринных желез в организме пациента беспокоят сухость во рту и в зеве (снижение функции слюнных желез), сухость и шелушение кожи (дисфункция потовых желез), сухость слизистых Объективно при биомикроскопии отмечаются умеренная гиперемия конъюнктивы, тягучий нитчатый секрет в конъюнктивальном мешке, сероватые очажки десквамации эпителия бульварной конъюнктивы (I стадия) и горизонтальной средней зоны роговицы (II стадия) в пределах раскрытой глазной щели, окрашивающиеся флюоресцеином. В более поздних стадиях заболевания на роговице образуются точечные очаги локального гиперкератоза, имеющие вид ниток, одним концом прикрепленных к эпителию роговой оболочки, а другим — свободно свисающих в конъюнктивальный мешок (нитчатый кератит — III стадия). Заключительная стадия сухого кератоконъюнктивита (IV) характеризуется ксерозом (ороговением) обширных участков роговицы с ее помутнением и значительным ухудшением зрения, угрозой прободения стенки глаза. Исследование секреторной функции слезной железы выявляет ее резкое снижение.
Заболевание имеет хроническое течение с ремиссиями, обычно поражены оба глаза, однако второй глаз вовлекается позже. Сухой кератоконъюнктивит развивается преимущественно у женщин в возрасте 45—60 лет, начало зачастую совпадает с наступлением климакса. Предрасполагающим фактором являются ревматоидный полиартрит, системные заболевания соединительной ткани.
Виды кератоконъюнктивита:
1. Сухой.
2. Сероводородный.
3. Туберкулезно-аллергический (скрофулезный).
4. Герпетический.
5. Тайдджесона.
Причины
Этиология кератоконъюктивита разнообразна — герпетическая инфекция, действие сероводорода, туберкулезно-аллергическое поражение, поражение слезных желез, хламидийная инфекция.
Лечение
Терапия кератоконъюнктивита проводится в зависимости от этиологических фактров, которые привели к его развитию.
При герпетическом кератоконъюнктивите показано назначение противовирусных препаратов.
Лечение сухого кератоконъюнктивита местное консервативное, направлено на сохранение влажной прекорнеальной пленки, защищающей роговицу от метаплазии эпителия: закапывание искусственной слезы (лакрисин, трисоль, раствор гидрокарбоната натрия 2% и ), желе актовегина, раствора тауфона 4%; уменьшение оттока слезы из конъюнктивального мешка (блокада силиконовыми заглушками слезных точек или коагуляция последних), профилактику инфицирования конъюнктивы и роговицы (глазные капли раствора левомицетина 0,25%, сульфацила натрия 30%). Общая терапия проводится по назначению и под контролем специалиста-ревматолога.
Прогноз
Прогноз неблагоприятный. Сохранение зрительных функций и удовлетворительного качества жизни возможно при ранней диагностике и начале лечения в I— II стадиях, до появления нитчатого кератита.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Фаринго-конъюнктивальная лихорадка.
Названия
Название: Аденовирусный конъюнктивит.

Синонимы диагноза
Фаринго-конъюнктивальная лихорадка.
Описание
Аденовирусный конъюнктивит. Острое инфекционное поражение слизистой оболочки глаз, вызываемое аденовирусами. Аденовирусный конъюнктивит протекает с повышением температуры, явлениями назофарингита, местными симптомами (отечностью век, гиперемией слизистой, слезотечением, жжением, болью, зудом, отделяемым из глаз). Диагностика аденовирусного конъюнктивита проводится офтальмологом с учетом данных бактериологического исследования мазка с конъюнктивы и ПЦР-соскоба. Лечение аденовирусного конъюнктивита включает инстилляции препаратов антивирусного и антибактериального действия, закладывание глазных мазей.
Дополнительные факты
Аденовирусный конъюнктивит (фаринго-конъюнктивальная лихорадка) является высококонтагиозной инфекцией, вызываемой аденовирусами и протекающей с воспалительным поражением конъюнктивы, слизистой верхних дыхательных путей (фарингитом), повышением температуры тела. В офтальмологии эпидемические вспышки аденовирусного конъюнктивита обычно регистрируются в осенне-весенний период, преимущественно в организованных детских коллективах.
Причины
Возбудителями аденовирусных конъюнктивитов во время эпидемических вспышек выступают аденовирусы серотипов 3, 7a, 11; при спорадических случаях – аденовирусы 4, 6, 7, 10 типов. Пути передачи аденовирусного конъюнктивита — воздушно-капельный или контактный. Попадание аденовируса на слизистую оболочку глаз происходит при чихании, кашле или непосредственном занесении инфекции с загрязненных рук. От момента инфицирования до появления клинических симптомов проходит от 3 до 10 дней (в среднем 5-7 дней).
Факторами повышенного риска являются: контакт с больным аденовирусным конъюнктивитом, переохлаждение, травмы глаза, нарушение гигиены, купание в загрязненных водоемах и бассейнах, несоблюдение правил ношения и ухода за контактными линзами, ОРВИ, хирургическое лечение патологии роговицы, стрессы.
При цитологическом исследовании мазка у больных с аденовирусным конъюнктивитом выявляется деструкция эпителиальных клеток, характеризующаяся вакуолизацией, распадом хроматина, гипертрофией ядрышек, образованием ядерной оболочки. В цитограмме преобладают клетки мононуклеарного типа.
По особенностям клинического течения выделяют катаральную, фолликулярную и пленчатую форму аденовирусного конъюнктивита. Катаральный и фолликулярный аденовирусный конъюнктивит может возникать в разном возрасте, пленчатый развивается преимущественно у детей.
Симптомы
Клиника аденовирусного конъюнктивита манифестирует через 5-8 дней с момента заражения. Вначале заболевания отмечается повышение температуры тела с выраженными явлениями фарингита и ринита, головная боль, диспепсические расстройства; развивается подчелюстной лимфаденит.
На второй волне лихорадки появляются признаки конъюнктивита сначала в области одного глаза, а через 2-3 дня – на другом глазу. Местные симптомы при аденовирусном конъюнктивите характеризуются отечностью и покраснением век, необильным слизистым или слизисто-гнойным отделяемым, ощущением инородного тела, зудом и жжением, слезотечением, светобоязнью, умеренным блефароспазмом. Гиперемия выражена во всех отделах конъюнктивы, распространяется на слезное мясцо, полулунную и нижнюю переходную складку.
Катаральная форма аденовирусного конъюнктивита протекает с незначительными явлениями местного воспаления: небольшим покраснением слизистой глаза, умеренным количеством отделяемого. Течение катарального аденовирусного конъюнктивита легкое, длительность заболевания – около одной недели. Обычно осложнений со стороны роговицы не наблюдается.
Фолликулярная форма аденовирусного конъюнктивита характеризуется наличием пузырьковых высыпаний (фолликулов) на слизистой оболочке глаза. Фолликулы могут быть мелкими, точечными или крупными, полупрозрачно-студенистыми; располагаться в уголках век или покрывать всю инфильтрированную и разрыхленную слизистую, особенно в области переходной складки. Фолликулярная реакция внешне напоминает начальную стадию трахомы, однако диагностических ошибок обычно не бывает, поскольку при трахоме отсутствуют явления назофарингита, лихорадка, а высыпания локализуются в области конъюнктивы верхнего века.
Пленчатая форма аденовирусного конъюнктивита встречается в четверти случаев. Протекает с образованием тонких пленок серовато-белого цвета, покрывающих слизистую оболочку глаза. Обычно пленки нежные, легко удаляются ватным тампоном; но иногда могут образовываться плотные фибринозные наложения, спаянные с конъюнктивой, которые с трудом снимаются с воспаленной слизистой. После удаления пленок обнаженная слизистая может кровоточить. Иногда выявляются точечные подконъюнктивальные кровоизлияния и инфильтраты, которые полностью рассасываются после выздоровления. Исходом пленчатого аденовирусного конъюнктивита нередко является рубцевание слизистой. При пленчатом аденовирусном конъюнктивите страдает общее состояние: развивается высокая лихорадка (до 38°С–39°С), которая может держаться от 3-х до 10 дней. Пленчатая форма аденовирусного конъюнктивита может быть ошибочно принята за дифтерию.
Диагностика
При подозрении на аденовирусный конъюнктивит офтальмолог выясняет наличие в анамнезе контакта с больным фаринго-конъюнктивальной лихорадкой. При осмотре выявляются симптомы конъюнктивита в сочетании с катаральными изменениями верхних дыхательных путей и регионарной лимфаденопатией.
Для выделения аденовируса используют лабораторные серологические, цитологические, вирусологические методы. Ранняя диагностика аденовирусного конъюнктивита проводится иммунофлюоресцентным методом, позволяющим выявить специфические вирусные антигены в мазке со слизистой оболочки глаза.
Информативна полимеразная цепная реакция (ПЦР), обнаруживающая ДНК аденовируса в конъюнктивальном соскобе. Антитела к аденовирусам в сыворотке крови выявляют с помощью реакции связывания комплемента (РСК), имууноферментного анализа (ИФА). Диагностическим критерием аденовирусного конъюнктивита служит нарастание титра антител в 4 и более раза. С целью выделения и идентификации аденовируса на культуре клеток проводится бактериологическое исследование мазка с конъюнктивы.
Лечение
Лечение аденовирусного конъюнктивита проводят амбулаторно, используя противовирусные средства. Местно назначают инстилляции интерферона и дезоксирибонуклеазы в каплях 6-8 раз в сутки на первой неделе заболевания и 2-3 раза в день – в течение второй недели. В качестве противовирусной терапии также используют закладывание мазей за веки (теброфеновой, флореналовой, бонафтоновой, риодоксоловой, адималевой).
Для профилактики присоединения вторичной инфекции целесообразно применение антибактериальных глазных капель и мазей. До полного клинического выздоровления при аденовирусном конъюнктивите показан прием антигистаминных препаратов. С целью предупреждения развития ксерофтальмии применяют искусственные заменители слезы (например, карбомер).
Прогноз
Прогноз аденовирусного конъюнктивита благоприятный: обычно заболевание заканчивается полным клиническим выздоровлением через 2-4 недели. При развитии синдрома сухого глаза требуется длительное применение слезозаместителей.
Профилактика
Профилактика вспышек аденовирусного конъюнктивита в коллективах заключается в своевременной изоляции заболевших, проветривании и влажной уборке помещений, соблюдении личной гигиены. В кабинете офтальмолога необходимо проводить тщательную дезинфекцию и стерилизацию инструментария (пипеток, глазных палочек), уборку с использованием дезсредств, кварцевание. В бассейнах необходим контроль за режимом хлорирования воды в соответствии с действующими нормами.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
