Кефалогематома теменной области код по мкб 10
Родовые повреждения головы, несмотря на то, что они сопровождают человечество на протяжении всей его истории, по-прежнему относятся к одной из главных причин детской смертности и инвалидности. Наиболее частым маркером повреждения головки ребенка в родах является кефалогематома (син.: поднадкостничная гематома, ПНГ) — скопление крови в пространстве, сформированном кровью между костью и отслоенной от нее надкостницей. По различным данным, ПНГ встречается у 0,2 — 3% новорожденных.
Достаточно часто ПНГ сочетается с другими родовыми повреждениями: внутричерепные кровоизлияния, переломы черепа, переломы ключицы, повреждения шейного отдела позвоночника. Ряд авторов считают, что ПНГ может быть одним из косвенных признаков родовой травмы центральной нервной системы. Ее наличие сопряжено с нарушением гемодинамики не только в покровах черепа, но и в головном мозге новорожденного, что не может не отразиться на его состоянии.
На сегодняшний день ведущей причиной ПНГ традиционно принято считать осложненное течение родов и травматичные акушерские пособия. По результатам нашего исследования Баринова С.В. и соавт. (2013) основными пренатальными факторами развития ПНГ новорожденных является экстрагенитальная патология сочетанного характера, а именно сочетание хронического пиелонефрита и врожденных пороков развития мочеполовой системы у матери, хронического бронхита и хронической железодефицитной анемии, тромбофилий и хронического пиелонефрита, анемии беременных и ВПР мочеполовой системы у матери. А так же сочетание факторов, осложняющих течение беременности: угрозы прерывания беременности и УЗИ-маркеров внутриутробной инфекции, умеренной преэклампсии и уреаплазменной инфекции, умеренной пре- эклампсии и ХПН (хронической почечной недостаточности). К провоцирующим факторам необходимо отнести следующие интранатальные факторы риска: первые роды, быстрые и стремительные роды, обвитие шеи плода пуповиной.
Своеобразие проблемы родовой травмы головы обусловливают анатомо-физиологические особенности новорожденного. К моменту родов голова плода является наибольшей по окружности частью его тела. Например, у доношенного новорожденного она составляет 33 — 37,5 см, что на 1 — 2 см больше окружности грудной клетки. Именно голова плода чаще всего формирует родовой канал. Поэтому даже во время физиологических родов она подвергается максимальному механическому воздействию со стороны естественных сил изгнания и сопротивления родового канала.
Основным механизмом образования ПНГ у новорожденного является смещение кожи и надкостницы головы во время продвижения плода по родовым путям и его обратного хода между схватками. В период «изгнания» плода голова совершает не только движения вперед и назад, но и вращательное движение, что является наиболее травматичным. Источником кровотечения являются сосуды поднадкостничного пространства, реже внутрикостные сосуды в области переломов костей черепа, которые встречаются у 10 — 25 % детей с ПНГ. К основным факторам патогенеза образования ПНГ относятся:
■ механический фактор: он обозначен преобладанием сцепления надкостницы с тканями родового канала над связями периоста и кости головы плода; механическое повреждающее действие на плод оказывают чрезмерная сила маточных сокращений, затяжные роды, поступательное и вращательное движения головки плода во время про- хождения ее по родовым путям;
■ гидравлический фактор: включает в себя раннее отхождение околоплодных вод, являющихся амортизатором, защищающим голову плода;
■ разница атмосферного и внутриматочного давлений оказывает присасывающее действие на кровь и тканевую жидкость, что усугубляется при операции кесарева сечения, вакуумной экстракции, стремительных родах;
■ анатомический фактор: включает в себя застой крови в результате патологии пуповины (короткая пуповина, перегиб или натяжение пуповины, обвитие шейки плода).
Внешне ПНГ проявляются в виде локальной выпуклости чаще в теменной области с четкими границами по краю кости. Сначала ПНГ плотная, в дальнейшем определяется флюктуация и пальпируется валик по периферии ПНГ, что часто создает ложное впечатление о наличии вдавленного перелома в этой зоне. По данным авторов, около 80% ПНГ значительно уменьшаются в первую неделю жизни ребенка и рассасываются обычно в течение 2 — 3 недель. Если же этого не происходит, ПНГ начинает оссифицироваться. Обычно через 4 недели после рождения ПНГ, которая или совершенно не уменьшилась в размерах, или уменьшилась незначительно, начинает по периферии покрываться костной плотности капсулой и в конце концов полностью инкапсулируется. Наиболее благоприятный вариант, когда образуется гиперостоз на месте окостеневшей ПНГ. С внутренней поверхности надкостницы остеобласты образуют сначала остеоидную капсулу. Затем начинается прорастание соединительной ткани в полость ПНГ и где есть еще жидкая кровь или фибриновые сгустки, с постепенной рубцовой организацией ПНГ и в отдельных случаях — окостенением. В ряде случаев параллельно процессу инкапсуляции идет резорбция подлежащей кости с образованием в ней сквозных дырчатых дефектов. В некоторых случаях, где-то в возрасте около года, эта капсула постепенно рассасывается и остается сквозной дефект в черепе. По данным различных авторов, оссификация ПНГ колеблется в диапазоне от 7,3 до 50%. При этом в 48,3 % наблюдений под оссифицированной гематомой выявляются дефекты кости до твердой оболочки мозга.
Неудаленная ПНГ больших размеров влияет не только на местном уровне, рассасывая подлежащую черепную кость, но воздействует и на общее состояние новорожденного. Помимо локальных костных изменений поднадкостничная гематома может осложнять течение раннего перинатального периода и приводить к отдаленным последствиям. К наиболее частым осложнениям относят развитие желтухи у новорожденных в раннем неонатальном периоде, формирование анемизации, вследствие скопления значительного объема крови в кефалогематоме. Описаны различные формы гнойно-септической инфекции, развившиеся из-за инфицирования ПНГ.
Спорным остается вопрос о тактике лечения ПНГ. Противоречивость точек зрения на выбор методик лечения ПНГ во многом объясняется отсутствием общепринятой универсальной классификации этого заболевания и, естественно, сопряженных с ней алгоритмов лечебных действий. По мнению ряда авторов, в подавляющем большинстве случаев ПНГ требуют лишь консервативного лечения. Хирургическое лечение — пункционное удаление — оправдано только у тех новорожденных, у которых гематомы сопровождаются грубым косметическим дефектом (распространение на лицевую часть головы и/или очень большие ее размеры — так называемые «обезображивающие» кефалогематомы), без тенденции к уменьшению ее размеров к 10 дню жизни. Ряд авторов призывает к более активному хирургическому лечению ПНГ в остром периоде, причем пункцию целесообразно выполнять после первой недели жизни, когда проходит «физиологическая» подверженность кровотечениям. Несмотря на большую распространенность ПНГ, отсутствует единое представление и единая схема в определении показаний к хирургическому (пункционному) лечению.
В настоящее время становится все более очевидным, что оставлять ПНГ нельзя — она должна быть эвакуирована с наложением давящей повязки. Современные методыдиагностики доказывают оправданность активной хирургической тактики в отношении детей с ПНГ. Пункционная аспирация содержимого ПНГ имеет лечебную и в большей степени профилактическую направленность, так как предсказать естественную эволюцию ПНГ у каждого больного довольно трудно.
Литература: 1. статья «Остеолизис у ребенка с кефалогематомой» Бардеева К.А., Писклаков А.В., Лукаш А.А. ГБОУ ВПО «Омская государственная медицинская академия» Министерства здравоохранения РФ, Омск; (журнал «Фундаментальные исследования» № 1, 2015); 2. статья «Возможности прогнозирования формирования кефалогематом новорожденных с учетом пренатальных и интранатальных факторов», Шамина И.В., Баринов С.В., Чуловский Ю.И., Белкова Т.Н, Тирская Ю.И., Барбанчик И.А., Чеканцева Ю.А; Омская государственная медицинская академия, г. Омск (2012); 3. статья «Факторы риска и причины развития кефалогематом в современных условиях» С.В. Баринов, И.В. Шамина, Ю.И. Чуловский, Т.Н. Белкова, И.А. Барбанчик, Ю.А. Чеканцева; Омская государственная медицинская академия, кафедра акушерства и №2 (Сибирский медицинский журнал, № 1, 2013).
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Выпадение геморроидальных узлов.
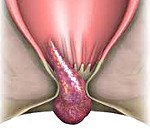
Выпадение геморроидальных узлов
Описание
Выпадение геморроидальных узлов. Выход варикозно измененных сосудистых узлов анального канала за его пределы, возникающий при прогрессировании хронического геморроя. Главный симптом данного заболевания – наличие в области ануса небольшого размера узелков (шишек), вызывающих стойкое чувство инородного тела в заднем проходе. Диагностируют патологию методом аноскопии, ректороманоскопии, реже используют эндоректальную ультрасонографию прямой кишки и анального канала, проводятся лабораторные исследования. Купирование симптомов выпадения геморроидальных узлов осуществляют консервативными методами, в дальнейшем переходят к хирургическому лечению основного заболевания.
Дополнительные факты
Выпадение геморроидальных узлов – прогрессирующие стадии хронического геморроя, которые характеризуются выходом расширенных венозных сплетений из анального канала при натуживании или физическом усилии со стороны пациента. Заболевание довольно распространенное, встречается по разным данным у 130-145 человек на тысячу населения. Очень часто пациенты с геморроем идут к доктору уже на этапе выпадения геморроидальных узлов, так как на более ранние симптомы не обращают внимания. Представители обоих полов болеют приблизительно с одинаковой частотой, хотя у многих женщин может отмечаться прогрессирование заболевания после беременности и родов. Выпадением геморроидальных узлов очень часто страдают люди, которые ведут сидячий, малоактивный образ жизни. Поскольку в современном мире таких людей становится все больше, актуальность проблемы возрастает. Лечат заболевание и занимаются его диагностикой врачи проктологи.
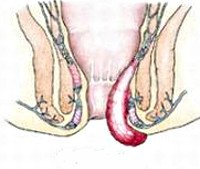
Выпадение геморроидальных узлов
Причины
Геморроидальные узлы представляют собой кавернозные (пещеристые) образования, расположенные в нижней части прямой кишки и в области промежности. Увеличиваются и выпадают узлы из-за целого ряда дистрофических патологических процессов в фиброзно-мышечной ткани, ведущих к нарушению кровотока, застою крови, растяжению стенок сосудов. Причиной указанных изменений являются образ жизни с низкой физической активностью, сидячая работа, постоянные запоры, алкоголизм и бытовое пьянство, неправильное питание, беременность, тяжелые роды с травмами.
По мере увеличения узлов они перемещаются в нижние участки прямой кишки. Стенки узлов истончаются, они кровоточат и воспаляются. Дистрофические изменения распространяются на слизистую и поддерживающий аппарат кишечника. Сфинктеры не в состоянии удержать расширенные кавернозные синусы, возникает выпадение геморроидальных узлов из просвета ануса. Визуально они выглядят, как небольшие шишечки или шарики синюшного цвета. По структуре представляют собой сосудистые образования, состоящие из множества полостей, разделенных гладкими мышцами и соединительной тканью. При выпадении геморроидальных узлов в стенках кавернозных образований имеют место признаки дистрофии, воспаления, внутри полостей – скопление крови, иногда одиночные или множественные тромбы.
Симптомы
Начинается выпадение геморроидальных узлов приблизительно через пять лет после первых проявлений хронического геморроя, этот симптом характеризует переход заболевания из первой стадии во вторую. Вначале узлы выходят за пределы анального отверстия только при дефекации, сильном физическом напряжении, при кашле, чихании. Поскольку функция сфинктеров и фиброзно-мышечной ткани пока сохраняется, узлы сами возвращаются в прямую кишку. Пациент начинает ощущать инородное тело в заднем проходе, иногда для устранения выпадения геморроидальных узлов ему нужно сознательно напрягать сфинктер. Такие проявления повышают риск воспаления, повреждения узла, учащаются кровотечения.
Следующий этап характеризует переход хронического геморроя в третью стадию. Выпадение геморроидальных узлов может происходить даже вне акта дефекации, при резкой смене положения тела, спокойной ходьбе, поднимании тяжестей, когда больной тужится. Самопроизвольно узлы уже не могут вернуться в просвет кишечника, пациенту приходиться возвращать их на место ручным способом. Усиление симптомов тесно связано с дальнейшими дистрофическими изменениями в тканях промежности, стенках прямой кишки, которые ведут к значительному ослаблению сократительной функции сфинктеров. Кроме выпадения геморроидальных узлов, больных беспокоит постоянный анальный зуд, разной интенсивности боли в заднем проходе, частые кровотечения.
Высокая температура тела. Запор.
Диагностика
Последние стадии выпадения геморроидальных узлов диагностировать несложно. Уже при осмотре врач может увидеть вокруг ануса патологические округлые образования разной степени подвижности. Они синюшного цвета, сквозь стенки просматривается сосудистая сетка. На поверхности узлов часто бывают мацерации, ранки, очаги воспаления.
Начальные стадии диагностировать труднее. Во время проктологического осмотра специалист оценивает состояние узлов, определяет, нет ли трещин и мацераций в области ануса, признаков кровотечения. Также выясняется степень выпадения геморроидальных узлов, их податливость и возможность ручного вправления. Силу анального рефлекса проверяют путем слабого раздражения кожи возле заднего прохода либо с помощью специального зонда. Пальцевое исследование дает представление о размерах узлов внутри кишки, позволяет выявить болезненные точки, оценить состояние анального сфинктера, силу его произвольных сокращений.
Подтверждают диагноз выпадения геморроидальных узлов в основном с помощью эндоскопических методик исследования. Самая простая из них – аноскопия. Методика позволяет осмотреть приблизительно 8-12 сантиметров прямой кишки, включая аноректальную область. Если пациент начинает тужиться, можно отчетливо увидеть выпадение геморроидальных узлов с помощью аноскопа, что значительно облегчает диагностику ранних стадий заболевания.
В план обязательных диагностических процедур при выпадении геморроидальных узлов и геморрое входит ректороманоскопия. С помощью ректороманоскопа осматривают вышележащие отделы прямой кишки на расстоянии приблизительно 25 сантиметров от анального отверстия. Обследование позволяет более детально рассмотреть все изменения верхних (проксимальных) отделов прямой кишки.
Все большую популярность в проктологии обретает эндоректальная ультрасонография прямой кишки и анального канала. Она дает возможность не только выявить изменения в геморроидальных узлах, но и провести дифференциальную диагностику с опухолевыми заболеваниями , кистами, полипами прямой кишки. Очень часто выпадение геморроидальных узлов сочетается с другими патологиями толстого кишечника, поэтому при наличии соответствующих показаний больному проводят колоноскопию, реже ирригоскопию. Эти исследования помогают выявить болезни, которые часто осложняют симптомы геморроя и провоцируют выпадение геморроидальных узлов.
Дифференциальная диагностика
Дифференцируют выпадение геморроидальных узлов с опухолями в прямой кишке и анальном канале, выпадением прямой кишки, гемангиомой, разного рода полипами, гипертрофией анальных сосочков.
Лечение
На первых этапах выпадения геморроидальных узлов проводят консервативную терапию. Для этого используют препараты местного действия – свечи, кремы и гели. Эти препараты снимают симптомы воспаления и боль, при кровотечениях неплохой результат дают свечи с адреналином или тромбином. Но консервативное лечение не способно полностью вылечить заболевание, оно только облегчает его течение и замедляет прогрессирование. Показаниями к такому типу терапии являются незначительные изменения в структуре узлов, необходимость подготовить пациента к операции. Также консервативную терапию проводят в качестве паллиатива, когда есть противопоказания к оперативному вмешательству.
Для устранения выпадения геморроидальных узлов в проктологии используется несколько методик. На начальном этапе болезни проводят медикаментозную склеротерапию геморроидального узла или его фотокоагуляцию с помощью лазера, тепловую коагуляцию инфракрасными лучами. Эти процедуры выполняются амбулаторно, пациенту нет необходимости ложиться в отделение проктологии. Более эффективная методика, которую можно использовать и при второй, и при третьей стадии геморроя – лигирование геморроидальных узлов латексными кольцами или, как альтернатива, шовное лигирование. При стойком выпадении геморроидальных узлов используют трансанальную геморроидэктомию по Лонго и геморроидэктомию Миллигану-Моргану. Чтобы достичь лучшего эффекта, часто комбинируют разные способы лечения.
Прогноз при выпадении геморроидальных узлов зависит от выраженности изменений и наличия осложнений. Современные методы терапии дают стойкие результаты при своевременной диагностике. На более поздних этапах прогноз не столь благоприятный. Лечение осложняется при наличии инфекции, очень опасны тромбозы и кровотечения с большой потерей крови.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Хронический геморрой.

Хронический геморрой
Описание
Хронический геморрой. Это длительное расширение венозных сплетений, расположенных в подслизистом слое нижней части прямой кишки и в подкожной клетчатке области выхода из анального канала. Это проявляется кровотечением, зудом, жжением в анусе, увеличением и потерей геморроя. Может быть боль в анусе. Патология диагностируется на основании истории болезни, клинических симптомов, данных обследования, цифрового ректального исследования, аноскопии, сигмоидоскопии и других исследований. Лечение: медикаментозная терапия, лигирование, криотерапия, коагуляция, геморроидопексия, геморроидэктомия.
Дополнительные факты
Хронический геморрой — это хроническое патологическое увеличение артериовенозного кавернозного сплетения в анусе, сопровождающееся кровотечением, пролапсом, тромбозом и нарушением геморроя. Это самое распространенное проктологическое заболевание. Данные о частоте патологий неоднозначны. По статистике в России, 13-14,5% взрослого населения страдают хроническим геморроем. Зарубежные ученые указывают цифры от 4,4 до 36%. Ученые считают, что причиной такой противоречивой статистической информации является частое бессимптомное течение хронического геморроя. По данным американских проктологов, 80% пациентов с геморроидальными узлами, выявленными во время плановых медицинских осмотров, не обращались за помощью из-за отсутствия недомогания.
Хронический геморрой
Причины
Список условий, способствующих развитию хронического геморроя, включает сидячий труд, малоподвижный образ жизни, плохое питание, запоры и тяжелые физические нагрузки. Некоторые исследователи отмечают, что хронический геморрой чаще диагностируется у людей с дефекацией в несколько этапов (вариант физиологической нормы, при котором стул выделяется не сразу, а в несколько этапов, разделенных короткими периодами времени) если они привыкли ускорять стул чрезмерными усилиями. У женщин хронический геморрой часто развивается во время беременности из-за повышенного давления в брюшной полости. Есть наследственная предрасположенность.
Патогенез
Хронический геморрой развивается с патологическим увеличением артериовенозных кавернозных сплетений, которые образуются в период внутриутробного развития и по своей структуре напоминают кавернозные тела наружных половых органов. Группа этих сплетений расположена над зубной линией, в подслизистом слое нижних отделов прямой кишки. Второй расположен под зубчатой линией, в подкожной клетчатке зоны выхода анального канала. Обе группы образований связаны анастомозами.
Благодаря своей способности наполняться кровью, кавернозные тела заднего прохода обеспечивают дополнительное уплотнение заднего прохода закрытым сфинктером. Традиционно считалось, что хронический геморрой возникает в результате варикозного расширения вен данной анатомической области, однако современные исследователи считают, что заболевание развивается под влиянием ряда факторов. Факторы, способствующие возникновению хронического геморроя, включают увеличение количества крови в пещеристых телах из-за ускоренного артериального кровотока и / или замедленного венозного кровотока, тромбоза, воспалительных изменений сосудистой стенки и процессов дистрофичен в мышцах и связках этой анатомической области.
Установлено, что у пациентов, страдающих хроническим геморроем, верхняя ректальная артерия шире, чем у здоровых людей. Кроме того, у пациентов с этой патологией наблюдается увеличение количества и плотности мелких сосудов в заднем проходе. Из-за ослабления мышц и связок геморроидальные узелки становятся подвижными. Фекальное давление и усилие способствуют смещению узлов в дистальном направлении. При длительном течении хронического геморроя, дегенеративно измененных связок, узлы, расположенные выше зубной линии, начинают выпадать из заднего прохода.
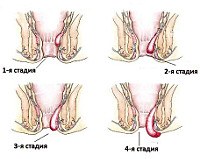
Классификация
Учитывая локализацию геморроидальных узлов (выше или ниже зубчатой линии), в современной проктологии различают внешние, внутренние и комбинированные формы хронического геморроя. Во время болезни выделяют четыре стадии: Есть кровотечение из заднего прохода. Пациенты с хроническим геморроем могут жаловаться на дискомфорт в анусе. Геморроидальный пролапс отсутствует. Отмечено увеличение сосудистого рисунка слизистой оболочки и начальные дистрофические изменения в строении мышечно-связочного аппарата. У пациентов с хроническим геморроем обнаруживаются кровотечение, анальный зуд, секреция слизи и выпадение узлов с последующим самоуничтожением. Дистрофические изменения в мышцах и связках незначительны. Клинические симптомы сходны со второй стадией хронического геморроя. Нет самостоятельного сокращения геморроидальных узлов; после акта дефекации пациент должен выпрямить узлы руками. Дистрофия строения мышечно-связочного аппарата прогрессирует, мышцы теряют эластичность. Сильная боль и недержание кала дополняют перечисленные клинические проявления хронического геморроя. Узлы обычно выпадают из заднего прохода, их ручное сокращение затруднено. Отмеченный дегенерация мышц и связок, а затем несостоятельности костно-мышечной структуры.
Симптомы
Хронический геморрой развивается постепенно. Вначале пациенты замечают небольшой дискомфорт и ощущение тяжести в анусе. Через некоторое время дискомфорт становится более выраженным, возникает кровотечение из-за повреждения геморроя во время акта дефекации. Кровь с хроническим геморроем ярко-красного цвета, появляется после выделения кала, вытекает из артерий, которые снабжают кровью артериовенозные кавернозные сплетения. Если во время предыдущего испражнения часть крови оставалась в прямой кишке, темные сгустки могут быть выделены из заднего прохода до появления кала.
На начальных стадиях хронического геморроя кровотечение обычно незначительное, возникает только при запорах и нарушении диеты, останавливается самопроизвольно и не требует квалифицированной медицинской помощи. Кровь обнаруживается в виде капель на постельных принадлежностях и туалетной бумаге или выделяется небольшим потоком после дефекации. С прогрессированием хронического геморроя кровотечение становится регулярным и более обильным. Кровь появляется при каждом испражнении и тяжелых физических нагрузках.
На поздних стадиях хронического геморроя кровотечение происходит само по себе, без какой-либо связи с актом дефекации или физической активности. Количество кровопотери может варьироваться. В большинстве случаев организм больного хроническим геморроем приспосабливается к небольшим повторным кровотечениям, нет анемии. При сильном кровотечении, чаще наблюдаемом у молодых мужчин, а также на поздних стадиях заболевания, может развиться железодефицитная анемия.
При наружном геморрое пациент может самостоятельно обнаруживать геморроидальные узлы, которые представляют собой небольшие, эластичные, округлые, мешковидные образования. При внутреннем геморрое узлы расположены внутри сфинктера и обнаруживаются при ректальном исследовании. При отсутствии осложнений диаметр лимфатических узлов обычно не превышает 2 см, пальпация проходит безболезненно или сопровождается ощущением дискомфорта. При тромбозе или воспалении узлы увеличиваются в размерах и становятся очень болезненными.
Характер болевого синдрома при хроническом геморрое варьируется в зависимости от стадии заболевания, наличия или отсутствия осложнений. Обычно боли не интенсивны, во время акта дефекации преобладает жжение и ощущение полноты. После завершения дефекации дискомфорт обычно постепенно исчезает, в некоторых случаях жжение сохраняется в течение нескольких часов, доставляя тяжелые неудобства пациентам с хроническим геморроем. При воспалении и тромбозе интенсивность болевого синдрома увеличивается. Боли становятся разрывными или пульсирующими, усиливаются при кашле и поднятии тяжестей. В тяжелых случаях нарушается сон, пациент не может находиться в положении сидя.
Типичным симптомом хронического геморроя является зуд перианальной области, вызванный секрецией слизи, выпадением геморроя и образованием участков мацерации. У некоторых пациентов с хроническим геморроем причиной зуда является дерматит, который развился с использованием местных препаратов с раздражающим эффектом. Перианальный отек при хроническом геморрое является необычным, появление этого симптома обычно связано с частым выпадением узлов.
Запор. Запор у пожилых.
Возможные осложнения
Наиболее распространенным осложнением хронического геморроя является геморроидальный тромбоз. Реже встречаются гематомы в области анального канала, сильное кровотечение при изнасиловании и некроз внутренних узлов. В некоторых случаях нарушение узлов может осложняться парапроктитом.
Диагностика
Диагноз хронического геморроя устанавливается с учетом жалоб, анамнеза, данных обследования ануса, цифрового обследования, аноскопии и сигмоидоскопии. Осмотр заднего прохода выполняется в положении локтя или локтя на гинекологическом стуле. При осмотре проктолог обращает внимание на состояние сфинктера, наличие увеличенных наружных геморроидальных узлов, мест мацерации, следов крови, кала и слизи. При ректальном исследовании и аноскопии определяются местоположение и размер внутренних геморроидальных узлов, для более точной оценки состояния узлов пациента с хроническим геморроем требуется его деформация.
При подозрении на поражение верхних отделов толстой кишки назначаются колоноскопия и ирригоскопия. Эти исследования позволяют исключить или подтвердить наличие других поражений пищеварительного тракта, сопровождающихся ректальным кровотечением. Все пациенты с хроническим геморроем консультируются с терапевтом. В процессе дифференциальной диагностики исключаются другие заболевания прямой кишки и анального канала, в основном злокачественные новообразования.
Лечение
При лечении этой патологии используются консервативная терапия, малоинвазивные методы и классические хирургические вмешательства. Терапевтическая тактика определяется в зависимости от стадии заболевания, наличия или отсутствия осложнений, тяжести боли и других факторов. Показаниями к консервативной терапии являются начальные стадии хронического геморроя, а также поздние стадии заболевания во время беременности и противопоказания к хирургическим вмешательствам.
Пациентам, страдающим хроническим геморроем, назначают диету с высоким содержанием растительных волокон. Мягкие слабительные средства используются для нормализации пищеварительного тракта и устранения запоров. Используются тромболитики, обезболивающие и противовоспалительные препараты, назначаются физиотерапевтические процедуры. При отсутствии эффекта пациенты с хроническим геморроем проходят склеротерапию, биполярную или инфракрасную коагуляцию, геморроидальную перевязку с использованием латексных лигатур и другие минимально инвазивные процедуры. На более поздних стадиях выполняется геморроидопексия или геморроидэктомия.
Список литературы
1. Руководство по колопроктологии / Ривкин В. Л. , Бронштейн А. С. , Файн С. Н. – 2001.
2. Справочник колопроктолога / Шелыгин Ю. А. , Благодарный Л. А. — 2012.
3. Клинические рекомендации. Колопроктология / Шелыгин Ю. А. – 2015.
4. Колопроктология. Учебное пособие для студентов медицинских вузов, ординаторов, хирургов / сост. Ботезату А. А. , Маракуца Е. В. – 2016.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
