Каротиновая желтуха код мкб

Патологии печени, которые обусловлены частичным или полным закупориванием желчевыводящих протоков, встречаются довольно часто. Их симптомами, как правило, является желтый окрас кожи и слизистых оболочек. А именуется такое состояние механической желтухой. Описание, симптомы, признаки и лечение ее мы рассмотрим в данной статье.
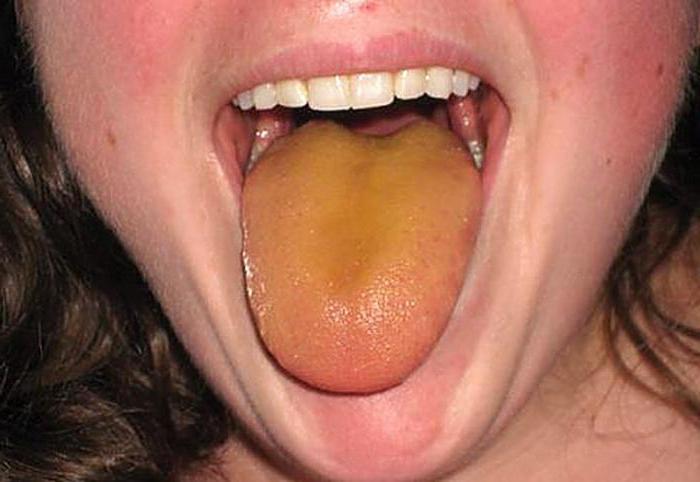
Причины возникновения
Раньше механическая желтуха (код по МКБ-10 — К83.1) воспринималась как самостоятельное заболевание, однако многочисленные исследования доказали, что это только симптом. Он обусловлен нарушениями в гепатобилиарном тракте и формированием конкрементов желчи. В реестре международной классификации болезней (код по МКБ-10 — К83.1) механической желтухой называется непроходимость желчных протоков. Другими ее названиями считаются подпеченочная или обтурационная желтуха.
Главной причиной развития синдрома признается сдавливание или закрытие протока, что прерывает поступление желчи в кишечник. И чаще всего названное явление вызывают следующие патологии:
- Образование камней в гепатобилиарном тракте как следствие желчного застоя, то есть холестаза, или повышение содержания солей в желчи как результат сбоя в обменных процессах.
- Развитие холангита, панкреатита, холецистита и т. д.
- Опухоли и кисты в желчных протоках, поджелудочной железе или в желчном пузыре и другие онкологические новообразования.
- Дивертикулы кишечника, атрезия желчевыводящих путей и другие аномалии в развитии. Часто механическая желтуха связана с этими заболеваниями у новорожденных младенцев.
- Инфицирование паразитами, включая эхинококки и аскарид.
- Механическая желтуха (код по МКБ-10 — К83.1., как уже было указано) в хронической форме может быть признаком ракового образования в головке поджелудочной железы.
А вот опухоль Клацкина, или холангиокарцинома, сопровождается этой болезнью только когда она достигает больших размеров.

Признаки заболевания
Основным признаком механической желтухи (код по МКБ-10 уже был указан ранее) является пожелтение всех тканей в организме, включая белки глаз и слизистые оболочки. Это явление обусловлено повышенной концентрацией билирубина. Другими ее признаками считаются:
- Желчные колики. Характеризуются резкими приступами болевого синдрома в верхней правой части живота. Боль отдает в правое плечо, лопатку или ключицу и обусловлена, как правило, физической нагрузкой, приемом жареной или жирной пищи, а также употреблением алкогольных напитков.
- Увеличение размеров печени, или гепатомегалия.
- Повышенная температура тела.
- Тошнота и рвота желчью.
- Зуд на коже.
- Светлый цвет кала и потемнение мочи.

Симптомы
Желтуха может также возникать как следствие другого заболевания, которое неизменно сопровождает холестаз. Симптомами при этом являются:
- Диспепсический синдром, для которого характерны тошнота и тяжесть в области эпигастрии.
- Симптом Курвуазье, когда увеличение желчного пузыря очевидно даже при пальпации ввиду его переполненности желчью. Болезненность при ощупывании отсутствует.
- Аномальное снижение массы тела.
Хроническая форма
В хронической форме, механическая желтуха вызывает беспокойство в правом боку, в районе подреберья. Боль ноющая и тупая, усиливающаяся при вибрации, наклонах и во время подъема тяжестей.

Тошнота при желтухе постоянная, усиливающаяся после приема жирной еды и алкогольных напитков. Кроме того, данное состояние характеризуется слабостью, утомляемостью и головокружением, что является признаками астенического синдрома.
Далее мы выясним, чем осложняется механическая конъюгационная желтуха (код по МКБ-10 — P59).
Осложнения
Вне зависимости от того, что вызывает сбои в процессе оттока желчи, это может стать причиной возникновения цирроза. Данное заболевание характеризуется формированием узлов в печени, которые состоят из соединительной фиброзной ткани. Такая патология развивается как результат гибели активных гепатоцитов. В дальнейшем цирроз рискует перерасти в печеночную недостаточность и дисфункцию.
Еще одним осложнением неуточненной механической желтухи (код диагноза по МКБ — R17) становится интоксикация продуктами обменного процесса, которые не выводятся из организма должным образом, всасываясь из кишечника в кровоток. Это заболевание называется токсемией. В первую очередь поражаются ткани почек и печени, что в итоге приводит к недостаточности этих органов.
При проникновении токсинов в мозг наступает печеночная энцефалопатия, для которой типично поражение всей нервной системы. Это происходит как следствие нарушения гематоэнцефалического барьера.
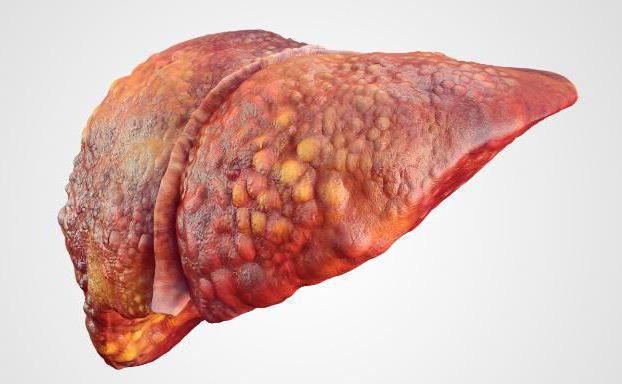
Холецистит, холангит и другие бактериальные инфекции также могут сопровождать механическую желтуху. Отсутствие своевременной терапии и генерализация процесса могут создать риск возникновения септического шока.
Отметим, что разные виды желтухи имеют сходные симптомы, а это может осложнить диагностику. Так, гемолитическая желтуха характеризуется повышенным распадом эритроцитов и чрезмерной выработкой гемоглобина, который трансформируется в билирубин. А для паренхиматозной желтухи характерен воспалительный процесс в тканях печени.
При диагностике, помимо внешних признаков, особое внимание уделяется результатам проведённых исследований, а конкретно — фракциям билирубина (прямой или непрямой) и показателям уровня ферментов.
Желтуха новорожденных
Кодом по МКБ-10 — Р59 — обозначается неуточненная неонатальная желтуха, которой страдают новорожденные. Она бывает физиологической и патологической. Первая из них проявляется в первую неделю жизни малыша и спустя некоторое время проходит самостоятельно. Но иногда это может быть симптомом какого–либо сопутствующего заболевания.
У новорожденных возможно нарушение процесса метаболизма фермента билирубина. Это приводит к патологической пигментации слизистых оболочек и кожных покровов.
Если желтуха физиологической формы, то на самочувствии, аппетите, режиме сна и бодрствования ребенка это не отражается. В случае патологической формы заболевания клиническую картину дополняют такие симптомы:
- У малыша появляется значительная желтушность кожи и склер.
- Он сонливый, состояние вялое.
- Отказывается от кормления.
- Температура тела повышена.
- Часто плачет, при этом запрокидывает голову, выгибает тело.
- Присутствует обильная рвота.
- Судороги.
Как лечится механическая желтуха, мы рассмотрим ниже.
Диагностика
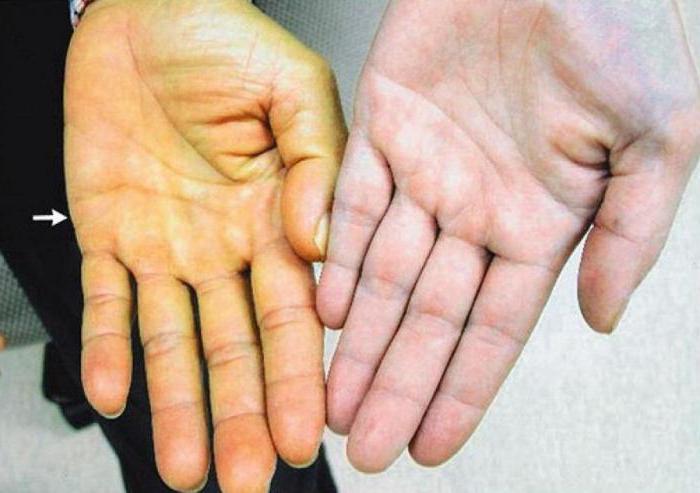
Нельзя недооценивать инструментальные и лабораторные методы исследования в диагностике механической желтухи, код по МКБ-10 которой указан в статье. Ведь только они могут помочь выяснить истинные причины развития названного синдрома. Прогноз на выздоровление зависит от своевременности помещения пациента в хирургическое отделение. Для выявления причин механической желтухи используются следующие методики диагностики:
- Общий анализ крови. Если обнаружена анемия, для которой характерно снижение уровня гемоглобина и эритроцитов, – это указывает на хроническую форму заболевания. Повышение СОЭ и лейкоцитоз говорит о наличии воспалительного процесса.
- Анализ крови на биохимию. В данном случае обращают внимание на аномальное повышение уровня АЛТ, АСТ, гамма-глутамилтрансферазы, щелочной фосфотазы, холестерина и т. д. Данный вид исследования также выявляет преимущество прямой фракции билирубина по отношению к непрямой.
- Компьютерная томография и исследование органов брюшной полости с помощью ультразвука помогают определить размеры и структуру желчного пузыря и печени, обнаружить наличие желчных камней и оценить кровоток и уровень холестаза.
- Эзофагогастродуоденоскопия. Представляет собой осмотр органов желудочно-кишечного тракта посредством эндоскопа. Последний представляет собой гибкую оптическую трубку и помогает обнаружить имеющуюся патологию.
- Магнитно-резонансная холангиопанкреатография. Проводится путем введения контрастной жидкости, что позволяет визуализировать желчевыводящие протоки.
- Сцинтиграфия. В ходе исследования по тканям распределяются радиофармпрепараты, которые контролируются по установленным временным параметрам.
- Лапароскопия и биопсия. Забор материала из опухоли для дальнейшего исследования и цитологии.
Механическая желтуха: прогнозы и лечение
Что это такое, рассмотрено ранее. Теперь же стоит узнать о методах терапии заболевания. Наличие механической желтухи требует немедленного медицинского вмешательства вне зависимости от того, у ребенка она проявилась или у взрослого пациента. Первой целью терапии является устранение желчного застоя. Это достигается путем применения медикаментозного лечения следующими препаратами:
- гепатопротекторами, к которым относятся витамины из группы В, урсодезоксихолиевая кислота, «Гепабене», «Эссенциале», «Силимарин» и др.;
- препаратом «Пентоксил», который помогает простимулировать обменные процессы;
- аминокислотами, такими как метионин и глютаминовая кислота;
- гормональными препаратами, в том числе «Преднизолоном»;
- лекарственными средствами «Неорондекс», «Реосорбилакт» и «Реополиглюкин», стимулирующими кровообращене в печени.
Если добавляется вторичное инфекционное заболевание, проводится анибактериальная терапия такими препаратами, как «Имипенем», «Ампициллин» и т. д.
Операция
Пациентам, у которых установлен холестаз, часто необходимо оперативное вмешательство. Но желтушный синдром является противопоказанием для подобных мер, так как это считается большим риском для жизни и здоровья пациента. Поэтому на начальном этапе заболевания снижается давление в желчных протоках эндоскопическим методом. Допускается также проведение литотрипсии.

Последующими действиями устанавливается стент или анастомозы. Эти меры направлены на расширение желчного протока и отведение скопившегося вещества.
Полное удаление желчного пузыря назначается пациентам, у которых выявлен калькулезный холецистит в хронической или острой форме. Данное хирургическое вмешательство не проходит бесследно для состояния организма. Осложнениями после операции могут стать рвота, тошнота, боли справа. В этом случае рекомендуется соблюдать режим сна и работы, придерживаться правильного питания и принимать препараты спазмолитической группы и гепатопротекторы. Иногда может быть выписана терапия ферментными препаратами, например «Панкреатином».
Диета
Абсолютно всем, кто перенес механическую желтуху, рекомендуется соблюдать определенные принципы питания, отказаться от жареной, жирной и острой еды, употребления алкогольных напитков. Питаться необходимо дробно, маленькими порциями. Интенсивные нагрузки должны исключаться. Терапия механической желтухи представляет собой сложный и продолжительный процесс, в котором главное — это терпение и соблюдение всех советов специалиста.
Надеемся, представленная в статье информация омеханической желтухе, лечении, диагностике и причинах данного заболевания окажутся вам полезными.
Источник
Окрашивание кожи в желтый цвет, привычно воспринимаемое многими, как признак опасного заболевания, не всегда бывает таковым. Явление, при котором появляется пигментация называется каротиновая желтуха. Это не патология, а свидетельство переизбытка в рационе продуктов с большим содержанием каротина. Несмотря на безопасность, знать об этом состоянии и его последствиях необходимо.
Что такое каротиновая желтуха?
Медицина выделяет большое количество форм желтухи. Это инфекционное заболевание, физиологическое состояние у новорожденных, совокупность признаков, свидетельствующих об обструкции желчевыводящих путей.
Выделяют состояние ложной желтухи. Механизм его развития отличается от патологий. Она характеризуется желтушностью кожных покровов. Но в подобной ситуации не возникает проблем, связанных с образованием излишнего билирубина и выводом его из организма. Оно не является признаком заболеваний печени или желчевыводящих путей.
Если при физиологической или патологической желтухе отмечается желтизна кожного покрова и слизистых оболочек, то при ложной окрашивается кожа. Цвет слизистых, склер остается неизменным.
Причины каротиновой желтухи
Появление и развитие ложной желтухи связывают с повышенным потреблением растительной пищи с каротином:
- морковь;
- тыква;
- щавель;
- сладкий перец;
- петрушка;
- шпинат;
- апельсины;
- хурма;
- абрикосы.
Каротин входит в группу жирорастворимых элементов. Трансформироваться в витамин А он может, если в организме содержится необходимое для этого количество жиров. Превращение происходит в печени. Слишком много каротина, недостаточная концентрация жиров из-за незрелости ферментной системы ведет к перенасыщению организма элементом.
Кожные покровы обретают желтый оттенок в следующих случаях:
- У малышей младше 6 месяцев каротиновая желтуха возникает из-за раннего введения прикорма. Организм ребенка не готов к употреблению абрикосов, шпината, моркови, а его уже кормят этими продуктами. Отмечается недостаточное содержание бактерий, перерабатывающих жиры. Последние необходимы для усвоения каротина.
- Родители пытаются восполнить дефицит витамина A или предотвратить его появление, вводят в меню слишком много каротиносодержащих продуктов.
- При отсутствии авитаминоза детям дают слишком много витаминсодержащих препаратов.
- Частое купание младенца в ванночках с растительными препаратами, имеющими желтый цвет. Такой эффект дает череда.
- Мама ребенка на грудном вскармливании кушает слишком много моркови, тыквы, других каротинсодержащих продуктов.
Желтеть кожные покровы могут не только у детей. Каротиновая желтуха у взрослых возникает обычно на фоне приема лекарств для лечения глаз и кожи. С осторожностью надо принимать средства, в состав которых входит тринитрофенол, мепакрин. Появляется желтуха при чрезмерном приеме витамина A.
Симптомы каротиновой желтухи
Проявляется ложная желтуха потерей кожными покровам естественного цвета, обретением ярко-желтого или оранжевого цвета. Характерная деталь – окрашивается вся кожа. Сильнее оттенок в носогубном треугольнике, на скулах, ступнях, ладошках.
Признаки и симптомы желтухи этого вида отличают ее от истинной патологии:
- ребенок чувствует себя хорошо;
- нет признаков вялости;
- размер печени не увеличивается;
- сон не нарушается;
- моча, кал сохраняют естественный цвет;
- температура не меняется;
- отсутствует изменение цвета склер.
Каротиновая форма желтухи считается безопасным состоянием. Тем не менее, при отсутствии симптомов истинной патологии необходимо обратиться за медицинской консультацией. Он разграничит ее от других патологий, гипервитаминоза «А». Нарушение развивается из-за избыточного содержания в организме ретинола. Он содержится в мясе, мясопродуктах, яйцах. Патология сопровождается шелушением кожи, расстройством работы внутренних органов, нарушением вывода жидкости из организма.
Если каротиновая желтуха проявляется на фоне синдрома Рея, в крови обнаруживается свободный билирубин. Ребенка рвет, он отказывается от еды, питья. Становится сонливым, иногда – слишком раздраженным. С ним невозможно установить контакт, он теряет ориентацию в пространстве.
В спорных случаях для точной постановки диагноза потребуется проведение лабораторных исследований крови и УЗИ для подтверждения отсутствия патологии печени. Проводится общий анализ крови, в некоторых случаях – генетическое исследование на уточнение ферментного дефицита печени. Иногда показано проведение биохимического исследования для уточнения содержания печеночной трансминазы, белка, фосфатазы. Исключают вирусную инфекцию проведением ПЦР.
Лечение каротиновой желтухи
Кожа обретает естественный цвет через два месяца. Специфическая терапия человеку не назначается.
Появление сыпи, зуда параллельно с пожелтением кожи является основанием для назначения антигистаминных средств. Показано применение Эриуса, Кларитина, Зиртека.
Лечение включает отказ или сокращение приема продуктов, которые содержат каротин и ретанол. Подобрать правильную диету поможет диетолог или гастроэнтеролог.
Из меню исключается перец, свежая морковь, тыква, зелень. Отказаться нужно от абрикосов, шиповника, цитрусовых, дынь, персиков.
С осторожностью используют фасоль, свеклу, зеленый горошек, брокколи, белокочанную капусту, сливы.
Витамин А присутствует в сыре, яйцах, мясопродуктах, твороге с повышенным содержанием жирности. Он усиливает пигментацию. Поэтому блюда с этими продуктами употребляют в малом количестве.
Взрослым рекомендуется исключить:
- острые блюда;
- соленья;
- жареную пищу;
- маринады;
- насыщенные мясные бульоны.
Основные продукты, рекомендуемые во время лечения – различные каши, макароны, мясные, рыбные блюда. Возможно употребление блюд из вареных, печеных овощей. Пить нужно негазированную минеральную воду, компот, чистую воду.
Для восстановления естественного цвета кожи рекомендуется много гулять в солнечную погоду. При этом требуется быть внимательными – избегать прогулок в промежуток между 11.00 и 16.00. В зимний период используют лампу с ультрафиолетом. Процедура проводится только под наблюдением врача.
Для полного очищения организма от каротина может потребоваться до двенадцати месяцев.
Последствия каротиновой желтухи
В отличие от других видов желтух ложная – не опасное состояние. Оно не ведет к тяжелым последствиям. В редких случаях возможно возникновение аллергии на морковь и некоторые другие каротинсодержащие продукты. Проводится лечение антигистаминами.
Каротиновая желтуха, возникшая на фоне синдрома Рея, ведет к неврологическим осложнениям. Возможно появление судорог, эпилепсии, задержка психического развития, дислепсии. При отсутствии лечения в тяжелых случаях возможен летальный исход.
Профилактика и прогноз
Во избежание появления пигментации рекомендуется контролировать прием детьми витаминов и продуктов, в которых содержится каротин.
Взрослым необходимо аккуратно принимать лекарственные препараты. В попытках восстановить или улучшить зрение, кожу нельзя злоупотреблять витаминами.
Прогноз – благоприятный.
Источник
Желтуха у новорожденных — норма или патология?
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Желтуха у новорожденных – явление, знакомое многим мамам. Принято считать, что желтоватый цвет детской кожи в первые дни после рождения – нормальные признаки обменных процессов у младенца. Однако у некоторых детей желтуха вызывает серьезные последствия и служит поводом для беспокойства родителей и врачей. Чтобы понять, когда стоит бить тревогу, необходимо знать, почему появляется желтушность, и что принято считать нормой.

Как развивается желтуха у новорожденных?
В период внутриутробной жизни в крови плода циркулирует фетальный гемоглобин. Он обладает высоким сродством с кислородом. После рождения, когда начинает функционировать дыхательная система, происходит замещение гемоглобина с фетального на обычный.
При распаде эритроцитов образуется токсичный непрямой билирубин. Печень обезвреживает его и превращает в прямой. В таком состоянии билирубин растворяется в воде, что позволяет выводить его с мочой и калом.
У младенцев печень еще функционально незрелая. Она не способна справиться с большим количеством токсинов, вследствие чего билирубин надолго задерживается в крови и органах. Так появляется неонатальная желтуха.
Физиологическая желтуха новорожденных

У здоровых детей желтоватый оттенок кожи и слизистых появляется на вторые сутки родов. Интенсивность ее нарастает на 4–6 день. Физиологическая желтуха уменьшается на 10 день и должна полностью пройти к 14 дню.
Выявление этого состояния во многом зависит от опыта детского врача.
Высок риск пропустить серьезные осложнения, поэтому у всех детей в раннем послеродовом периоде обязательно проводят анализ крови.
В таблица приведены нормы непрямого билирубина для новорожденных детей:
Нормальный уровень непрямого билирубина в крови у всех детей до 85 мкмоль/л. Стоит помнить, что нормы могут изменятся в зависимости от метода исследования и производителя лабораторных систем.
Нормальные значения указываются на бланке выдачи результата исследования.
Термин «физиологическая» желтуха современными неонатологами практически не применяется. Это состояние принято называть просто «желтуха у новорожденных» или «неонатальная желтуха».
Пролонгированная желтуха

У части здоровых детей желтый оттенок кожи наблюдается более 2 недель. Уровень билирубина при этом в пределах допустимых значений, патологии со стороны других органов патология не выявляется. Такое состояние называется пролонгированная физиологическая желтуха.
Физиологическая желтуха, в том числе и затянувшаяся, не представляет угрозу для жизни, экстренного лечения не требует.
Рекомендуется чаще гулять с ребенком, т. к. УФ-лучи способствуют выведению непрямого билирубина из организма. В большинстве случаев такая желтуха у новорожденных проходит без дополнительного лечения.
При пролонгированной форме в домашних условиях можно принимать препарат Галстена в виде капель. Давать лекарство можно только по назначению врача. Галстена – растительный препарат, в состав которого входит одуванчик, расторопша, чистотел. Эти травы обладают желчегонным и гепатопротекторным действием. Возможно появление аллергических реакций, поэтому самостоятельно, без предварительной консультации с педиатром применять препарат нельзя.
Желтуха от кормления грудью
Такое состояние также не является патологией. Жиры грудного молока замедляют процессы обезвреживания билирубина в печени. Если ребенку не давать грудь в течение 2–3 дней, желтушность постепенно проходит. При возобновлении грудного вскармливания желтуха нарастает.
Лечения не требуется, рекомендуется чаще давать грудь ребенку для установления зрелой лактации.
Пройти эта гипербилирубинемия должна к 3 месяцам жизни.
Патологическая гипербилирубниемия

У детей с отягчающими сопутствующими состояниями неонатальная желтуха часто приобретает патологический характер. Гипербилирубинемия, превышающая допустимые значения, считается угрожающим жизни состоянием. При несвоевременном или неэффективном ее лечении развивается ядерная желтуха – тяжелое осложнение. Факторы риска, усугубляющие течение гипербилирубинемии:
- недоношенность;
- низкий вес при рождении;
- многоплодная беременность;
- гипоксия и послеродовая искусственная вентиляция легких;
- обширные кровоизлияния;
- большая послеродовая гематома на ягодицах или голове;
- первичная вакцинация гепатита B.
В отличие от физиологических состояний, такие гипербилирубинемии отмечаются в первые сутки, уровень билирубина в крови превышает допустимую норму (более 256 мкмоль/л), отмечается его прогрессирующее нарастание. Эти гипербилирубинемии опасны развитием тяжелых последствий.
Конъюгационная желтуха
Код МКБ 10 — P58. Такая патология возникает при поражениях печени. К нарушению связывания билирубина приводят тяжелые врожденные гепатиты и внутриутробные инфекции. При этих состояниях к 10–12 месяцам формируется цирроз печени.
Редко встречается наследственная конъюгационная желтуха – синдром Люцей–Дрисколла и синдром Криглера–Найяра. Билирубин достигает значений 600 мкмоль/л.
Таким детям проводят заменное переливание крови.
Гемолитическая болезнь новорожденных (ГБН)

Код МКБ 10 — P 55. Это вторая по встречаемости патология, ведущим признаком которой является желтушность. Это заболевание связано с несовместимостью крови матери и ребенка. В организме женщины вырабатываются антитела к эритроцитам плода, которые приводят к их гемолизу (разрушению).
Чаще других выявляется резус-конфликт у Rh-отрицательной женщины и Rh-положительного ребенка.
Желтушность появляется в первые сутки, интенсивность зависит от количества материнских антител. Резус-конфликт проявляется при повторных беременностях, после переливания крови и предшествующих абортов.
Реже встречается болезнь при несовместимости по группам AB0. Реализуется несовместимость только у матерей с 0 (I) группой крови. Их организм способен выделять антитела к A (II) и B (III) группам крови ребенка. Гемолиз появляется в первую беременность. Заболевание может протекать по типу отечного, анемического, желтушного варианта или смерти плода.
У ребенка с желтушным вариантом ГБН билирубин нарастает на 8,5 мкмоль/л каждые 6 часов. Эта желтуха требует экстренного интенсивного лечения. Если терапия вовремя не начата, высока вероятность поражения центральной нервной системы.
Гемолитическая желтуха при микросфероцитозе в ранний неонатальный период встречается крайне редко. Повышенное разрушение эритроцитов связано с изменением их формы и снижением их устойчивости. Характерная клиническая картина наблюдается у детей в старшем возрасте.
Механическая или холестатическая желтуха

Наблюдается при редком врожденном пороке развития – атрезии желчного протока. При этой патологии отсутствует сообщение желчного протока и пищеварительного тракта. Проток заканчивается слепо, в результате чего желчь не проходит в кишечник и застаивается.
Желтуха в этом случае связана с повышением уровня прямого билирубина.
Непрямая фракция при этом в норме или понижена. Проявляется атрезия желчного протока в первые сутки жизни ребенка. При данной патологии показано экстренное оперативное вмешательство. В случае несвоевременной операции прогноз для жизни неблагоприятный.
Чем опасна желтуха?
Билирубин обладает токсическим действием на центральную нервную систему, в результате чего отмечаются легкие или тяжелые неврологические нарушения.
Билирубиновая энцефалопатия – это легкие, проходящие неврологические отклонения. Наблюдаются при умеренной интенсивности желтухи. Энцефалопатия проявляется вялостью, плохим сосанием, гипотонией мышц. Эти симптомы носят временный характер и исчезают вместе с желтухой.
Ядерная желтуха – код МКБ 10: P 57 – тяжелое поражение структур головного мозга.
При уровне более 425 мкмоль/л билирубин вызывает гибель нейронов и ядер в гипоталамусе, базальных ганглиях, мозжечке и стволовом мозге.
Клиническая картина ядерной желтухи имеет четыре стадии:
- Первая стадия. Ребенок отказывается от пищи, пронзительно кричит, появляется рвота.
- Вторая стадия проявляется судорогами, гипертонусом мышц, повышенной чувствительностью, повышением температуры.
- Третья стадия характеризуется сменой гипертонуса на гипотонию. Длится эта стадия до 5–6 месяцев.
- Четвертая стадия или стадия исхода выражается стойкими неврологическими нарушениями. Ядерная желтуха не проходит бесследно. Она приводит к таким последствиям, как церебральный паралич, задержка психического развития, глухота.
Степень неврологических проявлений зависит от уровня непрямого билирубина. Ухудшают прогноз сопутствующая гипоксия, внутриутробная инфекция. Так, у недоношенных детей ядерная желтуха может развиться при довольно умеренных показателях билирубина.
Заболевание самостоятельно не проходит, оно требует экстренного комплексного лечения.
Во второй стадии ядерная желтуха считается обратимой. Но, если терапия не начата вовремя, у ребенка формируются тяжелые последствия в виде неврологических нарушений, сохраняющихся на всю жизнь.
Как лечится желтуха?

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Патологические гипербилирубинемии лечатся только в стационаре. В домашних условиях возможна терапия только физиологической и пролонгированной формы.
Лечение заключается в применении фототерапии, инфузионной терапии (внутривенное введение растворов глюкозы и натрия хлорида), в тяжелых случаях проводится интенсивная терапия с применением фенобарбитала. При неэффективности интенсивной терапии проводится заменное переливание крови.
Фототерапия
Этот метод является основным компонентом лечения. Уф-излучение способствует переходу билирубина в водорастворимую форму. При проведении фототерапии ребенка помещают под лампу синего цвета. Процедура может проводиться в кроватке или кювезе. Длительность одной процедуры до 12 часов. Во время фототерапии ребенок раздет, поэтому для предотвращения переохлаждения, к УФ-лампам добавляют источники лучистого тепла.
Абсолютными противопоказаниями к проведению фототерапии являются наследственные порфирии и прием фотосенсибилизирующих препаратов (фенобарбитал).
Осложнениями такого лечения могут быть обезвоживание, ожоги кожи, частый стул.
Инфузионная терапия

Обычно проводится растворами глюкозы и натрия хлорида проводится для ускорения выведения растворенного билирубина из организма, а также для предотвращения обезвоживания ребенка во время фототерапии. 5% раствор глюкозы и/или физиологический раствор вводят внутривенно капельно с помощью специальных систем. При введении больших объемов жидкости предпочтительнее через катетер магистральной вены.
Целесообразность применения фенобарбитала очень спорна. Рекомендуется давать этот препарат только при затянувшейся желтухе.
Заменное переливание крови имеет несколько осложнений, предупредить которые не всегда возможно. Поэтому к этой процедуре прибегают только в очень тяжелых случаях при неэффективности интенсивной терапии.
Как предупредить желтуху?
Предотвратить ее появление невозможно. Профилактика направлена на недопущение развития осложнений. Для этого у всех детей в роддоме исследуют уровень билирубина в крови, а после выписки из роддома их регулярно осматривает участковый педиатр или медсестра.
Для снижения риска возникновения гемолитической болезни новорожденных Rh (-) женщинам не рекомендуют делать аборты.
Мочекаменный диатез (МКД): меры при развитии патологии
Мочекаменный диатез не является заболеванием. Его относят к пограничному состоянию, когда скапливается мочевая кислота в организме. Патологическое состояние провоцирует развитие множества болезней: подагру, МКБ и другие. Поддаются патологии представители мужского рода в возрасте 40 лет и старше, женщины в период менопаузы. Код по международной классификации болезней (МКБ 10) – Е79.

Чем вызывается болезнь
Что такое МКД выяснили, теперь рассмотрим самые распространенные причины его возникновения:
- генетическая предрасположенность;
- лишний вес, ожирение;
- малоподвижный образ жизни;
- отсутствие правильного питания;
- злоупотребление спиртными напитками;
- длительные переохлаждения;
- проблемы функционирования почки;
- аутоиммунные, эндокринные заболевания;
- различного рода травмы.

Развитие патологии вызывает и нарушение суточного объема потребляемой жидкости, лучевая терапия при онкозаболеваниях, голодание в течение долгого времени. Это далеко не окончательный список всех факторов, из-за которых происходит накапливание мочевой кислоты.
Признаки накопления мочевой кислоты
Признаки мочекаменного явления ярко выражены. Основным является сильный болевой синдром в поясничном отделе спины. При движении конкремента болевые ощущения распространяются на весь живот. Поэтому можно спутать патологию с обострением аппендицита или язвы.
Сопутствуют явлению и симптомы:
- болезненные опорожнения;
- наличие крови и уратов в урине;
- отсутствие желания есть и резкое похудение;
- плохой сон;
- ослабление организма, тошнотные позывы, запоры;
- колики в области почки, тахикардия;
- лихорадка, сильная головная боль.
При мочекаменном диатезе человек не контролирует свои эмоции и часто раздражается. Если своевременно не обратиться к врачу, могут возникать судороги. Признаки могут проявляться не все время, а лишь при обострении состояния.
Последствия мочекаменного диатеза
Если у человека возник МКД почек, и что это такое, как проявляется состояние, он не знает, болезнь может не быть выявлена вовремя. Это приведет к развитию осложнений: нефропатии в острой форме, мочекаменной болезни, проблемам функционирования системы желудочно-кишечного тракта, а также к риску развития мочекислого инфаркта.
При запущенной почечной патологии страдают все системы органов, особенно центральная нервная система, отвечающая за психологическое здоровье человека. Положительным является то, что все последствия устраняются без оперативного лечения.
Способы выявления накопления мочевой кислоты
Прежде чем проводить терапию этой патологии, пациента полностью обследуют. Его опрашивает нефролог, осматривает уролог. Важно, чтобы человек объяснил врачу, где именно у него болит, какие еще симптомы проявлялись. Далее больного направляют на УЗИ почек, сдачу анализа урины, крови, при необходимости — на рентген.
Ультразвуковое обследование выявляет наличие песка или камней даже на раннем этапе формирования такого состояния. Поэтому УЗИ – основной метод диагностики. Иногда по дополнительному исследованию выясняют, развиваются ли воспалительные процессы в других частях органов мочевыделения.

Лечение при МКД
Мочекаменный диатез лечится в три этапа: симптоматическая терапия, уменьшение остроты симптомов, коррекция пищевого рациона.
Для п
