K51 код по мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
K51,0 Язвенный (хронический) энтероколит.

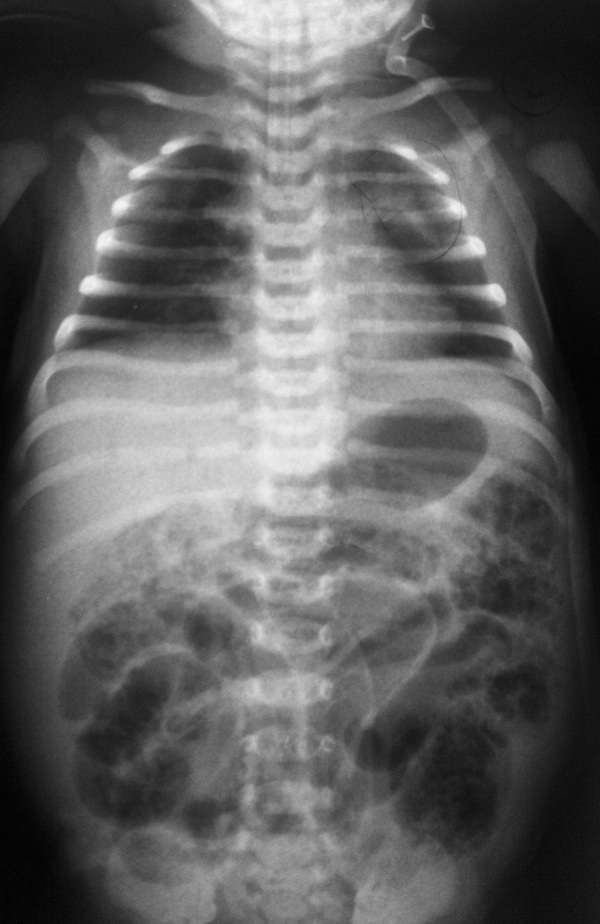
Язвенно-некротический энтероколит на рентгенографии
Синонимы диагноза
Язвенный энтероколит, хронический энтероколит, язвенный энтероколит, энтероколит некротизирующий, язвенно-некротический энтероколит, некротизирующий энтероколит и энтерит.
Описание
Некротический энтероколит новорожденных — неспецифическое воспалительное заболевание, вызываемое инфекционными агентами на фоне незрелости механизмов местной защиты и/или гипоксически-ишемического повреждения слизистой кишечника, склонное к генерализации с развитием системной воспалительной реакции. По определению Д. Клоэрти (2002), НЭК — острый некротический кишечный синдром неясной этиологии.
Интенсивное развитие неонатологии и реаниматологии сделало возможным выживание детей, родившихся глубоко недоношенными, перенесших гипоксию в родах и имеющих признаки внутриутробного или интранатального инфицирования, а также родившихся с тяжелыми врожденными пороками развития желудочно-кишечного тракта и/или сердечно-сосудистой системы. Подавляющее большинство этих детей (90 %) — недоношенные с массой тела менее 1500 г, поэтому НЭК называют «болезнью выживших недоношенных».
В период новорожденности НЭК встречается в 2–16 % случаев в зависимости от гестационного возраста, около 80 % из них приходится на недоношенных детей с низкой массой тела при рождении. У недоношенных НЭК встречается в 10–25 % случаев. Заболеваемость НЭК у новорожденных, по данным различных авторов, находится в пределах от 0,3 до 3 на 1000 детей. Показатель смертности значительно выше в группе недоношенных новорожденных, среди детей с синдромом задержки внутриутробного развития и колеблется в пределах от 28 до 54 %, а после оперативных вмешательств — 60 %, несмотря на интенсивные совместные усилия неонатологов, детских хирургов, анестезиологов-реаниматологов, а также развитие современных технологий выхаживания и лечения новорожденных. В странах, где уровень рождения недоношенных детей низкий (Япония, Швейцария), НЭК встречается реже — с частотой 2,1 % среди всех детей, поступающих в неонатологические отделения интенсивной терапии.
Симптомы
Клинические признаки НЭК можно условно разделить на системные, абдоминальные и генерализованные.
К системным относятся: респираторный дистресс, апноэ, брадикардия, летаргия, термолабильность, возбудимость, плохое питание, гипотензия (шок), снижение периферической перфузии, ацидоз, олигурия, кровотечение.
К абдоминальным — вздутие и гиперестезия живота, аспираты желудка (остатки пищи), рвота (желчь, кровь), непроходимость кишечника (ослабление или исчезновение кишечных шумов), эритема или отек брюшной стенки, постоянная локализованная масса в животе, асцит, кровянистый стул.
Молниеносное течение НЭК характерно для доношенных новорожденных, перенесших в родах асфиксию, травму головного и/или спинного мозга, гемолитическую болезнь и при пороках ЖКТ. Типичны апноэ и потребность в респираторной поддержке, возможны нарушения тканевой перфузии или острая сердечно-сосудистая недостаточность. Появляются срыгивания или большой остаточный объем в желудке перед кормлением. Реакция Грегерсена положительная. Иногда значительная примесь крови в стуле.
Острое течение НЭК характерно для недоношенных новорожденных с массой тела при рождении менее 1500 г. Заболевание начинается на 2–4-й неделях жизни с ярко выраженных симптомов со стороны брюшной полости: срыгивания и рвота, отказ от еды, вздутие живота, нарушение пассажа по кишечнику. Вскоре присоединяются общесоматические симптомы, свидетельствующие об интоксикации и дисфункции жизненно важных органов и систем.
Подострое течение НЭК обычно для недоношенных детей с экстремально низкой массой тела. Симптоматика развивается постепенно с 3-й недели жизни. Ранние симптомы — появление интолерантности к энтеральному питанию и изменение характера стула. Обычен метеоризм, но живот часто мягкий при пальпации, ригидность мышц брюшной стенки может отсутствовать, а при аускультации можно обнаружить шумы перистальтики. Такие больные требуют незамедлительного начала терапии и обследования (частые рентгенограммы и исследование стула на скрытую кровь). В отсутствие лечения эта форма НЭК манифестирует тяжелой системной и рентгенологической симптоматикой обычно в течение 24–36 часов.
Среди приведенных диагностических тестов наиболее постоянными и информативными являются изменения в гемограмме (лейкоцитоз / лейкопения, сдвиг лейкоформулы влево, тромбоцитопения), повышение С-реактивного протеина, ацидоз, электролитный дисбаланс, интерстициальный пневматоз и газ в портальной венозной системе по данным ультразвукового и рентгенологического исследований органов брюшной полости.
Для определения стадий НЭК помимо вышеописанных критериев используются критерии Бэлла в модификации Уолша и Кляйгмана.
Генерализованные симптомы напоминают септический процесс и выражаются вялостью, гипотонией, бледностью, респираторным дистрессом, олигурией, персистирующим цианозом и кровоточивостью. Чем больше выражены перечисленные генерализованные признаки, тем больше тяжесть заболевания.
Ранние симптомы заболевания неспецифичны и вариабельны — от признаков интолерантности к энтеральному питанию до катастрофического течения с клинической картиной сепсиса, шока и перитонита. Доминируют синдром угнетения ЦНС, апноэ и признаки нарушенной перфузии тканей — положительный симптом «белого пятна», периферический цианоз, ацидоз, гипергликемия, температурная нестабильность. Обычны метеоризм, задержка эвакуации желудочного содержимого, диарея, стул с примесью крови.
Прогрессирующий процесс проявляется эритемой и отечностью брюшной стенки, растущим напряжением абдоминальных мышц. Выявление при глубокой пальпации живота плотных масс свидетельствует о прикрытой перфорации кишечника или распространенном перитоните. При аускультации отсутствуют шумы перистальтики, но физикальные данные очень скудны.
Причины
НЭК мультифакториальна. Считается, что НЭК — гетерогенное заболевание и основными его компонентами являются ишемия, перенесенная в перинатальном периоде, аномальная колонизация кишечника новорожденного и неадекватный характер питания ребенка в раннем постнатальном периоде.
Факторы риска развития НЭК: перинатальная асфиксия (ухудшение кровоснабжения кишечника за счет повышения кровоснабжения мозга и сердца), катетеризация пупочной артерии (вазоспазм и тромбоэмболия), полицитемия (уменьшение кровотока в сосудах кишечника), артериальная гипотензия (снижение кровотока в кишечнике), незрелость иммунной системы, питательные смеси (являются субстратом для роста микроорганизмов, при энтеральном питании НЭК развивается чаще), прямая бактериальная инвазия, применение гипертонических растворов, непосредственное повреждение слизистой оболочки кишечника), аллергия к молоку, отсутствие IgA в молоке (Гомелла, 1998). В возникновении НЭК играют роль: недоношенность, перенесенная гипоксия в анте- и интранатальном периоде, инфекционные причины, проблемы питания, наличие врожденной и наследственной патологии, преимущественно желудочно-кишечного тракта.
Лечение
В первую очередь при нарушении функции дыхания обеспечивается дополнительная подача кислорода или искусственная вентиляция легких. При нарушении гемодинамики осуществляется поддержка кровообращения — восполнение ОЦК. С этой целью используется свежезамороженная плазма из расчета 10 мл/кг массы тела, так как она является единственным донатором антитромбина-III и источником других факторов свертывания крови. Для нормализации почечного и внутриорганного кровотока применяются низкие дозы допамина (2–5 мкг/кг/мин). При нарушении кислотно-щелочного гомеостаза может возникнуть необходимость введения бикарбоната натрия.
Существенным моментом в ведении новорожденных с данной патологией, во многом определяющим исход и прогноз заболевания, является прекращение всех видов энтерального кормления, включая дачу медикаментов per os, правильно проводимое полное парентеральное питание (ППП) через периферическую вену.
Переход с ППП на естественное вскармливание — процесс длительный, многоэтапный, находящийся в прямой зависимости от тяжести течения и стадии НЭК. Энтеральное питание возобновляется через 3–5 дней после нормализации эвакуаторной функции желудка, рентгенологической картины и исчезновения клинических симптомов дисфункции желудочно-кишечного тракта, что происходит обычно к 10–12-му дню от начала заболевания. Начиная с дистиллированной воды или раствора глюкозы, постепенно следует переходить на смеси, разведенные в 4 раза. При достижении 50 % объема энтерально вводимой смеси от общего объема жидкости следует переходить на разведение 1 : 2, а затем 3 : 4 до полного объема. Таким образом, ребенок с НЭК проходит следующие этапы питания: полное парентеральное, сочетанное парентеральное питание и искусственное энтеральное (ЭИП), полное ЭИП, дополнительное ЭИП и естественное вскармливание, и в заключение переводится на естественное вскармливание.
Учитывая требования к смесям, применяемым в качестве энтерального искусственного питания, а также тот факт, что на фоне длительной антибактериальной терапии часто развиваются тяжелый дисбактериоз и вторичная недостаточность, особенно после тяжелых реконструктивных операций, рекомендуется использовать в качестве первой смеси безлактозные и гиполактозные смеси типа «Нутримиген», «Нутрисоя», «Альпрем», «Альфаре», «Прегестимил», «Ненатал» Это позволяет значительно уменьшить процессы брожения в кишечнике, улучшить переваривание и всасывание ингредиентов.
Витамины, электролиты (кроме калия), микроэлементы входят в схему ППП с первых суток.
Обязательным компонентом терапии являются антибиотики широкого спектра действия. Предпочтение отдается цефалоспоринам III поколения в сочетании с аминогликозидами. Альтернативой им являются имипенемы с метронидазолом.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Источник
