Этиология и клиника нефротического синдрома

1. Определение Нефротический синдром— клинико-лабораторный симптомокомплекс, включающий массивную протеинурию (5 г в сутки и более), нарушения белкового, липидного и водно-солевого обменов, а также отеки, вплоть до анасарки с водянкой серозных полостей.
2. Этиология Нефротический синдром подразделяют на первичный и вторичный. Первичный нефротический синдром развивается при заболеваниях собственно почек — при всех морфологических вариантах гломерулонефрита, пиелонефритах, нефропатии беременных, опухолях почек. Вторичный нефротический синдром развивается при поражениях почек другой природы. Основные причины вторичного нефротического синдрома: коллагенозы (системная красная волчанка, узелковый периартериит, системная склеродермия), геморрагический васкулит, ревматизм, ревматоидный артрит, септический эндокардит, диабетический гломерулосклероз, болезни крови (лимфомы), хронические нагноительные заболевания (абсцессы легких, бронхоэктазы), инфекции (туберкулез, сифилис), в том числе паразитарные (малярия) и вирусные инфекции, опухоли, гемобластозы, лимфогранулематоз.
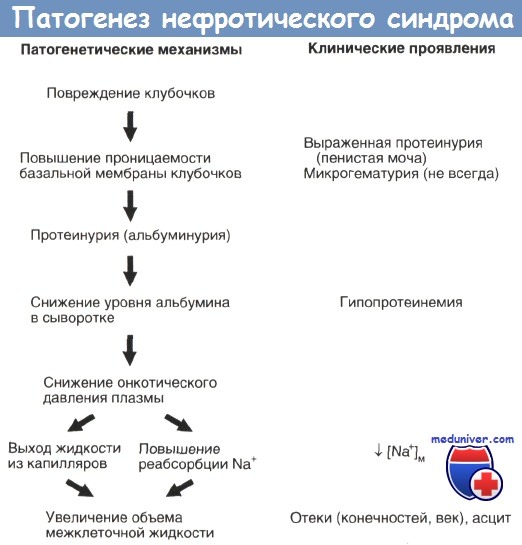
3. Патогенез В основе развития заболевания лежат иммунные нарушения, аналогичные происходящим при гломерулонефрите.
Общим для большинства форм нефротического синдрома является повышение клубочковой проницаемости для белков, обусловленных основным патологическим процессом и приводящее к альбуминурии. Кроме того, при некоторых заболеваниях происходит повышенная потеря с мочой более крупных белков. Когда скорость потерь альбумина превышает интенсивность его синтеза, развивается гипоальбуминемия. Это снижает онкотическое давление и способствует перемещению жидкости в ткани. Образовавшаяся в итоге гиповолемия стимулирует повышенную секрецию ренина, альдостерона и антидиуретического гормона. Эти изменения способствуют задержке натрия и воды, следствием чего являются олигурия и низкая концентрация натрия в моче. Поэтому натрий и вода поступают в ткани, содействуя этим увеличению отеков.
Гипоальбуминемия способствует увеличению образования липопротеинов. Общий уровень в плазме липидов, холестерина и фосфолипидов повышен постоянно, при этом их уровень пропорционален гипоальбуминемии.
4. Клиника Клинические симптомы, течение. Больных беспокоят общая слабость, тошнота, рвота, отеки, малое количество выделяемой за сутки мочи, жажда, сухость во рту. При прогрессировании болезни отеки значительно выражены в области лица, стоп, голеней, в дальнейшем — в области туловища, живота, анасарка асцит, гидроперикард, гидроторакс; кожа сухая, ногти и волосы ломкие, тусклые. Затем наступает увеличение печени, увеличение левой границы сердца, негромкий систолический шум на верхушке сердца, артериальное давление повышено или нормально. По характеру течения выделяют три варианта нефротического синдрома. Эпизодический, возникающий, как правило, в начале основного заболевания, характеризуется нестойкостью клинических проявлений; персистирующий существует 5-8 и более лет, несмотря на активную терапию, функция почек может долго оставаться сохраненной, однако в дальнейшем (через 8-10 лет) формируется хроническая почечная недостаточность; прогрессирующий характеризуется выраженностью симптомов и переходом в течение 1-3 лет в хроническую почечную недостаточность.
5. Лечение Лечение больных нефротическим синдромом заключается в диетотерапии — ограничение потребления натрия, потребления животного белка до 100 г в сутки. Режим стационарный, без соблюдения строго постельного режима, лечебная физкультура для предупреждения тромбоза вен конечностей. Обязательная санация очагов латентной инфекции. Из лекарственных средств применяют:
— кортикостероиды: преднизолон по 0,8-1 мг на 1 кг в течение 4-6 недель; в случае отсутствия полного эффекта — постепенное снижение до 15 мг в сутки и продолжение лечения на 1-2 месяца;
— цитостатики: азатиоприн — 2-4 мг/кг или лейкеран — 0,3-0,4 мг/кг до 6-8 месяцев;
— антикоагулянты: гепарин — 20 000-50 000 ЕД в сутки;
— противовоспалительные препараты: индометацин — 150-200 мг/сутки, бруфен — 800-1200 мг в сутки;
— мочегонные: салуретики — одни или в сочетании с внутривенными инфузиями альбумина, фуросемид, верошпирон.
Прогноз. При своевременном и адекватном лечении основного заболевания может быть благоприятным.
Источник
Нефротический синдром — причины, патогенезПатофизиологические механизмы нефротического синдрома представлены на рисунке. Нефротический синдром встречается при многих заболеваниях почек. Для него характерны протеинурия > 50 мг/кг/сут (> 40 мг/м2/ч или соотношение белка и креатинина в моче > 2), гипоальбуминемия (сывороточная концентрация альбумина менее 3 г%), отеки и гиперлипопротеидемия. Причины последней до конца не ясны; по-видимому, она вызвана низким онкотическим давлением плазмы или нарушением катаболизма липопротеидов в печени. Нефротический синдром может быть проявлением любой гломерулопатии, но у детей он чаще возникает изолированно — без нефритического синдрома или явных признаков воспаления в клубочках при биопсии. В мочевом осадке могут обнаруживаться включения липидов и зернистые цилиндры, но эритроцитарных цилиндров нет. При сочетании нефротического и нефритического синдромов наиболее вероятны системное заболевание (СКВ, васкулит) или мезангиокапиллярный гломерулонефрит. Различают первичный и вторичный нефротический синдром. Вторичный нефротический синдром возникает под действием какого-либо провоцирующего фактора, но установить этот фактор удается лишь в 10—15% случаев. Таких факторов множество, и время от времени появляются сообщения о новых. Для удобства их разделяют на 5 групп. В каждой группе приведены типичные примеры. Морфологическая картина при вторичном нефротическом синдроме зачастую не зависит от провоцирующего фактора и не отличается от таковой при первичном нефротическом синдроме, однако знание причины существенно при выборе лечения и оценке долгосрочного прогноза. Первичным или идиопатическим называют нефротический синдром, возникающий в отсутствие каких-либо провоцирующих факторов. У детей нефротический синдром оказывается первичным в 85-90% случаев. Первичный нефротический синдром развивается при болезни минимальных изменений, пролиферативном гломерулонефрите, фокально-сегментарном гломерулосклерозе и мембранозной нефропатии. Кроме того, существует врожденный первичный нефротический синдром. Мезангиопролиферативный гломерулонефритМорфологически поражение почек при нефротическом синдроме может напоминать таковое при гломерулонефрите, клиническая картина, лечение которого описано выше. У ряда детей с нефротическим синдромом при биопсии обнаруживалось небольшое разрастание мезангиального матрикса с отложениями в мезангии, но без признаков гломерулосклероза (мезангиопролиферативный гломерулонефрит). Теоретически подобная морфологическая картина исключает диагноз болезни минимальных изменений, но в то же время большей части таких больных (75—80%) помогают глюкокортикоиды или, при их неэффективности, алкилирующие средства. Несмотря на частые рецидивы, в отсутствие гломерулосклероза долгосрочный прогноз весьма благоприятен. По течению и исходу мезангиопролиферативный гломерулонефрит во многом сходен с болезнью минимальных изменений.
— Также рекомендуем «Болезнь минимальных изменений (липоидный нефроз) — эпидемиология, патогенез» Оглавление темы «Гломерулонефриты у детей»:
|
Источник
Острый
нефритический синдром — это совокупность
симптомов, включающих в себя внезапное
бурное возникновение или нарастание
отеков, олигурию, протеинурию, гематурию,
артериальную гипертензию (как правило,
диастолическую), в некоторых случаях
лейкоцитурию, сочетающихся с признаками
азотемии (снижение скорости клубочковой
фильтрации), задержкой солей и воды.
Факторы,
которые могут провоцировать развитие
нефритического синдрома можно разделить
на:
• Вирусные:
инфекционный мононуклеоз, гепатит В,
вирусы Коксаки, ветряная оспа, эпидемический
паротит, ЕСНО и прочие.
• Бактериальные:
сепсис, брюшной тиф, эндокардит,
пневмококковая или менингококковая
инфекции и так далее.
• Постстрептококковый
и непостстрептококковый гломерулонефрит!!!!!.
• Другие
виды постинфекционного гломерулонефита,
когда синдром развивается на фоне уже
имеющейся инфекции. Диагностика нефрита
в данном случае намного сложнее, так
как различные поражения почек и системные
проявления часто имитируют совсем
другие заболевания, например узелковый
полиартериит или красную системную
волчанку.
• Аутоиммунные
системные заболевания: болезнь
Шёнлайна-Геноха, системная красная
волчанка, васкулиты, лёгочно-почечный
наследственный синдром и прочие.
• Первичные
болезни почек: мезангиокапиллярный или
мезангиопролиферативный гломерулонефриты,
болезнь Берже и так далее.
• Смешанные
причины: облучение, синдром Гиена-Барре,
введение вакцин и сывороток и прочие
Патогенез
Модель
острого нефритического синдрома —
постстрептококковый гломерулонефрит.
Необходимо наличие очага инфекции
(верхние дыхательные пути, кожа, среднее
ухо), вызванной бета-гемолитическим
стрептококком группы А (штаммы 1, 4, 12,
29). Против Аг стрептококка (например,
М-протеина клеточной стенки) вырабатываются
AT, комплексы Аг-АТ откладываются в
стенках капилляров клубочков, активируя
систему комплемента, и приводят к
иммунному воспалению и повреждению
ткани почки.
Клиника.
Классическое
проявление нефритического синдрома:В
100% случаев возникает гематурия.
Макрогематурия, моча становится цвета
как мясные помои, появляется только у
30% больных. образуются отёки. При
нефритическом синдроме ко второй
половине дня образуется отёк лика,
особенно в области век, а к вечеру отёк
ног. У больных наблюдается артериальная
гипертензия, которая вместе с повышением
объёма циркулирующей крови, приводят
к развитию левожелудочковой острой
недостаточности, что проявляется в виде
учащения пульса (ритм галопа) и отёку
лёгких. В 83% случаев развивается
гипокомплементемия. в сочетании с
чувством жажды наблюдается у 52% больных.
Другие
признаки: — Повышение температуры тела
(редко). — Анорексия, тошнота, рвота,
головная боль, слабость. — Боль в пояснице.
— Боль в животе. — Прибавка массы тела.
—
Признаки инфекционных заболеваний
дыхательных путей (в т.ч. острого
тонзиллита, фарингита). — Признаки
скарлатины. — Признаки импетиго.
87. Методы диагностики острого нефритического синдрома.
Диагностические
критерии
Жалобы
и анамнез: Впервые
возникший острый нефритический синдром
(триада симптомов). Симптомы появляются
через 1—4 недели после стрептококковой
(фарингит) или другой инфекции. Очаги
инфекции, проявления острого общего
заболевания. Тошнота, рвота, головная
боль (гипертоническая энцефалопатия,
отёк мозга). Олигурия, анурия, боль в
животе, боль в пояснице. Лихорадка
(активность очаговой или острой инфекции,
иммунокомплексного воспаления).
Левожелудочковая сердечная недостаточность
(чаще всего гиперволемическая) —
ортопноэ, тахипноэ, тахикардия.
Физикальное
обследование: отёки
на лице, ногах, туловище, расширение
границ сердца, АГ.
Лабораторные
исследования: моча
цвета кофе, чая или имеет вид «мясных
помоев» (гематурия); видимые изменения
мочи могут отсутствовать при эритроцитурии
(микрогематурии, которая выявляется
при лабораторном исследовании); также
типична умеренная протеинурия — до 1-3
г/сут и больше 3г/сут. При исследовании
осадка мочи — измененные эритроциты,
эритроцитарные цилиндры. Умеренные
проявления иммунопатологического
процесса: повышение СОЭ до 20-30 мм/ч,
повышение титра антистрептококковых
АТ (антистрептолизин-О, антистрептокиназа,
антигиалуронидаза), гипокомплементемия
за счёт СЗ-компонента
и снижение общего криоглобулина. Снижение
СКФ, повышение концентрации в крови
креатинина.
Неспецифические
показатели воспаления: повышены
концентрации СРБ, фибриногена, снижены
— общего белка, альбуминов; возможна
лёгкая анемия (за счёт гидремии).
Инструментальные
исследования:
1.
УЗИ почек: контуры гладкие, размеры не
изменены или увеличены (при ОПН),
эхогенность снижена.
2. ЭКГ при АГ
выявляет перегрузку левого желудочка
и возможные нарушения ритма.
3. Биопсия
почки по показаниям. По результатам
биопсии дифференцация пациентов согласно
клинической и лабораторной картине, а
так же атипичному течению заболевания:
—
более одной недели без положительной
динамики;
— сохраняющийся низкий
уровень С3 комплемента;
— прогрессивное
снижение функции почек (БПГН);
— если
выявляется нефритический/нефротический
синдром, то больше вероятность наличия
люпус-нефрита.
Показания
для консультации специалистов: ревматолог,
гематолог — появление новых симптомов
или признаков системного заболевания.
Окулист – при вторичной (ренальной)
артериальной гипертензии.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2013
Категории МКБ:
Острый нефритический синдром. Другие изменения (N00.8)
Разделы медицины:
Нефрология детская, Педиатрия
Общая информация
Краткое описание
Утвержден протоколом
Заседания Экспертной комиссии
по вопросам развития здравоохранения
№ 14 МЗ РК от 12 июля 2013 года
Острый нефритический синдром (отеки, артериальная гипертензия, гематурия, протеинурия, азотемия) в большинстве случаев является проявлением острого гломерулонефрита, чаще развивающегося после инфекции, вызванной β-гемолитическим стрептококком или другими инфекциями. Имеет чаще циклическое обратное развитие [1].
I. ВВОДНАЯ ЧАСТЬ
Название протокола: «Острый нефритический синдром у детей»
Код протокола:
Код (коды) по МКБ-10:
N00 Острый нефритический синдром
N00.0 Острый нефритический синдром, незначительные гломерулярные нарушения
N00.1 Острый нефритический синдром, очаговые и сегментарные гломерулярные повреждения
N00.2 Острый нефритический синдром, диффузный мембранозный гломерулонефрит
N00.3 Острый нефритический синдром, диффузный мезангиальный пролиферативный гломерулонефрит
N00.4 Острый нефритический синдром, диффузный эндокапиллярный пролиферативный гломерулонефрит
N00.5 Острый нефритический синдром, диффузный мезангиокапиллярный гломерулонефрит
N00.6 Острый нефритический синдром, болезнь плотного осадка
N00.7 Острый нефритический синдром, диффузный серповидный гломерулонефрит
N00.8 Острый нефритический синдром, другие изменения
N00.9 Острый нефритический синдром, неуточненное изменение
Сокращения, используемые в протоколе:
МКБ – Международная классификация болезней
АГ – артериальная гипертензия
ОПН – острая почечная недостаточность
СОЭ – скорость оседания эритроцитов
УЗИ – ультразвуковое исследование
ЭКГ – электрокардиограмма
ОГН – острый гломерулонефрит
БПГН – быстропрогрессирующий гломерулонефрит
СРБ – С-реактивный протеин
АТ — антитела
СКФ – скорость клубочковой фильтрации
ОРИ –острая респираторная инфекция
иАПФ – ингибитор ангионтензинпревращающего фермента
АД – артерильное давление
Дата разработки протокола: 20 июня 2013 г.
Категория пациентов – пациенты с артериальной гипертензией, почечной эклампсией, почечной недостаточностью, отечным синдромом, получающие лечение в условиях стационара.
Пользователь протокола – педиатры, нефрологи, врачи общей практики.
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Клиническая классификация:
1. Острый постинфекционный (постстрептококковый) гломерулонефрит:
— с циклическим обратным развитием;
— затяжное и хроническое течение.
2. Острый нефритический синдром при системных заболеваниях (люпус-нефрит, нефрит Шенлейн-Геноха, др.васкулиты).
3. IgA-нефропатия.
4. Быстропрогрессирующий гломерулонефрит.
5. Мембранопролиферативный гломерулонефрит [1].
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Определение калия, натрия, хлора в крови.
3. Определение кальция, фосфора в крови.
4. Определение креатинина, мочевины в крови.
5. Определение глюкозы в крови.
6. Определение общего белка, белковых фракций в крови.
7. Фракции комплемента (С3, С4) в крови.
8. Определение С-реактивного белка в крови.
9. Определение АСТ, АЛТ в крови.
10. Определение клубочковой фильтрации по Шварцу.
11. Определение антистрептолизина О (АСЛ-О).
12. Определение холестерина, липидных фракций.
13. Определение LE –клеток, АНА, рANCA, cANCA.
14. Измерение кислотно-основного состояния крови.
15. Коагулограмма 1 (протромбиновое время, фибриноген, тромбиновое время, АЧТВ, фиб. активность плазмы).
16. Общий анализ мочи, суточная протеинурия.
17. Осмотр глазного дна.
18. УЗИ органов брюшной полости.
19. Измерение АД.
20. Консультация: отоларинголог.
Перечень дополнительных диагностических мероприятий:
1. Мазок на профосмотре; мазок из зева.
2. ИФА-анализ всех маркеров гепатита.
3. Консультация инфекциониста.
4. Бак посев мочи.
5. Биопсия почки с исследованием биоптата свет., имм-флюор., электр. микроскопией.
6. Обзорная рентгенография грудной клетки.
Диагностические критерии
Жалобы и анамнез: Впервые возникший острый нефритический синдром (триада симптомов). Симптомы появляются через 1—4 недели после стрептококковой (фарингит) или другой инфекции. Очаги инфекции, проявления острого общего заболевания. Тошнота, рвота, головная боль (гипертоническая энцефалопатия, отёк мозга). Олигурия, анурия, боль в животе, боль в пояснице. Лихорадка (активность очаговой или острой инфекции, иммунокомплексного воспаления). Левожелудочковая сердечная недостаточность (чаще всего гиперволемическая) — ортопноэ, тахипноэ, тахикардия.
Физикальное обследование: отёки на лице, ногах, туловище, расширение границ сердца, АГ.
Лабораторные исследования: моча цвета кофе, чая или имеет вид «мясных помоев» (гематурия); видимые изменения мочи могут отсутствовать при эритроцитурии (микрогематурии, которая выявляется при лабораторном исследовании); также типична умеренная протеинурия — до 1-3 г/сут и больше 3г/сут. При исследовании осадка мочи — измененные эритроциты, эритроцитарные цилиндры. Умеренные проявления иммунопатологического процесса: повышение СОЭ до 20-30 мм/ч, повышение титра антистрептококковых АТ (антистрептолизин-О, антистрептокиназа, антигиалуронидаза), гипокомплементемия за счёт СЗ-компонента и снижение общего криоглобулина. Снижение СКФ, повышение концентрации в крови креатинина.
Неспецифические показатели воспаления: повышены концентрации СРБ, фибриногена, снижены — общего белка, альбуминов; возможна лёгкая анемия (за счёт гидремии).
Если будет сохраняться низкий уровень С3 комплемента в крови в течение 6-8 недель, после активного нефритического синдрома, то такой процесс может соответствовать МПГН, что является показанием проведение биопсии почки. Биопсия с последующим патоморфологическим исследованием нефробиоптата позволяет выставить нозологический диагноз, проводят её по строгим показаниям: дифференциальная диагностика с хроническим гломерулонефритом, в том числе, при системных заболеваниях соединительной ткани, быстропрогрессирующим гломерулонефритом [2]. Для ОГН характерны следующие морфологические данные:
— картина диффузного пролиферативного эндокапиллярного гломерулонефрита.
— инфильтрация почечных клубочков нейтрофилами и моноцитами.
— электронно-плотные депозиты иммунных комплексов.
— экстракапиллярная пролиферация в некоторых клубочках
— отложения в петлях капилляров и мезангии IgG, компонента комплемента СЗ, реже— С1q и С4, IgA, IgM (СКВ) [3].
Если имеет место выраженная протеинурия с отеками, то это соответствует смешанной форме (нефритический/нефротический).
Инструментальные исследования:
1. УЗИ почек: контуры гладкие, размеры не изменены или увеличены (при ОПН), эхогенность снижена.
2. ЭКГ при АГ выявляет перегрузку левого желудочка и возможные нарушения ритма.
3. Биопсия почки по показаниям. По результатам биопсии дифференцация пациентов согласно клинической и лабораторной картине, а так же атипичному течению заболевания:
— более одной недели без положительной динамики;
— сохраняющийся низкий уровень С3 комплемента;
— прогрессивное снижение функции почек (БПГН);
— если выявляется нефритический/нефротический синдром, то больше вероятность наличия люпус-нефрита. Это всегда надо иметь в виду.
Показания для консультации специалистов: ревматолог, гематолог — появление новых симптомов или признаков системного заболевания. Окулист – при вторичной (ренальной) артериальной гипертензии.
Дифференциальный диагноз
| Признаки | Острый нефритический синдром | Нефротический синдром | Хронический нефритический синдром |
| Начало заболевания | Чаще после стрепток. инфекции, ОРИ, быстрое | На фоне или после ОРИ, быстрое | Быстрое либо постепенное |
| Отеки | Умеренные, плотные, регрессируют | Массивные до анасарки, тестоватые, рецидивируют | Обычно только в дебюте, плотные, возможны рецидивы |
| Артериальное давление | Гипертензия, часто тяжелая, быстро регрессирует | Склонность к гипотензии | Умеренная, постепенно прогрессирует |
| Гематурия | Постоянно, выраженная, часто макрогематурия | Отсутствует и иногда | Постоянно, умеренная |
| Протеинурия | менее 2 г/с и больше | Более 1 г/м2/с | Часто менее 2 г/с |
| Азотемия | Часто, регрессирует | Редко, транзиторная на фоне активности НС | Нарастает постепенно с прогрессированием заболевания |
Лечение
Цели лечения:
— выведение из острого состояния;
— ликвидация азотемии;
— купирование олигоурии; отеков; судорог;
— нормализация артериального давления;
— уменьшение/исчезновение протеинурии, гематурии;
— верификация диагноза.
Тактика лечения
Немедикаментозное лечение: Ограничение поваренной соли до 1-2 г/сут., жидкости (объём получаемой жидкости рассчитывают с учётом диуреза за предыдущий день + 300 мл). Исключают острые приправы, подливки, крепкие кофе и чай, консервы.
Медикаментозное лечение:
Антибактериальное лечение проводят при наличии очага инфекции или острого инфекционного заболевания с целью устранения очага и эрадикации возбудителя. При постстрептококковом ОГН (мазок из зева, повышение титра антистрептококковых АТ) — цефалексин по 50 мг/кг/ сут в два приёма 10 дней) [2].
При синуситах, пневмонии препараты выбора (перечислены последовательно в соответствии с приоритетом выбора) — амоксициллин+клавулановая кислота 500-750 мг внутрь 2 раза в сутки 5-7 дней, цефаклор в дозе 40 мг/кг/сут в 2 приёма 7 дней [2].
При аллергии на β-лактамные антибиотики назначают ЛС из группы макролидов: азитромицин 250-500 мг 1 раз в сутки 4 дня, спирамицин 150 мг 2 раза в сутки 7 дней.
Антиагреганты и антикоагулянты показаны лишь по показаниям (по результатам коагулограммы, массивных отеках) (гепарин, курантил).
Другие виды лечения:
Симптоматическое лечение:
При АГ — ингибиторы АПФ (фозиноприл, эналаприл 2,5-5-10 мг/сут.)(не показано при наличии почечной недостаточности), блокаторы кальциевых каналов (недигидропиридинового ряда – амлодипин 40 мг/сут), бета-блокаторы (бисопролол), диуретики.
При отёках и левожелудочковой недостаточности — диуретики (тиазиды, петлевые диуретики, антагонисты альдостерона).
Иммунодепрессанты и глюкокортикоиды при ОГН не используются, но в случае нефрита Шенлейн-Геноха, люпус-нефрита и др.васкулитах показано их применение.
При выраженной азотемии и неэффективности диуретиков проводятся процедуры гемодиализа и ультрафильтрации [4].
Обучение пациента:
Контроль баланса жидкости, соблюдение диеты, самоконтроль АД.
Хирургическое вмешательство: не требуется.
Профилактические мероприятия:
— профилактика вирусных, бактериальных, грибковых инфекций;
— профилактика нарушений электролитного баланса;
— профилактика криза артериальной гипертензии, сердечно-сосудистой недостаточности, ДВС-синдрома.
Дальнейшее ведение:
— на поликлиническом этапе после выписки из стационара: соблюдение режима (устранение переохлаждений, стрессов, физических перегрузок), диеты;
— завершение лечения (санация очагов инфекции, антигипертензивная терапия) диспансерное наблюдение в течение 5 лет (в первый год – ежеквартально измерение АД, анализ крови, мочи, определение содержания креатинина сыворотки крови и расчет СКФ по креатинину – проба Шварца).
Индикаторы эффективности лечения:
— ликвидация острого состояния;
— отсутствие азотемии, отеков, судорог;
— восстановление диуреза;
— нормализация артериального давления;
— уменьшение/исчезновение протеинурии, гематурии;
— верификация диагноза.
Госпитализация
Показания к госпитализации (госпитализация плановая):
1. Олигурия, азотемия, высокая гипертензия, отеки.
2. Осложнения заболевания — криз артериальной гипертензии, острая сердечная, почечная недостаточность.
3. Для уточнения диагноза при затяжном течении.
Необходимый объем исследований перед плановой госпитализацией:
1. Общий анализ крови.
2. Общий анализ мочи.
3. Определение креатинина в крови.
Информация
Источники и литература
- Протоколы заседаний Экспертной комиссии по вопросам развития здравоохранения МЗ РК, 2013
- 1. Haematuria EBM Guidelines 26.8.2004
2. Glomerulonephritis CLINICAL PRACTICE GUIDELINES MOH Clinical Practice
3. Э.Лойман, А.Н.Цыгин, А.А.Саркисян. Детская нефрология. Практическое руководство. Москва, 2010г.
4. Glomerulonephritis EBM Guidelines 19.6.2004
- 1. Haematuria EBM Guidelines 26.8.2004
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков:
1. Канатбаева А.Б., зав. модулем нефрологии КазНМУ им. С.Д. Асфендиярова
2. Нигматуллина Н.Б., врач нефролог высшей категории, отделение уронефрологии АО ННЦМД
3. Мустапаева Н.М. врач нефролог высшей категории, отделение уронефрологии АО ННЦМД
Рецензенты:
Майлыбаев Б.М. д.м.н., профессор.
Условия пересмотра: Следующий пересмотр не позже чем через 2 года от даты настоящего утверждения.
Нет интереса конфликтов.
Критерии оценки для проведения мониторинга и аудита эффективности внедрения протокола:
1. Нормализация функции почек.
2. Уменьшение/исчезновение протеинурии.
3. Ликвидация отеков.
4. Ликвидация судорог; нормализация артериального давления.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник