Эпилептическая энцефалопатия синдром ландау клеффнера
Синдром Ландау — Клеффнера или приобретённая афазия с эпилепсией — расстройство, при котором ребёнок (обычно в возрасте 3—7 лет) теряет навыки экспрессивной и рецептивной речи; при этом начало расстройства сопровождается пароксизмальной патологией на ЭЭГ (обычно в области височных долей) и эпилептическими приступами[1]. Впервые описан Уильямом Ландау (1924—2017) и Фрэнком Клеффнером (1925—2015) в 1957 году.
Клиническая картина[править | править код]
Клиническая картина в общем сходна с расстройством рецептивной речи (F80.280.2)[2]. Отличие заключается в том, что синдром появляется после периода относительно нормального психологического развития[2]. Эпилептические приступы отмечаются в 70 % случаев синдрома Ландау — Клеффнера[3]. Могут наблюдаться атонические и генерализованные тонико-клонические приступы (grand mal), сложные и простые парциальные приступы, абсансы (petit mal), иногда наблюдаются миоклонические и тонические приступы[4]. Возможно возникновение эпилептического статуса[5][4].
Выздоровление наблюдается приблизительно в ⅓ случаев[2].
Этиология[править | править код]
Этиология состояния неизвестна, предполагается возможность воспалительного энцефалитического процесса[1]. В семейном анамнезе у 12 % больных обнаруживаются случаи эпилепсии[3].
Диагностика[править | править код]
Для диагностики синдрома Ландау — Клеффнера состояние должно соответствовать следующим критериям:
- A. Значительная потеря экспрессивной и рецептивной речи на протяжении периода времени, не превышающего 6 месяцев.
- B. Предшествующее нормальное развитие речи.
- C. Пароксизмальные аномалии ЭЭГ, относящиеся к одной или обеим височным долям, что обнаруживается в период времени за два года до — два года после инициальной потери речи.
- D. Слух в пределах нормы.
- E. Сохранение уровня невербальной интеллектуальности в пределах нормы.
- F. Отсутствие какого-либо диагностируемого неврологического состояния, если не принимать в расчёт аномалий ЭЭГ и эпилептических судорог (когда они имеют место).
- G. Не отмечаются критерии общего расстройства развития (F84.-).
Оригинальный текст (англ.)
- A. Severe loss of expressive and receptive language skills over the course of a time period not exceeding six months.
- B. Normal language development prior to the loss of language.
- C. Paroxysmal EEG abnormalities affecting one or both temporal lobes that become apparent within a time span extending from two years before to two years after the initial loss of language.
- D. Hearing within the normal range.
- E. Retention of a level of non-verbal intelligence within the normal range.
- F. Absence of any diagnosable neurological condition other than that implicit in the abnormal EEG and presence of epileptic seizures (when they occur).
- G. Does not meet the criteria for a pervasive developmental disorder (F84.-).
— Международная классификация болезней Десятого пересмотра (МКБ-10)[6]
Терапия[править | править код]
Обычно применяются противосудорожные препараты и кортикостероиды[7] (например, преднизолон)[8].
Примечания[править | править код]
- ↑ 1 2 Всемирная организация здравоохранения. Класс V: Психические расстройства и расстройства поведения (F00—F99) (адаптированный для использования в Российской Федерации). Часть 1 // Международная классификация болезней (10-й пересмотр). — Ростов-на-Дону: Феникс, 1999. — С. 307—308. — ISBN 5-86727-005-8.
- ↑ 1 2 3 Ю. В. Попов, В. Д. Вид. Современная клиническая психиатрия. — М.: Экспертное бюро-М, 1997. — С. 370—371. — 496 с. — ISBN 5-86065-32-9.
- ↑ 1 2 Под ред. Т. Б. Дмитриевой, В. Н. Краснова, Н. Г. Незнанова, В. Я. Семке, А. С. Тиганова. Психиатрия: национальное руководство (неопр.). — ГЭОТАР-Медиа. — С. 690. — ISBN 978-5-9704-2030-0.
- ↑ 1 2 Королёва Н. В.; Колесников С. И., Воробьев С. В. Электроэнцефалографический атлас эпилепсий и эпилептических синдромов у детей (рус.). — ГЭОТАР-Медиа, 2011. — С. 203. — ISBN 978-5-4235-0047-4.
- ↑ Arielle Crespel, Philippe Gélisse, Michelle Bureau, Pierre Genton (2006) Atlas of electroencephalography Volume 2: The Epilepsies, EEG and Epileptic Syndromes.
- ↑ Всемирная организация здравоохранения. Acquired aphasia with epilepsy [Landau-Kleffner syndrome] // The ICD-10 Classification of Mental and Behavioural Disorders. Diagnostic criteria for research. — Женева.
- ↑ Sinclair D. B., Snyder T. J. Corticosteroids for the treatment of Landau–Kleffner syndrome and continuous spike-wave discharge during sleep (англ.) // Pediatric Neurology (англ.)русск. : journal. — 2005. — Vol. 32, no. 5. — P. 300—306. — doi:10.1016/j.pediatrneurol.2004.12.006. — PMID 15866429.
- ↑ Santos L. H., Antoniuk S. A., Rodrigues M., Bruno S., Bruck I. Landau–Kleffner syndrome: study of four cases (англ.) // Arquivos de Neuro-Psiquiatria (англ.)русск.. — 2002. — Vol. 60, no. 2—A. — P. 239—241. — doi:10.1590/s0004-282×2002000200010. — PMID 12068352.
Источник

Синдром Ландау-Клеффнера — сочетание прогрессирующей утраты речевого навыка с эпилептиформными изменениями электроэнцефалограммы, клинически проявляющимися в виде эпиприступов лишь у 70% пациентов. Диагностируется синдром Ландау-Клеффнера на основании клинических данных и обнаружения длительной эпилептиформной активности на ЭЭГ при условии исключения органической патологии мозга. В комплексную терапию включают противоэпилептические фармпрепараты, глюкокортикостероидные гормоны, логопедические занятия и нейропсихологическую коррекцию. Прогноз по эпилепсии благоприятный, по речевой дисфункции — серьезный.
Общие сведения
Синдром Ландау-Клеффнера представляет собой симптомокомплекс, включающий постепенный регресс развитой в соответствии с возрастом речи и наличие эпилептиформной активности на ЭЭГ. Описан в 1957 году. Изменения ЭЭГ не всегда имеют клиническую выраженность: эпилептические пароксизмы отмечаются только у 70% больных. Однако наличие пароксизмального ЭЭГ-паттерна у 100% заболевших позволяет предположить, что именно эпилептическая активность головного мозга лежит в основе возникающих нарушений речи. В связи с этим синдром Ландау-Клеффнера носит синонимичное название «приобретенная эпилептическая афазия».
Заболеваемость наблюдается среди детей в возрастном периоде от 1,5 до 13 лет, наиболее часто в возрасте от 4 до 7 лет. Поскольку синдром Ландау-Клеффнера является редким заболеванием, точные данные о его распространенности отсутствуют. Исследование японских ученых, проведенное в конце ХХ века, показало, что у детей 5-14 лет синдром встречается с частотой 1 случай на 1 млн. чел. Среди заболевших наблюдается небольшое преобладание мальчиков (гендерное соотношение около 1,7:1). В половине случаев синдром Ландау-Клеффнера сопровождается нарушениями поведения, которые у некоторых пациентов выходят на первый план, что вынуждает их родных обращаться, прежде всего, к психологу или психиатру.

Синдром Ландау-Клеффнера
Причины
Этиология остается неизвестной. У 12% пациентов в семейном анамнезе выявляются случаи эпилепсии у родственников, однако синдром Ландау-Клеффнера не имеет прослеживаемый наследственный характер. Предполагается, что патология представляет собой дисфункцию речевой зоны коры мозга, обусловленную эпилептогенной активностью. В пользу этой гипотезы свидетельствует необычайная продолжительность эпилептиформной активности, регистрируемой на ЭЭГ, у многих пациентов носящей почти непрерывный характер всю фазу медленного сна. В редких случаях синдром является симптоматическим. В литературе описано его возникновение при астроцитоме головного мозга, локализующейся в височной доле, церебральном цистицеркозе, черепно-мозговой травме.
Симптомы синдрома Ландау-Клеффнера
До манифестации синдрома психомоторное и речевое развитие ребенка идет соответственно возрасту. Как правило, дебют заболевания происходит с нарушений восприятия обращенной к ребенку речи (сенсорной афазии). Родители замечают неадекватную реакцию ребенка на их слова. У 50% заболевших детей возникают эмоциональная лабильность, повышенная возбудимость, поведенческие расстройства (гиперактивность, агрессивность, тревожность, негативизм, замкнутость).
Прогрессирование речевых нарушений происходит в период от нескольких недель до месяцев, в отдельных случаях — за несколько дней. Сенсорная афазия достигает такой степени, что у ребенка отсутствует реакция на внешние звуки, хотя слух не нарушен. Со временем к сенсорной присоединяется моторная афазия — расстройство экспрессивной речи. В разговоре ребенок начинает употреблять только простые фразы, затем отдельные слова и, наконец, вообще утрачивает способность говорить — развивается мутизм.
Сопровождающие синдром Ландау-Клеффнера эпилептические пароксизмы представлены атипичными абсансами и парциальными моторными приступами (наиболее часто гемифасциальными или оральными). Могут отмечаться миоклонические и атонические пароксизмы, вторичная генерализация приступов. У большинства больных эпиприступы возникают в период отхода ко сну или просыпания. Наблюдаются достаточно редко. У 30% пациентов они отсутствуют, возможен единичный эпиприступ в анамнезе. Отмечается тенденция к исчезновению эпилептических пароксизмов по мере взросления ребенка. Так, в 10-летнем возрасте они наблюдаются только у 20% заболевших, а в 15-летнем отсутствуют практически у 100% пациентов.
Диагностика
Диагностика осуществляется совместными усилиями специалистов в области неврологии, логопедии, эпилептологии, психиатрии и педиатрии. Зачастую, особенно при отсутствии эпиприступов, диагностировать синдром Ландау-Клеффнера бывает достаточно трудно. При неврологическом и нейропсихологическом обследовании выявляется сенсомоторная афазия, изменения поведения. Для исключения кохлеарного неврита и других нарушений слуха, пациентов направляют на консультацию сурдолога, аудиометрию и исследование слуховых ВП.
При проведении ЭЭГ у всех больных выявляют эпилептиформные изменения. Патогномоничны высокие пик-волны, регистрируемые в височных областях и наиболее выраженные в фазу медленного сна. Последнее диктует необходимость проведения ЭЭГ сна, которая зачастую регистрирует электрический эпилептический статус медленного сна — постоянную диффузную эпилептическую активность в период медленноволнового сна. При отсутствии изменении на ЭЭГ сна рекомендуется длительное ЭЭГ-мониторирование.
МРТ и КТ головного мозга выявляют патологические изменения его морфологии только при симптоматическом характере синдрома. Данные ПЭТ головного мозга обычно указывают на одно- или двусторонние изменения метаболизма в височных областях мозга. Дифференцировать синдром Ландау-Клеффнера необходимо от аутизма, других видов эпилепсии у детей (синдрома Леннокса-Гасто), психических расстройств (шизофрении, психоза). Следует также исключить органическую церебральную патологию: опухоли головного мозга, цереброваскулярные нарушения, энцефалит, демиелинизирующие заболевания.
Лечение и прогноз синдрома Ландау-Клеффнера
Противоэпилептическая терапия является обязательной для всех пациентов вне зависимости от наличия эпиприступов. Она может быть назначена неврологом или эпилептологом. У пациентов без клинических проявлений эпилепсии препаратами выбора являются сукцинимиды или бензодиазепины (клобазам). При наличии эпилептических пароксизмов рекомендованы вальпроаты, топирамат, леветирацетам или их комбинации. В политерапии возможно сочетание вальпроатов с клобазамом. Использование в лечении карбамазепина противопоказано, поскольку клинические наблюдения показали, что в ряде случаев он способствовал усилению речевой дисфункции и учащению эпиприступов.
Параллельно с противоэпилептической терапией может проводиться лечение глюкокортикостероидами. Оно показано при отсутствии должного эффекта от использования антиконвульсантов (урежения приступов, купирования электрического эпистатуса на ЭЭГ сна). Фармпрепаратами выбора выступают дексаметазон, тетракозактид, преднизолон. Лечение начинают с внутримышечного введения и наращивания дозы. Затем постепенно снижают дозировку и переходят на пероральный прием поддерживающих доз. Наряду с медикаментозным лечением пациентам рекомендованы занятия с логопедом и нейропсихологическая коррекция, проводится психологическое консультирование родителей.
Синдром Ландау-Клеффнера не имеет однозначного прогноза. Относительно эпиприступов он благоприятный: у всех пациентов отмечается исчезновение пароксизмов к возрасту 15-16 лет. Речевые и поведенческие нарушения могут сохраняться на протяжении всей жизни пациента. Возможно некоторое восстановление речевых навыков, но у большинства пациентов взрослого возраста наблюдается выраженная речевая дисфункция. Наиболее часто грубые расстройства речи отмечаются при неадекватной начальной терапии синдрома вследствие трудностей с распознаванием его эпилептического генеза. Некоторые авторы указывают на неблагоприятный речевой прогноз при сохранении электрического эпистатуса медленного сна более 3-х лет.
Источник
Дата публикации 29 апреля 2020Обновлено 29 апреля 2020
Определение болезни. Причины заболевания
Синдром Ландау — Клеффнера (ЛКС) — редкое заболевание, которое проявляется приступами эпилепсии с постепенной или внезапной регрессией речевого развития. Нарушение выражается в афазии — неспособности понять и использовать речь. Точные причины ЛКС неизвестны. До описания синдрома Уильямом Ландау и Фрэнком Клеффнером в 1957 году снижение и/или утрата речи на фоне судорог не выделялось в отдельное заболевание. Патологию относили к проявлению эпилепсии и называли «приобретённой эпилептической афазией».
Синдром Ландау — Клеффнера является очень редкой формой эпилепсии и поражает 1 из 200 (0,5 %) детей с эпилепсией в возрасте от 2 до 8 лет. С 1957 г. зарегистрировано около 200 случаев. Мужчины страдают от ЛКС чаще, чем женщины [2]. Клиника эпилепсии состоит из приступов по типу абсанса — замирания или застывания пациента с регистрацией на ЭЭГ пароксизмальной активности (хаотично нарастающей электрической активности больших полушарий головного мозга) или тонико-клонических эпизодов (конвульсий), которые регистрируются во время сна.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы синдрома Ландау — Клеффнера
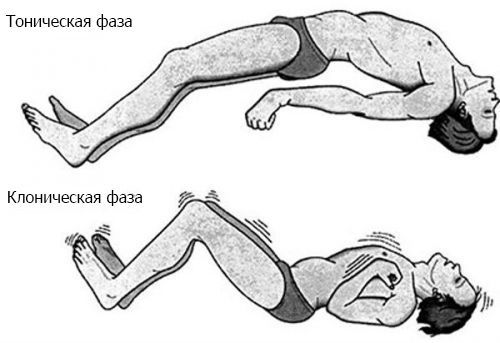
Как правило, дети с ЛКС развиваются нормально, но затем без видимой причины теряют речевые навыки. Многие пациенты страдают от судорог, но у некоторых болезнь протекает без них. Наиболее распространённым типом судорог, наблюдаемых при синдроме Ландау — Клеффнера, является фокальный моторный приступ. Он проявляется сокращением одной мышцы или группы мышц, например в шее или руке. Очаговые приступы могут прогрессировать, затрагивая оба полушария мозга, и/или распространяясь на соседние области. Когда это происходит, клиническая картина включает тонико-клонические приступы — резкие сокращения мышц в начале приступа с последующими их ритмическими сокращениями [1].
ЛКС сложен для диагностики. При постановке диагноза опираются на следующие симптомы:
- нормальное развитие до начала заболевания;
- ночные вздрагивания, судороги, приступы (могут отсутствовать или быть однократными);
- отсроченный и прогрессирующий дефицит высших психических функций, соответствующих возрасту ребёнка, с акцентом на речевую функцию.
Если электроэнцефалограмма показывает аномалии в лобных отделах головного мозга, то пациент имеет поведенческие проблемы, такие как синдром дефицита внимания и гиперактивности (СДВГ). Нарушения проявляются в снижении концентрации, гиперактивности, агрессии или импульсивности. В старшем возрасте в поведении могут преобладать аутистические черты [19].
Патогенез синдрома Ландау — Клеффнера
Патогенез Синдрома Ландау — Клеффнера полностью не изучен. Фундаментальные научные исследования находятся в стадии разработки, многие авторы связывают развитие заболевания с нейровоспалением. Причины воспаления в нервной ткани при ЛКС не выявлены, но есть предположение о воздействии аутоиммунных факторов [15]. Исследования показали, что у детей с ЛКС наблюдается повышенный уровень аутоантител, направленных против нейротрофического фактора мозга (белка, стимулирующего и поддерживающего развитие нейронов) [16]. Потенциальное вовлечение иммунной системы и/или воспалительные каскады реакций при ЛКС объясняют эффективность гормональной терапии [17].
Предполагается, что причиной ЛКС являются врождённые пороки развития головного мозга, генетические нарушения или метаболические состояния. Точная ассоциация ЛКС с генетическим фактором неизвестна, но за последнее время обнаружены новые генетические мутации, характерные для данного заболевания. В основном доказана связь с геном GRIN2A [11]. Ген кодирует белок GluN2A (ранее известный как NR2A). GluN2A содержится в нервных клетках головного и спинного мозга, в том числе в областях мозга, участвующих в формировании речи, и является одним из компонентов NMDA-рецепторов. Эти рецепторы регулируют нейрональную возбудимость и синаптическую пластичность [13]. В подтверждение гипотезы исследователи выявили троих неродственных пациентов с различными делециями шестнадцатой хромосомы (утраты её участка), включая ген GRIN2A.
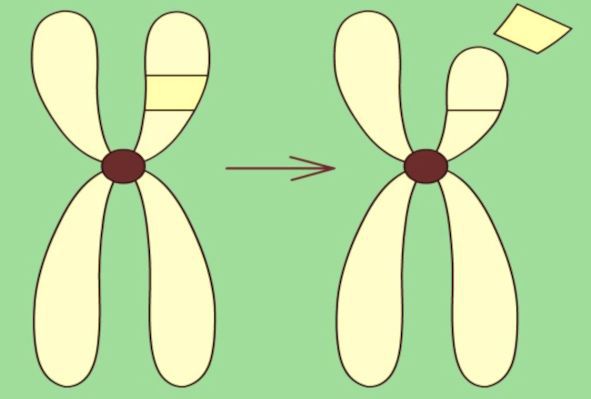
Больные страдали ранней фокальной эпилепсией, тяжёлой умственной нетрудоспособностью, отсутствием речи или задержкой речевого развития [11]. Помимо гена GRIN2A, изучается ряд дополнительных генов-кандидатов: RELN, BSN, EPHB2 и NID2 предположительно ассоциированных с ЛКС [20][12].
Классификация и стадии развития синдрома Ландау — Клеффнера
Диагноз ЛКС в соответствии с МКБ-10 относят в отдел «Специфические расстройства развития речи и языка», рубрику (F80). Диагноз звучит так: «Приобретённая афазия с эпилепсией [Ландау — Клефнера]» (F80.3).
Специальная группа по классификации Международной лиги против эпилепсии предложила группу синдромов, называемых эпилептическими энцефалопатиями, которые включают эпилепсию с непрерывным всплеском во время медленного сна и синдром Ландау — Клеффнера.
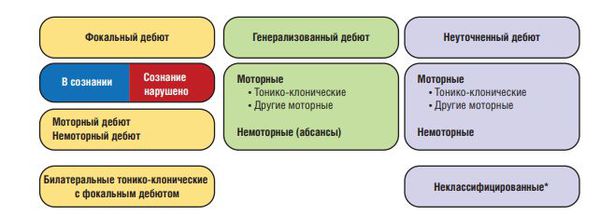
Согласно данным, размещённым Международной противоэпилептической лигой от 2017 года, эпилепсии подразделяют на следующие виды [28]:

Фокальные приступы возникают в сетевых структурах, ограниченных одним полушарием. Они могут быть локализованы, либо же распространяться на соседние зоны или другое полушарие мозга. Первично-генерализованные приступы возникают одномоментно, с быстрым вовлечением сетевых структур обоих полушарий. Немоторные приступы могут проявляться вегетативными симптомами, заторможенностью поведенческих реакций, когнитивными, эмоциональными и сенсорными нарушениями.
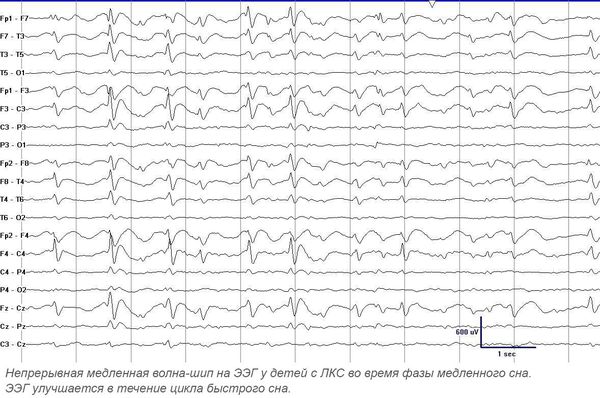
Утверждённой классификации по данным ЭЭГ нет. Изменения на ЭЭГ при ЛКС имеют чёткую зависимость от возраста: возникают в 3–9 лет и, как правило, постепенно исчезают к 13–15 годам [1][7][8]. Продолжительность максимально выраженных диффузных ЭЭГ-аномалий составляет в среднем от 1 до 5 лет. Обычно максимальная выраженность диффузной эпилептиформной активности на ЭЭГ у больных ЛКС наблюдается в возрасте 7–8 лет [7].
Осложнения синдрома Ландау — Клеффнера
Синдром Ландау — Клеффнера может привести к развитию энцефалопатии. Энцефалопатия — это заболевание, проявляющееся дистрофией нервной ткани в верхних слоях головного мозга или в коре больших полушарий с постепенным снижением функции коры. Злокачественное течение энцефалопатии обусловлено тем, в каком возрасте началась эпилепсия — ранний дебют заболевания имеет более серьёзные последствия. Эпилепсия младенчества с мигрирующими очаговыми припадками является крайне тяжёлым синдромом развития.
Важно отметить, что клинические проявления (афазия) не зависят от тяжести и частоты судорог. У некоторых детей наблюдается тяжёлая афазия с полной потерей речи и её понимания, несмотря на отсутствие судорог. Таким образом, эпилептическая активность, а не судороги, вероятно, коррелирует с нарушением языка и его степенью [5].
ЛКС может вызывать изменение настроения, беспокойство и депрессию, нарушения сна, ухудшение рабочей памяти (но не долговременной), гиперчувствительность к звукам [21][22].
Следует учитывать дозозависимый эффект и взаимодействие противоэпилептических препаратов с другими медикаментами для предотвращения побочного действия лекарственных средств. Эффективность противоэпилептических препаратов измеряется, прежде всего, по его влиянию на частоту приступов, а не по воздействию на картину нарушения на ЭЭГ.
Диагностика синдрома Ландау — Клеффнера
Синдром Ландау — Клеффнера требует привлечения различных специалистов: педиатра, нейропсихолога, детского психиатра, психолога, логопеда, эрготерапевта (специалиста по восстановлению социальных, бытовых, рабочих, функциональных и двигательных навыков), отоларинголога.
Основной метод диагностики — электроэнцефалография (ЭЭГ). Повышенная эпилептиформная активность может быть подтверждена длительным ЭЭГ видео-мониторингом (суточным или ночным). Эпилептиформная активность представляет собой электрические колебания головного мозга в виде острых волн и пиков. Она значительно (более чем на 50 %) отличается от фоновой активности и, как правило, обнаруживается на ЭЭГ у лиц, страдающих эпилепсией. Ночной мониторинг выполняется в виде непрерывной регистрации электроэнцефалограммы в течение ночи. При ЛКС в период сна происходит увеличение патологической активности — появление непрерывного всплеска и пик-волновой активности во время медленного сна, в основном с частотой 1,5-2,5 Гц. В 70-80 % случаев ЛКС сопровождают моторные эпилептические припадки.
Другим методом диагностики является магниторезонансная томография (МРТ). Описаны случаи уменьшения объёма областей мозга, ответственных за развитие речи. Эти данные, однако, не несут диагностической пользы, но нужны для исключения структурных поражений, таких как опухоли головного мозга [4].
Дифференциальный диагноз при ЛКС включает в себя следующие заболевания:
- Эпилептический синдром с усилением эпилептиформной активности во время сна — по сравнению с ЛКС отсутствуют речевые нарушения.
- Доброкачественная затылочная эпилепсия детского возраста с ранним дебютом (синдром Панайотопулоса) — также отсутствуют речевые нарушения.
- Доброкачественная эпилепсия с центро-темпоральными спайками (роландическая эпилепсия) — отсутствуют речевые нарушения.
- Детская затылочная эпилепсия с дебютом в старшем возрасте (тип Гасто).
- Синдромом Леннокса-Гасто — крайне редки моторные приступы.
- Синдром Ретта — более раннее начало.
- Расстройство аутистического спектра.
- Дефекты слуха.
Диагностика степени тяжести энцефалопатии проводится при помощи ЭЭГ и проявляется различными аномалиями электроэнцефалограммы в виде медленноволновой активности чаще всего вокруг височно-теменных областей головного мозга.
Лечение синдрома Ландау — Клеффнера
В большинстве случаев для лечения используется противоэпилептическая (ПЭП) или стероидная терапия. Эффект после фармакотерапии является переменным и непредсказуемым. В исследовании Marescaux et al. (1990) сообщается, что использование противосудорожных средств обычно не приводит к улучшению языковых способностей. Применение высоких доз гормональной терапии кортикостероидов может улучшить общее состояние детей, но речевые и интеллектуальные нарушения при этом сохраняются [3].
Есть исследования о более длительном эффекте от терапии кортикостероидов, в сравнении с терапией ПЭП [6]. Кортикостероиды (например, преднизон перорально 1 мг / кг / день в течение 6 месяцев или преднизолон перорально 2 мг / кг / день в течение не менее трёх месяцев перед постепенным снижением) могут быть полезны для улучшения и/или стабилизации речевой функции, когнитивных и поведенческих навыков [23]. Их применение в сочетании с бензодиазепинами (БДЗ) рекомендуется при эпилептической активности и языковых нарушениях, сохраняющихся более 10 месяцев, несмотря на терапию [24].
При тяжёлом течении применяют хирургическое лечение:
- Стимуляция блуждающего нерва. Операция заключается в том, что нерв, по которому импульсы поступают в головной мозг, окутывается электродом. Через него в головной мозг из стимулятора, вшиваемого под кожу, посылаются противоэпилептические стимулы. Это предупреждает развитие судорожного припадка. Методика применяется с 1990 года.
- Метод множественного субпиального транскортикального рассечения. Данный метод предназначен для устранения способности кортикальной ткани генерировать патологическую активность нейронов или субклиническую эпилептиформную активность. При этом сохраняются корковые функции оперируемых областей. Предварительно проводится трепанация черепа в проекции оперируемой области под общим наркозом, эффект достигается благодаря рассечению и, следовательно, предотвращению распространения пароксизмальной активности на соседние области головного мозга.
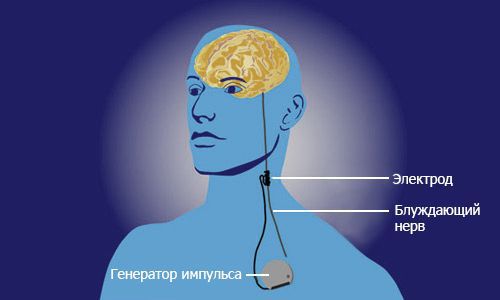
После операции большое значение имеет речевая реабилитация, включающая как занятия с логопедом, так и специализированный массаж и артикуляционную гимнастику. Методы логопедии заметно улучшают речевые способности большинства людей с ЛКС, однако зачастую в полном объёме речь не восстанавливается. Результаты речевой реабилитации зависят от многих факторов: уровня манифестации заболевания, стратегии гормональной терапии, начала и интенсивности реабилитационных мероприятий.
Спорным методом лечения является кетогенная диета. Кетогенная диета (КД) используется с 1920-х годов для терапии резистентных к лечению видов эпилепсии [14]. При КД пациент потребляет большое количество жиров (90 %) и низкое содержание белков и углеводов. Данные некоторых исследователей показывают, что индивидуально подобранная КД является хорошей альтернативой нехирургическому и после хирургическому вмешательству фармакорезистентных пациентов с эпилепсией [10]. Однако другие исследователи отмечают нехватку клинических данных, чтобы можно было сделать такие выводы [14].
При лечении заболевания требуется наблюдение клинического фармаколога. Специалист поощряет соблюдение правил приёма лекарств, проверяет взаимодействие медикаментов и предупреждает врача и пациента о препаратах, которые могут усугубить состояние. Специалисты по неврологии могут помочь в мониторинге лечения, а также в консультировании пациентов и/или родителей.
Кроме того, важную роли играет социальная служба. Социальный работник должен помочь пациенту обеспечить дома адекватные для восстановления условия и доступ к вспомогательным услугам.
Прогноз. Профилактика
Синдром редкий, поэтому точного прогноза нет. Патологию считают доброкачественной с точки зрения развития эпилептической энцефалопатии. Прогноз варьируется в основном в отношении афазии. У детей может наблюдаться постепенное снижение внимания, памяти, мышления и общей когнитивной функции через 1–2 года после начала судорог. Результаты послеоперационного лечения в раннем детском возрасте показывают, что улучшение функции речи чаще всего наблюдается через годы после операции. У некоторых детей речевые нарушения могут сохраниться и со временем приобрести более тяжёлое течение. У других пациентов возможно восстановление большей части речевых навыков, хотя реабилитация занимает длительное время. В некоторых случаях может произойти ремиссия с последующим рецидивом.
Прогноз улучшается, если расстройство наступило после шести лет, а также при ранней реабилитации и сопровождении логопеда. Судороги обычно исчезают в зрелом возрасте, к тому времени эпилептическая активность на ЭЭГ также снижается.
Наряду с исследованием причин заболевания многими лабораториями проводятся испытания по лечению ЛКС. Для детей с рефрактерной эпилептической энцефалопатией исследуется применение каннабидиола (фаза 1, открытое исследование по увеличению дозы) [5]. Другое рандомизированное исследование оценивает ацетазоламид (перорально 8-10 мг/кг в течение 4-8 недель) в сравнении с противоэпилептическим препаратом — диазепамом (перорально 0,5 мг/кг в течение четырёх недель). Результаты показали умеренные улучшения у трети пациентов с ЛКС. Исследования с новыми нефармакологическими мультимодальными подходами, безусловно, являются ещё одним вариантом для изучения.
Поскольку заболевание связано с генетическими нарушениями, его профилактики на данный момент нет. При высоком генетическом риске во время планирования беременности обязательна консультация врача-генетика.
Источник
