Эклампсия помощь при судорожном синдроме

Об эклампсии беременных, к счастью, не знают большинство счастливых мамочек, так как подобное состояние встречается лишь у 0,05 % женщин. Однако среди проблем современного акушерства вопрос о диагностике и лечении этого недуга стоит как никогда остро и требует дальнейшего изучения, ведь отечественная и зарубежная гинекология трактует его по-разному.
Этому опасному состоянию предшествует его разновидность, называемая преэклампсией. Такие патологические изменения в организме фиксируются у 5-10% беременных женщин. Из нашей статьи вы узнаете, почему возникают эти опасные недуги, как их распознать и устранить.

Специфика определений
Эклампсия и преэклампсия – состояния патологических нарушений в организме беременной женщины. Ни первый, ни второй недуг нельзя назвать самостоятельной болезнью, так как они являются следствием недостаточной функциональности систем и заболеваний внутренних органов. При этом их симптоматические проявления всегда сопровождаются нарушениями работы центральной нервной системы разной степени тяжести.
Обратите внимание!
Эклампсия и преэклампсия – состояния, которые встречаются только у беременных, у женщин во время родов и в первые сутки после родоразрешения.
Состояние возникает как следствие нарушений взаимосвязи в цепочке мать-плацента-плод во время беременности. Причины и симптомы патологии разнятся, поэтому в мировой медицинской практике до сих пор нет единого подхода к ее классификации. Так, в акушерстве Америки, Европы и Японии подобные синдромы связывают с проявлениями артериальной гипертензии во время беременности. Российские медики считают, что подобные проявления – гестозы, вернее, их осложненные судорогами формы.
Преэклампсия – синдром, развивающийся во втором триместре беременности, с характерными признаками стойких гипертонических нарушений, которые сопровождаются отеками и появлением белка в моче.
Эклампсия – ярко проявляющаяся симптоматика нарушения функционирования головного мозга, главным признаком которого является приступ судорог, быстро переходящих в кому. Припадки судорог и коматозное состояние являются следствием сбоя функционирования центральной нервной системы из-за превышенных показателей артериального давления.

Особенности классификационных проявлений
Всемирная организация здравоохранения рассматривает патологические нарушения в такой последовательности:
- Хроническое течение артериальной гипертензии, зафиксированное до наступления зачатия;
- Гипертензия, возникшая как реакция организма на появление и развитие плода во время беременности;
- Легкая стадия преэклампсии;
- Тяжелая стадия преэклампсии;
- Эклампсия.
Обратите внимание!
Развитие эклампсии не всегда происходит по рассмотренной схеме: она может возникнуть и после легкой степени преэклампсии.
Отечественное акушерство придерживается другой классификации патологии. В отличие от зарубежных коллег, российские медики предполагают, что преэклампсия длится малый промежуток времени, за которым наступает эклампсия. В Европе и Америке преэклампсию диагностируют, если показатели артериального давления превышают 140/90 мм. рт. ст., на теле женщины явно видны отеки, а количество белка в суточной дозе мочи составляет больше 0,3 г/л.
Эти же признаки российские специалисты классифицируют как нефропатию, степень тяжести которой определяют по выраженности симптоматики. Стадия преэклампсии диагностируется в том случае, если к 3 описанным выше признакам присоединяются следующие симптомы:
- Головная боль;
- Ухудшение четкости зрения;
- Рвота, сопровождающаяся болью в животе;
- Резкое снижение количества выделяемой мочи.
То есть, зарубежные специалисты считают нефропатию неотложным состоянием, требующим немедленной госпитализации.
Развитие нефропатии и степени ее проявления представлены в таблице.

Тяжелая степень относится к числу осложненных форм патологии, когда к повышенному давлению и протеинурии присоединяется такая симптоматика:
- Нарушение качества зрения;
- Сильные приступы головной боли;
- Болевой синдром в желудке;
- Тошнота, сопровождающаяся рвотой;
- Готовность к припадкам судорог;
- Массивная отечность по всему телу;
- Резкое снижение выделения порции мочи за сутки;
- Боль при пальпации печени;
- Изменение лабораторных показателей крови.
Чем тяжелее форма патологических изменений, тем больше вероятность того, что растущий эмбрион не выдержит медикаментозной терапии, а развитие плода будет прекращено.
Также выделяют формы заболевания, течение которых зависит от времени их возникновения:
- Проявления во время периода вынашивания ребенка. Самая распространенная форма патологии. Угрожает жизни матери и малыша. Есть опасность прерывания беременности, когда плод не выдерживает воздействия медикаментозных препаратов, используемых для лечения.
- В период родоразрешения у женщин. Проявляется в 20% из всех зафиксированных случаев. Несет опасность для жизни малыша и матери. Приступ провоцируют роды.
- Патология, развивающаяся после рождения ребенка. Появляется очень редко в первые сутки после родов.
Обратите внимание!
Все формы эклампсии развиваются по одной схеме, следовательно, симптомы и лечение у них будут идентичны.
Следует остановиться и на классификации, которая базируется на нарушениях функционирования какого-либо органа. В этом случае клиническая картина болезни будет разной.
- Типичная форма. Проявляется сильнейшей отечностью всего тела, высоким показателем давления крови,внутричерепного давления, протеинурией.
- Нетипичная форма. Возникает в результате длительной родовой деятельности у рожениц со слабой нервной системой. Проявляется отеком мозга без выраженных симптомов отечности подкожной клетчатки. При этом наблюдаются незначительные превышенные показатели давления и протеинурия умеренной степени.
- Состояния, в которых проявляется почечная эклампсия, отличаются от 2 предыдущих. Отеки и превышенные показатели артериального давления незначительные. Характеризуется большим скоплением жидкости в полости брюшины и плодном пузыре.
Характерная симптоматика
У больных с судорожной формой гестоза проявления патологии можно объединить в систему общих симптомов, с которыми нужно ознакомиться перед оказанием неотложной помощи при эклампсии. К ним относятся такие проявления:
- Стойкое повышение показателей артериального давления;
- Отечность, которая чаще всего охватывает верхние части тела;
- Частые припадки судорог, продолжительность которых составляет 1-2 минуты, имеют маленькие промежутки между собой. Возможна потеря сознания на незначительное время.
- Эклампсический статус. Частые припадки судорог возникают, когда женщина находится в состоянии комы и не приходит в сознание.
Судорожный симптом – яркое последствие эклампсии. Стадии его развития и характерная симптоматика каждого этапа представлены в таблице.
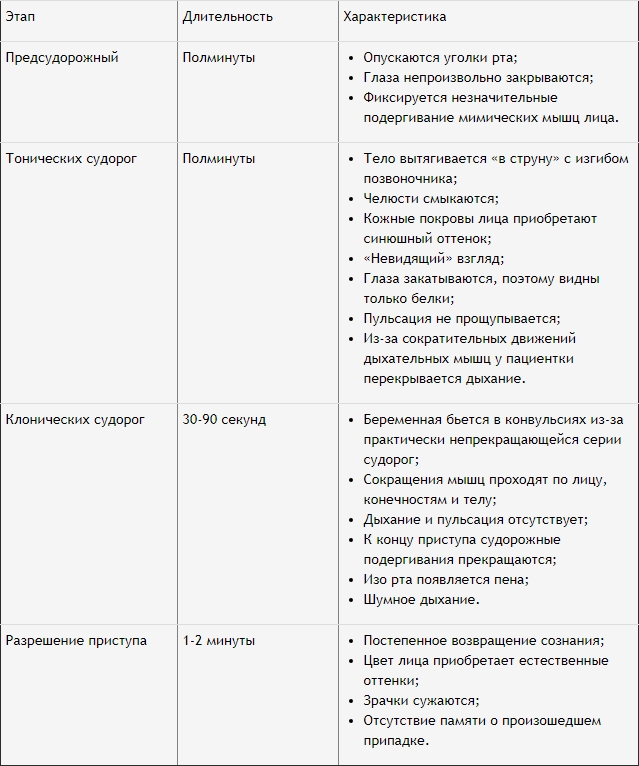
Обратите внимание!
После этапа клинических судорог женщина может не прийти в себя. В этом случае наступает состояние комы, которая развивается под воздействием отека мозга. Продолжительность комы зависит от времени устранения отека. Чем дольше он длится, тем меньше шансов на благоприятный исход.
Любой из описанных выше симптомов требует оказания неотложной помощи, будь то эклампсия или преэклампсия. Пациентку нужно немедленно отправить в стационар гинекологического отделения, предварительно предоставив эклампсическую помощь неотложного характера при приступе.
Специфика первой помощи
Учитывая то, что тяжелое состояние гестоза основывается на судорожном синдроме, без квалифицированной помощи медицинского персонала не обойтись. Методы лечения также будут назначены врачом, а алгоритм неотложной помощи при эклампсии будет следующим:
- Вызовите бригаду скорой медицинской помощи, сообщив диспетчеру о крайне тяжелом состоянии беременной женщины;
- Необходимо уложить пациентку на левый бок;
- Обложить женщину мягкими вещами: одеялами, подушками, пледами. Так можно предупредить травмирование во время припадка;
- В случае необходимости зафиксировать язык, чтобы он не запал;
- Между приступами судорог аккуратно устранить изо рта скопившиеся рвотные массы.
Чтобы устранить повторный приступ серийных припадков, можно ввести раствор магнезии внутривенно.
Возможности транспортировки определяются прибывшими медиками, а помощь будущей матери следует проводить в реанемобиле, так как для восстановления дыхания может понадобиться искусственная вентиляция легких. Там же проводят экстренные мероприятия по снижению показателей артериального давления.

Лечебные мероприятия
На начальном этапе лечения для беременных и рожениц целесообразно использовать препараты, купирующие судороги и снижающие показатели артериального давления. Параллельно проводят купирование отечности, которая ухудшает общее состояние женщины.
Обратите внимание!
Использование какого-то одного направления терапии только усугубит состояние больной: использование противосудорожных средств без нормализации артериального давления бессмысленно.
Проведение сульфата-инфузионной терапии включает в себя использование таких препаратов.
- Лекарства, устраняющие судороги:
- Экстренные (Дроперидол, Магнезия);
- Поддерживающие (Фулсед, Андакин);
- Усиливающие успокоительный эффект (Глицин, Димедрол).
- Препараты, снижающие показатели артериального давления:
- Экстренные (Нифедилин);
- Поддерживающие (Метилдопа).
Обратите внимание!
Контролировать артериальное давление, принимая лекарственные средства, нужно в течение всей беременности. Все медикаментозные препараты применяют внутривенно или внутримышечно.
Если приступы тяжелые, плохо поддающиеся лечению, показано экстренное родоразрешение. К числу показаний к его проведению относят такие симптомы:
- Кровотечение из родовых путей;
- Отслойка плаценты;
- Гипоксия плода.
При этом к стимулированию родовой деятельности приступают после купирования приступа судорог, выбирая естественный метод родоразрешения, так как анестезия при кесаревом сечении может спровоцировать очередной приступ.
Во всех остальных случаях проводится терапия магнезией и назначенными лекарственными средствами до уточнения степени тяжести патологии и общего состояния здоровья матери и малыша.
Правила профилактики
Профилактика опасных состояний – важная составляющая сохранения здоровья будущей мамы. Профилактические меры применяют в таких случаях:
- У беременной уже наблюдались приступы эклампсии и преэклампсии в анамнезе;
- Приступы случались у близких родственниц женщины: мамы или сестры.
Профилактические мероприятия заключаются в использовании Аспирина с середины второго триместра (от 75 до 120 мг ежедневно по назначению врача) и средств, содержащих кальций (1 г в сутки).
Источник
Алгоритм при преэклампсии тяжелой степени используют для своевременной помощи при появлении симптомов поражения нервной системы, указывающих на тяжелую степень преэклампсии на фоне гипертонии выше 140 и 90 мм.рт.ст. с белком в моче. К ним относится головная боль, боль в надчревьи, тошнота, рвота или их сочетание, нарушение со стороны органов зрения по типу мелькания «мушек» или «пелены» перед глазами, иногда полное его исчезновение. Если беременная находится в стационаре, то прежде всего необходимо:
- позвать на помощь всех свободных из персонала в отделении и анестезиолога-реаниматолога с бригадой
- больную уложить на ровную поверхность повернув голову набок и предупредить травмы женщины оградив ее подручными вещами от ударов
- рекомендовано болюсное введение 25% раствора магния сульфата 20мл на протяжении 10минут, а затем переходим на поддерживающую терапию в зависимости от уровня систолического артериального давления доза и скорость введения будут изменяться.
- гипотензивные препараты показаны при давлении 160 и 100мм.рт.ст. и выше и лучше всего использовать нифедипин10мг под язык и через 30 минут дозу повторяем под контролем давления или коринфар, так как он не проникает через гематоэнцефалический барьер.
- дальнейшее наблюдение и лечение проводится в палате интенсивной терапии во время которого проводится подготовка женщины к родоразрешению.
Неотложная помощь при преэклампсии рассмотрена выше, а вот что касается родоразрешения постараемся разобрать основные моменты. Одним из основных заданий при выявлении у женщины тяжелой преэклампсии есть подготовка беременной к родоразрешению. В случае не готовности родовых путей показано применение фолликулина или простагландинов местно. Если данное состояние возникло до 37 недель беременности проводять профилактику РДС-синдрома, а если после 37 недель и готовых родовых путях показаны вагинальные самостоятельные роды на фоне адекватного обезболивания. Кесарево сечение проводят при неэффективности подготовки родовых путей, ухудшение состояния плода. Для третьего периода родов обязательным является выскабливание полости матки.
Преэклампсия: неотложная помощь осуществляется при преэклампсии средней степени и тяжелой, и направлена на снижение артериального давления, седацию, использование спазмолитиков, профилактику возникновения судорог и кислородотерапию.
Преэклампсия – алгоритм оказания помощи рассмотрен выше, а теперь перейдем к эклампсии, как самой тяжелой формой преэклампсии.
Приступ эклампсии у беременных: первая помощь.
Неотложная помощь при таком состоянии, как припадок эклампсии. Алгоритм заключается в оказании помощи на месте, независимо где находится женщина показано уложить ее на ровную поверхность, голову повернуть на бок, освободить полость рта и оградить от травм и повреждений. После судорог женщина доставляется в отделение реанимации или интенсивной терапии, а если приступ судорог произошел в домашних условиях, тогда вызов скорой помощи должен быть незамедлительным. В стационаре проводится кислородотерапия и противосудорожная терапия така, как магнезия при эклампсии, как и при тяжелой преэклампсии. Для контроля функции жизненно важных органов и систем проводится катетеризация магистральных сосудов, мочевого пузыря и постановка назогастрального зонда. Если женщина в коме или приступы судорог продолжаются показано переведение женщины на ИВЛ. При отсутствии доступа венозного применяют кратковременный в/в наркоз тиопенталом натрия или масочный фторотановый наркоз. При недостаточной гипотензии на фоне магнезии применяют вазодилятаторы для устранения сосудистого спазма. Лечения проводится и после родоразрешения, которое проводится в зависимости от акушерской ситуации.
Если женщина в коме или приступы судорог продолжаются показано переведение женщины на ИВЛ. При отсутствии доступа венозного применяют кратковременный в/в наркоз тиопенталом натрия или масочный фторотановый наркоз. При недостаточной гипотензии на фоне магнезии применяют вазодилятаторы для устранения сосудистого спазма. Лечения проводится и после родоразрешения, которое проводится в зависимости от акушерской ситуации.
Первая помощь при эклампсии беременных проводится в строгом порядке, так как она имеет очень серьезные последствия и угрозу жизни не только для плода, но и для матери. Поэтому, при проявлении признаков эклампсии нужно:
- Уложить на ровную поверхность, на левый бок, при этом голову повернуть в сторону, а вокруг тела положить одеяла и подушки
- В рот вставить роторасширитель и языкодержатель, а при их отсутствии ложку, обернутую тряпкой – для профилактики западания языка и асфиксии
- Полость рта очистить от слизи, пены и рвотных масс
- В случае остановки дыхания провести непрямой массаж сердца.
Эклампсия: неотложная помощь – алгоритм оказания помощи на догоспитальном этапе:
- Вызвать скорую помощь
- Обеспечить защиту женщины от ударов
- Обеспечить проходимость дыхательных путей с помощью положения на левом боку и повернув голову на бок, при этом в рот вставить ложку
- Насильно женщину не держать
- После судорог очистить полость рта
Эклампсия- алгоритм неотложной помощи после приезда скорой основан на сохранении лечебно-охранного режима и скорейшей транспортировки ее в реанимацию, палата где должна быть звуконепроницаемой, с тусклым светом и закрытыми окнами.
Эклампсия: первая помощь, прежде всего, направлена на поддержание и восстановление функции всех органов и систем, при этом необходимо проводить контроль давления, пульса, дыхания и функции почек и печени.
Итак, первая помощь при преэклампсии и эклампсии должна заключаться в госпитализации всех беременных в акушерско – физиологическое отделение. Судорожная готовность купируется на месте оказания помощи, перед транспортировкой в лечебное заведение.
 С этой целью используют рауседил, сибазон 0.5%, дроперидол 0.025% или 2% промедол. При высоком давлении применяют ганглиоблокаторы для оказания неотложной помощи. В случае высокой судорожной готовности и необходимости проведения неотложных манипуляций применяют кислородно-закисный наркоз.
С этой целью используют рауседил, сибазон 0.5%, дроперидол 0.025% или 2% промедол. При высоком давлении применяют ганглиоблокаторы для оказания неотложной помощи. В случае высокой судорожной готовности и необходимости проведения неотложных манипуляций применяют кислородно-закисный наркоз.
Из вышеизложенного материала мы понимаем насколько актуальны внедрения клинических рекомендаций по оказанию неотложной помощи при преэклампсии и таком ее грозном осложнении, как эклампсия, так как несвоевременная их диагностика и неправильное оказание помощи увеличивают риск материнской и перинатальной смертности.
Видео : Преэклампсия, эклампсия ч1
Источник
Гестозы беременных — патологические состояния, проявляющиеся только во время беременности и, как правило, исчезающие после её окончания или в раннем послеродовом периоде. Они представляют собой комплекс метаболических нарушений всех органов и систем материнского организма вследствие недостаточной адаптации к вынашиванию плода. Эклампсия, являясь наиболее тяжелым проявлением гестоза, занимает одно из первых мест среди причин материнской смертности.
Этиология и патогенез судорожного состояния при эклампсии
Этиология гестозов остаётся не до конца выясненной. Однако убедительно показано значение в их развитии сопутствующей соматической патологии: заболеваний почек (пиелонефрит), гипертонической болезни, эндокринопатий часто на фоне перенесённых во время беременности инфекционных заболеваний (грипп, ОРЗ).
Фоновые состояния, способствующие возникновению гестозов:
- — первородящие моложе 18 и старше 28 лет,
- — профессиональные вредности,
- — генетическая предрасположенность,
- — несбалансированное питание, и др.
В патогенезе гестозов ведущими являются генерализованный спазм сосудов, гиповолемия, изменение реологических и коагуляционных свойств крови, нарушения микроциркуляции и водно-солевого обмена, повышается вязкость крови. Нарушения кровообращения приводят к развитию дистрофических и некротических изменений в тканях ЦНС, печени, почек, лёгких, системы маточно-плацентарного кровообращения.
Клинически гестоз проявляется отеками, протеинурией, АГ. При отсутствии должного лечения или его недостаточной эффективности степень гестоза утяжеляется и переходит в преэклампсию (кратковременный промежуток времени, предшествующий эклампсии), симптомами которой являются тяжесть в затылке, головная боль, нарушения зрения, тошнота, рвота, боли в эпигастральной области или в правом подреберье и др.
При отсутствии должной терапии или ее недостаточной эффективности развивается эклампсия. Эклампсия — острый отёк мозга, высокая внутричерепная гипертензия, срыв ауторегуляции и нарушение мозгового кровообращения, ишемические и геморрагические повреждения структур мозга.
Особенности клинической картины судорожного синдрома при эклампсии
Клиническая картина эклампсии складывается из четырёх периодов:
- 1. Предсудорожный период — длится 20-30 сек; мелкие подергивания мышц лица, верхних конечностей, взгляд фиксирован в одну сторону.
- 2. Период тонических судорог — длительность 20-30 сек. Вслед за подергиванием верхних конечностей голова запрокидывается, тело вытягивается, напрягается, позвоночник изгибается, лицо бледнеет, челюсти плотно сжимаются, зрачки расширяются и уходят под верхнее веко, вследствие чего остаются видимыми только глазные яблоки, дыхание прекращается, язык прикушен, сознания утрачено.
- 3. Период клонических судорог: судороги направлены вниз, дыхания нет, пульс не ощутим, лицо багрово-синее, вены напряжены.
- 4. Период разрешения припадка — происходит глубокий прерывистый вдох, изо рта идет пена (иногда с примесью крови), дыхание становится регулярным, исчезает цианоз, женщина приходит в сознание, но сознание сумеречное, выражена амнезия. Продолжительность припадка 1,5-2 мин.
Эклампсия крайне опасна даже при наличии одного припадка, так как в момент приступа может произойти кровоизлияние в жизненно важные центры мозга (прорыв крови в желудочки мозга).
Клинические формы эклампсии:
- — отдельные припадки;
- — серия судорожных припадков (статус экламптикус);
- — бессудорожная (самая тяжёлая).
Особенности неотложной помощи на догоспитальном этапе при эклампсии
Лечебно-тактические мероприятия при эклампсии должны включать следующие элементы:
- — медикаментозное обеспечение лечебно-охранительного режима беременной;
- — устранение генерализованного спазма сосудов и снижение АД;
- — коррекцию метаболических нарушений и восстановление гомеостаза;
- — поддержание жизнедеятельности плода;
- — бережное родоразрешение в интересах матери и плода.
Неотложная помощь осуществляется в соответствии с Алгоритмами оказания медицинской помощи (2011):
- — Нифедипин (Коринфар 10 мг) внутрь;
- — Катетеризация вены:
- o Диазепам (Реланиум 2 мл) в/вено;
- o Магния сульфат 25% — 20 мл в/венно, затем 20 мл в разведении Натрия хлорида 0,9% — 250 мл в/венно капельно (20 кап/мин); препарат оказывает успокаивающее действие на ЦНС и уменьшает судорожную готовность; оказывает гипотензивное и диуретическое действие;
- — Ингаляция кислорода;
- — Пульсоксиметрия.
При судорогах применяют Диазепам (Реланиум 2-4 мл) в/вено. При коме — вызов бригады №10 или врачебной бригады, в это время проводить следующие мероприятия:
- — Атропина сульфат 0,1% — 0,5-1 мл в/вено;
- — Санация верхних дыхательных путей;
- — Интубация трахеи или применение ларингеальной трубки;
- — ИВЛ.
Показания к госпитализации
Во всех случаях эклампсии обязательна срочная госпитализация беременной в реанимационное отделение акушерского стационара. При этом целесообразно сообщить в соответствующий стационар о скорой доставке туда тяжелобольной. Всех беременных и рожениц госпитализируют только санитарным транспортом в сопровождении медицинского персонала (фельдшера, лучше врача). Предпочтительна транспортировка в специализированной реанимационной машине.
Источник
