Экг синдром бругада экг признаки
ЭКГ при синдроме Бругада и его лечение
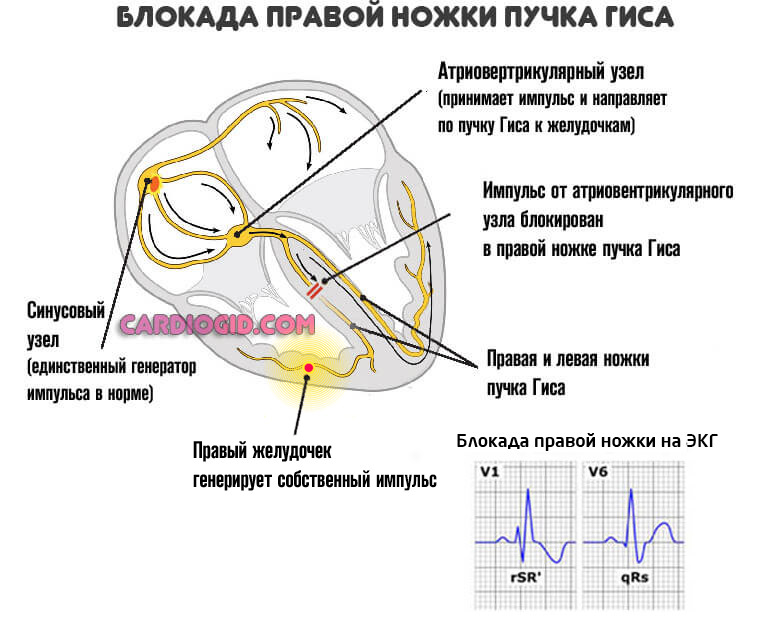
Синдром Бругада характеризуется наличием типичной ЭКГ-картины в виде косонисходящего подъема сегмента ST в отведениях V1, V2 и иногда V3 (как правило, вместе с неполной блокадой ПНПГ), отсутствием структурных изменений со стороны сердца и повышенным риском внезапной смерти от ФЖ или развитием синкопальных состояний вследствие полиморфной ЖТ. Распространенность составляет 1:5000.
Диагностика синдрома Бругада
Наиболее типичные изменения желудочкового комплекса обычно выявляются в отведениях V1 и V2 (I тип): желудочковый комплекс заканчивается положительным отклонением с амплитудой >2 мм (наподобие зубца J, наблюдаемого при гипотермии), за которым следует косонисходящий сегмент ST и отрицательный зубец Т. Интервал PR бывает удлинен. Пароксизмы ФП не являются редкостью. Часто выявляются поздние потенциалы.
У некоторых пациентов типичные ЭКГ-признаки бывают интермиттирующими. Временами подъем сегмента ST может принимать вогнутую или седловидную форму (II или III тип). Такого рода изменения сами по себе не являются достаточными диагностическими признаками синдрома Бругада. Кроме того, ЭКГ может становиться нормальной.
Диагностическое значение ЭКГ можно повысить, разместив грудные отведения на одно или два межреберья выше обычной позиции. Это следует иметь в виду при лечении пациентов, госпитализированных по поводу синкопального состояния неясного происхождения или реанимированных в связи с необъяснимой ФЖ.
С диагностической целью можно применить пробу с внутривенным введением аймалина (1 мг/кг за 5 мин) или, при его недоступности, флекаинида (2 мг/кг за 10 мин). При наличии на ЭКГ признаков, позволяющих предположить диагноз синдрома Бругада, введение данных препаратов приводит к появлению типичных ЭКГ-признаков синдрома Бругада I типа. Иногда ЭКГ-признаки появляются или усугубляются на фоне лихорадки.
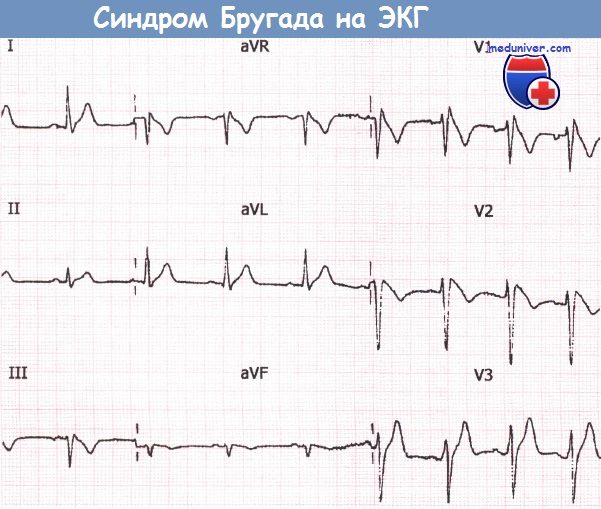
Рутинная ЭКГ с признаками синдрома Бругада, зарегистрированная у медицинского работника, который впоследствии внезапно скончался.
Причины синдрома Бругада
Причиной синдрома Бругада являются генетически обусловленные нарушения функции натриевых ионных каналов. Описано несколько генетических аномалий, связанных с этим синдромом. Не у всех пациентов в семейном анамнезе выявляются случаи внезапной сердечной смерти. Бывают случаи, обусловленные мутацией.
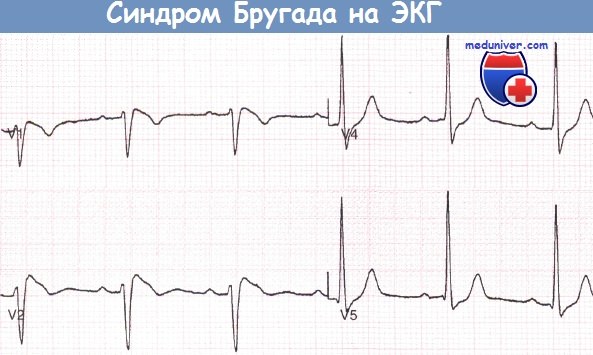
Запись грудных отведений ЭКГ пациента с синдромом Бругада, реанимированного после фибрилляции желудочков (ФЖ), развившейся во время управления автомобилем.
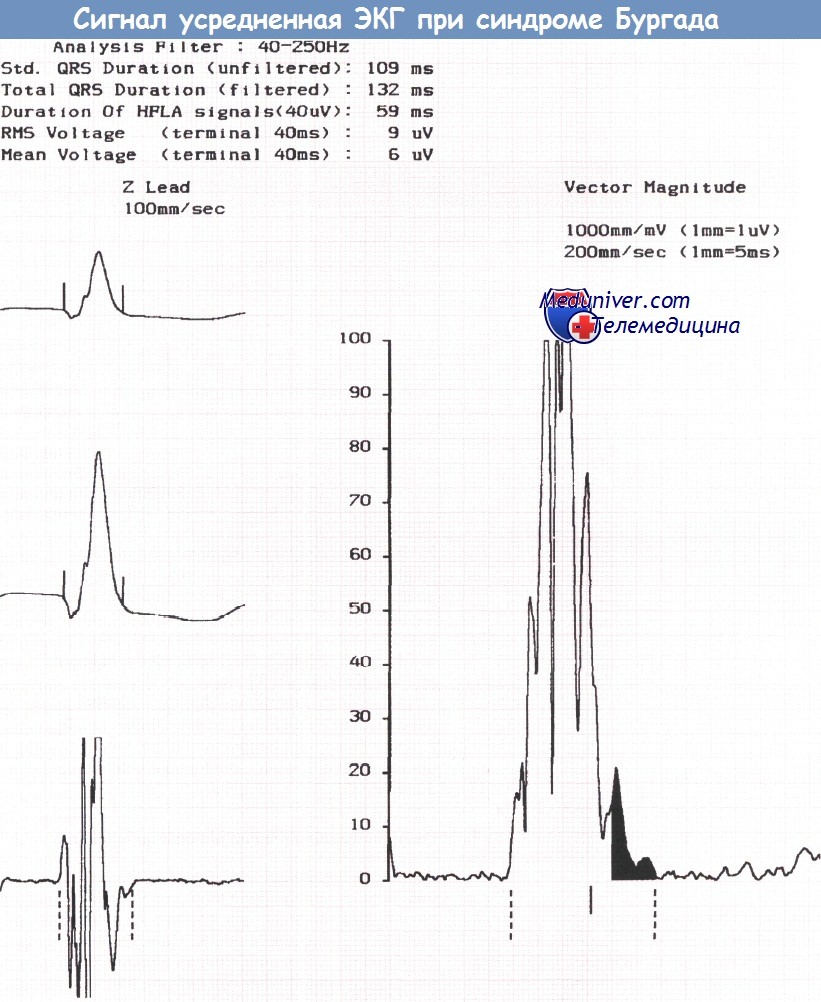
Сигнал-усредненная ЭКГ, зарегистрированная у того же пациента водителя автомобиля, что и на рисунке выше, демонстрирует наличие поздних потенциалов.
Фибрилляция желудочков при синдроме Бругада
Фибрилляция желудочков при синдроме Бругада чаще наблюдается в среднем возрасте. Она редко развивается в первые 2 десятилетия жизни. Как правило, аритмия возникает во сне или в покое. Хотя синдром Бругада обусловлен аутосомно-доминантным геном, нарушения ритма намного чаще наблюдаются у мужчин.
Ни один из известных антиаритмических препаратов не продемонстрировал способность эффективно предотвращать ФЖ, однако существуют данные об эффективности хинидина при «аритмическом шторме». Единственным методом лечения является имплантация автоматического дефибриллятора. Такое устройство должно быть имплантировано всем пациентам, перенесшим синко-пальное состояние или реанимацию в связи с ФЖ.
Факторы риска при синдроме Бругада
Надежных критериев выявления пациентов с высоким риском, к сожалению, не существует. Исследования в этой области весьма ограничены в связи с относительно малым количеством больных и коротким периодом наблюдения, а также из-за больших различий в частоте зарегистрированных случаев внезапной смерти.
В некоторых работах сообщается о довольно высокой частоте фибрилляции желудочков (ФЖ) у ранее бессимптомных пациентов (8% за 3 года), в то время как другие авторы приводят данные о более низком риске (2% за 5 лет или 0,5% за 30 мес).
Есть мнение о целесообразности стимуляции желудочков при синдроме Бругада I типа. В соответствии с этой позицией имплантация дефибриллятора должна быть рекомендована пациентам, у которых в ходе такого исследования развивается ФЖ, однако в последующих исследованиях это положение не нашло подтверждения.
В качестве возможных факторов риска разными исследователями рассматривались поздние потенциалы желудочков и увеличение продолжительности комплекса QRS, а также нарастание степени выраженности подъема сегмента ST во время теста с физической нагрузкой. Удивительно, но наличие случаев внезапной сердечной смерти в семейном анамнезе, по-видимому, также нельзя считать фактором риска.
Общее мнение заключается в том, что риск меньше у пациентов, у которых отсутствуют спонтанные ЭКГ-признаки синдрома Бругада 1 типа.
Лечение синдрома Бругада
Рутинная имплантация дефибрилляторов бессимптомным пациентам не оправданна в связи с низким риском внезапной смерти, а также хорошо известной и довольно высокой частотой осложнений, связанных с использованием этих устройств, в том числе и при длительном наблюдении за больными. Недавно было предложено назначать в таких случаях хинидин.
Пациентам с синдромом Бругада рекомендуется воздерживаться от приема антиаритмических препаратов I класса (таких как флекаинид) и как можно быстрее начинать лечение любого заболевания, сопровождающегося лихорадкой.
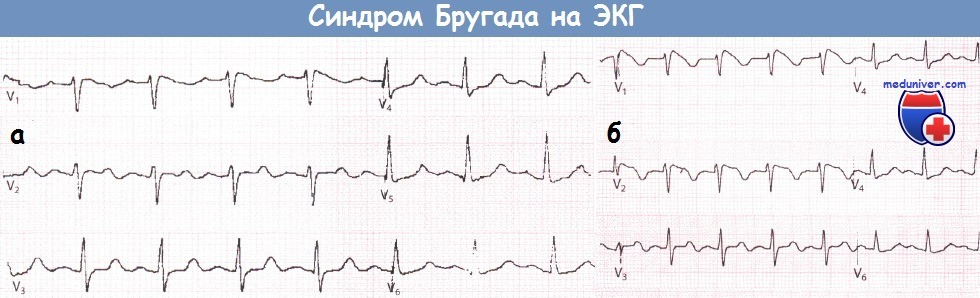
ЭКГ, записанная в грудных отведениях у пациента с подозрением на синдром Бругада (а).
После введения аймалина регистрируется ЭКГ, типичная для синдрома Бругада I типа (б).
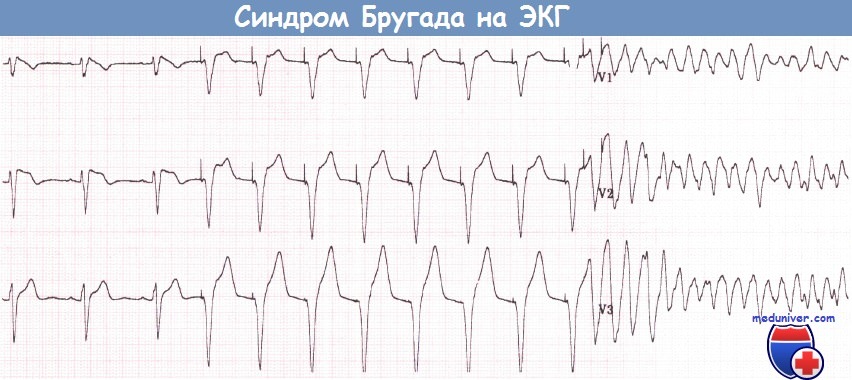
Бессимптомный пациент с синдромом Бругада (отведения V1-V3), у которого во время исследования со стимуляцией желудочков развилась ФЖ.
После 8-го навязанного комплекса при частоте стимуляции 120 имп./мин парой преждевременных стимулов инициирована ФЖ.
(Больному был установлен имплантируемый кардиовертер-дефибриллятор (ИКД) и в последующем отмечалось несколько адекватных нанесений электрических разрядов.)
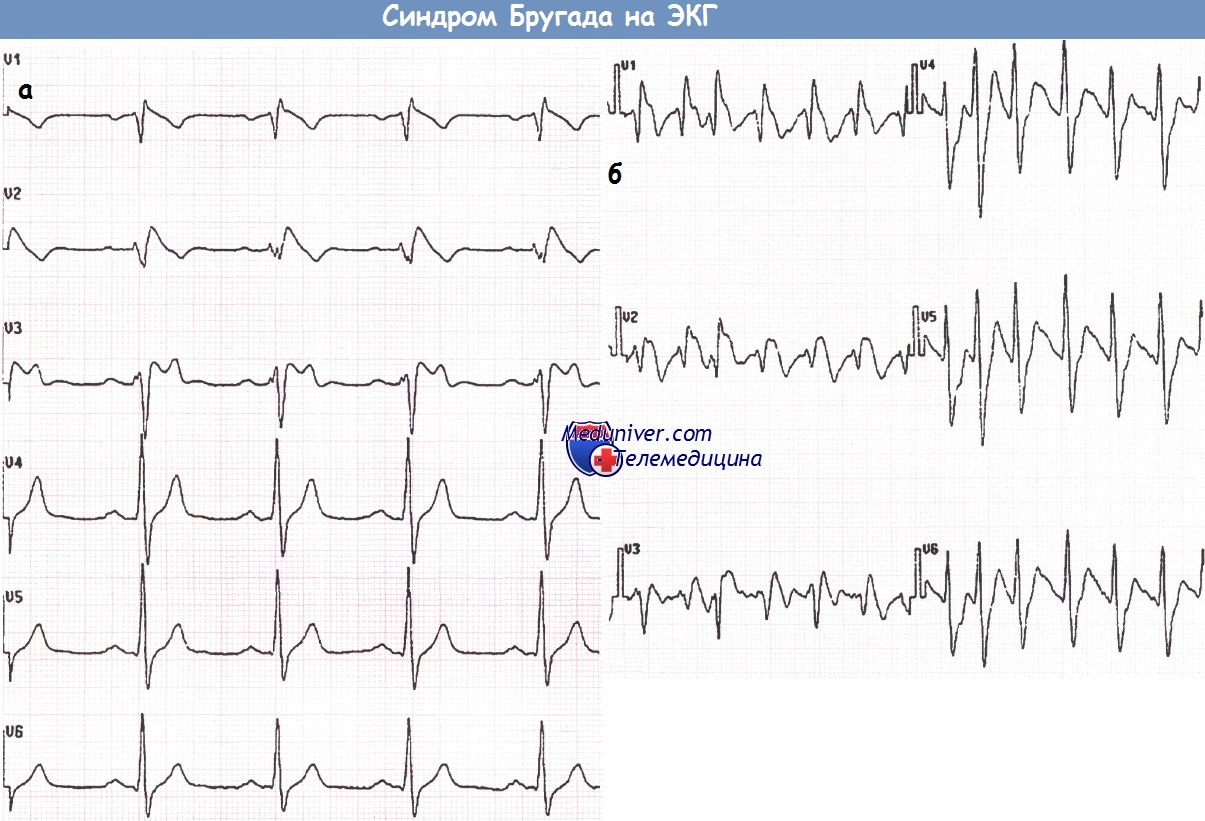
Пациент с синдромом Бругада (а), у которого развилась фибрилляция предсердий (ФП) (б)
Учебное видео ЭКГ при синдроме Бругада
При проблемах с просмотром скачайте видео со страницы Здесь
— Также рекомендуем «ЭКГ при синдроме ранней реполяризации желудочков»
Оглавление темы «Нарушения ритма сердца»:
- ЭКГ при фасцикулярной тахикардии
- ЭКГ при неустойчивой желудочковой тахикардии
- ЭКГ при ускоренном идиовентрикулярном ритме
- ЭКГ при полиморфной желудочковой тахикардии
- ЭКГ при тахикардии типа пируэт и ее лечение
- ЭКГ при врожденном удлинении интервала QT
- Лечение врожденного удлинения интервала QT на ЭКГ
- ЭКГ при фибрилляции желудочков
- ЭКГ при синдроме Бругада и его лечение
- ЭКГ при синдроме ранней реполяризации желудочков
Источник
Синдром Бругада – редкое наследственное сердечно-сосудистое расстройство, характеризующееся нарушениями, влияющими на электрические импульсы сердца. Основным симптомом является нерегулярное сердцебиение, без лечения, может привести к внезапной смерти.
Недавние сообщения свидетельствуют о том, что он ответственен за 20% случаев внезапной смерти людей, имеющих сердечно-сосудистые заболевания. Клинический фенотип проявляется во взрослой жизни, чаще встречается у мужчин.
Внезапная смерть может стать первым и единственным проявлением болезни. Бругадский синдром – генетическое заболевание, наследуемое по аутосомно-доминантному признаку. Распространенность – 5 из 10 000 человек.
Описание
У нормального сердца четыре камеры. Две верхние камеры известны как предсердия, две нижние камеры – желудочки. Электрические импульсы заставляют сердце биться.
У индивидуумов с синдромом Бругада электрические импульсы между желудочками становятся нескоординированными (фибрилляция желудочков), что приводит к уменьшению кровотока. Снижение кровотока в мозг и сердце приводит к обморокам или внезапной смерти.
Синдром назван испанскими кардиологами Педро Бругадой и Хосепом Бругадой, которые сообщили о нем как о клиническом синдроме в 1992 году. Генетическая основа была установлена Рамоном Бругадой в 1998 году.
Признаки и симптомы
У пострадавшего человека с синдромом Бругады обычно начинают проявляться симптомы в возрасте 40 лет. У людей возникают нерегулярные сердечные сокращения (желудочковые аритмии) или нет явных симптомов (бессимптомно). Неравномерное сердцебиение вызывает затрудненное дыхание, потерю сознания или обморок, внезапную смерть.

Тяжесть симптомов варьируется. Известны триггеры синдрома Бругады, это лихорадка и натриевые блокирующие препараты.
Конкретная презентация синдрома Бругады известна как синдром внезапной ночной смерти (SUNDS). Распространен в Юго-Восточной Азии, встречаются у молодых людей, которые умирают от остановки сердца во время сна без видимой или идентифицируемой причины.
Причины
Синдром Бругада вызван мутациями в гене SCN5A, который кодирует α-субъединицу стробирующего напряжения Nav1.5, сердечного натриевого канала, ответственного за регулирование быстрого тока натрия -INa-. Он вызывает нарушенное функционирование субъединиц натриевых каналов или белков, которые их регулируют. Дисфункция натриевых каналов приводит к локальным закупоркам проводимости в сердце.
В настоящее время сообщалось о более чем 250 мутациях, связанных с BrS, в 18 разных генах (SCN5A, SCN1B, SCN2B, SCN3B, SCN10A, ABCC9, GPD1L, CACNA1C, CACNB2, CACNA2D1, KCND3, KCNE3, KCNE1L -KCNE5-, KCNJ8, HCN4, RANGRF, SLMAP, TRPM4), которые кодируют каналы натрия, калия, кальция или белки, связанные с этими каналами. Несмотря на выявление 18 ассоциированных генов, 65% -70% клинически диагностированных случаев остаются без идентифицируемой генетической причины.
Большая часть мутаций унаследована аутосомно-доминантным образом от родителей детям. Это означает, что для появления болезни необходима только одна копия аномального гена. У большинства людей с заболеванием есть пострадавший родитель.
Каждый ребенок пострадавшего человека имеет 50%-ный шанс наследовать генетическую вариацию, независимо от пола.

Первичный ген, который связан с синдромом Бругада, расположен на хромосоме 3, назван геном SCN5A. Приблизительно 15-30% людей с Бругада имеют мутацию гена SCN5A. Ген отвечает за продуцирование белка, который позволяет перемещать атомы натрия в клетки сердечной мышцы через натриевый канал.
Аномалии гена SCN5A изменяют структуру или функцию натриевого канала и приводят к уменьшению содержания натрия в клетках сердца. Уменьшенный натрий приводит к аномальному сердечному ритму, который провоцирует внезапную смерть.
Мутации связаны с синдромом QT типа 3 (LQT3), который является одной из форм аномалии сердечного ритма, называемой синдромом Романо-Уорда. Сообщалось, что некоторые семьи имеют родственников с патологией Бругада и LQT3, что указывает на то, что состояния могут быть разными типами одного и того же расстройства.
Распространенность
Синдром Бругада чаще встречается у мужчин (5-8 раз). Встречается во всем мире, но чаще у людей Юго-Восточной Азии, Японии как поккури («внезапная смерть»), Таиланде – Лай Тай («смерть во сне»), широко известен на Филиппинах как бангунгут («стонать во сне»). Согласно медицинской литературе, синдром Бругада составляет 4 – 12 процентов всех внезапных смертей, до 20 процентов всех смертей людей с сердечно-сосудистыми заболеваниями.
Бругада поражает людей любого возраста. Средний возраст внезапной смерти составляет 41 год.
Похожие нарушения
Симптомы следующих расстройств могут быть сходными с симптомами синдрома Бругада. Сравнения полезны для дифференциального диагноза:
Синдром Романо-Уорда
Наследственное сердечное расстройство, характеризующиеся нарушениями, влияющими на электрическую систему сердца. Тяжесть синдрома Романо-Уорда сильно варьируется. У некоторых людей нет явных симптомов; другие развивают аномально повышенные сердечные сокращения (тахиаритмии), приводящие к эпизодам бессознательного (синкопа), остановке сердца, потенциально внезапной смерти.
Синдром Романо-Уорда наследуется как аутосомно-доминантный признак. Один тип синдрома Романо-Уорда, называемый длинным синдромом QT типа 3 (LQT3), вызван аномалиями гена SCN5A; поэтому LQT3 и Бругада могут являться разными типами одного и того же расстройства.

Артериогенная кардиомиопатия (AC)
Редкая форма неишемической кардиомиопатии, при которой нормальная мышечная ткань правого желудочка заменяется жировой тканью. Может развиваться в детстве, но не появляться до 30 – 40 лет.
Симптомы AC: нерегулярные сердечные сокращения (аритмии), одышка, опухшие шейные вены, дискомфорт в области живота, обмороки. В некоторых случаях симптомы не проявляются до остановки сердца, внезапной смерти.
Мышечная дистрофия Дюшенна (МДД)
Мышечное расстройство, одно из наиболее частых генетических состояний, затрагивающих 1 из 3500 новорожденных мужского пола во всем мире. Обычно проявляется от трех до шести лет. Мышечная дистрофия Дюшенна характеризуется слабостью, отмиранием (атрофией) мышц тазовой области с последующим вовлечением мышц плеча.
По мере прогрессирования болезни мышечная слабость и атрофия распространяются по всем мышцам тела. Болезнь прогрессирует, большинство страдающих людей, нуждаются в инвалидной коляске в подростковые годы.
Развиваются серьезные, опасные для жизни осложнения – болезни сердечной мышцы (кардиомиопатия), затрудненное дыхание. DMD вызван изменениями (мутациями) гена DMD на Х-хромосоме. Ген регулирует продуцирование белка, называемого дистрофином, который играет важную роль в поддержании структуры внутренней стороны мембраны клеток скелетной и сердечной мышц.
Дополнительные расстройства имеющие аналогичные аномалии сердечного ритма: острый миокардит, острая легочная тромбоэмболия, ишемия правого желудочка или инфаркт, дефицит тиамина, гиперкальциемия, гиперкалиемия.
Диагностика
 Тип 1
Тип 1
Диагностика синдрома Бругада основана на тщательной клинической оценке, полной медицинской и семейной истории внезапной сердечной смерти, специализированный тест, известный как электрокардиограмма (ЭКГ), регистрирующий электрическую активность сердца. Врачи используют специальные препараты (блокаторы натриевых каналов), провоцирующие характерные особенности ЭКГ синдрома Бругада.
Молекулярно-генетическое (ДНК) тестирование для мутаций во всех генах проводится для подтверждения диагноза. Только 30-35% пораженных людей имеют идентифицируемую мутацию гена после всестороннего генетического теста. Последовательный анализ гена SCN5A является первым шагом молекулярно-генетического диагноза, поскольку мутации этого гена наиболее распространенная причина синдрома Бругада (около 25%).
Постановка диагноза
Диагноз может быть сложным, так как ЭКГ человека с синдромом Бругада может быть совершенно нормальной. В этих случаях, диагноз устанавливается путем повторения ЭКГ с помощью введения лекарственного средства, которое выявляет специфические аномалии, наблюдаемые при этом состоянии (например, вызов Ajmaline или Flecanide). Или путем тестирования ДНК идентифицируя определенную мутацию гена.
Изменения ЭКГ могут быть временными при Бругада, но провоцируются несколькими факторами:
- лихорадка;
- ишемия;
- Блокаторы натриевых каналов, например, Flecainide, Propafenone;
- Блокаторы каналов кальция;
- Альфа-агонисты;
- Бета-блокаторы;
- Нитраты;
- Холинергическая стимуляция;
- Алкоголь;
- Гипокалиемия;
- Гипотермия.
Диагностические критерии
Тип 1 (возвышение сегмента Coved ST; 2 мм; 1 из V1-V3, за которым следует отрицательная T-волна) – единственная аномалия ЭКГ, которая потенциально диагностируется. Упоминается как знак Бругада.
Знак Бругада
 Знак
Знак
Эта аномалия ЭКГ должна быть связана с одним из клинических критериев для постановки диагноза:
- Документированная фибрилляция желудочков (VF) или полиморфная желудочковая тахикардия (VT).
- Семейная история внезапной сердечной смерти в возрасте 45 лет.
- ЭКГ с кубическим типом у членов семьи.
- Индуцируемость VT с запрограммированной электрической стимуляцией.
- Обморок.
- Апное.
Два других типа не являются диагностическими, требуют дальнейшего изучения
- Brugada Type 2: имеет 2 мм седлообразной формы ST.
- Brugada type 3: может быть морфологией типа 1 или 2, но с amp;lt;2 мм высоты сегмента ST.
Клинические испытания
Электрокардиография болезни рекомендуется для определения степени заболевания. Электрофизиологическое исследование используется для оценки риска внезапной сердечной смерти.
Лечение
Нет лечения синдрома Бругада. Лица имеющие высокий риск фибрилляции желудочков лечатся имплантируемым дефибриллятором кардиовертера (ICD). Это устройство автоматически обнаруживает аномальное сердцебиение и выборочно подает электрический импульс в сердце, восстанавливая нормальный ритм.
 Тип 3
Тип 3
Изопротеренол – антиаритмический препарат, используется для эффективного ответа на электрические бури (нестабильные желудочковые аритмии). Рекомендации по лечению бессимптомных индивидуумов противоречивы.
Возможные виды лечения включают: наблюдение до появления симптомов, хотя первым симптомом – внезапная сердечная смерть или использование семейной истории, электрофизиологические исследования.
Генетическая консультация рекомендуется для пострадавших лиц и их семей. Другое лечение симптоматическое, поддерживающее.
Например, агрессивное лечение лихорадки лекарствами для снижения температуры (парацетамол), поскольку лихорадка любого происхождения может вызвать опасные аритмии.
Следует избегать определенных лекарств, современные рекомендации можно найти на сайте.
 Сравнение различных шаблонов ЭКГ Brugada
Сравнение различных шаблонов ЭКГ Brugada
Специалист определяет риск развития угрожающих жизни аритмий, может быть рекомендовано имплантируемый дефибриллятор (ICD). ICD рекомендован, когда пациент уже перенес опасную аритмию. Некоторые препараты исследуются как лечение нарушений ритма. Как только человеку поставлен диагноз синдрома Бругада, все родственники первой линии должны быть проверены.
Важно знать, что многие люди, у которых диагностировано поражение живут долго и счастливо.
Ключевые моменты:
- существует только один тип синдрома Бругада.
- Диагноз зависит от характерного ЭКГ, клинических критериев.
- Знак Бругада в изоляции имеет сомнительное значение.
Понравилась статья? Поделись с друзьями:
Источник
Синдром Бругада — это врожденное и крайне редко приобретенное нарушение проводимости кардиальных структур. Генетическое происхождение не дает в полной мере справиться с заболеванием. Можно сгладить его последствия, но тотального излечения не происходит.
По сути — это порок сердца. Характеризуется блокадой правой ножки пучка Гиса, полной или частичной. Парадоксально, но известны случаи приобретенного развития. Хотя вопрос дифференциальной диагностики остается актуальным, возможна путаница.
Лечение состояния в основном хирургическая. Медикаменты дают малый клинический эффект, хотя в качестве поддерживающей меры обеспечивают нормальные результаты. Ведением пациентов занимаются кардиологи.
Механизм развития
Синдром Бругада — генетический, обусловлен мутацией отдельных структур. На сегодняшний день известно по меньшей мере о пяти генах, способных повлиять на развитие указанного патологического процесса. Суть заболевания неспецифична.
В норме сердце ритмично сокращается, в автономном режиме. Способность к спонтанному возбуждению — черта, присущая этому органу.
Некоторые клетки более активны. Скопление таковых называют синусовым узлом. Он ответственен за продукцию биоэлектрического импульса, который по пучкам Гиса проводится к прочим кардиальным структурам. Отсюда равномерное и постепенное сокращение.
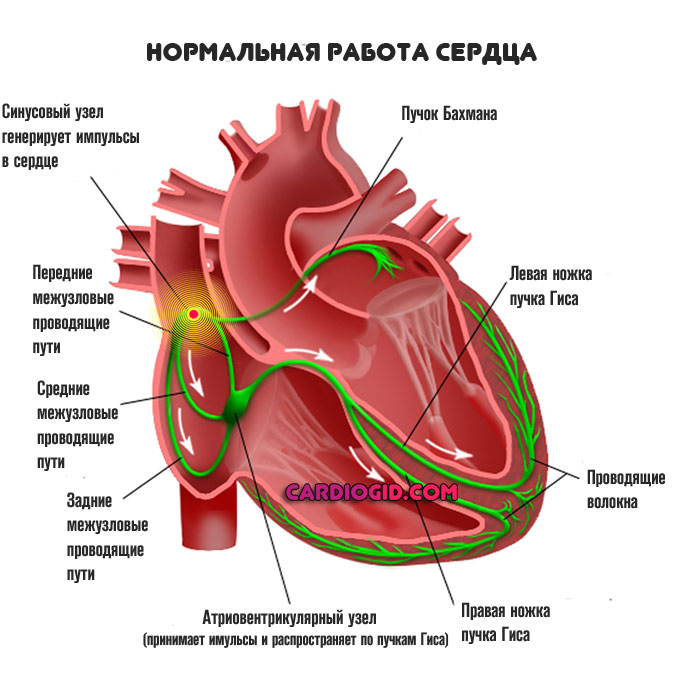
При блокаде части волокон пучка Гиса, как это и происходит на фоне синдрома Бругада, развивается выраженная аритмия, обусловленная компенсаторным механизмом. Импульс создают прочие клетки, локализованные в желудочках и предсердиях.

Клинически состояние выражается пароксизмальной тахикардией (желудочковой, либо наджелудочковой) и/или фибрилляцией (группой неполноценных движений).
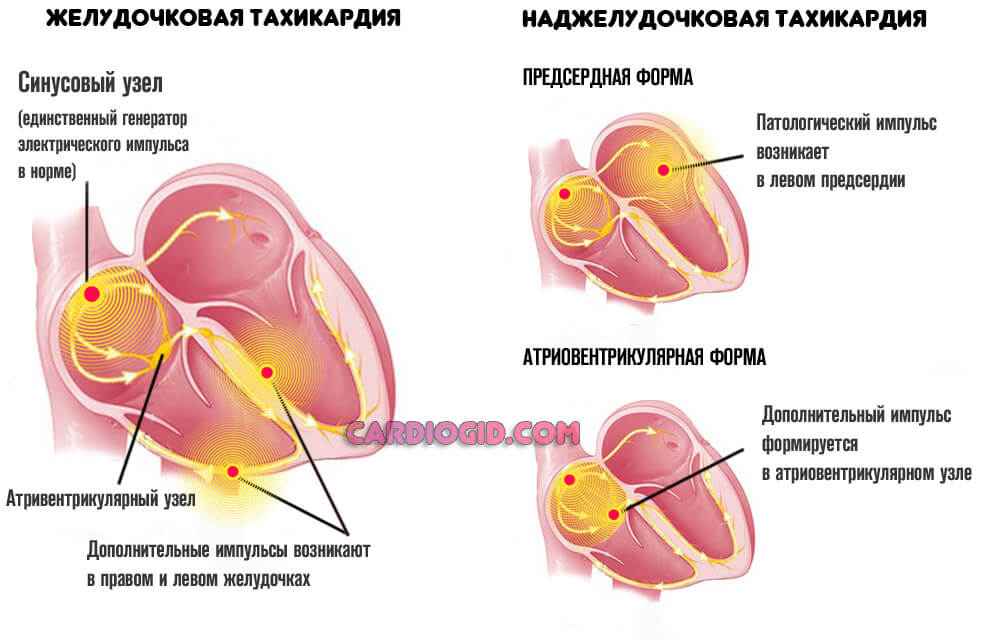
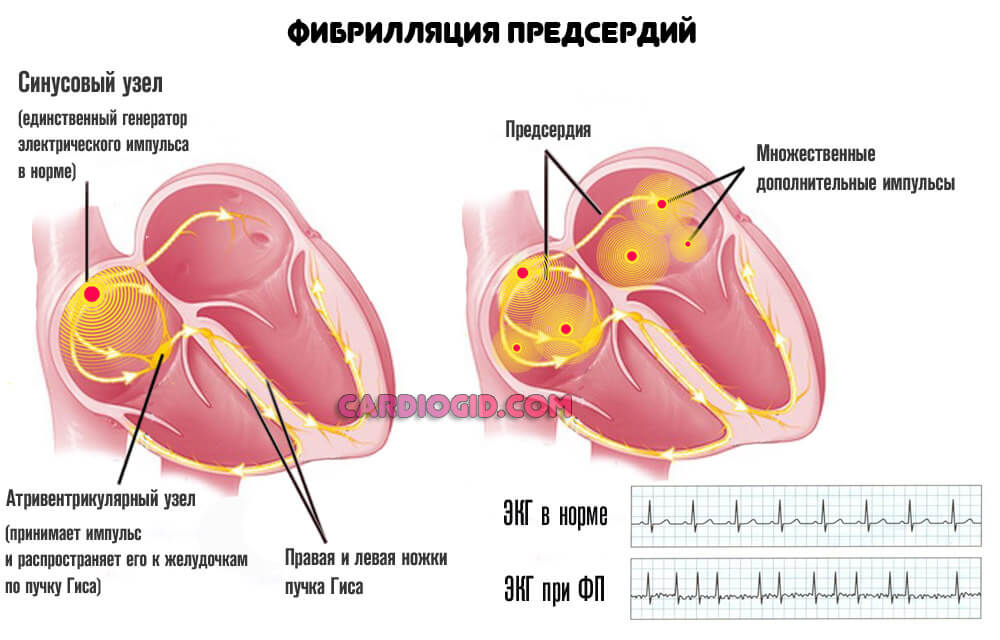
Итогом течения патологического процесса оказывается остановка сердца и ранняя смерть пациентов.
Основной контингент — лица от 30 до 50 лет. Именно в этот период чаще всего регистрируется летальный исход (по результатам вскрытия).
Причины внекардиальные
Фактор развития в большинстве случаев генетический. Наследственность играет основную роль в деле становления синдрома, но не единственную.
Речь идет о доминантном порядке передачи состояния. Частота и распространенность патологического процесса не известны до конца, тщательным образом вопрос не изучался.
Синдром Бругада требует обязательного триггерного фактора. Сам по себе он может на длительной основе существовать в латентной фазе, как бомба с часовым механизмом.
Примерный перечень обуславливающих моментов:
- Изматывающие физические нагрузки. В большей мере им подвержены спортсмены, лица, занятые механическим трудом на профессиональной основе. Но это не аксиома. Зачастую пациенты с латентным синдромом Бругада не успевают спровоцировать трансформацию и органическую перестройку сердца. Симптоматика исключает даже минимальную деятельность. Высока вероятность инвалидности, летальный исход без лечения также не за горами. При этом даже имплантация дефибриллятора не дает гарантий выживания.
- Интоксикация этиловым спиртом. Прием алкогольных напитков, в том числе в незначительных количествах, может спровоцировать начало синдрома Бругада. Причем никто не знает, какой именно момент станет манифестирующим. С первого или с десятого приема. Потому пациентам с подозрениями на указанный процесс категорически воспрещается принимать этиловый спирт в любой форме и количествах.
- Опухоли грудной клетки. В том числе доброкачественные новообразования самого сердца или же рак легких. Компрессия приводит к становлению коронарной недостаточности. Она в свою очередь провоцирует начало синдрома Бругада. Такие формы потенциально неизлечимы даже при хирургической методике. Поскольку требуется комплексное воздействие сразу на группу причин. Сами по себе опухолевые структуры подлежат иссечению. По мере необходимости показана химиотерапия и использование ионизирующего излучения.
- Прием наркотиков. Особой активностью в отношении кардиальных структур обладает кокаин. Учитывая качество продаваемого уличного вещества, становится понятно, почему зависимые лица долго не живут. Опасность несет не только само активное соединение, но и добавки. В ход идут толченые таблетки противовоспалительных средств, стиральный порошок, мел и прочие опасные агенты. Отсюда высокий риск стремительной дегенерации.
- Длительное или неправильное применение фармацевтических препаратов нескольких групп. Антиаритмических, оральных контрацептивов, противогистаминных, нейролептиков, бета-блокаторов и прочих. Они назначаются врачом, применение подобных медикаментов строго контролируется объективными методами. Как минимум, исследуют функциональные показатели работы сердца.
- Гипертермия. Повышение температуры тела. Как ни странно, спровоцировать начало синдрома Бругада способна банальная простуда с высокими цифрами термометра. Корреляция между уровнем и вероятностью манифестации патологического процесса не установлена, но, возможно, она присутствует.
- Понижение температуры тела. Играет ту же роль. Вероятна провокация приступа стенокардии, после которого описанный синдром встанет в полный рост.
- Избыточный синтез тестостерона в организме мужчины. Сказываются заболевания или применение заместительных препаратов. Избыток специфических мужских гормонов не сулит ничего хорошего ни одной системе организма. Без необходимости к терапии не прибегают. Анатомические факторы подлежат срочному купированию.
- Чрезмерное количество калия или кальция. Недостаток приводит к кардиальным проблемам, избыток дает тот же эффект, порой еще хуже. Если недостаточное количество можно объяснить алиментарным фактором (связанным с питанием), второй случай ассоциирован с метаболическими процессами. Например, длительная иммобилизация приводит к выходу минеральных солей из костей и пр. необходимо срочное обследование.
- Перенесенный геморрагический инсульт. Повышает риск синдрома Бругада почти в 3 раза, если он есть в генотипе. После перенесенного неотложного состояния за пациентом нужно тщательно наблюдать в течение хотя бы полугода.
- Гематомы в черепной коробке. Провоцируют масс-эффект (сдавливание) церебральных структур.
Кардиальные причины
Особняком стоят собственно отклонения в работе сердечнососудистой системы:
- Гипертрофия левого желудочка. Чаще развивается на фоне текущей гипертонической болезни, прочих состояний. Сама по себе большой опасности жизни и здоровью не несет, но может стать «проводником» синдрома, тогда риск возрастет в разы.

- Кардиосклероз. Уменьшение объема функционально активных тканей в результате перенесенного инфаркта, воспалительных патологий сердца или же стенокардии. Также травм. Выступает фактором повышенного риска в большинстве случаев.
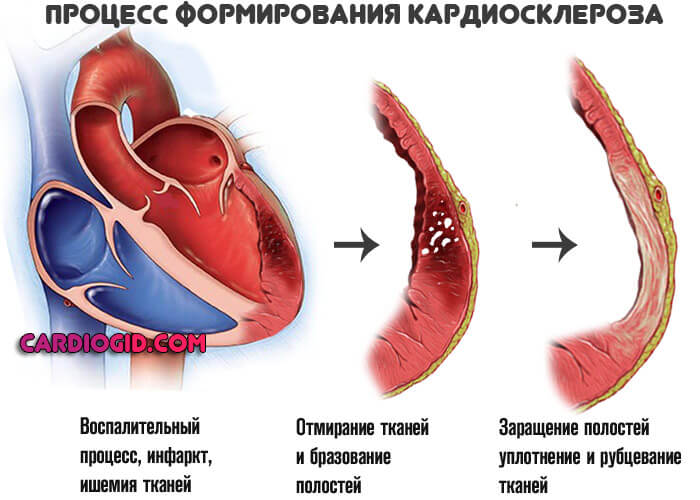
- Гемотампонада или излияние крови в особую сумку, держащую мышечный орган в одном положении, не позволяя ему смещаться.
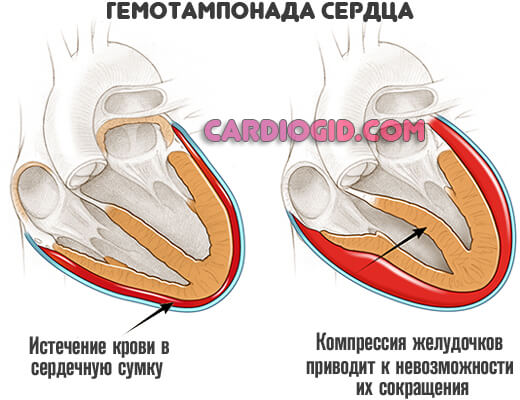
- Инфаркт. Острое отмирание тканей кардиальных структур. Сопровождается стремительным течением. После перенесенного неотложного состояния велика вероятность сердечной недостаточности. Синдром Бругада на фоне изменений может остаться незамеченным до определенного момента.
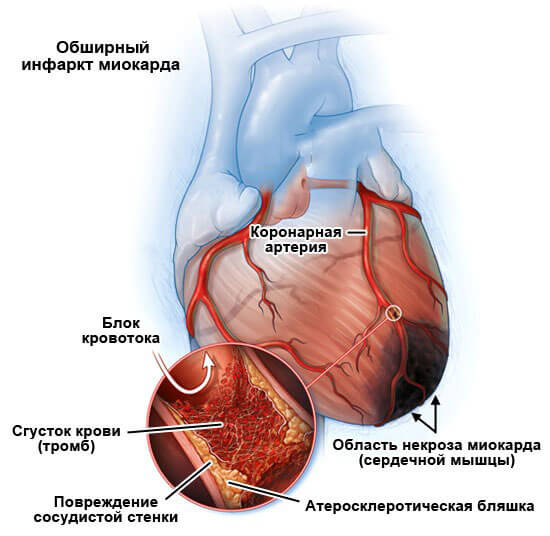
- Воспалительные поражения миокарда или окружающих структур инфекционного или аутоиммунного характера. Миокардит, эндокардит и прочие. Восстановление проводится в стационаре.
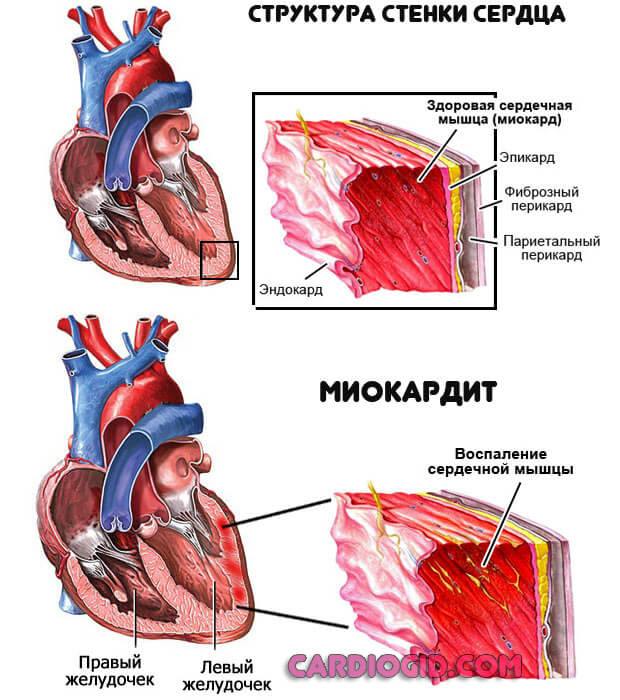
Дополнительные факторы риска: принадлежность к мужскому полу, возраст в диапазоне от 25 до 50 лет, также курение.
Приобретенные варианты синдрома Бругада крайне редки, однако встречаются и такие разновидности.
Если верить профильным исследованиям, причины становление идентичны уже описанным. Но разграничения с простой вторичной блокадой ножек Гиса авторы не проводят, что делает подобные утверждения спорными.
Симптомы
Патологический процесс проходит в своем развитии две фазы. Первая — тихая, латентная. Длится в среднем 10-15 лет или около того. Поскольку признаки как таковые отсутствуют, пациент или его родители не обращают никакого внимания на возможное состояние.
В зависимости от начала болезнетворного процесса (а возникает он не на пустом месте, требуется триггер, как уже было сказано), острый период возникает в том или другом возрасте.
Зафиксировать состояние, однако, возможно. Чаще это инцидентальная, случайная находка на электрокардиографии, иные варианты крайне редки.
Симптомов нет вообще, переносимость физической нагрузки нормальная, тахикардия отсутствует, нет изменений частоты сокращений.
Вторая фаза проявляется активно. Начинается она спустя указанный срок или раньше.
Примерный перечень:
- Частое сердцебиение. Возникает сначала приступами. Они развиваются в утреннее, вечернее, ночное время, не дают нормально спать, мешают выполнять повседневные обязанности. Скорость достигает 130-150 ударов в минуту и более. Длительность пароксизма — несколько часов. По мере прогрессирования оценивается днями, что указывает на усугубление процесса.
- Нарушения дыхания. Резистентность к физическим нагрузкам падает. Больной не способен работать, обслуживать себя в быту.
- Обмороки и синкопальные состояния. Наблюдаются сначала редко, затем учащаются и достигают нескольких раз в сутки. Встречается признак почти у 90% пациентов. Это крайне неблагоприятный момент. Возможно спонтанное развитие инсульта — острого нарушения мозгового кровообращения.
- Слабость, сонливость. Становятся постоянными спутниками человека.
- Головная боль и вертиго.
На начальном этапе синдром Бругада протекает эпизодически. Затем стабилизируется и дает постоянную симптоматику.
Независимо от клинической картины и частоты ее развития, пациент с описанным диагнозом становится глубоким инвалидом. Способность к трудовой деятельности резко падает.
На поздних этапах отмечается фибрилляция желудочков, которая чревата внезапной остановкой сердца и смертью человека.
К сведению:
Крайняя интенсивность проявлений встречается в минимуме случаев. Намного чаще синдром протекает вяло, не дает достаточных оснований подозревать что-либо серьезное.
Возможна постановка диагноза постфактум, на столе у патологоанатома. Если повезет, пациент долгое время не будет замечать посторонних явлений, но это хождение по краю пропасти.
Признаки на ЭКГ
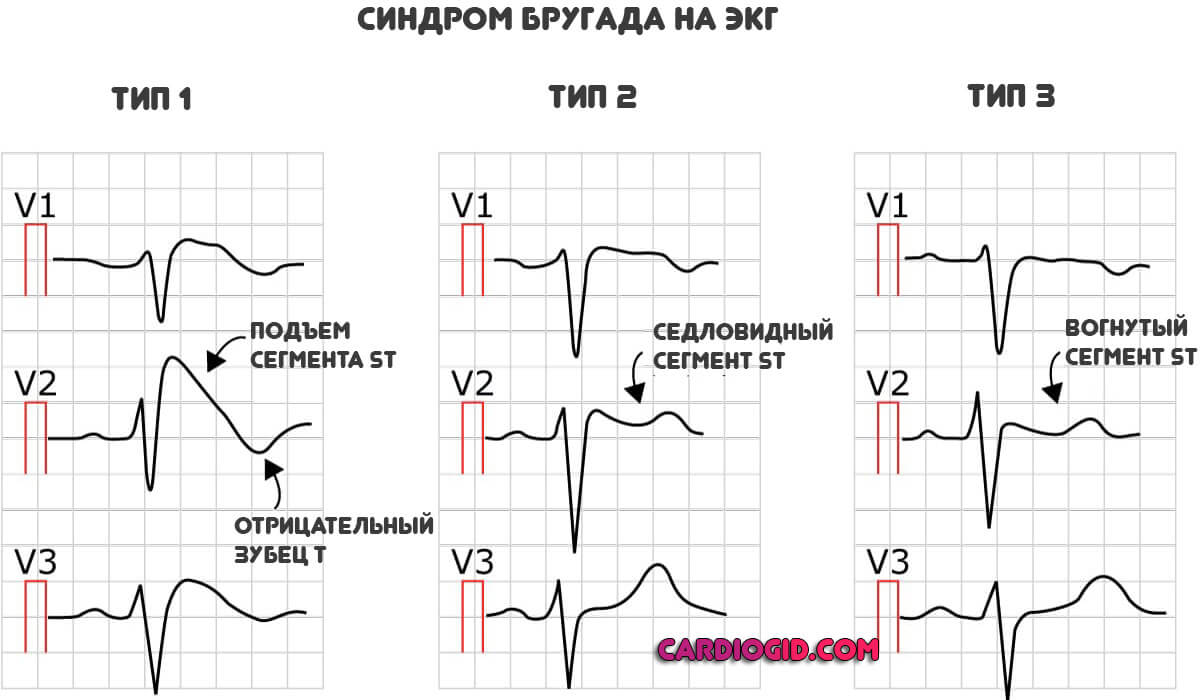
Рассматриваемый синдром клинически соответствует пароксизмальной тахикардии или фибрилляции желудочков. В соответствии с объективной картиной выделяют три основных типа процесса, но они практически идентичны. Представляют интерес с научно-теоретической точки зрения.
Определяется группа специфических черт:
- Подъем сегмента ST над изолинией. Чем выше — тем существеннее отклонения функциональной активности сердца.Так же, сегмент ST может принимать седловидную или вогнутую форму (2 и 3 тип синдрома)
- Отрицательный зубец T в отведениях V1-V3.
- Увеличение частоты сокращений в широких пределах. На фоне мерцания — 300-400 неполноценных. Характерные комплексы стираются, то есть удара не наблюдается, появляется f-волна.
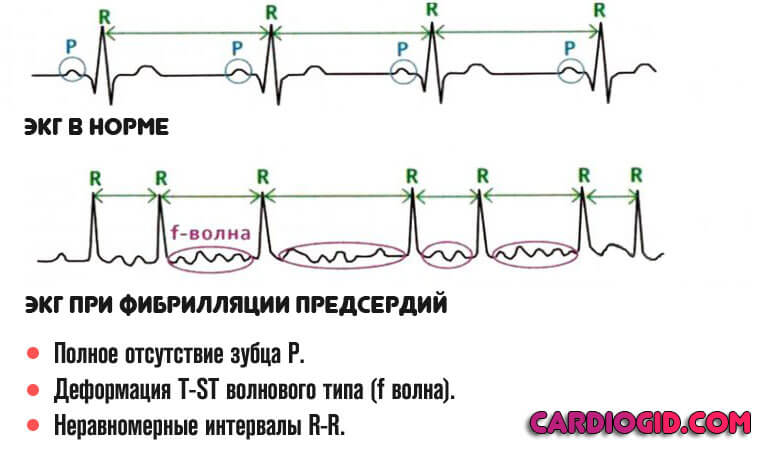
- Пароксизмальная тахикардия (не важно наджелудочковая или желудочковая) определяется нормальными движениями, частота которых выше 100 в минуту.
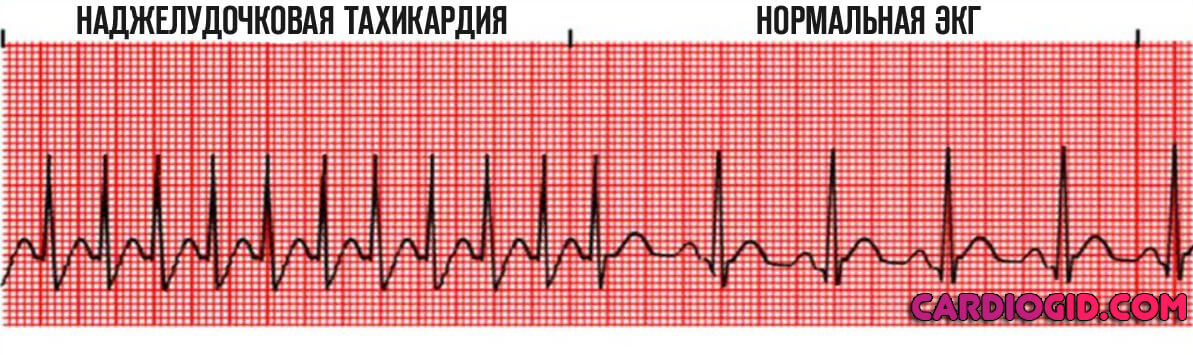
Признаки синдрома Бругада на ЭКГ в остальном неспецифичны. Соответствуют основному клиническому варианту процесса.
Внимание:
Возможно ложное определение простой блокады пучка Гиса на том или ином участке. Требу?
