Ядра лимфоцитов при синдроме сезари имеют следующую структуру
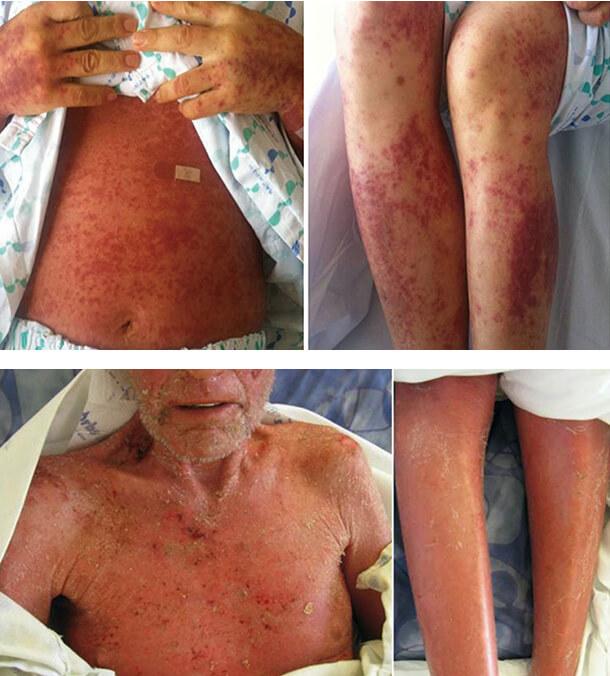
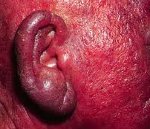
Синдром Сезари — злокачественное поражение кожи, обусловленное опухолевой трансформацией Т-лимфоцитов и проявляющееся триадой типичных клинических признаков: эритродермией, лимфаденопатией и присутствием в крови специфических клеток, имеющих складчатые ядра. Диагноз синдрома Сезари устанавливается на основании характерной клинической картины, с учетом данных анализа крови на клетки Сезари и результатов биопсии кожи. Для определения распространенности злокачественного процесса проводится исследование внутренних органов. К методам лечения синдрома Сезари относятся: химиотерапия, фотодинамическая терапия, лучевое воздействие, иммунотерапия, лечение ретиноидами.
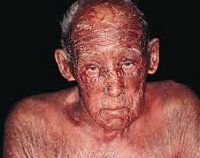
Общие сведения
Сведения о синдроме Сезари были впервые опубликованы французскими учеными Sezari и Bovrain в 1938 году. Они же выделили три основных признака заболевания. Со временем и синдром, и специфические для него клетки со складчатыми ядрами получили название по имени впервые их описавшего автора.
Современная дерматология относит синдром Сезари к группе Т-клеточных лимфом кожи. Наряду с грибовидным микозом он является одним из часто встречающихся заболеваний этой группы. У мужчин пожилого возраста синдром Сезари наблюдается несколько чаще, чем у других категорий населения. Однако он может развиться у лиц обоего пола и в любом возрасте.

Синдром Сезари
Симптомы синдрома Сезари
Начало синдрома Сезари может протекать в двух вариантах. В первом варианте наблюдается предэритродермический период, проявляющийся появлением на коже рассеянных высыпаний в виде эритематозных пятен или бляшек. От момента их возникновения до развития тотальной эритродермии может пройти от нескольких недель до 2-3 лет. Однако чаще отмечается быстрое начало синдрома Сезари, при котором происходит активное слияние эритематозно-инфильтративных элементов со стремительным развитием эритродермии. При этом предэритродермический период практически не выделяется.
Эритродермическая стадия синдрома Сезари сходна с клинической картиной эритродермического варианта грибовидного микоза. Пораженная кожа имеет застойно-синюшний или ярко-красный цвет. Выраженная инфильтрация приводит к утолщению кожи, она выглядит грубой и с трудом собирается в складки. В отличие от грибовидного микоза при синдроме Сезари более выражены кожные дисхромии: ониходистрофии, депигментации и гиперпигментации, алопеция, гиперкератоз стоп и ладоней, эктропион, пойкилодермия.
У всех больных синдромом Сезари наблюдается лимфаденопатия. Отмечается увеличение подмышечных, бедренных, паховых, кубитальных лимфоузлов. При прощупывании они имеют эластическую консистенцию, плотные и безболезненные, не спаяны с окружающими их тканями. У 25-30% пациентов выявляется увеличение селезенки и печени.
Эритродермия и лимфаденопатия при синдроме Сезари сопровождаются выраженным нарушением состояния больного. Характерны общая слабость, нарушение потоотделения, повышения температуры тела до 39°, сопровождающиеся сильными ознобами. Пациенты жалуются на интенсивный зуд, ощущение покалывания и жжения кожи.
В зависимости от распространенности злокачественного процесса выделяют 4 стадии синдрома Сезари.
Стадия I:
- IА — эритематозные пятна и бляшки захватывают менее 10% поверхности кожи
- IВ — эритематозные пятна и бляшки распространены на 10% кожного покрова и более
Стадия II:
- IIА — эритродермия распространена на большую площадь кожного покрова; отмечается увеличение лимфоузлов, но при их биопсии метастазы не выявляются
- IIВ — эритродермия сочетается с образованием на коже одной или более опухолей; лимфатические узлы увеличены, без признаков метастазирования
Стадия III — эритродермия распространена по всей поверхности кожи, сопровождается наличием бляшек и опухолей, лимфаденопатией; метастазирование в лимфоузлы не выявляется.
Стадия IV:
- IVА — на большей части кожного покровы выявляются эритродермия, бляшки и опухоли; на фоне лимфаденопатии обнаруживаются метастазы в лимфатические узлы
- IVВ — большая часть кожи поражена; лимфоузлы увеличены, в них выявляются метастазы; метастазы определяются и во внутренних органах.
Диагностика синдрома Сезари
Заподозрить синдром Сезари дерматологу позволяет характерная клиническая картина заболевания — сочетание лимфаденопатии и эритродермии. Выявление клеток Сезари в анализе крови пациента подтверждает диагноз. С этой же целью применяется иммуннофенотипирование образца, полученного при биопсии кожи. Определение стадии заболевания и степени распространения опухолевых клеток по организму требует дополнительного обследования пациента. Последнее включает рентгенографию грудной клетки, МРТ, КТ почек, МСКТ или УЗИ органов брюшной полости и малого таза, биопсию лимфатических узлов.
Дифференциальный диагноз синдрома Сезари проводится с доброкачественными дерматологическими заболеваниями, сопровождающимися эритродермией: атопическим дерматитом, псориазом, истинной экземой, системной красной волчанкой и др. При этих дерматозах эритродермия носит, как правило, вторичный характер и тщательный опрос пациента выявляет в его анамнезе данные о перенесенном ранее заболевании. Также необходимо дифференцировать синдром Сезари от грибовидного микоза, системных лимфом и лейкозов.
Лечение синдрома Сезари
В лечении синдрома Сезари возможно применение фотодинамической терапии, химиотерапии, лучевых и иммунологических методов, терапии ретиноидами.
Фотодинамическая терапия заключается во внутривенном ведении пациенту специального препарата, который накапливается в основном опухолевыми клетками. Затем производится облучение кожи больного или экстракорпоральное облучение его крови, которое активизирует введенное вещество. В результате активации препарат начинает уничтожать злокачественные клетки.
Химиотерапевтические препараты для системной терапии назначаются внутрь или в инъекциях. В зависимости от стадии синдрома Сезари может проводиться топическая или региональная химиотерапия с на несением препаратов на кожу или их введением в отдельные пораженные участки организма.
Лучевая терапия может осуществляться как путем внешнего воздействия, так и введением радиоактивных препаратов внутрь. При синдроме Сезари также применяется воздействие пучком электронов на весь кожный покров. Иммунохимиотерапия синдрома Сезари проводится с применением альфа-интерферона, интерлейкина-2 или моноклональных антител. Терапия ретиноидами основана на их способности тормозить рост злокачественных клеток.
Синдром Сезари — лечение в Москве
Источник
Синдром Сезари — это относительно редко встречающийся дерматоз, представляющий собой лейкемический вариант лимфомы кожи Т-клеточного эпидермотропного происхождения. Кожная лимфома представляет собой опухолевое образование, которое возникает как результат перерождения (трансформации) Т-лимфоцитов в раковые клетки и способно развиваться на любом участке эпидермиса под кожными покровами.
…
Синдром Сезари в числе всех кожных лимфом первичного происхождения составляет в среднем 3,5-4,5%. Страдают заболеванием преимущественно мужчины пожилого возраста. Начало его, как правило, отмечается после 60-лет, однако возможно развитие в любом возрасте как среди лиц мужского, так и женского пола.
Некоторые особенности болезни, ее этиология и патогенез
Ряд особенностей и сложностей заболевания являются объяснением редкости случаев достаточно продолжительной ремиссии или выздоровления. Это связано с тем, что во время ведения пациентов с этой патологией объективные сложности состоят в:
- неблагоприятности прогноза при отсутствии адекватной терапии заболевания;
- слабой клинически ответной реакции на проводимое лечение;
- необходимости привлечения к лечебно-диагностическому процессу врачей-специалистов нескольких профилей;
- отсутствии достаточного количества кабинетов с кабинами для проведения фототерапии;
- недостатке лекарственных препаратов второй линии и нерегулярное их поступление в аптечные сети.
Что касается причины развития синдрома Сезари, следует отметить, что в последние годы общепринятой является теория клонального размножения и развития клона мутированных Т-лимфоцитов. В соответствии с клональной теорией наиболее частой причиной онкогенных мутаций с последующим появлением ветви злокачественно измененных лимфоцитов являются Т-лимфотропные ретровирусы человека первого типа — HTLV-1. Это подтверждают положительные тесты по выделению этого вируса и антител к нему у соответствующих больных.
Характерная черта построения ДНК (обратная транскрипция) у эндогенного ретровируса человека — это их изменчивость, которая носит индивидуальный характер, а также чрезмерная экспрессия при патологии опухолевой природы.
Кроме этого, другими причинами первичных эпидермотропных лимфом могут быть влияние вредностей сельскохозяйственного производства, промышленного производства, особенно строительного и химического, ионизирующего излучения, избыточного воздействия ультрафиолетовых лучей, а также влияние некоторых лекарственных препаратов, например, антигистаминных средств, антидепрессантов, препаратов, применяемых при гипертонической болезни и некоторых других.
К наиболее значимым фоновым факторам, предрасполагающим к развитию синдрома Сезари, относят, преимущественно, различные дерматозы — акродерматит атрофический хронический, псориаз, атопический дерматит и другие хронические дерматологические заболевания.
В то же время, реализация воздействия различных факторов, обладающих свойством мутагенности и, соответственно, способностью приводить к возникновению клона онкогенных лимфоцитов и первичной Т-клеточной эпидермотропной лимфомы, детерминируется, в конечном счете, генетической предрасположенностью. Наиболее характерным, классическим примером механизма развития этой патологии является хромосомная неустойчивость, то есть нестабильность.
Различают также клинические разновидности, или нозологические варианты первичной Т-клеточной лимфомы эпидермотропной (одним из таких вариантов является синдром Сезари). Их клинические проявления главным образом зависят от опухолевой прогрессии болезни. Опухолевая прогрессия представляет собой главную составляющую кожных лимфом и, в свою очередь, определяется характером патологии митозов и выраженностью дифференцирования лимфом.
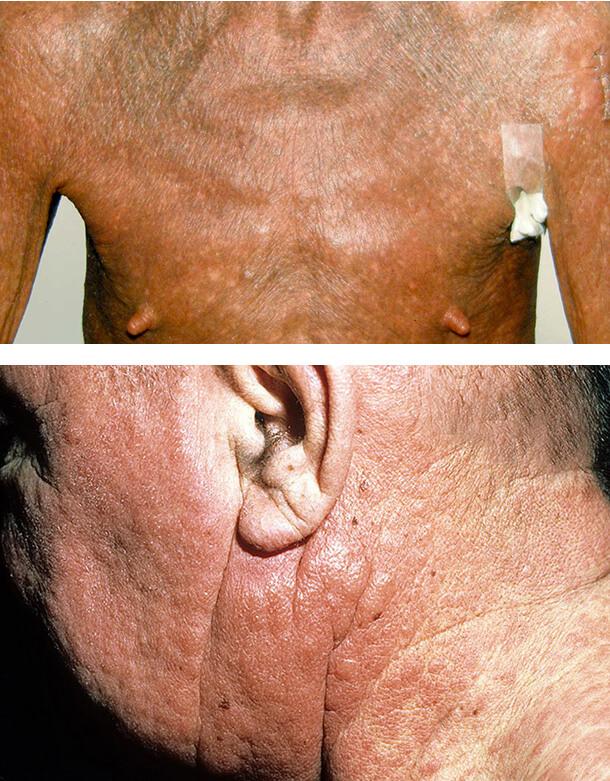
Клиника заболевания
Клиническая картина начала болезни может протекать в двух вариантах. При первом варианте отмечается период, предшествующий распространенной эритродермии. Он проявляется рассеянными высыпаниями по типу бляшек или эритематозных пятен на кожных покровах. Длительность этого периода может составлять от нескольких недель до 2-3-х лет. Но обычно он длится от полугода до 1 года.
Значительно чаще болезнь протекает по второму варианту, когда возникающие эритематозно-инфильтративные элементы активно и быстро сливаются между собой. При этом происходит настолько стремительное развитие эритродермии, что предшествующий ей период (упомянутый в первом варианте), практически, отсутствует.
Симптомы синдрома Сезари в эритродермической стадии очень сходны с клиническими проявлениями грибовидного микоза, протекающего по типу эритродермического варианта, что являлось поводом для некоторых специалистов считать рассматриваемый синдром одной из стадий последнего. Однако при синдроме Сезари кожные дисхромии и различные атрофические кожные расстройства выражены более значительно.
Таковыми являются диффузные или ограниченные участки гиперпигментации или депигментации, ониходистрофия (изменение окраски, формы и структуры ногтевых пластинок), а также пойкилодермия, избыточное ороговение и увеличение толщины (гиперкератоз) эпидермиса в области ладоней и стоп, алопеция, выворот нижнего века (эктропион).
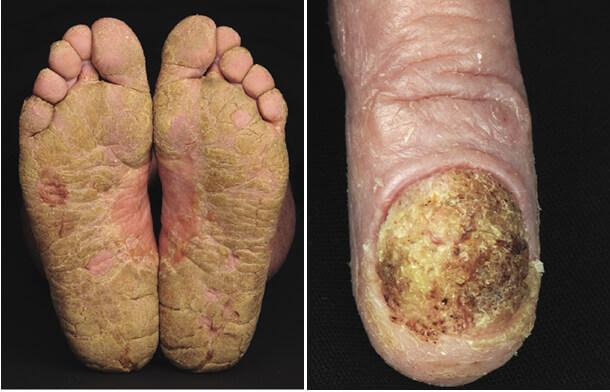
Проявления Синдрома Сезари
Таким образом, на этапе развернутой эритродермии кожные покровы характеризуются сплошной гиперемией, инфильтрированностью, отечностью, крупно- и среднепластинчатым обильным шелушением эпидермиса, особенно выраженным в области предплечий, бедер и голеней. Кроме того, заметно диффузное облысение, а волосистая часть головы сплошь покрывается жирными чешуйками сероватой окраски, отмечается кератодермия ладонной поверхности кистей рук и подошвенной поверхности стоп, ногтевые пластины деформируются, становятся ломкими, крошащимися и отпадают. Постепенно на фоне яркой окраски кожи лица, туловища и конечностей появляются цианотичный оттенок, а на отдельных участках — очаги неравномерной пигментации бурого цвета.
У всех пациентов отмечается увеличение, практически, всех основных групп лимфатических узлов, особенно подмышечных, паховых, бедренных до 1,5-2,5 см. При пальпации лимфоузлы плотноэластической консистенции, не спаяны с окружающими их тканями, безболезненные. В среднем у 27% больных обнаруживаются увеличенные печень и селезенка.
Увеличение лимфоузлов и эритродермия сопровождаются значительным ухудшением общего состояния, которое выражается в повышении температуры тела выше 38°, выраженных ознобах на фоне ощущений постоянного озноба, общей слабости и нарушении потоотделения. Больных также беспокоит выраженный, вплоть до мучительного, универсальный зуд, жжение, покалывание и ощущение стягивания кожных покровов. Кроме того, отмечается появление участков мокнутия кожи и трещин, покрытых серозно-кровянистыми корками.

Процесс считается стадийным. В соответствии с Международной классификацией Т-клеточной лимфомы кожи (в зависимости от ее распространенности) различают следующие стадии, характеризующиеся:
- IA — пятнами, папулами и бляшками, площадь которых составляет менее 10% всей кожной поверхности. При этом увеличения периферических лимфоузлов и поражения внутренних органов не отмечаются.
- IB — эритематозными пятнами, папулами и бляшками, распространенными более чем на 10% поверхности кожи.
- IIA — кожными элементами, которые могут поражать меньше или больше 10% кожного покрова, но при этом увеличены периферические лимфоузлы, однако при гистологическом исследовании в них метастатические клетки не выявляются.
- IIB —распространением кожных элементов на значительной площади, сочетающимся с одним или больше кожных опухолевидных образований. Отмечается увеличение периферических лимфоузлов без гистологических признаков метастазирования в них.
- III — распространенной по всей поверхности кожи эритродермией, которая сопровождается бляшками и опухолевидными образованиями, отсутствием или наличием увеличенных лимфоузлов, но без признаков метастазирования в них.
- IVA — наличием кожных элементов в соответствии с одной из предыдущих стадий вплоть до распространенной эритродермии, лимфатические узлы могут быть не увеличенными или, наоборот, увеличенными, но в обоих случаях гистология выявляет в биоптате лимфоузлов данные за Т-клеточную лимфому кожи, то есть метастатические клетки. Внутренние органы при этой стадии не поражены.
- IVB —поражением эритродермией большей части кожных покровов, увеличением периферических лимфоузлов, в которых выявляются метастазы, а также поражением внутренних органов, при гистологическом исследовании которых также выявляются метастазы.
Следует отметить, что начальные стадии Т-клеточных лимфом своими кожными элементами характеризуются малой специфичностью и чаще всего не имеют характерных признаков принадлежности к той или иной нозологической форме болезни. Поэтому характерные для рассматриваемой нозологической формы сочетание таких симптомов, как эритродермия и наличие в крови клеток Сезари расценивается как 4 стадия болезни.
Диагностика
Диагностические критерии синдрома Сезари разработаны Международным обществом кожных лимфом совместно с Европейской организацией по изучению и лечению рака. К этим критериям относятся:
- Отсутствие предшествующего грибовидного микоза.
- Наличие генерализованной эритродермии, или диффузной эритемы с шелушением или без такового, распространенной не меньше чем на 80% кожной поверхности тела.
- Выявление в крови с помощью полимеразной цепной реакции или метода Саузерн-блоттинга доминантного Т-лимфоцитарного клона.
- Наличие одного или больше из перечисленных ниже признаков:
— содержание абсолютного числа клеток Сезари в 1 мм3 крови равно или превышает 1000;
— повышено содержание в периферической крови опухолевых клеток с фенотипом CD3+ или CD4+ при коэффициенте CD4/CD8- равном или более 10, что определяется посредством такого специального метода исследования дисперсной среды, как проточная цитометрия;
— увеличенное содержание в периферической крови опухолевых клеток с аберрантным фенотипом CD4+, который включает отсутствие выраженности клеток CD7 или CD6 (в первом случае сумма Т-клеток CD4 и CD7 равна или более 40%, во втором — сумма Т-клеток CD4 и CD6 равна или больше 30%).
Примером изменений, которые выявляет гистология, являются неравномерность паракератоза, наличие псориазиформного акантоза, лимфоидных клеток, имеющих разную величину ядер, разная степень выраженности базофильных клеток. Кроме того, в дермальном слое может выявляться инфильтрат в виде полос, который сформирован, преимущественно, атипичными лимфоцитами, ядра которых имеют форму треугольников или вид извилин, как у мозга (церебриформные ядра). На всем протяжении такие клетки имеют склонность проникать из дермы в эпидермис. Атипичные лимфоциты, находящиеся в эпидермисе, по размерам превышают находящихся в дерме. В отдельных местах они могут определяться между коллагеновыми волокнами, где они расположены линейно (так называемый, синдром «indian-file-cells»).
Гистологический, иммуногистохимический и молекулярно-биологический методы исследования кожных покровов и лимфатических узлов, если они равны или более 15 мм, представляют собой методы дополнительного исследования в тех случаях, если диагностика остается затруднительной или неясной у больных, страдающих эритродермией неясного происхождения.
Схема обследование пациента зависит от стадии патологического процесса:
- при наличии I стадии осуществляется физикальный осмотр с определением общей площади пораженной пятнами и бляшками кожи, размеров пораженных кожных участков и кожного картирования, рентгенографии или флюорографии органов грудной клетки, а также ультразвукового исследования лимфоузлов;
- при остальных стадиях больные обследуются так же, как лица с узловыми лимфомами. Кроме того, осуществляется определение общего числа увеличенных лимфоузлов, величины максимально увеличенного лимфоузла, а также кожных областей, вовлеченных в процесс;
- проводятся подсчет в крови абсолютного числа клеток Сезари, исследование методом проточной цитометрии, а также реанжировка гена Т-клеточного рецептора в крови.
Тематическое видео о заболевании:
Лечение синдрома Сезари
Выбор характера лечения должен быть основан на учете тяжести течения патологического процесса, скорости его прогрессирования и степени влияния на качество жизни больного. Учет тяжести течения включает выраженность инфильтративного процесса кожных покровов, отсутствие или наличие увеличенных периферических лимфоузлов и выраженность лимфаденопатии, выраженность поражения крови, уровень повышения в крови лейкоцитов и фермента лактатдегидрогеназы, скорость прогрессирования патологии и степень ее влияния на качество жизни больного.
Разработанные рекомендации терапии базируются на следующих принципах:
- Применения иммуномодулирующих препаратов и, по мере возможности, ограничении или отказе от назначения средств, обладающих способностью угнетать иммунитет.
- Проведении комбинированной или сочетанной терапии, поскольку они, в отличие от монотерапии, характеризуются более эффективными результатами.
- Своевременное выявление и лечение осложнений инфекционного характера, даже если клинические проявления этой инфекции на кожных покровах отсутствуют.
- Обязательная терапия зуда, жжения, чувства стягивания кожных покровов, парестезиий и др., которые значительно снижают качество жизни больного.
С учетом этих принципов рекомендовано терапевтическое воздействие двух линий.
Первая линия лечения
На сегодняшний день наиболее эффективной методикой считается экстракорпоральный фотофорез, перед проведением которого в крови определяют циркулирующий Т-лимфоцитарный клон. В целях предотвращения отрицательных его эффектов дополнительно назначаются антиоксиданты (селен, токоферол, бета-каротин). Этот метод не применяется у больных с IV стадией заболевания.
Интерферон-альфа. Он назначается 3 месяца ежедневно в дозах от 9 до 18 МЕ, после чего — 3 раза в неделю.
Еще один препарат первой линии — это метотрексат в дозах менее 100мг в неделю. В случае отсутствия возможности применения других средств метотрексат может применяться в качестве монотерапии.
Лечение более эффективно при использовании комбинации системного лечения с наружными средствами. Рекомендованы комбинации:
- Интерферон-альфа с ПУВА-терапией; метотрексат с кремом, содержащим кортикостероиды; экстракорпоральный фотофорез с тотальным облучением кожных покровов; интерферон-альфа с тотальным облучением кожи.
- Интерферон альфа с экстракорпоральным фотофорезом; метотрексат с последним; метотрексат с интерфероном-альфа.
Вторая линия терапии
Она используется при отсутствии реакции на средства первой линии или в случае прогрессирования патологического процесса даже после проведенной терапии средствами первой линии. Препаратами второй линии являются Вориностат, Пегилированный липосомальный доксорубицин, Пентостатин, Гемицитабин, Флударабин в сочетании с Циклофосфамидом. При агрессивном течении болезни и отсутствии эффектов от перечисленных средств и методов возможно проведение аллогенной трансплантации костного мозга.
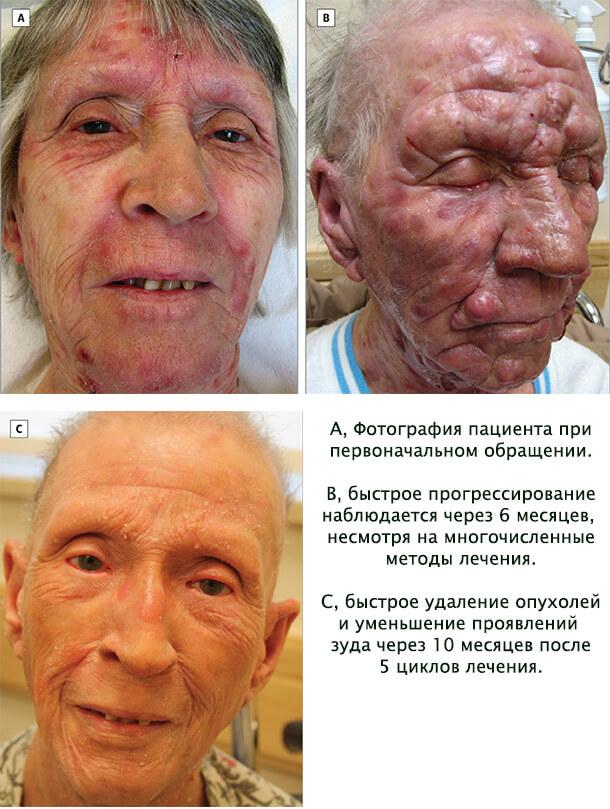
Поддерживающая, или третья линия препаратов
Она осуществляется системными и наружными глюкокортикостероидами, после отмены которых нередко наступает рецидив заболевания. Дополнительными средствами являются ультрафиолетовое облучение узковолновым спектром “B”, а также терапия ПУВА, лейкаферез, тотальное облучение кожи. В целях уменьшения зуда и других кожных явлений рекомендовано использование антигистаминных препаратов, увлажняющих кремов. В случае выраженного зуда назначается Габапентин с добавлением Миртазапина на ночь (для улучшения сна).
Основными факторами, оказывающими влияние на течение и прогноз болезни, являются возраст больного, степень повышения содержания в крови фермента лактатдегидрогеназы, участие в патологическом процессе лимфоузлов и степень тяжести изменений в крови. Синдром Сезари — это междисциплинарная патология, требующая участия в диагностике и лечении специалистов дерматологов, гематологов, онкологов и патоморфологов.
Источник
