Инфаркт миокарда при метаболическом синдроме
В структуре кардиоваскулярных заболеваний инфаркт миокарда (ИМ) занимает особое положение, поскольку является ведущей причиной смертности и инвалидности при сердечнососудистых заболеваниях. В настоящее время проведен ряд исследований, продемонстрировавших высокую распространенность метаболического синдрома среди больных инфарктом миокарда, которая варьируется от 37% (Япония) до 50% (США, Франция). Важным явлением с точки зрения социальной значимости является высокая частота встречаемости метаболического синдрома у больных инфарктом миокарда моложе 45 лет. По некоторым данным, распространенность метаболического синдрома среди указанной категории пациентов достигает 66%. Приведенные данные свидетельствуют, что нарушение метаболизма глюкозы и сопутствующая инсулинорезистентность являются характерными состояниями для больных инфарктом миокарда и встречаются у каждого второго пациента.
Согласно литературным данным, показатель летальности в остром периоде инфаркта миокарда в группе больных с метаболическим синдромом в 2 раза выше, чем в группе больных, не имеющих достаточного для диагностики метаболического синдрома сочетания факторов риска. Выявлена большая частота развития сердечной недостаточности (Killip class > II) и кардиогенного шока. При анализе индивидуального влияния каждого из пяти компонентов метаболического синдрома на риск развития осложнений инфаркта миокарда установлено, что гипергликемия является независимым предиктором развития кардиогенного шока, а гипергликемия и низкие значения ХС ЛПВП — острой сердечной недостаточности.
При изучении влияния метаболического синдрома на прогноз инфаркта миокарда установлено, что присутствие метаболического синдрома достоверно увеличивает риск развития смертельного исхода в течение ближайших 3 лет на 29%, а кардиоваскулярных событий — на 23%. В случае наличия сахарного диабета данные показатели увеличиваются до 68% и 47% соответственно. Наличие метаболического синдрома увеличивает риск развития сахарного диабета в 2 раза, причем, с увеличением числа компонентов метаболического синдрома риск значительно возрастает — в сравнении с больными, имеющими 3 компонента метаболического синдрома, на 60% при наличии 4 компонентов и на 273% в случае присутствия 5 признаков метаболического синдрома. Именно со значительно возрастающим риском развития сахарного диабета при наличии метаболического синдрома некоторые авторы связывают увеличение риска сердечной смерти и кардиоваскулярных событий в отдаленном периоде инфаркта миокарда.
Использование различных методов оценки степени миокардиального повреждения при инфаркте миокарда позволило установить, что присутствие метаболического синдрома ассоциировано с увеличением размера инфаркта миокарда и сопровождается закономерным уменьшением значений фракции выброса левого желудочка. Причины и механизмы, лежащие в основе предрасположенности больных инфарктом миокарда с метаболическим синдромом к более масштабному миокардиальному повреждению, недостаточно изучены, но очевидно, что основой этих процессов является комплекс сцепленных на патобиохимическом и патофизиологическом уровне метаболических, гормональных и клинических нарушений, характерных для метаболического синдрома.
Накапливаются данные, позволяющие утверждать о влиянии метаболического синдрома на эффективность реваскуляризации при инфаркте миокарда. Выявлено некоторое снижение эффективности тромболитической терапии и ангиопластики, более частое развитие рестеноза коронарных артерий после стентирования.
Обследовано 96 больных инфарктом миокарда с зубцом Q. Средний возраст пациентов составил 55,75 ± 0,89. Распределение больных по полу было следующим: 19,79% (n = 19) составили женщины, 80,21% (n = 77) — мужчины. СД 2-го типа в анамнезе присутствовал у 14,58% обследованных лиц (n = 14). Диагностика метаболического синдрома осуществлялась с использованием критериев, предложенных Международной диабетической ассоциацией (2005 г.). Исследуемую группу составили 62 больных инфарктом миокарда с метаболическим синдромом, пациенты с инфарктом миокарда, не имеющие необходимого для диагностики метаболического синдрома сочетания факторов риска (n = 34), составили группу сравнения.
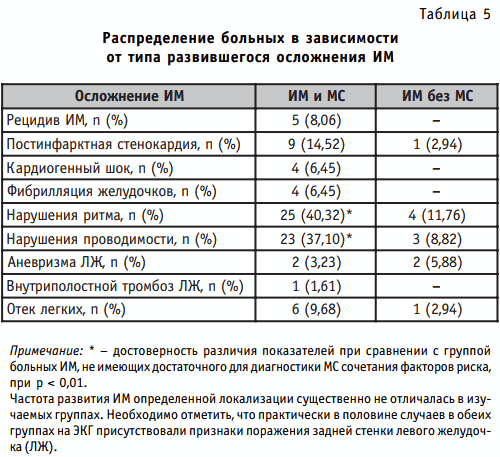
Произведен анализ характера и частоты развития осложнений в остром периоде инфаркта миокарда в исследуемых группах. В группе больных инфарктом миокарда с метаболическим синдромом доля лиц, имеющих осложненное течение инфаркта миокарда, составила 67,74% (n = 42), в группе сравнения — 26,47% (n = 9) (р < 0,001). Распределение больных в изучаемых группах в зависимости от типа развившегося осложнения инфаркта миокарда представлено в табл. 5.

Анализ данных липидограммы позволяет утверждать, что инфаркт миокарда у больных с метаболическим синдромом протекает на фоне прогностически неблагоприятных показателей липидного спектра крови (гипертриглицеролемия, повышение фракции холестерола липопротеидов очень низкой плотности (ХС ЛПОНП), снижение фракции холестерола липопротеидов высокой плотности (ХС ЛПВП)). При проведении корреляционного анализа установлено, что снижение уровня сывороточного ХС ЛПВП сопровождается повышением уровня высокочувствительного С-реактивного белка (СРБ) (r = -0,54; р < 0,05).
Особенности углеводного обмена в группе больных инфарктом миокарда с метаболическим синдромом характеризовались более высокими значениями уровней глюкозы при поступлении в стационар и уровней гликированного гемоглобина (HbA1с). При последующем анализе взаимосвязи показателей лабораторных и инструментальных методов исследования установлено наличие прямой корреляционной взаимосвязи между значениями гликемии при поступлении в стационар и размером левого предсердия по данным эхокардиографического исследования (r = -0,62; р < 0,05); между уровнем гликированного гемоглобина и значениями высокочувствительного С-реактивного белка (r = -0,49; р < 0,05).
В присутствии метаболического синдрома отмечено увеличение содержания Д-димеров и фибриногена плазмы крови. Средние значения Д-димеров составили 0,41 ± 0,09 мкг/мл, в группе сравнения — 0,10 ± 0,01 мкг/мл (р < 0,001). Дальнейший анализ взаимосвязи показателей инструментальных и лабораторных методов исследования продемонстрировал наличие значительной прямой корреляционной связи между значениями фибриногена плазмы крови и размером левого предсердия по данным эхокардиографического исследования (r = 0,74; р < 0,05); средней силы обратной взаимосвязи между значениями фракции выброса левого желудочка (ФВ ЛЖ) и значениями Д-димеров плазмы крови в остром периоде инфаркта миокарда (r = 0,56; р < 0,05).
При оценке скорости клубочковой фильтрации и уровня сывороточного креатинина в исследуемых группах установлено, что инфаркт миокарда при наличии метаболического синдрома протекает на фоне более значительного снижения функции почек. Средние значения уровня мочевины и креатинина в группе больных инфарктом миокарда с метаболическим синдромом составили 9,14 ± 0,65 ммоль/л и 141,78 ± 14,76 мкмоль/л, в группе сравнения -6,54 ± 0,32 и 90,85 ± 3,07 соответственно (р < 0,05).
Структурные и гемодинамические параметры сердца исследовали методом эхокардиографии в трех режимах: М-, В-модальном и цветном доплеровском на аппарате Hewlett-Packard-2000 (США). Исследование проводилось по стандартной методике с использованием ультразвукового датчика с частотой сканирования 3,5 МГц. Полученные среднегрупповые показатели фракции выброса левого желудочка (%) в группе больных инфарктом миокарда с метаболическим синдромом и в группе сравнения составили 51,53 ± 1,42 и 60,27 ± 1,75 соответственно (р < 0,001), размера левого предсердия — 4,10 ± 0,06 и 3,84 ± 0,07 (р < 0,05).
При сравнительном анализе результатов эхокардиографического исследования выявлено преобладание в структуре ремоделирования левого желудочка в группе больных инфарктом миокарда с метаболическим синдромом эксцентрической гипертрофии миокарда.
Анализ данных, полученных в ходе проведения мультиспиральной компьютерной томографии со скринингом коронарного кальция, показал, что показатели кальциевого индекса в бассейне правой коронарной артерии, рассчитанные по стандартной методике AJ-130 и Volume 130, в группе больных с метаболическим синдромом имеют достоверно более высокие значения при сравнении с контрольной группой — 257,57 ± 70,91, 227,60 ± 58,46 и 38,42 ± 14,88, 37,92 ± 16,89 соответственно. Необходимо отметить, что у больных инфарктом миокарда установлена средней силы прямая корреляционная связь между значениями кальциевого индекса (Agatston и Volume-130) и плазменными значениями Д-димеров плазмы крови в остром периоде заболевания (r = 0,57; р < 0,05).
Заключение
- Исследование особенностей течения инфаркта миокарда у больных с метаболическим синдромом позволяет сделать заключение о большей склонности данной категории больных к развитию осложнений в остром периоде заболевания. Так, в исследуемой группе доля лиц, имеющих осложненное течение инфаркта миокарда, составила 67,74% (n = 42), в группе сравнения — 26,47% (n = 9) (р < 0,001). Выявлено статистически значимое более частое развитие нарушений ритма и проводимости, тенденция к рецидивирующему течению, развитию постинфарктной стенокардии, фибрилляции желудочков и кардиогенного шока.
- Инфаркт миокарда у больных с метаболическим синдромом протекает на фоне прогностически неблагоприятных показателей липидного спектра крови и сопровождается более выраженными коагуляционными, провоспалительными изменениями, чаще — нарушениями углеводного обмена.
- У больных с метаболическим синдромом течение инфаркта миокарда характеризуется более значительным снижением функции почек, что находит свое отражение в более низких значениях скорости клубочковой фильтрации, рассчитанной по уровню сывороточного креатинина.
- Результаты инструментальных методов исследования свидетельствуют о кумуляции в группе больных инфарктом миокарда с метаболическим синдромом прогностически неблагоприятных характеристик (более низкие среднегрупповые значения фракции выброса левого желудочка, увеличение размеров левого предсердия по данным эхокардиографического исследования, показатели кальциевого индекса по результатам мультиспиральной компьютерной томографии со скринингом коронарного кальция), которые дают основание утверждать о склонности данной категории больных к худшему прогнозу и высокому риску неблагоприятных исходов ИБС и предъявляют повышенные требования к выполнению лечебных и диагностических протоколов у данной категории пациентов.
Таким образом, присутствие метаболического синдрома сопровождается более ранним развитием атеросклеротического поражения коронарных артерий, обусловливает развитие неблагоприятных маркеров структурно-функционального состояния сердечно-сосудистой системы у женщин с ишемической депрессией сегмента ST и предполагает высокий риск осложнений инфаркта миокарда.
________________
Вы читаете тему:
Метаболический синдром: ранняя диагностика ишемической болезни сердца, особенности безболевой ишемии и инфаркта миокарда (Митьковская Н. П., Григоренко Е. А., Патеюк И. В., Статкевич Т. В. Белорусский государственный медицинский университет. «Медицинская панорама» № 9, октябрь 2009)
- Понятие о метаболическом синдроме и его критерии.
- Раннее выявление коронарного атеросклероза у лиц с метаболическим синдромом.
- Состояние сердечно-сосудистой системы у женщин с депрессией ST и метаболическим синдромом.
- Инфаркт миокарда при метаболическом синдроме.
Источник
УДК: 616-055. 616.379-008.64 ВЗАИМОСВЯЗЬ ИНФАРКТА МИОКАРДА С МЕТАБОЛИЧЕСКИМ
СИНДРОМОМ ЖУРАЕВА ХАФИЗА ИСКАНДАРОВНА
кандидат медицинских наук, ст. преподаватель кафедры внутренних болезней и эндокринологии Бухарского государственного медицинского института. Город Бухара.
Республика Узбекистан. ОНОЮ: 0000-0001-6992-5464
КАЮМОВ ЛАЗИЗ ХОЛМУРОДОВИЧ Резидент магистратуры 1 курса Бухарского государственного медицинского института. Город Бухара.
Республика Узбекистан ОНОЮ Ю 0000-0001-9674-4642
УБАЙДОВА ДИЛАФРУЗ САДИКОВНА Резидент магистратуры 1 курса Бухарского государственного медицинского института. Город Бухара.
Республика Узбекистан. ОНОЮ Ю 0000-0002-6442-9960 ДЖАББОРОВ ЖАВОХИР ЖАЛОЛИДИНОВИЧ Резидент магистратуры 1 курса Бухарского государственного медицинского института. Город Бухара.
Республика Узбекистан. ОНОЮ Ю 0000-0002-3823-0966 АННОТАЦИЯ
У больных с метаболическим синдромом синергизм патогенетических механизмов метаболического синдрома, ишемической болезни сердца и артериальной гипертензии определяет высокую распространенность и тяжесть течения острой коронарной патологии. Для больных с инфарктом миокарда на фоне метаболического синдрома характерными являются тяжелое поражение коронарного русла и неблагоприятный прогноз. В статье обсуждаются факторы, влияющие на течение
и исходы инфаркта миокарда у пациентов с основными компонентами метаболического синдрома.
Ключевые слова: инфаркт миокарда, сахарный диабет, артериальная гипертония, дислипидемия, ожирение.
INTERRELATION OF THE MYOCARDIAL INFARCTION WITH THE
METABOLIC SYNDROME
ZHURAEVA HAFIZA ISKANDAROVNA
candidate of medical sciences, the senior lecturer of department of internal diseases and endocrinology of the Bukhara state medical institute. City of Bukhara. Republic of Uzbekistan.
ORCID ID 0000-0001-6992-5464 KAYUMOV LAZIZ HOLMURODOVICH Resident of a magistracy of 1 course of the Bukhara state medical institute. City of Bukhara. Republic of Uzbekistan.
ORCID ID 0000-0001-9674-4642 UBAYDOVA DILAFRUZ SADIKOVNA Resident of a magistracy of 1 course of the Bukhara state medical institute. City of Bukhara. Republic of Uzbekistan.
ORCID ID 0000-0002-6442-9960 DZHABBOROVZHAVOKHIR ZHALOLIDINOVICH Resident of a magistracy of 1 course of the Bukhara state medical institute. City of Bukhara. Republic of Uzbekistan.
ORCID ID 0000-0002-3823-0966 ABSTRACT
In patients with metabolic syndrome, the synergism of the pathogenetic mechanisms of the metabolic syndrome, coronary heart disease and arterial hypertension determines the high prevalence and severity of acute coronary pathology. For patients with myocardial infarction on the background of the metabolic syndrome, severe coronary
lesion and poor prognosis are characteristic. The article discusses the factors influencing the course and outcome of myocardial infarction in patients with metabolic syndrome.
Key words: myocardial infarction, diabetic mellitus, arterial hypertension, dyslipidemia obesity
МИОКАРД ИНФАРКТИНИНГ МЕТАБОЛИК СИНДРОМ БИЛАН
БОГЛИКЛИГИ ЖУРАЕВА ХАФИЗА ИСКАНДАРОВНА
Тиббиёт фанлари номзоди, Бухоро давлат тиббиёт институти, ички касалликлар ва эндокринология кафедрасининг катта уцитувчиси. Бухоро шахри. Узбекистон Республикаси.
ORaD Ю 0000-0001-6992-5464 КАЮМОВ ЛАЗИЗ ХОЛМУРОДОВИЧ Бухоро давлат тиббиёт институти, ички касалликлар ва эндокринология кафедрасининг магистри. Бухоро шахри. Узбекистон Республикаси. ОНО1Ю Ю 0000-0001-9674-4642
УБАЙДОВА ДИЛАФРУЗ САДИКОВНА Бухоро давлат тиббиёт институти, ички касалликлар ва эндокринология кафедрасининг магистри. Бухоро шахри. Узбекистон Республикаси. ОНО1Ю Ю 0000-0002-6442-9960 ДЖАББОРОВ ЖАВОХИР ЖАЛОЛИДИНОВИЧ Бухоро давлат тиббиёт институти, ички касалликлар ва эндокринология кафедрасининг магистри. Бухоро шахри. Узбекистон Республикаси. ОНО1Ю Ю 0000-0002-3823-0966
АННОТАЦИЯ
Метаболик синдроми бор беморларда метаболик синдром, юрак ишемик касаллиги ва артериал гипертензиянинг патогеник механизми синергизми уткир коронар касалликларнинг тарцалиши ва кечиш огирлигини аницлайди. Метаболик синдром асосида кечган
Электронный научный журнал «Биология и интегративная медицина» №4 — апрель (32) 2019
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
уткир миокард инфаркти коронар узаннинг огир зарарланиши ва жиддий оцибатлар билан тавсифланади. Мацолада метаболик синдроми мавжуд беморларда миокард инфарктининг кечиши ва оцибатларига таъсир курсатувчи омиллар цацида фикр юритилган.
Калит сузлар: миокард инфаркти, цандли диабет, артериал гипертония, дислипидемия, семизлик.
В ряде развитых стран заболевания сердечно сосудистой системы лидируют среди причин заболеваемости, инвалидизации и смертности, хотя их встречаемость в различных регионах подвержена изменчивости. По данным ВОЗ, ежегодно умирают от кардиоваскулярных причин приблизительно 3,8 млн. мужчин и 3,4 млн. женщин, причем 1/4 умерших составляют люди в возрасте до 65 лет — [1, 6].
До сегодняшнего дня проведено несколько клинических исследований, демонстрирующих широкую распространенность метаболического синдрома (МС) среди больных с инфарктом миокарда. Метаболический синдром — комплекс метаболических, гормональных и клинических нарушений, в основе которых лежит инсулинорезистентность (ИР) и компенсаторная гиперинсулинемия (ГИ), абдоминальное ожирение, нарушения липидного, пуринового обменов и артериальная гипертензия (АГ). Пристальное внимание клиницистов различных специальностей к МС объясняется высокой распространенностью, многокомпонентностью данного синдрома и большим риском развития сердечно-сосудистых осложнений.
На сегодняшний день число больных с МС в 2 раза больше, чем число больных сахарным диабетом, и в ближайшие 20 лет ожидается его увеличение на 50%. Присутствие МС увеличивает риск развития сердечно-сосудистых событий в 2-4 раза, даже при исключении из
Электронный научный журнал «Биология и интегративная медицина» №4 — апрель (32) 2019
анализа больных сахарным диабетом — [6, 7]. МС выявляется приблизительно у 20% взрослых и 45% лиц, старше 50 лет. Распространенность МС при инфаркте миокарда (ИМ) варьирует от 37% (Япония) до 50% (США, Франция) — [6, 9, 11, 12]. Следует отметить, что частота встречаемости МС у больных ИМ моложе 45 лет возрастает и составляет около 60% — [2, 3]. При анализе индивидуального влияния каждого из компонентов МС на риск развития осложнений инфаркта миокарда установлено, что гипергликемия является независимым предиктором развития кардиогенного шока, а гипергликемия и низкие значения холестерола липопротеидов высокой плотности (ХС ЛПВП) — острой сердечной недостаточности — [18]. При изучении влияния МС на прогноз инфаркта миокарда установлено, что присутствие МС достоверно увеличивает риск развития смертельного исхода в течение ближайших 3-х лет на 29%, а кардиоваскулярных событий, в том числе фатальных аритмических осложнений, на 23% — [10].
Показатель летальности в остром периоде инфаркта миокарда (ИМ) в группе больных с МС в 2 раза выше, чем в группе больных, не имеющих достаточного для диагностики МС сочетания факторов риска — [9].
В отношении влияния МС на риск развития рецидивирующего ИМ имеются несколько противоречивые данные. Согласно мнению некоторых авторов, МС не вызывает увеличения частоты развития рецидивирующего ИМ и фатальных желудочковых аритмий — [9].
С другой стороны, присутствие МС у больных с острым коронарным синдромом (ОКС) приводит к увеличению относительного и абсолютного риска развития внезапной сердечной смерти, рецидивирующего ИМ, возвратной ишемии миокарда на 34 и 5% соответственно — [13].
Усовершенствование диагностических возможностей на современном этапе привело к внедрению в клиническую практику новых методик, позволяющих не только диагностировать ИМ, но и судить о степени некроза сердечной мышцы — размере ИМ. С целью определения величины некроза миокарда используется количественное определение кардиоселективных ферментов (КФК-МВ, тропонина), сцинтиграфия миокарда с Тс99, компьютерная томография. Использование вышеуказанных методов позволило установить, что присутствие МС и у больных ИМ ассоциировано с увеличением размера ИМ и сопровождается закономерным уменьшением значений фракции выброса левого желудочка — [15, 16].
Причины и механизмы, лежащие в основе предрасположенности больных ИМ с МС к более масштабному миокардиаль-ному повреждению, недостаточно изучены, но очевидно, что основой этих процессов является комплекс сцепленных на патобио-химическом и патофизиологическом уровне метаболических, гормональных и клинических нарушений, характерных для МС.
В настоящее время в качестве ключевой этиологической категории в патогенезе МС рассматривается ИР — [1, 3, 4, 5]. Являясь краеугольным камнем в каскаде формирования метаболических расстройств при МС, ИР играет основополагающую роль в формировании артериальной гипертензии (АГ), дислипидемии и нарушениях жирового обмена. Известно, что резистентность к инсулину взаимосвязана с характером распределения жировой ткани в организме и способствует накоплению жировых отложений преимущественно в области живота: в сальнике и вокруг внутренних органов, т. е. приводит к формированию висцерального ожирения -[5, 7, 8, 13]. Установлено, что жировая ткань висцеральной области является активным эндокринным органом и секретирует более 90 биологически активных веществ, среди которых адипокины,
провосполительные цитокины, ангиотензиноген, ингибитор активатора плазминогена 1 (РА1-1) и др. — [5, 14, 17]. Патогенетическая и прогностическая роль при МС некоторых из этих веществ установлена, но возможно дополнительное их значение в условиях развития ИМ. Адипонектин регулирует потребление пищи и массу тела, метаболизм глюкозы и липидов, обладает противовоспалительными и антиатеросклеротическими свойствами, положительно влияет на метаболизм липидов и коагуляционные свойства крови — [26, 27]. Реализует свои эффекты посредством связывания со специфическими рецепторами адипонектина. Уровень адипо-нектина ниже у женщин, чем у мужчин, при ожирении, сахарном диабете. Выявлена сильная отрицательная корреляция между уровнем адипонектина и количеством висцеральной жировой клетчатки, индексом массы тела (ИМТ). Низкие значения адипонек-тина в сыворотке крови ассоциированы с увеличением риска ИР, сахарного диабета, сердечно-сосудистых заболеваний — [30, 31]. Имеются данные, что у больных ИМ уровень адипонектина ассоциирован со степенью некроза сердечной мышцы; предполагается положительное влияние адипонектина на ишемизированный миокард при проведении реваскуляризации и последующие процессы ремоделирования — [32, 33]. Адипонектин обладает протективными свойствами в отношении развития систолической дисфункции левого желудочка, ингибирует процессы аппоптоза кардиомиоцитов при ИМ — [33].
В 1994 г. открыт новый гормон адипоцитов — лептин, который секретируется белой жировой тканью в количествах, пропорциональных массе тела. Лептин представляет собой адипоцитокин, который участвует в регуляции насыщения и потребления энергии -[28]. Уровни лептина в плазме увеличиваются во время развития ожирения и снижаются при потере массы тела. Ведущей функцией
лептина является защита периферических тканей от накопления жира — регуляция гомеостаза жировой ткани.
Уровень лептина прямо коррелирует с ИМТ, уровнем АД и частотой сердечных сокращений (ЧСС), влияет на агрегационные свойства тромбоцитов. Уровень лептина связан с тяжестью исходов сердечно-сосудистых заболеваний, высокие его значения ассоциированы с развитием ИМ и инсульта независимо от других кардиоваскулярных факторов риска и степени ожирения — [29]. В случае развывшегося ИМ, высокие значения лептина сыворотки крови в течение первых 6 часов от начала болевого синдрома в грудной клетке имеют предикторное значение в отношении неэффективности последующей тромболитической терапии — [19].
Важное место в современной нейроэндокринной теории развития МС и заболеваний сердечно-сосудистой системы отводится фактору некроза опухоли (ФНО-а), который в норме играет фундаментальную физиологическую роль в иммунорегуляции, но в некоторых случаях способен оказывать патологическое действие, принимая участие в развитии и прогрессировании воспаления, микрососудистой гиперкоагуляции, гемодинамических нарушений и метаболического истощения при различных заболеваниях человека как инфекционной, так и не инфекционной природы. Значения ФНО-а положительно коррелируют с ИР, что обуславливает способность данного цитокина быть ранним маркером развития сахарного диабета. Показано, что ФНО- а нарушает сигналы инсулина в мышечной и жировой ткани и тем самым способствует развитию и прогрессированию ИР — [20, 21, 22, 23]. Предполагается, что у больных ИМ ФНО-а запускает каскад патологических биохимических реакций, приводящих в конечном итоге к индукции клеточного апоптозакардиомиоцитов — [20]. Установлено увеличение сывороточного уровня ФНО-а при ИМ, рассматривается его потенциальная
роль в развитии рестенозов после проведения коронарного стентирования — [21]. Проведённые исследования показали взаимосвязь между уровнем ФНО- а в крови и частотой развития кардиогенного шока при ИМ — [24]. Несомненный интерес представляют данные, демонстрирующие влияние ФНО-а на частоту развития желудочковых нарушений ритма в остром периоде ИМ у лабораторных животных. Предполагается, что ФНО-а способствует увеличению уровня внутриклеточного кальция в кардиомиоцитах и тем самым провоцирует развитие аритмий — [23]. У больных с МС синергизм патогенетических механизмов МС, ИБС и АГ определяет ускоренность развития и тяжесть течения острых форм ИБС. Для большей части больных сИМ на фоне МС характерными являются тяжелое поражение коронарного русла и неблагоприятный прогноз. Представляется необходимым своевременное выявление МС, определение степени кардиоваскулярного риска и показаний к реваскуляризации миокарда, а также целесообразна разработка алгоритмов диагностики, лечения и профилактики ОКС у больных с МС. Лечение ИМ у пациентов с МС должно проводиться в соответствии с современными подходами к терапии ИМ: при определении высокого риска оправдана ранняя инвазивная стратегия, в остальных случаях — консервативная терапия, включающая тромболитики — по показаниям, антикоагулянты, дезагреганты, в-блокаторы, статины, ингибиторы АПФ, при необходимости — нитраты — [9, 11, 13, 25,].
Список литературы:
1. Preconditioning and postconditioning: new strategies for cardioprotection / D. J. Hausenloy, D. M. Yellon // Diabetes, Obesity and Metabolism. 2008. Vol. 10. P. 451-459.
2. A comparison of coronary angioplasty with fibrinolytictherapyin acute myocardial infarction / H. R. Andersen [et al.] // N Engl. J. Med. 2003. Vol. 349. P. 733-742.
3. The Metabolic Syndrome: A Global Public Health Problem and A New Definition / P. Zimmet [et al.] // Journal of Atherosclerosis and Thrombosis. 2005. Vol. 12. P. 295-300. 6
4. Prognostic Impact of Metabolic Syndrome by Different Definitions in a Population With High Prevalence of Obesity and Diabetes / G. D. Simone [et al.] // Diabetes Care. 2007. Vol. 30. P. 1851-1856.
5. Prevalence of the metabolic syndrome among US adults: findings from the third National Health and Nutrition Examination Survey / E. S. Ford, W. H. Giles, W. H. Dietz // JAMA. 2002. Vol. 287. P. 356-359.
6. Prevalence of metabolic syndrome in young patients with acute MI: does the Framingham Risk Score underestimate cardiovascular risk in this population / S. Zarich [et al.] // Diabetes and Vascular Disease Research. 2006. Vol. 3. P. 103-106.
7. NCEP-defined metabolic syndrome, diabetes, and prevalence of coronary heart disease among NHANES III participants age 50 years and older / C. M. Alexander [et al.] // Diabetes. 2003. Vol. 52. P. 1210-1214.
8. The metabolic syndrome and cardiovascular risk in the British Regional Heart Study / S. G. Wannamethee. // Int. J. Obes. (Lond.). 2008. Vol. 32. P. 25-29.
9. Prevalence and Impact of Metabolic Syndrome on Hospital Outcomes in Acute Myocardial Infarction / M. Zeller [et al.] // Arch. In tern.Med. 2005.Vol. 165. P. 1192-1198.
10. Metabolic Syndrome and Risk of Cardiovascular Events After Myocardial Infarction / G. Levantesi [et al.] // Journal of the American College of Cardiology. 2005. Vol. 46. P. 277-283.
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
11. Impact of Metabolic Syndrome on the Long-Term Survival of Patients With Acute Myocardial Infarction / M. Takeno [et al.] // Circulation Journal. 2008. Vol. 72. P. 415-419.
12. Poor in-hospital outcome in young women with acute myocardial infarction. Does metabolic syndrome play a role / H. Turhan, E. Yetkin // International Journal of Cardiology. 2006. Vol. 112. P. 257-258.
13. Relation of Characteristics of Metabolic Syndrome to Short-Term Prognosis and Effects of Intensive Statin Therapy After Acute Coronary Syndrome / G. G. Schwartz [et al.] // Diabetes Care. 2005. Vol. 28. P. 2508-2513.
14. Relation of C-reactive protein to obesity, adipose tissue hormones and cardiovascular risk factors in men treated with early percutaneous intervention in course of acute myocardial infarction / K. Piestrzeniewicz [et al.] // NeuroEndocrinolLett. 2007. Vol. 11. P. 28-34.
15. Metabolic syndrome in patients with acute myocardial infarction is associated with increased infarct size and in-hospital complications / L.
C. Clavijo [et al.] // Cardiovascular Revas-cularization Medicine. 2006. Vol. 7. P. 7-11.
16. Size of myocardial infarction induced by ischaemia/reperfusion is unaltered in rats with metabolic syndrome / T. Thim [et al.] // Clinical Science. 2006. Vol. 110. P. 665-671.
17. The metabolic syndrome and the risk of thrombosis / F. Dentali, E. Romualdi, W. Ageno // Hematology journal. 2007. Vol. 92. P. 297-299.
18. What glucose target should we aim for in myocardial infarction / N.W. Cheung, V.W. Wong, M. McLean // Diabetes research and clinical practice. — 2008. — Vol. 80. — P. 411-415
19. Admission plasma leptin level strongly correlates with the success of thrombolytic therapy in patients with acute myocardial infarction / B. Amasyali [et al.] // Angiology. 2006. Vol. 57. P. 671-680.
20. Myocardial apoptosis associated with the expression of proinflammatory cytokines during the course of myocardial infarction / Y. Akasaka [et al.] // Modern Pathology. 2006. Vol. 19. P. 588-598.
21. Inflammatory Response to Acute Myocardial Infarction Augments Neointimal Hyperplasia After Vascular Injury in a Remote Artery / M. Takaoka, S. Uemura, H. Kawata // Arterioscler. Thromb.Vasc.Biol. 2006.Vol. 26. P. 2083-2089.
22. Increased levels of tumour necrosis factor-? (TNF-?) in patients with Type II diabetes mellitus after myocardial infarction are related to endothelial dysfunction / T. Nystr, A. Nygren, A. Sjoholm // Clinical Science. 2006. Vol. 110. P. 673-681.
23. Positive Correlation of Tumor Necrosis Factor-a Early Expression in Myocardium and Ventricular Arrhythmias in Rats with Acute Myocardial Infarction / H. Xiao, Z. Chen, Y. Liao // Archives of Medical Research. 2008. Vol. 39. P. 285-291.
24. Proinflammatory cytokines in acute myocardial infarction with and without cardiogenic shock / M. Debrunner [et al.] // Clin. Res. Cardiol. 2008. Vol. 97. P. 298-305.
25. The Japanese National Health Screening and Intervention Program Aimed at Preventing Worsening of the Metabolic Syndrome / T. Kohro, Y. Furui, N. Mitsutake // Int. Heart J. 2008. Vol. 49. P. 193-203. 9
26. Jaspinder K. A Comprehensive Review on Metabolic Syndrome.Cardiology Research and Practice Volume 2014, Article ID 943162, 21 pages;
27. Nashar K., Egan M B., Relationship between chronic kidney disease and metabolic syndrome: current perspectives. Diabetes, Metabolic Syndrome and Obesity: Targets and Therapy 2014:71,94
28. LauD.C.W., Dhillon B., Yan H., SzmitkoP.E.,andVerma S., «Adipokines: molecular links between obesity and atheroslcerosis,» The American Journal of Physiology—Heart and Circulatory Physiology, vol. 288, no. 5, pp. H2031-H2041, 2005
29. Relation of Increased Leptin Concentrations to History of Myocardial Infarction and Stroke in the United States Population / J. Sierra-Johnson [et al.] // Am. J. Cardiol. 2007. Vol. 100. P. 234-239.
30. Adiponectin and myocardial infarction: a paradox or a paradigm / H. Teoh [et al.] // European Heart Journal. 2006. Vol. 27. P. 2266-2268.
31. Association between plasma adiponectin levels and unstable coronary syndromes / R. Wolk [et al.] // European Heart Journal. 2007. Vol. 28. P. 292-298.
32. Usefulness of Adiponectin to Predict Myocardial Salvage Following Successful Reperfusion in Patients With Acute Myocardial Infarction / R. Shibata [et al.] // Am. J. Cardiol. 2008. Vol. 101. P. 17121715.
33. Adiponectin protects against the development of systolic dysfunction following myocardial infarction / R. Shibata, Y. Izumiya, K. Sato // Journal of Molecular and Cellular Cardiology. 2007. Vol. 42. P. 1065-1074.
Источник
