Импиджмент синдром правого плечевого сустава мкб
Особенности заболевания
Сочленение плеча включает следующие элементы: впадина лопатки, головка кости, связки, необходимые для соединения. К описанному сочленению крепится группа мышечных волокон, именуемых вращательной манжетой. Эти волокна необходимы для движения плечевым сочленением.
Крепление к костям осуществляется посредством сухожилий. Для амортизации плеча присутствует мягкая ткань – околосуставная сумка.
Импинджмент-синдром представлен состоянием, когда движение соединения плеча провоцирует ущемление сухожилий ротаторной манжеты, бицепса. Защемляются эти элементы головкой и акромионом. Акромион представлен продолговатым отростком, локализующимся вверху лопатки. Подъем руки сопровождается ударом головки об акромион. Сухожилия между этими элементами зажимаются.
Чаще всего патологию фиксируют у пациентов среднего, старшего возраста. Акромиальных отросток постепенно заостряется. Причиной этого выступают возрастные, посттравматические изменения. На отростке формируются остеофиты. Результатом этого становится истирание вращательной манжеты.
Согласно МКБ-10 поражениям плеча отведен код М75.
Импинджмент-синдром плечевого сустава
Код по МКБ-10
Классификатор позволяет унифицировать болезни
Посттравматический артрит, код по МКБ-10 M19.1, может классифицироваться как посттравматический артроз, в случае, если поражена хрящевая ткань. Международная классификация болезней МКБ-10 также определяет посттравматический артрит как M13.8 («другие уточненные артриты»).
Точный код заболевания будет зависеть от нескольких факторов – природы, наличия воспалительного процесса и вовлечения хрящевой ткани в воспалительный процесс.
Виды
Специалисты разграничивают 2 вида рассматриваемой патологии:
- субакромиальный;
- подакромиальный.
Патологию делят на следующие стадии:
- первичную. Она считается результатом механического повреждения надкостной мышцы. Повреждение обычно спровоцировано травмированием ротаторной манжеты, врожденной аномалией субакромиального пространства;
- вторичную. Его провокатором считается травмирование связок плеча, утолщение синовиальной сумки, слабость мышечных волокон, их полный паралич, слабость связок, которая бывает врожденной, приобретенной.
На фото симптомы «замороженного плеча»
Субакромиальный
Этот вид патологии сопровождается отеком тканей. Наблюдается сильная припухлость зоны плеча. Развиваясь, патология вызывает слабость конечности. Она свидетельствует о травмировании надостных мышечных волокон. Зачастую повреждается и субакромиальная сумка.
Подакромиальный
При подакроминальном импинджменте боль ощущается вокруг сочленения плеча. Вначале боль слабая. Затем происходит ее усиление. Она беспокоит в спокойном состоянии и при движениях.
Что происходит при нарушении
Запястье окружено пучками фиброзной ткани, выполняющей опорную функцию для сустава. Пространство между этими волокнистыми полосками ткани и костными частями запястья — запястный канал.
Срединный нерв, проходящий через запястье, обеспечивает чувствительность большого, указательного и среднего пальцев руки.
Любое состояние, вызывающее отек или изменение положения тканей в запястье, может вызывать сдавливание и раздражение этого нерва.
Раздражение срединного нерва приводит к покалыванию и онемению большого, указательного и среднего пальцев, и это состояние именуют «синдром карпального канала».
Причины импинджмент синдрома плечевого сустава
Поднятие руки обычно сопровождается легким сдавливанием сухожилий, сумки сочленения. Повторяющееся действие называют импиджмент. С англ. impingement переводится, как «столкновение», «удар».
В некоторых ситуациях наблюдается защемление мягких тканей. Они при этом повреждаются, начинается воспаление. Здесь говорится о болезненном импиджмент-синдроме. Сужение пространства под акромионом становится причиной того, что все расположенные там структуры не могут нормально функционировать. Им мало места.
Усложняется ситуация при нестандартном плече, присутствии костных отростков. Чаще всего воспаляется надостная мышца. Она локализуется именно под акромионом. Указанная мышца является частью вращательной манжеты, охватывающей головку. Поэтому зачастую ассоциируют импинджмент с травмированием ротаторной манжеты.
В основе развития рассматриваемого синдрома присутствует много факторов:
- трещины;
- воспаление сухожилий;
- износ тканей;
- воспаление мышц.
Иногда провоцирующим фактором выступает наследственность. Она представлена специфическим строением плечевого сочленения. Если же причина не генетическая, врачи обращают внимание на род деятельности пациента. Возможно синдром развился из-за постоянных физ. перегрузок, оказывающихся на верх корпуса.
Группа риска представлена:
- спортсменами (игроки в волейбол, гандбол, теннис, баскетбол);
- работники конкретных специальностей (маляры).
Симптомы и проявления
При рассматриваемом защемлении люди испытывают боли плечевого сочленения. Они проявляются при движениях, после смены положения тела. Болезненность не проходит и ночью. Людям с таким синдромом сложно отводить руку в сторону вверх. Больше всего болевой синдром усиливается при подъеме до угла в 60 – 120 град. Этот угол также именуют «болезненной дугой».
Заметно снижается возможность самообслуживания. Больному сложно снимать рубашку, мыть спину самому. Основным признаком рассматриваемой патологии считается боль. Затем уже отмечается ограниченность подвижности (из-за болей), ограничение функционирования сочленения.
Прогноз
Прогноз для жизни, трудоспособности и способности к самообслуживанию, как правило, становится ясен в течение первого года после травмы. Именно в это время важно проводить всевозможные реабилитационные мероприятия. Оставшийся неврологический и физический дефицит достаточно сложно поддается дальнейшей коррекции. Однако даже в случае наличия грубых нарушений не следует терять надежды. Встречаются случаи, когда реабилитация даже через 5-7 лет после перенесенной травмы давала свои результаты.
Автор статьи: Алексей Борисов (врач-невролог) Практикующий врач-невролог. Окончил Иркутский государственный медицинский университет. Работает в факультетской клинике нервных болезней. Подробнее…
Диагностика
Заподозрить синдром врачи могут уже на основе симптомов, представленных сильной болью при подъеме руки. Болезненность может отдавать к предплечью, всей руке.
Поэтому проведя первичный осмотр, специалист заподозрит импинджмент-синдром.
также врачу понадобятся спец. клинические функциональные тесты. Они предполагают движения, которые должен выполнить пациент. Болеющему стоит описать свои ощущения.
Чтобы исключить осложнения, пациента направляют на дополнительную диагностику:
- рентген;
- МРТ (может потребоваться, если возникло подозрение на травму манжеты).
Может понадобиться диф. диагностика с нижеуказанными патологиями:
- адгезивный капсулит;
- артроз соединения плеча, акромиально-ключичного соединения;
- остеохондроз зоны шеи;
- холецистит;
- кальциноз тканей сухожилия;
- невропатия надлопаточного нерва;
- формы нестабильности;
- верхнедолевая пневмония.
Лечение
При развитии рассматриваемого синдрома врачи проводят комплексную терапию. Она предполагает использование медпрепаратов, проведение физиотерапевтических процедур. В некоторых случаях неизбежна операция. Успех лечениях зависит от своевременного обращения, соблюдения рекомендаций врача.
Консервативные методы
Многие специалисты отдают предпочтение консервативной терапии. Она заключается в использовании НПВП. Медпрепараты врач назначает в форме таблеток, инъекций. Форма лекарства определяется специалистом в зависимости от тяжести клинического случая.
Медпрепараты необходимы для уменьшения воспаления сухожилий. Также они способствуют приостановлению развития патологии. Также НПВП назначают для купирования болей.
Народная медицина
Средства из народа используют в качестве дополнительной терапии. Самостоятельно они не вылечат патологию. Снять отечность, устранить боли помогают такие средства:
- маски медовые. Наносят их поверх больного сочленения небольшим слоем. Рекомендовано наносить на ночь, покрывать пленкой;
- листья лопуха, капусты, подорожника. Их используют для повязок. Растения выводят соли, снимают отек, воспаление, нормализуют обмен веществ;
- компрессы;
- отвары, оказывающие противовоспалительный эффект. используют смородину, ромашку, шиповник, бруснику, тысячелистник.
Физиотерапия
Консервативную терапию медпрепаратами врачи обычно дополняют физиотерапевтическими процедурами. Обычно после операции требуется иммобилизация руки. Назначают компрессы со льдом для снятия отеков, болей.
Физиотерапевтические процедуры особенно полезны в период реабилитации. Особенно полезным считается электростимуляция. Ее проводят в первые 2 – 5 дн. после операции. Процедура купирует боль, активизирует регенерацию тканей.
Также назначают такие процедуры:
- лазеротерапия;
- ультразвук с гидрокортизоном.
Упражнения для плечевого сустава
Хирургические
Операцию в зоне плечевого сочленения проводят только при неэффективности консервативных методов. Цель процедуры в увеличении щели между такими элементами: роторная манжета, акромион.
Операция предполагает иссечение костных наростов. Так увеличивает щель. Если присутствует врожденная аномалия акромиона, его часть удаляют. Поэтому процедура называется акромиопластика.
Хирурги используют несколько способов хирургического вмешательства. Выбор зависит от объема костной ткани, подлежащей удалению. Обычно применяют такие способы:
- малоинвазивный. Ей отдают предпочтение многие специалисты. Но важно, чтобы хирург работал с высочайшей точностью;
- артроскопия. В процессе операции используют спец. прибор (артроскоп). Его вводят внутрь прокола. Подводят к сочленению для передачи картинки на экран. Операция проводится без открытого доступа. Особенность операции в том, что проводят ее в воде. Таким образом сочленение промывается от сгустков крови, удаленных тканей;
- открытый (с полостным разрезом). В данном случае период заживления более длительный. Реабилитация откладывалась на 1 – 2 нед.
ЛФК
Помимо медпрепаратов, физиопроцедур проводят также терапию лечебной физкультурой. Физ. нагрузки допускаются после того, как проведут операцию, пройдут курс физиотерапевтической терапии. Упражнения и гимнастика направлены на разработку сухожилий.
Рекомендовано выполнять упражнения, при которых не возникают боли (маятник). При занятиях нужно помнить главное правило: Любые упражнения не должны вызывать боли!
Терапия народными средствами
Лечение карпального синдрома народными средствами в домашних условиях направлено на устранение всех неприятных симптомов заболевания.
Облепиховый настой
Ягоды облепихи смешивают с водой. Затем получившуюся смесь подогревают до 37 градусов. В полученной смеси следует парить руки на протяжении 30 минут.
После проведенной процедуры руки хорошенько вытирают и надевают теплые варежки. Лечить таким образом кисти следует в течение месяца, затем сделать перерыв на пару недель.
Народное лечение карпального синдрома
Нашатырь и спирт
Столовую ложку соли заливают 50 граммами 10% нашатыря и добавляют 10 грамм камфарного спирта. Все растворяют в литре воды. Полученным средством растирают больные конечности, или применяют в виде ванночек. Средство поможет избавиться от онемения пальцев и чувства бегания мурашек.
( 1 оценка, среднее 5 из 5 )
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Плечелопаточный периартрит.
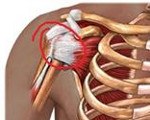
Плечелопаточный периартрит
Описание
Плечелопаточный периартрит. Воспалительно — дегенеративные изменения околосуставных мягких тканей, участвующих в функционировании плечевого сустава. Плечелопаточный периартрит проявляет себя ноющими болями, усиливающимися при движении, напряжением периартикулярных мышц, отечностью и уплотнением тканей в области плеча. В диагностике плечелопаточного периартрита существенная роль принадлежит ультразвуковому и рентгенологическому исследованию, термографии, МРТ, лабораторным анализам. В лечении плечелопаточного периартрита применяются методы иммобилизации, медикаментозная терапия (НПВС, кортикостероиды), новокаиновые блокады, физиотерапия, массаж, гимнастика.
Дополнительные факты
Плечелопаточный периартрит (периартроз) – заболевание мягких тканей, окружающих плечевой сустав (мышц, связок, сухожилий, синовиальных сумок), характеризующееся их дистрофическими изменениями с последующим реактивным воспалением. На долю воспалительно-дегенеративных заболеваний мягких тканей различной локализации в ревматологии и травматологии приходится четверть всех внесуставных поражений опорно-двигательного аппарата. Среди них плечелопаточный периартрит встречается наиболее часто; несколько реже наблюдаются периартриты лучезапястного, локтевого, тазобедренного, коленного, голеностопного, суставов, суставов стопы. Около 10% населения в той или иной степени сталкиваются с проявлениями плечелопаточного периартрита. Чаще заболевание диагностируется среди женщин в возрасте старше 55 лет.
Плечелопаточный периартрит
Причины
При рассмотрении этиологии и патогенеза заболеваний околосуставных мягких тканей верхней конечности (периартрита, эпикондилита, стилоидита) доминируют две основные точки зрения. Первая из них объясняет плечелопаточный периартрит нейродистрофическими изменениями сухожильных волокон, которые развиваются в результате остеохондроза шейного отдела позвоночника, шейного спондилеза или смещения межпозвонковых суставов. Это приводит к ущемлению нервов плечевого сплетения, рефлекторному спазму сосудов, нарушению кровообращения в плечевом суставе, дистрофии и реактивному воспалению сухожильных волокон плеча.
Вторая теория связывает происхождение плечелопаточного периартрита с механическими травмами мягких тканей, возникающими при циклических или одномоментных чрезвычайных физических нагрузках (стереотипных движениях в плечевом суставе, ударе по плечу, падении на вытянутую руку, вывихе и пр. ). Макро- и микротравмы, сопровождающиеся надрывами сухожильных волокон, кровоизлияниями или разрывом вращательной манжеты плеча, вызывают отек периартикулярных тканей и нарушение кровообращения в конечности.
Кроме этого, к развитию плечелопаточного периартрита могут приводить заболевания (инфаркт миокарда, стенокардия, туберкулез легких, сахарный диабет, ЧМТ, болезнь Паркинсона), а также некоторые операции (мастэктомия), нарушающие микроциркуляцию в области плечевого сустава. В качестве способствующих факторов выступают длительное охлаждение, врожденные соединительнотканные дисплазии, артропатии.
В тканях с недостаточной васкуляризацией формируются очаги некроза, которые в дальнейшем подвергаются рубцеванию и кальцификации, а также асептическому воспалению. Данные изменения подтверждаются при патоморфологическом исследовании материала, полученного у пациентов с плечелопаточным периартритом.
Классификация
Ввиду многообразия причин, обусловливающих дисфункцию плечевого сустава, в самостоятельную нозологию плечелопаточный периартрит не выделяется. К периартикулярным поражениям области плечевого сустава, согласно МКБ-10, принято относить: тендинит двуглавой мышцы плеча, кальцифицирующий тендинит, адгезивный капсулит, субакромиальный синдром (импинджмент-синдром), синдром сдaвления ротaторa плеча, бурсит плечевого сустава и тд.
Тем не менее, в клинической практике термин «плечелопаточный периартрит» имеет широкое использование. При этом различают следующие формы периартрита данной локализации:
• простую («болезненное плечо»).
• острую.
• хроническую («замороженное плечо», «блокированное плечо», анкилозирующий периартрит).
В большинстве случаев патология носит односторонний характер; реже развивается двусторонний плечелопаточный периартрит.
Симптомы
Как правило, при травматическом генезе плечелопаточного периартрита от момента травмы до появления первых симптомов проходит от 3 до 10 дней. Поэтому пациенты не всегда могут точно указать на факторы, спровоцировавшие заболевание.
Простая форма плечелопаточного периартрита протекает наиболее легко и благоприятно. Основные жалобы связаны со слабыми болевыми ощущениями в области плеча, которые возникают только при нагрузке или определенных движениях. Выраженная боль сопровождает вращательные движения, попытки преодоления сопротивления. Ограничение подвижности верхней конечности выражается в невозможности подъема руки высоко вверх, заведения за спину Простой плечелопаточный периартрит хорошо поддается терапии; иногда может исчезать самопроизвольно в течение 3-4 недель.
Если стадия болезненного плеча сопровождается дополнительной перегрузкой или травматизацией конечности, то с высокой долей вероятности может развиться острый плечелопаточный периартрит. Данная форма заявляет о себе внезапной нарастающей болью в плече с иррадиацией в руку и шею. Типично усиление болевого синдрома в ночное время. Особенно болезненны попытки движения рукой через сторону, отведения назад и вращения в плечевом суставе. Для облегчения боли больной вынужден сгибать руку в локте и прижимать к груди. В области передней поверхности плеча определяется незначительная припухлость. При острой форме плечелопаточного периартрита обычно страдает общее самочувствие: развивается субфебрилитет, возникает бессонница, снижается работоспособность. Продолжительность острого периода составляет несколько недель, затем в половине случаев заболевание принимает хроническое течение.
Ломота в суставах. Ломота в теле.
Диагностика
С жалобами на боли в плечевом поясе и связанными с ними ограничения движений пациенты могут обратиться к участковому терапевту, хирургу, неврологу, ревматологу, травматологу, ортопеду. На первичном приеме производится сбор анамнеза, внешний осмотр, оценка двигательной активности плечевого сустава (возможности выполнения активных и пассивных движений), пальпация периартикулярных тканей.
Для уточнения причин нарушения функционирования верхней конечности выполняется рентгенография плечевого сустава и шейного отдела позвоночника, УЗИ, МРТ плечевого сустава. Обычно рентгенологические изменения определяются уже при далеко зашедшей хронической форме плечелопаточного периартрита. Как правило, они характеризуются периартикулярными отложениями микрокристаллов кальция (калькулезным бурситом); при анкилозирующем периартрите – признаками остеопороза головки плечевой кости. Для острого плечелопаточного периартрита характерны изменения со стороны крови – повышение СОЭ и СРБ.
Инвазивные методы диагностики (артрография, артроскопия) оправданы при решении вопроса о хирургическом лечении. При проведении дифференциальной диагностики следует исключить артрит плечевого сустава, артроз, тромбоз подключичной артерии, синдром Панкоста при раке легкого.
Лечение
Основной целью лечебных мероприятий при плечелопаточном периартрите служит купирование болевого синдрома, предупреждение или устранение мышечных контрактур. В острой стадии необходим щадящий двигательный режим, разгрузка верхней конечности с помощью мягкой поддерживающей повязки или гипсовой лонгеты. Для снятия острой боли и местного воспаления применяются нестероидные противовоспалительные препараты, осуществляются новокаиновые блокады в область плеча, аппликации димексида, периартикулярное введение кортикостероидов. Дополнительно назначаются миорелаксанты, ангиопротекторы, метаболические и хондропротекторные лекарственные средства.
Обязательными компонентами терапии острого и хронического плечелопаточного периартрита служат лечебная физкультура, физиотерапия (электрофорез, микротоковая терапия, магнитотерапия, ультразвук, лазеротерапия, криотерапия), массаж, сульфидные и радоновые ванны. Доказанной эффективностью обладают ударно-волновая терапия, гирудотерапия, иглорефлексотерапия, стоун-терапия, постизометрическая релаксация. Если причиной плечелопаточного периартрита послужило смещение межпозвоночных суставов, для восстановления нормальных суставных взаимоотношений рекомендуется мануальная терапия. Хирургическое лечение запущенных форм плечелопаточного периартрита заключается в выполнении артроскопической субакромиальной декомпрессии.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
