Ибс хсн код мкб
Содержание
- Существующая классификация
- Механизм развития патологии
- Виды хронического недуга
Если у пациента развивается ХСН, МКБ-10 имеет специальные коды для этого заболевания. Под сердечной недостаточностью понимают состояние, когда сердце и кровеносная система не могу обеспечивать нормальный кровоток. Подобные патологии появляются из-за того, что сердце сокращается не так сильно, как это требуется. Из-за этого в артерии попадает меньший объем крови, чем необходимо, чтобы обеспечивать работу всего организма.
Существующая классификация
Сердечную недостаточность называют одной из наиболее распространенных патологий. Причем в рейтинге болезней она занимает одно место с самыми частыми инфекционными. Среди всего населения планеты страдает от этого недуга примерно 3% людей, причем у пациентов, возраст которых старше 65 лет, этот показатель возрастает до 10%. Кстати, если сравнивать по затратам, то на лечение хронической сердечной недостаточности отводится в 2 раза больше сумма, чем на различные формы рака.
Международная классификация болезней, известная как МКБ-10, разрабатывалась Всемирной организацией здравоохранения. Она пересматривается каждые 10 лет, так что вносились дополнения и изменения в уже наработанную базу.
Код по МКБ-10 для сердечной недостаточности — это I50.
Причем из этой группы исключается состояние, которое имеет такое осложнение, как аборт, молярная или внематочная беременность. Еще исключаются хирургические вмешательства и процедуры по акушерству. Еще не входит сюда состояние, которое связано с гипертензией или почечными патологиями. Если недостаточность функционирования сердечной мышцы обнаружена у новорожденного, то международной организацией присваивается код Р29.0. Когда такая патология вызвана у человека любого возраста операциями на сердце или ношением протеза, то устанавливается код I97.1.
Классификация предполагает более подробное деление. Под номером I50.0 значится недостаточность функционирования сердца с застойным характером. Если у пациента левожелудочковая форма такой патологии, то используется код I50.1. Если форму болезни так и не удалось уточнить, тогда пишется номер I50.9.
Механизм развития патологии
Хроническая форма сердечной недостаточности развивается достаточно медленно — понадобится несколько недель и даже месяцев. В этом процессе выделяют несколько основных фаз:
- Нарушение целостности миокарда. Это происходит из-за различных сердечных болезней или перегрузки органа.
- Нарушается сократительная функция левого желудочка. Эта часть органа сокращается слабо, так что в артерии направляется небольшой объем крови.
- Компенсация. Этот механизм запускается организмом, когда требуется обеспечить нормальное функционирование сердца в тяжелых условиях. Мышечная прослойка с левой стороны становится намного толще, так как она начинает разрастаться и гипертрофироваться. Организм вырабатывает больше адреналина, что заставляет сердце чаще и сильнее делать сокращения. Кроме того гипофиз вырабатывает специальный дизурический гормон, который повышает количество воды в крови.
- Резервы исчерпываются. Сердце уже не может снабжать клетки кислородом и полезными веществами. Из-за этого чувствуется нехватка энергии и кислорода.
- Декомпенсация. Кровоток нарушается, но компенсировать его уже организм не способен. Мышечная ткань сердца уже не может полноценно работать. Движения органа становятся медленными и слабыми.
- Развитие недостаточности сердца. Сердце движется слабо, из-за чего все клетки организма недополучают необходимые питательные вещества и кислород.
Причины развития сердечной недостаточности заключаются в следующем:
- Заболевания клапанов сердца. Из-за этого кровь приливает в большом количестве к желудочкам, что приводит к перегрузке.
- Кровеносная гипертензия. При такой патологии нарушается отток крови из области сердца, при этом увеличивается объем крови в органе. Сердцу приходится работать намного интенсивнее, что вызывает переутомление. Кроме того повышается риск растяжения клапанов.
- Сужение устья аорты. Диаметр просвета сужается, что приводит к накапливанию крови в области левого желудочка. Возрастает давление в этой зоне, так что эта часть органа растягивается. Эта сосудистая проблема приводит к тому, что миокард становится слабее.
- Кардиомиопатия дилатационного типа. Эта сердечная патология характеризуется растяжением стенки органа, при этом утолщение не происходит. Объем крови при забросе из сердца в артерию уменьшается в 2 раза.
- Миокардит. Заболевание, характеризующееся воспалительными процессами на тканях миокарда. Развивается под действием различных причин. Приводит к проблемам с сократимостью и проводимостью сердечной мышцы. Стенки постепенно растягиваются.
- Ишемия, инфаркт миокарда. Это приводят к проблемам в снабжении сердечной мышцы кровью.
- Тахиаритмия. При диастоле нарушается наполнение сердца кровью.
- Кардиомиопатия гипертрофического типа. При таком недуге стенки утолщаются, а объем желудочков уменьшается.
- Базедово заболевание. При такой патологии в организме человека содержится большое количество гормональных веществ, которые синтезирует щитовидная железа. Это оказывает токсичное воздействие на ткани сердца.
- Перикардиты. Это воспалительные процессы на перикарде. Обычно создают механические препятствия к наполнению кровью желудочков и предсердий.
Виды хронического недуга
Сердечная недостаточность в хронической форме различается по видам. По фазе сокращения выделяют такие нарушения:
- Диастолическая. Под диастолой понимают фазу, когда сердце расслабляется, но при патологии мышцы теряет свою эластичность, так что она не может растягиваться и расслабляться.
- Систолическая. При систоле сердце сокращается, но при патологии сердечная камера делает это слабо.
Болезнь в зависимости от причины бывает следующих видов:
- Перегрузочная. Сердечная мышцы ослаблена из-за значительных перегрузок. К примеру, вязкость крови повысилась, развивается гипертензия либо имеются механические препятствия на пути оттока крови из сердца.
- Миокардиальная. Предполагается, что мышечная прослойка органа значительно ослаблена. Сюда входит миокардит, ишемия, пороки.
Что касается острой формы заболевания, то выделяют левожелудочковый и правожелудочковый тип. В первом случае нарушается циркуляция крови в сосудах коронарного типа в левом желудочке. При втором типе у пациента имеются повреждения правого желудочка, так как закупориваются ветви в конце легочной артерии. Другими словами, это называется тромбоэмболией легочной артерии. Также такое происходит при инфаркте с правой стороны сердца. Течение острой формы недуга бывает следующим:
- кардиогенный шок;
- отечность легких;
- криз гипертонического характера;
- высокий сердечный выброс на фоне сердечной недостаточности;
- острая форма декомпенсации.
ХСН проявляется в виде следующих симптомов у пациента. Появляется одышка как результат кислородного голодания головного мозга. Сначала появляется только при интенсивных физических нагрузках, но потом и в состоянии покоя. Дальше организм человека уже не сможет переносить физические нагрузки. Это приводит к ощущению слабости, боли в области грудины, одышке. Потом будут заметны все симптомы цианоза: бледность и синева кожных покровов на носе, пальцах, мочках ушей. Часто проявляется отечность нижних конечностей. Еще один характерных признак хронической сердечной недостаточности — это застой крови в сосудах внутренних органов, что вызывает проблемы с центральной нервной системой, почками, печенью и органами желудочно-кишечного тракта.
Недостаточность функционирования сердечной мышцы, как острая, так и хроническая, является довольно распространенной патологией. Согласно МКБ-10, установлен код I.50 для такого заболевания, но выделяют различные его разновидности, так что всегда нужно сверятся с этим нормативным документом.
Источник
Что такое хроническая сердечная недостаточность: классификация по стадиям и классам, код по МКБ 10. Причины и симптомы синдрома. Клинические рекомендации по лечению.
 Хроническая сердечная недостаточность (МКБ-10 – I.50) – заболевание, характеризующееся несоответствием между способностью сердца в подаче крови по сосудам и потребностью органов и тканей в кислороде.
Хроническая сердечная недостаточность (МКБ-10 – I.50) – заболевание, характеризующееся несоответствием между способностью сердца в подаче крови по сосудам и потребностью органов и тканей в кислороде.
ХСН развивается постепенно, проявляясь вначале при усиленных физических нагрузках, а со временем – и в состоянии покоя.
Клиническими признаками хронической сердечной недостаточности является ряд специфических симптомов (одышка, уменьшение физической активности, отеки).
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Причиной ХСН является снижение способности сердца к наполнению или выбросу крови. Это обуславливается тем, что происходит поражение мышечной ткани сердца – миокарда и дисбаланс регуляторных систем.
В Международной классификации болезней (МКБ-10) хроническая сердечная недостаточность относится к пункту I.50 — Сердечная недостаточность. В данной классификации болезни СН разделены по поражению отделов сердца.
✔ Международный классификатор болезней 10-го пересмотра, краткая версия в Системе Консилиум.
Так в МКБ-10 ХСН классифицируется по кодам:
- I.50.0 — Застойная сердечная недостаточность (в т.ч. правожелудочковая недостаточность);
- I.50.1 — Левожелудочковая недостаточность;
- I.50.9 — Сердечная недостаточность неуточненной этиологии.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Классификация
В РФ существует несколько классификаций ХСН, которые выносятся в итоговый диагноз, определяя тем самым тактику лечения и дальнейший прогноз жизни и здоровья пациента.
По поражению отделов сердца выделяют:
- левожелудочковую ХСН (застой по малому кругу кровообращения, в легких);
- правожелудочковую ХСН (застой по большому кругу кровообращения, во всех органах и тканях, исключая легкие);
- бивентрикулярную (двужелудочковую, застой по обоим кругам кровообращения).
☆ Эхокардиографические патологические показатели у больных с ХСН, в Системе Консилиум
 Скачать документ сейчас
Скачать документ сейчас
Выделяют три стадии ХСН (код по МКБ-10: I50):
- I стадия. Первичные изменения в желудочке сердца, снижаются его функции, но нет влияния на кровообращение. Нет клинических проявлений;
- II (А) стадия. Нарушение кровообращения по одному из двух кругов кровообращения, застой жидкости либо в сосудах легких (малый круг), либо в нижних конечностях, нижних отделах туловища;
- II (Б) стадия. Нарушение кровообращения по обоим кругам;
- III стадия. Сильно выраженные отеки не только конечностей, но и в поясничной области, в бедрах. Появляется асцит (явление, при котором жидкость накапливается в брюшной полости, код по МКБ-10 – R.18), анасарка (код по МКБ-10 не имеет, относится к ХСН, проявляется резкой отечностью всего тела).
ХСН также делят по функциональным классам (ФК), которые определяются возможностью пациента переносить физические нагрузки:
- I ФК. Клинические проявления – одышка при умеренных физических нагрузках. Проявления сердечных нарушений могут вовсе отсутствовать;
- II ФК. У пациентов есть небольшие ограничения в активности. Одышка и сердцебиение наступают при обычных повседневних физических нагрузках, дыхание затруднено, повышенная усталость;
- III ФК. Заметные ограничения физической активности. Клинические проявления ХСН наступают при минимальных физических нагрузках;
- IV ФК. Одышка и сердцебиение в состоянии покоя. Любые нагрузки доставляют дискомфорт.
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Причины появления ХСН
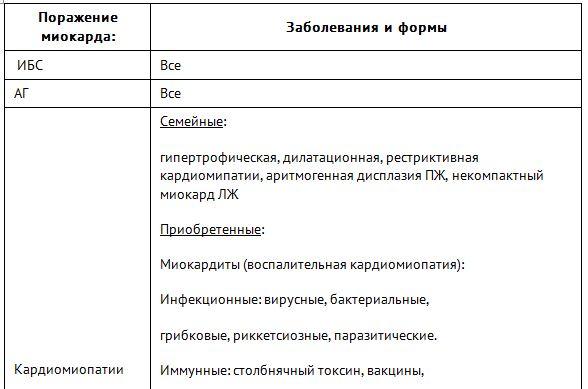
Любое поражение миокарда или структуры сердечно-сосудистой системы способно привести к тому, что появляется хроническая сердечная недостаточность (код по МКБ-10: I50).
1. Патологии, повреждающие сердечную мышцу (миокард):
- хроническая ИБС (поражение сосудов на фоне атеросклероза);
- ИБС после перенесенного инфаркта миокарда.
2. Заболевания эндокринной системы:
- сахарный диабет;
- болезни надпочечников, сопровождающиеся снижением секреции гормонов;
- гипертиреоз;
- гипотиреоз.
3. Последствия неправильного питания:
- жирение;
- истощение организма, анорексия;
- недостаток питательных элементов на фоне голодания.
Хроническая сердечная недостаточность, клинические рекомендации по диагностике и лечению в Системе Консилиум
4. Функциональные патологии работы сердца:
- нарушения ритма сердца;
- блокады;
- сердечные пороки (врожденные или приобретенные).
5. Другие заболевания ССС:
- миокардит, перикардит, эндокардит;
- АГ (артериальная гипертанзия).
6. Другие заболевания организма:
- амилоидоз, саркоидоз;
- ВИЧ;
- хроническая почечная недостаточность (терминальная стадия);
Также существует ряд факторов, которые повышают риск возникновения ХСН:
- курение;
- злоупотребление алкоголем;
- повышение давления.
★ Этиологические причины хронической сердечной недостаточности, таблица в Системе Консилиум.
 Скачать документ сейчас
Скачать документ сейчас
Симптомы
Как уже говорилось ранее, основными симптомами ХСН являются одышка, сердцебиение, отеки и ограничение физической активности.
На коже заметен акроцианоз (посинение кистей, стоп). Отеки на первых стадиях – на нижних конечностях в районе лодыжек, голеней, появляются чаще ближе к вечеру.
Диагностика
Хроническая сердечная недостаточность (МКБ-10 – I.50) диагностируется главным образом с помощью сбора анамнеза, осмотра и ряда лабораторных и инструментальных исследований.
При опросе больного выясняется время, когда появилась одышка, когда и как часто она беспокоит пациента, наличие, характер и давность кашля.
При осмотре – наличие бледных кожных покровов, отеков нижних конечностей. При аускультации – шумы в области сердца, хрипы в легких (признаки застоя жидкости).
ОАК и ОАМ (общий анализ мочи и крови) указывают на наличие сопутствующих патологий или осложнений, в т.ч. воспалительные процессы.
В БХ крови смотрят холестерин, креатинин, мочевину и мочевую кислоту, С-реактивный белок.
На ЭКГ могут быть изменения, связанные с патологией сердца, сердечного ритма, рубцовые изменения после инфаркта миокарда.
Рентгендиагностика позволит выявить в грудной полости наличие жидкости, оценить размеры сердца.
В январе вступил в силу закон о клинических рекомендациях. Пять положений клиники должны учесть уже в 2019 году.
Кто будет создавать рекомендации, как их применять в работе и что станет обязанностью начмеда, читайте в журнале «Заместитель главного врача»
Лечение и прогноз
Основной целью лечения ХСН на первой бессимптомной стадии – предотвратить появление симптомов, на последующих стадия – устранить существующие симптомы и предотвратить ухудшение состояния.
Тем самым улучшается качество жизни, снижается число госпитализаций, улучшается прогноз дальнейшей жизни.
Основные этапы лечения хронической сердечной недостаточности:
1. Диета
- уменьшение количества поваренной соли в потребляемой пище (чем выраженнее симптомы, тем меньше соли, вплоть до полного отказа от ее приема);
- если выраженные отеки, присутствует асцит/анасарка – ограничение употребления жидкостей. В норме необходимо употреблять 1,5-2 л/сутки;
- правильное питание, достаточное содержание в пище белков, жиров и витаминов;
- контроль веса, снижение при избытке, исключение развития кахексии. Ежедневное взвешивание для выявления скрытых отеков (увеличение массы более 2 кг менее чем за три дня, что свидетельствует об угрозе декомпенсации ХСН);
- ограничение приема алкогольной продукции.
2. Физическая активность
- показана пациентам в любой стадии, если они находятся в стабильном состоянии;
- противопоказаниями для физических нагрузок служат активные миокардиты, стеноз сердечных клапанов, тяжелые нарушения сердечного ритма, частые приступы стенокардии.
3. Лекарственная терапия
- ингибиторы АПФ;
- b-адреноблокаторы;
- антагонисты альдостерона;
- диуретики;
- сердечные гликозиды;
- агонисты альдостероновых рецепторов;
- статины;
- антикоагулянты;
- антиаритмики (при нарушениях сердечного ритма);
- аспирин (после перенесенного инфаркта миокарда);
- блокаторы кальциевых каналов (при стойкой АГ или стенокардии).

Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Другие формы стенокардии (I20.8)
Общая информация
Краткое описание
Стенокардия — клинический синдром, проявляющийся чувством стеснения и болью в грудной клетке сжимающего, давящего характера, которая локализуется чаще всего за грудиной и может иррадиировать в левую руку, шею, нижнюю челюсть, эпигастрий. Боль провоцируется физической нагрузкой, выходом на холод, обильным приемом пищи, эмоциональным стрессом, проходит в покое, устраняется нитроглицерином в течение нескольких секунд или минут.
Стенокардия напряжения (СН) — это такой патофизиологический синдром, при котором в результате того или иного заболевания сердечно-сосудистой системы (ССС) происходит снижение насосной функции сердца, что приводит к дисбалансу между гемодинамической потребностью организма и возможностями сердца.
Код протокола: H-Т-007 «ИБС, стенокардия напряжения ФК3. Постинфарктный кардиосклероз»
Для стационаров терапевтического профиля
Код по МКБ-10: I20.8 Другие формы стенокардии
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Классификация ишемической болезни сердца (ИБС) ВКНЦ АМН СССР 1989
1. Внезапная коронарная смерть
2. Стенокардия:
— стенокардия напряжения;
— впервые возникшая стенокардия напряжения (до 1 мес.);
— стабильная стенокардия напряжения (с указанием функционального класса от I до IV);
— прогрессирующая стенокардия;
— быстро прогрессирующая стенокардия;
— спонтанная (вазоспастическая) стенокардия.
3. Инфаркт миокарда:
— крупноочаговый (трансмуральный);
— мелкоочаговый;
— первичный рецидивирующий, повторный (3.1-3.2)
4. Очаговая дистрофия миокарда
5. Кардиосклероз:
— постинфарктный;
— мелкоочаговый, диффузный.
6. Аритмическая форма (с указанием типа нарушения сердечного ритма)
7. Сердечная недостаточность
8. Безболевая форма
Стенокардия напряжения
I ФК (функциональный класс) — латентная стенокардия. Приступы стенокардии возникают только при физических нагрузках большой интенсивности; мощность освоенной нагрузки по данным велоэргометрической пробы (ВЭМ) 125 вт, двойное произведение не менее 278 усл. ед; число метаболических единиц более 7.
II ФК (стенокардия легкой степени): приступы стенокардии возникают при ходьбе по ровному месту на расстояние более 500 м, особенно в холодную погоду, против ветра; подъеме по лестнице более, чем на 1 этаж; эмоциональном возбуждении. Мощность освоенной нагрузки по данным ВЭМ-пробы 75-100 вт, двойное произведение 218-277 усл.ед, число метаболических единиц 4,9-6,9. Обычная физическая активность требует небольших ограничений.
III ФК (стенокардия средней тяжести): приступы стенокардии возникают при ходьбе в нормальном темпе по ровному месту на расстояние 100-500 м, подъеме по лестнице на 1 этаж. Могут быть редкие приступы стенокардии в покое. Мощность освоенной нагрузки по данным ВЭМ-пробы 25-50 Вт, двойное произведение 151-217 усл.ед; число метаболических единиц 2,0-3,9. Наступает выраженное ограничение обычной физической активности.
IV ФК (тяжелая форма): приступы стенокардии возникают при незначительных физических нагрузках, ходьбе по ровному месту на расстояние менее 100 м, в покое, при переходе больного в горизонтальное положение. Мощность освоенной нагрузки по данным ВЭМ-пробы менее 25 Вт, двойное произведение менее 150 усл.ед; число метаболических единиц менее 2. Нагрузочные функциональные пробы, как правило, не проводят, у больных наблюдается резко выраженное ограничение обычной физической активности.
Факторы и группы риска
— пожилой возраст;
— дислипопротеинемия;
— артериальная гипертония;
— курение;
— избыточная масса тела;
— низкая физическая активность;
— сахарный диабет;
— злоупотребление алкоголем.
Диагностика
Диагностические критерии
Жалобы и анамнез: ангинозные боли, одышка в покое, при ходьбе на 100-500 м, подъем на 1 этаж.
Физикальное обследование: отеки, признаки застоя.
Лабораторные исследования: нет.
Инструментальные исследования: на ЭКГ- рубцовые изменения.
Показания для консультации специалистов: по показаниям.
Перечень основных диагностических мероприятий:
1. Общий анализ крови.
2. Определение глюкозы.
3. Общий анализ мочи.
4. Коагулограмма крови.
5. Электрокардиограмма.
6. Измерение артериального давления.
7. Определение частоты сердечных сокращений.
8. Определение билирубина.
9. Антропометрия.
10. Определение калия/натрия.
11. Определение бета-липопротеидов.
12. Определение холестерина.
13. Определение холестерина липопротеидов высокой плотности.
14. Определение триглицеридов.
15. Определение АсТ.
16. Определение АлТ.
17. Определение мочевины.
18. Определение креатинина.
19. Эхокардиография.
20. Рентгенография грудной клетки в двух проекциях.
21. УЗИ органов брюшной полости.
Согласно рекомендациям Европейского Общества Кардиологов 2007 г., целевыми уровнями ЧСС у больных с ИБС принято считать ЧСС< 65 уд. мин.
Перечень дополнительных диагностических мероприятий:
1. Суточное мониторирование по Холтеру.
2. Определение уровня СРБ, А по А и А по В (добавить).
3. Коронароангиография (добавить).
Дифференциальный диагноз
| Признаки | Стенокардия напряжения | Вазоспастическая стенокардия |
Условия возникновения приступа стенокардии | Приступ развивается после физической нагрузки или эмоционального напряжения, острого подъема артериального давления | Приступ возникает в состоянии покоя |
Время возникновения приступа стенокардии | Приступ развивается в любое время суток | Приступ развивается чаще всего ночью или рано утром |
| Типичные изменения ЭКГ | Депрессия сегмента S ишемического типа | Подъем сегмента SТ |
Толерантность к физической нагрузке | Обычно низкая | Обычно высокая |
| Данные коронарографии | Сужение коронарных артерий, значительно выраженное и распространенное вовлечение 2-3 артерий | Коронарные артерии нормальные или незначительно измененные |
Лечение
Цели лечения: купировать симптомы, улучшить качество жизни, снизить частоту осложнений и смертность при наименьшей частоте развития побочных эффектов лечения.
Немедикаментозное лечение: нет.
Медикаментозное лечение
Назначение антиангинальной, антиагрегантной, гиполипидемической терапии, улучшение коронарного кровотока, профилактика сердечной недостаточности.
Антиангинальная терапия:
β-блокаторы – строго титровать дозу препаратов под контролем ЧСС, АД, ЭКГ, предварительно уменьшив степень выраженности декомпенсации.
Бета-адреноблокаторы доказали свое влияние на улучшение прогноза у коронарных больных только при условии достижения целевого уровня ЧСС.
Нитраты назначаются в начальном периоде в инфузиях и перорально, с последующим переходом только на пероральный прием нитратов. В аэрозолях и сублингвально нитраты применять по необходимости для купирования приступов ангинозных болей.
При наличии противопоказаний к назначению β-адреноблокаторов или при их плохой переносимости возможно назначение антагонистов кальция или ивабрадина. Доза подбирается индивидуально.
Антиагрегантная терапия предполагает назначение аспирина всем больным, при наличии противопоказаний к аспирину назначить клопидогрель.
С целью борьбы с сердечной недостаточностью необходимо назначение иАПФ. Доза подбирается с учетом показателей гемодинамики.
Гиполипидемическая терапия (статины) назначается всем больным (с учетом противопоказаний). Доза подбирается учитывая показатели липидного спектра. При необходимости возможна комбинированная гиполипидемическая терапия.
Мочегонные препараты назначают с целью уменьшения явлений декомпенсации.
Сердечные гликозиды – назначают с целью усиления инотропной функции сердца.
Антиаритмические препараты могут назначаться в случае появления нарушений ритма.
С целью улучшения метаболических процессов в миокарде может назначаться триметазидин.
Профилактические мероприятия
Устранение основных факторов риска ИБС – артериальной гипертензии, курения, дислипопротеинемии, избыточной массы тела – не только является мерой профилактики ИБС, но и позволяет также предупредить прогрессирование ИБС и уменьшить частоту обострений заболевания. Перестройка образа жизни предполагает нормализацию режима труда, отдыха, устранение отрицательных психоэмоциональных стрессовых ситуаций, нормализацию отношений на работе, в семье, дозированные физические нагрузки, борьбу с гиподинамией. Выполнение этих рекомендаций снижает частоту обострений ИБС.
Дальнейшее ведение: диспансерное наблюдение.
Перечень основных медикаментов:
1. *Гепарин, р-р д/и 5000ЕД/мл фл.
2. Фраксипарин, р-р д/и 40 — 60 мг
3. Фраксипарин, р-р, 60мг
4. *Ацетилсалициловая кислота 100 мг, табл.
5. *Ацетилсалициловая кислота 325 мг, табл.
6. Клопидогрель 75 мг, табл.
7. *Изосорбид динитрат 0,1% 10 мл, амп.
8. *Изосорбид динитрат 20 мг, табл.
9. *Изосорбид динитрат, аэроз доза
10. *Нитроглицерин 0,5 мг, табл.
11. *Атенолол 50 мг, табл.
12. *Метапролол 25 мг, табл.
13. Бисопролол 10 мг, табл.
14. Карведилол 25 мг, табл.
15. Фозиноприл 10 мг, табл.
16. *Периндоприл 4 мг, табл.
17. Каптоприл 25 мг, табл.
18. *Эналаприл 10 мг, табл.
19. *Амиодарон 200 мг, табл.
20. *Фуросемид 40 мг, табл.
21. *Фуросемид амп., 40 мг
22. *Спиронолактон 100 мг, табл.
23. *Гидролортиазид 25 мг, табл.
24. Симвастатин 20 мг, табл.
25. *Дигоксин 62,5 мкг, 250 мкг, табл.
26. *Дигоксин 0,025% 1 мл, амп.
27. *Декстроза, р.-р д/и 5% 400 мл, фл.
28. Калия хлорид, 4% 10 мл, амп.
29. *Инсулин человеческий, растворимый, биосинтетический, р.-р д/и 100 ЕД/мл пенфил 1,5 мл
30. *Натрия хлорид, р.-р, д/и 0,9%, пласт 500 мл, фл.
Перечень дополнительных медикаментов:
1. *Диазепам 5 мг, табл.
2. *Диазепам раствор для инъекций в ампуле 10 мг/2 мл
3. *Цефазолин, пор, д/и, 1 г, фл.
4. Фруктозо-дифосфат, фл.
5. Триметазидин 20 мг, табл.
6. *Амлодипин 10 мг, табл.
Индикаторы эффективности лечения: купирование симптомов, улучшение качества жизни, снижение частоты осложнений и смертности при наименьшей частоте развития побочных эффектов лечения.
* — препарат, входящий в список жизненно-важных лекарственных средств
Госпитализация
Показания к госпитализации:
— уменьшение эффекта от получаемой амбулаторной терапии;
— снижение толерантности к физической нагрузке;
— декомпенсация.
Необходимый объем обследований перед плановой госпитализацией:
— консультация: кардиолог;
— общий анализ крови (Er, Hb, L, лейкоформула, СОЭ, тромбоциты);
— общий анализ мочи;
— исследование кала на яйца глист;
— микрореакция;
— электрокардиограмма;
— флюорография.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- Доказательная медицина — ежегодный справочник
- Чучалин А.Г.,Белоусова Ю.Б., Яснецова В.В., Федеральное руководство по
использованию лекарственных средств (формулярная система) Выпуск VI 2005 - Моисеев В.С., Сумароков А.В. Болезни сердца
- Окороков А.Н. Лечение болезней внутренних органов
Информация
Список разработчиков: Рысбеков Е.Р. НИИ кардиологии и внутренних болезней МЗ РК
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
