Хроническое заболевание печени синдром лечение
Среди поражений гепатобилиарной системы чаще встречаются воспалительные патологии печени — гепатиты. Они разделяются на острые (до 3 месяцев), затяжные (3-6 месяцев) и хронические заболевания печени (более 6-ти месяцев).
Любой возбудитель гепатита В может стать причиной возникновения болезни с острым течением.
Выборочные возбудители гепатита (B, C и D) и невирусных форм гепатита могут привести к хронической форме заболевания.
Возбудители вируса гепатитов А и Е не могут привести к хронической форме болезни.
Острое воспаление может перерасти в хроническое состояние, но хроническая форма может появиться без острой фазы.
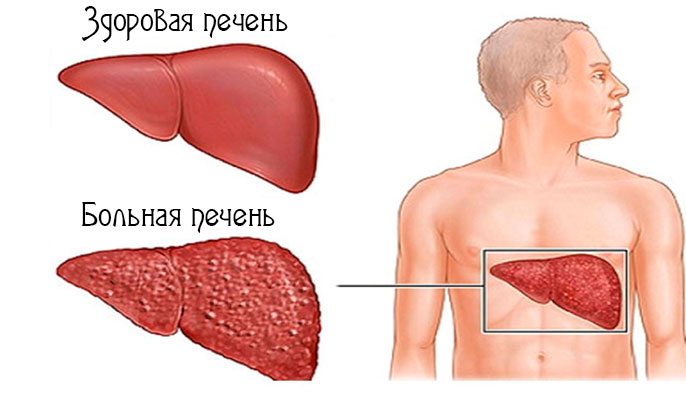
Печень — это самая крупная железа в человеческом организме. Ее вес достигает 1500 г.
Она имеет большое значение для жизнедеятельности организма, т.к. одновременно может реализовывать более 500 функций, а каждую секунду в ней совершается 400 трлн химических реакций.
Проблема поражения органов пищеварительной системы очень распространена, занимает 3 место после болезней сердца и сосудов, органов дыхания.
Общая характеристика хронических заболеваний печени
Хронические заболевания печени (гепатит) — это совокупность воспалительных патологий, критерием которых являются диффузные и очаговые повреждения клеток органа, вызванные разными причинами и протекающие без признаков выздоровления не меньше 6 месяцев.
Следствием такого воспалительного процесса может стать различного уровня тяжести печеночно-клеточный некроз — цирроз.
К хроническими воспалительным заболеваниям печени относятся различные формы гепатита.
Классификация
Систематизируются хронические заболевания печени по этиологическому признаку:
- вирусный гепатит;
- алкогольный;
- токсический;
- аутоиммунный.
Систематизация хронических заболеваний печени по тяжести течения:
- хронический персистирующий гепатит — легкое течение заболевания, без прогресса или прогрессирующее медленно, приводит к ограниченному поражению печени;
- хронический активный гепатит — хроническое заболевание печени с прогрессирующим развитием и обширным повреждением печеночных клеток;
- хронический холестатический гепатит — выражается нарушением оттока желчи по желчным протокам.
Формы хронических заболеваний печени вирусной этиологии (гепатит В)
Хронический гепатит В. Эта форма недуга проявляется у 5-10% больных, которые ранее перенесли острую форму болезни.
Переход в хроническую форму происходит вследствие латентной и легкой формы течения заболевания.
Гепатит В относят к парентеральной группе повреждений печени.
Факторы риска: инъекционная наркомания, гемотрансфузии, операции, манипуляции стоматологов, татуаж, посещение частных непроверенных маникюрных кабинетов, бесконтрольные половые связи.
Клиническая картина. Легкая форма течения болезни, симптомы не выражены, поэтому заключительный диагноз ставят после получения результатов биохимических анализов — печеночной пробы (повышение АЛТ, проявление маркеров гепатита В).
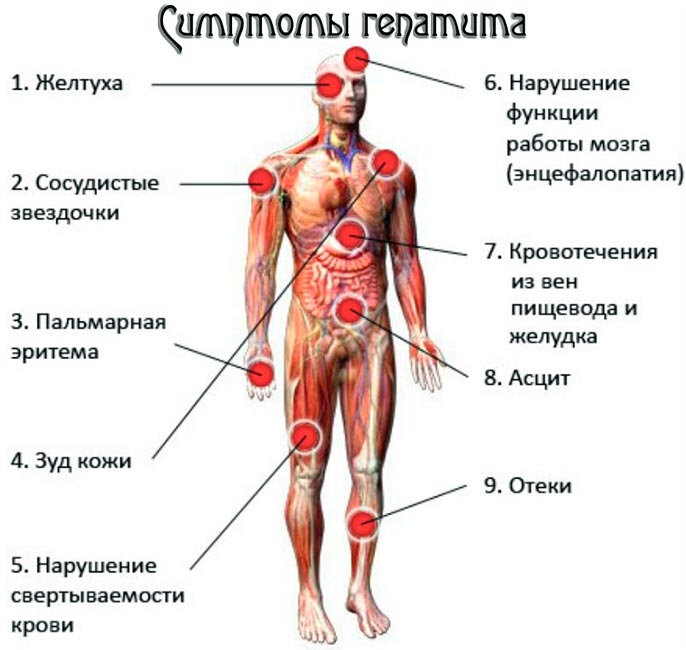
Симптомы
- астенический синдром: появление чувства усталости, снижение трудоспособности и выносливости, отсутствие сна, эмоциональная лабильность, резкая утрата веса на 6-12 кг за небольшое количество времени;
- диспепсическое расстройство: утрата аппетита, горький привкус, тошнота;
- давящие, тянущие болевые ощущения в правом подреберном квадранте и эпигастрии;
- печеночная недостаточность — экссудат в брюшной полости, энцефалопатия;
- синдром холестаза — зуд кожных покровов;
- желтушность редко выражена и проявляется иктеричностью склер.
- системные проявления болезни: периферическая вазодилатация, артериовенозные шунты;
- малые «печеночные признаки».
Резкая потеря веса, а так же давящие боли в правом боку яркие признаки хронических, воспалительных заболеваний печени.
К малым печеночным признакам относят:
- «сосудистые звездочки» — телеангиэктазии, расположенные на лице, шее, грудной клетке и плечах;
- ладонная эритема — симметричное покраснение ладоней.
Хронический гепатит С
Источник появления. Трансформация в хроническую форму характерна для 60-80% пациентов, перенесших острую форму заболевания. Передается вирус парентеральным путем при контакте с инфицированной кровью. Проявляется в основном у алкоголиков.
Факторы риска: гемотрансфузии, хирургические вмешательства, зараженные стоматологические инструменты, посещение непроверенных салонов красоты, татуаж, бесконтрольные половые связи (реже), инфицирование ребенка от матери при прохождении родовых путей.
Клиническая картина: длительно болезнь протекает латентно или со слабо выраженной симптоматикой без возникновения желтухи. Заключительный диагноз ставят после получения результатов лабораторных анализов (повышение АЛТ, АСТ, выявление анти-HCV и РНК-HCV).
Возникает астенический синдром. Возможна субфебрильная температура, желтуха выражена редко.
Иногда отмечаются внепеченочные проявления:
- синдром Шегрен;
- аутоиммунный тиреоидит;
- артралгии;
- миалгии.
Хронический гепатит D
Проявляется у 70-95% пациентов, ранее перенесших острый гепатит. Представляет собой коинфекцию или суперинфекцию гепатита B.
Заразиться этим вирусом можно только, когда в организме присутствует активный вирус гепатита В.
К факторам риска относят: гемотрансфузии, хирургические вмешательства, зараженные стоматологические инструменты, посещение непроверенных маникюрных кабинетов, татуаж, бесконтрольные половые связи.
Хронический гепатит D возникает у пациентов ранее переболевшей острой формой гепатита.
Отмечается прогрессирующее протекание болезни, сходное с течением гепатита В.
Симптомы хронического гепатита D
- астенический синдром;
- снижение либидо, нарушение менструального цикла;
- давящие, тянущие болевые ощущения в правом подреберном квадранте и эпигастрии;
- объективный осмотр — гепатолиенальный синдром;
- желтуха редко проявляется, слабо выраженная;
- малые «печеночные признаки» — «сосудистые звездочки», ладонная эритема;
- кровотечение из носа, кровоизлияния из сосудистой системы матки, кровоточивость десен.
Особенность — высокая вероятность появления цирроза. Возникает отечно-асцитический синдром, позже проявляется повышенное давление в системе воротной вены (асцит, варикозное расширение вен пищевода и желудка), «голова медузы» на передней брюшной стенке.
Течение болезни волнообразное. На пике обострения поднимается температура, нарастает желтуха и увеличивается активность АЛТ, АСТ.
Алкогольный гепатит
Алкогольный цирроз печени возникает при длительном, систематическом употребление алкогольных напитков.
Источник возникновения может быть различным. Употребление как минимум 40 мл этилового спирта каждый день на протяжении 5-10 лет является причиной возникновения патологии.
Факторы риска: алкоголизм, генетическая предрасположенность, другие типы заболеваний печени, недоедание. Чаще болезни подвержены женщины.
Отмечается следующая клиническая картина — избыточная масса тела, facies alcoholic (опухшее лицо, увеличенная венозная сеть на лице, паротит, инъекция сосудов склер и конъюнктивы), телеангиэктазии, «капиллярные звездочки», гинекомастия, гепатомегалия, портальная гипертензия.
Токсический (лекарственный) гепатит
Источник возникновения: длительное применение медикаментов при наличии хронического заболевания, самостоятельное назначение медикаментов без показаний и назначения врача; промышленные и природные яды, наркотики.
Факторы риска: генетические особенности, состояние печени на момент приема препарата (хронический гепатит), прием нескольких токсических лекарств одновременно, работа на предприятии с вредными химическими веществами.
Клиническая картина: снижение трудоспособности, вялость, отсутствие сна, телеангиэктазии, «сосудистые звездочки», гинекомастия, гепатомегалия, портальная гипертензия.
Аутоиммунный гепатит
Причиной является влияние факторов окружающей среды на иммунную систему у генетически предрасположенных лиц.
Факторы риска. Это заболевание с наследственной предрасположенностью больного, вхождение инфекционного антигена из окружающей среды, вирусные гепатиты A, B, C, D, E, G, вирус герпеса.
В 1/3 случаев воспаление имеет резкое начало с симптомами острого гепатита.
Резко возникает выраженная слабость, снижается аппетит, уменьшается трудоспособность, отмечается коричневая моча, выраженная желтушность кожи и иктеричность склер.
При постепенном появлении симптомов иктеричность невыраженная, появляются тянущая боль в правом подреберье и эпигастрии, тошнота, кожный зуд, лимфаденопатия.
Болевые ощущения и иктеричность проявляются только в период возникновения острого течения.
Также во время обострений возникает асцит, гепато- и спленомегалия. У 30% женщин возникает аменорея, гирсутизм, у мужчин — гинекомастия.
Дерматологические проявления: капиллярит, эритема, телеангиэктазии на лице, шее, руках, угри.
Геморрагическая сыпь оставляет после себя пигментированные участки.
Клиническая картина вне печени: диабет, гломерулонефрит.
Профилактика хронического гепатита

Профилактика хронического гепатита состоит в следующем:
- раннее выявление острого гепатита, своевременное и правильное его лечение;
- выявление этиологического фактора возникновения болезни и его устранение или ограничение (борьба с алкоголизмом, осторожное обращение с вредными химикатами, отсутствие самолечения, отсутствие беспорядочных незащищенных половых контактов).
Эффективным методом профилактики хронических, воспалительных заболеваний печени является ранее её диагностирование.
Вероятный исход при хроническом гепатите

Прогноз хронического гепатита зависит от тяжести течения. Хронический персистирующий гепатит чаще завершается выздоровлением.
Хронический активный и холестатический гепатиты приводят к тяжелому печеночно-клеточному некрозу — циррозу.
Цирроз приводит к необратимым повреждениям печеночных клеток и невозможности выполнения их функций.
Прогрессирование некроза останавливает беспрепятственное прохождение крови через печень и в брюшной полости скапливается экссудат (асцит).
Рубцовая ткань печени препятствует току крови, вследствие чего появляются расширенные пищеводные и желудочные кровеносные сосуды, способные инициировать кровотечение. Исходом цирроза может стать рак печени.
Количество профилактических осмотров должно быть не менее чем 2 раза в год. При этом проводится и сдача биохимии крови.
Профилактические календарные прививки делают в индивидуальном порядке в зависимости от общего состояния. 2 раза в год осуществляется прием гепатопротекторов и витаминов, чтобы не возникли осложнения.
Intoxic — антигельминтное средство, которое безопасно выводит паразитов из организма.
Intoxic лучше антибиотиков, потому что:
1. В короткий срок убивает паразитов и мягко выводит их из организма.
2. Не вызывает побочных эффектов, восстанавливает органы и надежно защищает организм.
3. Имеет ряд врачебных рекомендаций, как безопасное средство.
4. Имеет полностью натуральный состав.
Показано посещение специализированных санаториев.
Лечение хронических заболеваний печени
Хронические заболевания печени могут излечиваться, особенно на начальных стадиях. Для лечения и профилактики воспалительных процессов печени необходимо назначение диетического режима питания — стол № 5.
Меню больного должно быть сбалансированным и содержать большое количество белковых и углеводных составляющих.
Больному необходимы витамины, минеральные микроэлементы. Исключают из рациона всю жирную, соленую и острую пищу.
Назначается внутримышечное введение витаминов В1, В6 и В12. Парентерально вводят смесь аскорбиновой кислоты и глюкозы.
Для лечения хронических заболеваний печени используются гепатопротекторы:
- производные расторопши;
- Эссенциале;
- медикаменты для детоксикации (Дюфалак, Метадоксил, Фенобарбитал, Урсосан);
- препараты, содержащие флавоноиды (Тыквенол, Хофитол).
- при воспалительном поражении печени алкогольного генеза используют адеометионин (Гептрал).
- при возникновении энцефалопатии назначают Орнитин.
Источник
Хронические заболевания печени — целый ряд хронических поражений печени различной этиологии и симптоматики. Наиболее распространенной формой поражения печени считается хронический гепатит вирусной этиологии, более редко у больных диагностируют следующие патологии: лекарственный и аутоиммунный гепатит, алкогольное поражение печени, холестатические формы поражения, неалкогольный стеатогепатит, возникший на фоне сахарного диабета или ожирения, болезнь Вильсона-Коновалова. В последние годы растет число больных различными формами поражения печени. Однако инновационные подходы к лечению хронических болезней печени и новые разработки лекарственных препаратов дают хорошие прогнозы для больных.
Хронические заболевания печени могут спровоцировать самые разные причины:
- самой частой причиной хронического заболевания гепатитом считаются вирусы гепатита В и С;
- нарушение нормального жирового обмена приводит к отложению в печени жира (стеатогепатиту);
- злоупотребление алкоголем провоцирует алкогольную болезнь печени;
- аутоиммунные нарушения являются причинами возникновения аутоиммунно гепатита и первичного склерозирующего холангита;
- генетические дефекты приводят к наследственным хроническим болезням печени.
Хронические наследственные заболевания
Заболевания, которые имеют наследственную этиологию, встречаются редко. Поэтому иногда даже после многократного обследовании распознать их и поставить правильный диагноз врачу не удается. Наиболее распространенными наследственными патологиями печени считаются синдром Жильбера, болезнь Вильсона-Коновалова, гемохроматоз.
Гемохроматоз
Гемохроматоз является хронической болезнью аутосомно-рецессивного наследования, для которой характерно нарушение обмена железа, избыточное его всасывание в кишечнике, повышение содержания в крови и отложение в тканях с последующим нарушением функций печени. На ранних стадиях для хронической болезни характерны такие симптомы, как слабость, чрезмерная утомляемость, потеря веса. Позже к симптоматике заболевания присоединяются пигментация кожи, цирроз и сахарный диабет.
Основной целью лечения этого заболевания считается удаление из организма избытка железа. Хороший результат показывает процедура кровопускания. Для лечения хронической болезни применяются также препараты, которые способствуют быстрому удалению из организма железа. Они также препятствуют возникновению цирроза печени.
Болезнь Коновалова-Вильсона
Болезнь Коновалова-Вильсона также считается наследственным заболеванием. Она обусловлена чрезмерным всасыванием в кишечнике меди, а также постепенным снижением синтеза белка церулоплазмина в печени. В результате происходит чрезмерное накопление меди в крови, а также ее отложение в тканях с печени, почек, ЦНС, роговицы. Для клинической картины хронической болезни характерно сочетание симптомов поражения органа, психических и неврологических расстройств. На ранних этапах развития хронической болезни могут проявляться симптомы гепатита, спленомегалия, гепатомегалия.
Чем сильнее прогрессирует хроническая болезнь, тем быстрее появляются симптомы функциональной недостаточности печени и портальной гипертензии. Наиболее типичным симптомом этой болезни можно назвать отложение зеленовато-бурого пигмента, который содержит медь в роговице. Лечение хронической болезни направлено на активное выведение из организма избытка меди, что достигается за счет специальной диеты.
Лечение хронических болезней печени
Избавиться от хронической болезни без строгого соблюдения специальной диеты практически невозможно. Тяжелая пища неизбежно оказывает чрезмерную нагрузку на печень. Поэтому на время лечения категорически рекомендуется исключить из рациона жирные, жареные, сильно соленые блюда, кофе и алкоголь. Врач также может посоветовать соблюдать диету № 5.
Разумеется, при лечении обойтись без медикаментозной терапии невозможно. В схеме лечения обычно присутствуют гепатопротекторы, которые принято подразделять на пять видов: гепатопротекторы на основе расторопши, животного происхождения, содержащие эссенциальные фосфолипиды, препараты разных групп и урсодезоксихолевая кислота (УДХК). Последний препарат считается одним из самых действенных при лечении хронических болезней печени.
Одной из основных целей урсодезоксихолевой кислоты считается надежная защита органа. Кислота встраивается в мембраны клеток органа и тем самым предохраняет их от негативно воздействия токсичных мицелл. Таким образом с помощью этого препарата уменьшается воспаление и прекращается гибель клеток органа. УДХК также оказывает мощный антиоксидантный эффект, так как благодаря ей клетки печени не гибнут из-за окисления.
Прием УДХК восстанавливает нормальный отток желчи. Кислота существенно уменьшает количество токсичных кислот как в печени, так и в кишечнике. В связи с этим исчезает необходимость сдерживать искусственным образом образование желчи. Желчь легко и быстро выходит из печени в желчный пузырь, а оттуда сразу попадает в кишечник. Нормально функционирующий желчеотток способствует уменьшению размеров органа и нормальному пищеварению.
Благодаря регулярному приему УДХК снижается уровень холестерина, поскольку он меньше синтезируется. В свою очередь это способствует уменьшению желчных камней и предотвращению их появления в дальнейшем. Кислота также оказывает положительное влияние на иммунитет, поскольку нормализует иммунные реакции. Благодаря этому снижается вероятность того, что иммунитет может начать действовать против своих клеток.
Остеопатическое лечение
Высокую эффективность в лечении хронических болезней печени показали методы остеопатии. Стоит отметить, что остеопатическое лечение всегда подбирается индивидуально в каждом случае. Поэтому составить перечень рекомендаций для лечения той или иной болезни почти невозможно. Остеопат в целом воздействует на организм, стараясь устранить причины, вызвавшие хроническую болезнь. Манипуляции, которые врач осуществляет с органом, благоприятно влияют на его метаболизм и роль в пищеварительной, иммунной и эндокринной системах.
Существует также ряд противопоказаний, при которых остеопатическое лечение не рекомендуется назначать. Врачу-остеопату следует быть предельно острожным или вовсе отказаться от лечения, если у больного наблюдаются потеря веса, лихорадка, анорексия, цервикальная аденопатия, печеночный шум, нерегулярная и слишком болезненная подпеченочная пальпация, гепатомегалия, спленомегалия.
Остеопатическое лечение основывается на стимуляции и растяжении прикреплений печени, а также освобождении желчных протоков. Работа врача на глубоких подреберных прикреплениях органа производится через ребра и печень. Например, чтобы осуществить растяжение правой треугольной связки, нужно немного поднять орган за правый край, после чего дать ему вернуться в исходное положение. Во время возвратной фазы произойдет растяжение связки. Во время лечения этой связки с помощью остеопатии врач работает сразу в трех плоскостях: фронтальной, поперечной и сагиттальной. Для лечения врачи используют следующие приемы: отдача, непрямые техники, индукция, комбинированные техники.
Отдача
Эта техника обычно выполняется при поднятии печени, когда пациент пребывает в положении сидя. Врач встает за пациентом и располагает кисти рук под правым реберным краем. Затем он очень осторожно поднимает печень и быстро ее опускает. При этом способ поднятия органа зависит от того, на какой именно связке концентрируется врач. Если это коронарная связка, нужно положить пальцы непосредственно на середину печени, после чего надавить кзади-кверху. Для воздействия на левую треугольную связку, стоит расположить пальцы немного левее срединной линии и слабо надавить на печень кзади-кверху и затем влево.
Непрямые техники
Эти манипуляции осуществляются сразу в трех плоскостях при использовании ребер. Пациент лежит на спине, врач встает справа от него, кладет правую руку на латеральный реберный край, после чего левой рукой фиксирует правое плечо. Затем он надавливает на низ правых ребер по направлению к пупку, достигая предела реберной эластичности. Под конец манипуляции врачу необходимо соединить реберный маневр вместе с растяжением плеча, поскольку это усилит эффект растяжения прикреплений органа к плевре и диафрагме.
Комбинированная техника
Пациент находится в положении на спине, а врач удерживает правую сторону грудной клетки, приводя при этом согнутые ноги в ротацию. Больной может также занимать положение лежа на левом боку. В таком случае врач одной рукой растягивает его правое плечо кзади-кверху. Другой рукой остеопат легко надавливает на нижнюю часть грудной клетки сначала вниз, а потом по направлению к мечевидному отростку.
Индукция
Манипуляция обычно выполняется, когда пациент занимает положение сидя. При этом руки врача находятся непосредственно на печени. Остеопат пальцами надавливает на орган снизу под ребрами, после чего продолжает выполнять общую индукционную технику. Данная манипуляция эффективна, поскольку позволяет устранить ограничения нескольких органов сразу: правой почки, печеночной флексуры, малого сальника, экстрапеченочных желчных протоков и других.
Схема лечения хронической болезни печени с учетом вышеописанных техник может быть следующей. Обычно лечение начинается с использования приемов ее поднятия, которые мобилизуют все ее прикрепления и предоставляют возможность оценить состояние тканей органа. После нескольких сеансов мобилизации врач приступает к выполнению техник отдачи и приемам, которые освобождают экстрапеченочные желчные протоки. На следующем этапе повторно тестируются все сочленения органа. Если на этой стадии лечения сохраняется выраженное ограничение органа, нужно сосредоточить внимание на его устранении.
Источник
