Хронический хориоретинит код мкб
Содержание
- Описание
- Симптомы
- Дифференциальная диагностика
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Хориоретинит.

Хориоретинит
Описание
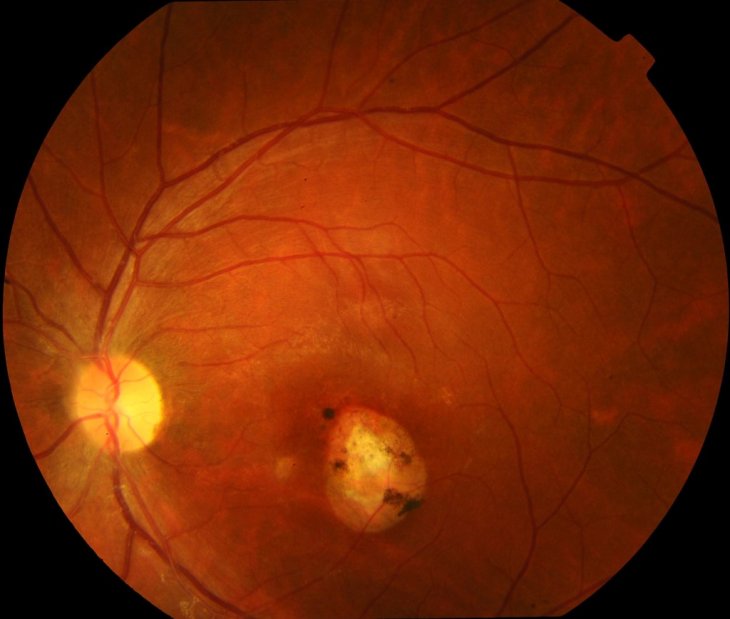
Хориоретинит — воспаление заднего отдела сосудистого тракта глаза с вовлечением в процесс сетчатки. Возникновение хориоретинита объясняется тем, что питание наружных слоев сетчатки обеспечивается преимущественно за счет хориокапиллярных сосудов.
Симптомы
При возникновении воспалительного процесса в оболочках заднего отдела глазного яблока может возникнуть один очаг или множественные очаги. Они могут располагаться в центральной зоне или на крайней периферии. От расположения и от количества очагов зависит проявление данного заболевания. Наиболее частые жалобы больных: понижение зрения в той или иной степени, фотопсии (вспышки перед глазами), метаморфопсии (искажение формы предметов), что бывает при центральном расположении очага; гемералопия (ухудшение сумеречного зрения, в народе — «куриная слепота»), что наблюдается при периферическом и множественном поражении оболочек; «летающие мушки» перед глазами. Ограниченные очаги, расположенные на периферии сосудистой оболочки и сетчатки, не ухудшают зрение.
Передний отдел глазного яблока при этом заболевании не изменен. В исходе заболевания после рассасывания продуктов воспаления остается атрофический очаг в толще хориоидеи. При диффузном хориоидите участок воспаления более обширный и в исходе остаются более грубые изменения на глазном дне в виде развития соединительной ткани, замещающей большие участки хориоидеи и сетчатки.
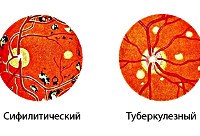
В исходе процесса в центральной макулярной области отмечается избыточная пигментация. Вид очага имеет различия при туберкулезной, сифилитической, токсоплазмозной, ревматической этиологии этого заболевания.
Гнойный хориоидит сопровождается быстрым понижением остроты зрения. Обычно процесс заканчивается атрофией хориоидеи и сетчатки. В тяжелых случаях процесс переходит на стекловидное тело с развитием эндофтальмита и панофтальмита.
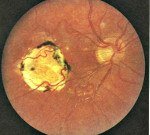
Хориоретинит
Дифференциальная диагностика
Данное заболевание необходимо дифференцировать с опухолью хориоидеи и, при центральном расположении очага, — с макулодистрофией. Ведущий симптом при хориоидите — наличие воспалительной реакции в тканях.
Причины
Чаще всего туберкулез, сифилис, токсоплазмоз, общие инфекционные заболевания (грипп, пневмония, тиф, бруцеллез, цереброспинальный менингит), фокальные инфекции, травма глаза, осложненная близорукость.
Предрасполагающим фактором для метастатического поражения сосудистой оболочки служат некоторые особенности кровообращения этой области: широкое ложе сосудов, замедленный кровоток, способствующие задержке здесь патогенных агентов. При этом возбудитель сначала может метастазировать в сосуды сетчатки, и лишь затем в процесс вовлекается сосудистая оболочка.
Лечение
Учитывая отсутствие ярких внешних проявлений заболевания, сложность диагностики (использование специальных методов обследования больного), помощь необходимо оказывать в условиях специализированного глазного стационара. Прежде всего необходимо выявить и лечить основное заболевание, вызвавшее хориоидит или хориоретинит.
Местное лечение заключается в подконъюнктивальных, пара- или ретробульбарных инъекциях кортикостероидов и антибиотиков широкого спектра действия в виде ежедневных инъекций дексазона или 0,5-1% эмульсии гидрокортизона с канамицином (мономицином, линкомицином, гентамицином). Применяют физиотерапевтическое лечение: электрофорез с папаином для рассасывания помутнений в стекловидном теле, с 2% раствором кальция хлорида, с антибиотиками, магнитотерапию для ускорения рассасывания продуктов воспаления.
Общее лечение включает противоаллергическую, противовоспалительную и специфическую терапию. При выявлении туберкулезной или прочей этиологии хориоретинита к лечению добавляют специфическую терапию.
В случае острого гнойного хориоидита показано применение антибиотиков широкого спектра действия внутримышечно, стрептомицина сульфата. При недостаточном эффекте антибиотики можно назначить внутрь. Целесообразно сочетание антибиотиков с сульфаниламидами. Одновременно с этим необходимо назначить витамины С, В1, В2, В6 и.
Для лечения последствий применяют биогенные стимуляторы: экстракт алоэ жидкого, ФиБС, стекловидное тело в виде подкожных инъекций.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: H30.9
МКБ-10 / H00-H59 КЛАСС VII Болезни глаза и его придаточного аппарата / H30-H36 Болезни сосудистой оболочки и сетчатки / H30 Хориоретинальное воспаление
Определение и общие сведения[править]
Хориоретиниты
К хориоретинитам относят воспалительные заболевания сетчатки и хориоидеи.
Наружные слои сетчатки получают кровоснабжение из хориоидеи. В связи с этим воспалительные процессы хориоидеи и сетчатки тесно связаны. Лишь в единичных случаях первичное поражение сетчатки может проходить без вовлечения хориоидеи. В то же время воспалительные процессы в хориоидее, как правило, сопровождаются вторичным поражением сетчатки. Так как процесс чаще всего захватывает как хориоидею, так и сетчатку, то применяется термин «хориоретинит».
Этиология и патогенез[править]
По этиологии хориоретиниты можно подразделить на инфекционно-аллергические и инфекционные, аллергические неинфекционные, хориоретиниты при синдромных и системных заболеваниях, посттравматические.
Инфекционно-аллергические и инфекционные хориоретиниты могут быть вызваны вирусами, бактериями, паразитами, грибами.
Клинические проявления[править]
Хориоретиниты могут быть монофокусными, мультифокальными и диффузными.
При офтальмоскопии в случае мультифокального хориоретинита видны множественные округлые фокусы желтоватого цвета, лежащие глубже ретинальных сосудов. Экссудат может проходить через мембрану Бруха и скапливаться в сетчатке, что вызывает помутнение сетчатки и придаёт ей сероватый оттенок. При распространении в стекловидное тело экссудат образует точечные или диффузные помутнения (клетки воспаления в стекловидном теле). Интенсивность клеточной воспалительной реакции напрямую связана с тяжестью процесса. По мере прогрессирования заболевания цвет фокусов на глазном дне постепенно меняется к белому в связи с образованием фиброзных отложений или истончением и атрофией сетчатки. Появляющиеся отложения пигмента располагаются обычно по краям фокусов, находящихся в стадии атрофии. Субъективно заболевание проявляется при вовлечении центральной зоны сетчатки или при помутнении стекловидного тела снижением остроты зрения. Иногда больные жалуются на микро- или макропсии. Возможно появление положительных скотом.
Юкстапапиллярный хориоретинит Йенсена встречается у людей молодого возраста. Появляется очаг экссудата овальной формы размером около 1 диаметра диска (ДД) зрительного нерва у диска зрительного нерва. Экссудат покрывает сосуды сетчатки, может распространяться в стекловидное тело. Заболевание сопровождается секторальными дефектами поля зрения и снижением остроты зрения. После стихания воспалительного процесса остаётся участок атрофии в перипапил-лярной зоне. Возможны рецидивы.
На ФАГД (флюоресцентная ангиография глазного дна) на поздних фазах видны очаги гиперфлюоресценции в перипапиллярной зоне, что соответствует экссудативному компоненту.
Диффузный хориоретинит офтальмоскопически определяется в виде зон отложения желтовато-белого или сероватого экссудата. Очаги занимают большую часть глазного дна. Постепенно экссудат организуется, оставляя после себя белые поля с большими хориоидальными сосудами. Появляются отложения пигмента различной формы. Сосуды сетчатки изменяются мало.
Хориоретинальное воспаление неуточненное: Диагностика[править]
Диагностика основывается на данных анамнеза, биомикроскопии, офтальмоскопии, ФАГД (флюоресцентная ангиография глазного дна), иммунологического исследования крови и результатах детального общего обследования больного.
Однако при этом далеко не во всех случаях удаётся установить причину воспалительного процесса.
Дифференциальный диагноз[править]
Хориоретинальное воспаление неуточненное: Лечение[править]
Лечение зависит от этиологии процесса и обязательно включает в себя курсы специфической терапии, антибиотики и кортикостероиды. Предпочтение нужно отдавать антибиотикам из группы аминогликозидов (гентамицин, нетромицин), так как они лучше проникают через гематоофтальмический барьер. Кортикостероиды можно назначать как местно, так и системно. При стихании острых проявлений заболевания возможна прямая лазерная коагуляция очагов на сетчатке.
Профилактика[править]
Прочее[править]
Осложнения
Осложнениями воспалительных заболеваний сетчатки и хориоидеи могут быть катаракта, эндофтальмит, экссудативная отслойка сетчатки,
при неблагоприятном исходе — атрофия глазного яблока.
Источники (ссылки)[править]
Клинический атлас патологии глазного дна [Электронный ресурс] / Кацнельсон Л.А., Лысенко В.С., Балишанская Т.И. — 4-е изд., стер. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970423400.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Атропин
- Гидрокортизон
- Метилпреднизолон
Источник
Хориоретинит представляет собой патологический процесс, который относится к одной из разновидностей увеита и сопровождается сильным воспалением сетчатки и сосудистых оболочек глаза. Данное заболевание очень коварное (проявляется лишь тогда, когда у человека резко снижается уровень зрения), поэтому нуждается в срочном лечении, так как запущенные случаи чреваты полной потерей остроты зрения.
Как утверждает статистика, болезнь в большинстве случаев диагностируется у европеоидной расы. Чаще всего болезнь может поразить людей старше 40 лет.
В международной классификации болезней МКБ–10 Хориоретинит имеет следующие коды:
— Очаговое хориоретинальное воспаление H30.0
— Диссеминированное хориоретинальное воспаление H30.1
— Другие хориоретинальные воспаления H30.8
— Хориоретинальное воспаление неуточненное H30.9.
Причины хориоретинита
Обычно болезнь не развивается самостоятельно, то есть, чаще всего причинами хориоретинита выступают различные инфекционные процессы, либо же сопутствующие заболевания, таковыми считаются:
- туберкулез, сифилис, саркоидоз, токсоплазмоз и цитомегаловирус;
- инфекции локального характера (чаще всего к ним относят воспалительные процессы, развивающиеся в лор-органах и непосредственно в области глазного яблока);
- травматизация глаза, при котором происходит поражение и нарушение зрительных нервов и их структур. Особую опасность представляют травмы, сопровождающиеся кровоизлиянием (в таких случаях инфекция проникает внутрь намного быстрее);
- аллергия (в результате аллергической реакции развивается отечность, что впоследствии становится причиной развития центрального серозного хориоретинита);
- длительное нахождение на холоде;
- несчастные случаи (аварии, невыполнение правил техники безопасности на рабочем месте);
- применение лекарств, которые снижают иммунитет человека;
- пересадка органов (большую опасность представляет трансплантация почек);
- сдача крови для донорства;
- интоксикация различного характера (пищевая, химическая, алкогольная, медикаментозная);
- ВИЧ.
Классификация хориоретинита
Хориоретинит классифицируют в зависимости от локализации самого воспаления в глазу. В таком случае болезнь может иметь центральную и периферическую формы. Также существуют очаговое и диффузное поражение. Очаговые поражения могут проявляться, как многоразово, так и в единичных случаях.
От того, в каком месте и сколько раз было диагностировано воспаление, хориоретинит принято подразделять на несколько видов.
По месту возникновения воспаления:
- Центральный серозный хориоретинит. В этом случае воспаление распространяется только на центральные области сетчатки. Этот тип болезни характеризуется скоплением жидкости и отслоением макулы. ЦСХ может протекать как спокойно, так и более агрессивно. Лечению поддаются только случаи повторного и острого протекания.
- Перипапиллярный хориоретинит. Развивается в том случае, если воспалительный процесс протекает неподалеку от области глазного яблока.
- Экваториальный хориоретинит. Диагностируется во фронтальной области по всей поверхности глаза.
- Периферический хориоретинит. Повреждает только боковую часть сосудистых образований и самой сетчатки — именно это становится причиной сужения поля видимости.
По характеру воспалительного процесса:
- Очаговый хориоретинит — для него свойственно наличие воспаления лишь в одном участке.
- Мультифокальный хориоретинит — в этом случае воспалительных очагов может диагностироваться несколько и на разных участках глаза.
- Диффузный хориоретинит — воспаление занимает наибольшую площадь и включает в себя больше двух очаговых поражений, которые не имеют определенных границ.
По степени течения той или иной стадии:
- Активная. На этом этапе уровень зрения резко снижается. Больной замечает быструю усталость после легкой физической деятельности и длительного чтения или просмотра телевизора.
- Субактивная. Относится к средней степени течения. Проявить может себя в том случае, когда инфекционный процесс развивается в другой области (то есть не в глазу, а около него). Симптомы практически не проявляются. Если не заниматься лечением болезни на этой стадии, то хориоретинит преобразуется в хронический.
- Неактивная. На данной стадии какие-либо воспалительные процессы не наблюдаются, но при грамотном осмотре офтальмолога обнаруживаются скопления инфекции, которая по своей консистенции довольно плотная. Чаще всего неактивную стадию диагностируют случайно например, при плановом медосмотре.
Симптомы хориоретинита
Независимо от разновидности диагностируемого хориоретинита, у всех пациентов проявляются следующие симптомы:
- очень сильно снижается качество зрения (это происходит резко и без особых причин);
- пациент перед глазами видит большое количество черных точек;
- человек видит так, как будто сверху глаз накрыли полиэтиленовым пакетом;
- дезориентация в пространстве (человек думает, что движется в одну сторону, а на самом деле направляется в противоположную);
- снижение остроты зрения с наступлением темноты (порой даже невозможно отличить один предмет от другого);
- появляются слепые участки в области видимости человека;
- нарушается видимость цветов (пациент не может различать их);
- пациент не может понять, какой формы и размера предмет;
- более острые стадии характеризуются тем, что большинство предметов видятся человеку как одно большое черно пятно.
Диагностика хориоретинита
Для постановки диагноза хориоретинит больному понадобиться провести комплексное обследование, которое будет состоять, как из лабораторных, так и инструментальных методов.
Лабораторные анализы необходимы для того, чтобы выявить возбудитель и определить его чувствительность к различным антибиотикам (Бактериальный посев конъюнктивы). Также, анализы крови дают возможность, установить на какой стадии в данный момент находится недуг, и с какой интенсивностью он протекает. Лабораторная диагностика также позволяет определить наличие аутоиммунных болезней (иммуноферментный анализ).
Помимо лабораторной диагностики, пациенту предстоит осмотр дополнительных специалистов, которые могут назначить прохождение следующих процедур:
- Визометрия (позволяет становить уровень зрения человека и установить насколько он снизился).
- Определение давления внутри глаза (ВГД). Является актуальным только в тех случаях, когда диагностируется тяжелая и острая степень течения заболевания, именно в этот период давление будет превышать норму.
- Гониоскопия (дает возможность выявить наличие гноя или жидкости в передней камере глазного яблока).
- Офтальмоскопия (выявляет воспалительные процессы, небольшие кровоизлияния, атрофию, а также оценивает пигментацию желтого пятна) является обычной процедурой при каждом визите к окулисту. Именно при таком осмотре можно обнаружить любые изменения в функциональности зрительной системы человека.
- Флуоресцентная ангиография (диагностирует отклонения в сосудистой системе глаза).
- Периметрия (определяет уровень полей видимости человека).
На основе полученных результатов анализов и исследований производится постановка диагноза, а также расписывается дальнейшая тактика лечения заболевания.
Лечение хориоретинита

Одним из вариантов лечения хориоретинита глаз считается оперативное вмешательство, ведь только с его помощью удается полностью избавиться от воспаленного участка и побороться с болезнью, которая стала причиной развития инфекции.
Для того, чтобы операция прошла успешно, пациенту предварительно назначается следующие лечение:
- противовоспалительные средства (нестероидные). Чаще это капли в глаза, которые необходимо применять через 3-4 часа;
- антибиотики — помогают уничтожить первоначальный источник инфекции, также целесообразно принимать после оперативного вмешательства для снижения риска развития инфекции в оперированном участке глаза;
- гормональные препараты (могут назначаться в форме инсталляций либо же уколов гидрокортизона). Укол производится непосредственно в нижнюю часть глаза. При этом дополнительно необходимо применять гидрокортизоновую мазь;
- мидриатики (помогают предотвратить накопление жидкости в глазу и снижают риски развития застойных процессов и глаукомы);
- биостимуляторы и репаранты (помогают восстановить и регенерировать пораженные участки зрительных структур);
- физиотерапия (рекомендована при остром и подостром течении заболевания, а также при хронических типах хориоретинита). Она помогает ускорить восстановительный процесс после проведения операции.
Также обязательно назначают глазные капли, обладающие способностью расширять зрачок.
Если же хориоретинит стал следствием полученной травмы, то в таком случае оперативное вмешательство является необходимым.
При отсутствии своевременного лечения, результатом становится атрофия сетчатки и сосудистой оболочки, что приводит к полной слепоте.
Возможные осложнения хориоретинита
Осложнения хориоретинита могут возникнуть, как при неправильном лечении, так и в реабилитационный период после оперативного вмешательства на глазу, к ним относятся:
- отслоение сетчатки;
- закупорка вен сетчатки;
- неоваскулярная мембрана;
- многоразовые кровоизлияния в глазное яблоко;
- полная потеря зрения;
- неспособность ориентироваться в пространстве и местности;
- спутанность цветов и форм.
Некоторые неприятные симптомы могут с течением времени постепенно уменьшаться и уже спустя пару месяцев способности человека ориентироваться в местности и различать цвета и фигуры нормализуются.
Если же после лечения первоначальная симптоматика проявилась вновь, то в срочном порядке потребуется посетить окулиста, чтобы исключить повторный воспалительный процесс в глазном яблоке.
Профилактика хориоретинита
Чтобы снизить риск развития хориоретинита, каждый человек должен придержаться нескольких правил профилактики, которые заключаются в следующем:
- вовремя лечить инфекционные болезни (особенно острые респираторные вирусные инфекции);
- при резком снижении зрения незамедлительно пойти на консультацию к офтальмологу;
- не находиться долгое время на холоде;
- соблюдение правил личной гигиены (особенно это касается мытья рук);
- ежегодно проходить плановые медосмотры.
В частности регулярно нужно посещать стоматолога. Запущенный кариес может спровоцировать воспалительные и гнойные процессы в ротовой полости, что, впоследствии, может распространиться на зрительные структуры.
Прогноз хориоретинита при своевременной диагностике и адекватном лечении, в большинстве случаев благоприятный.
Источник