Холецистэктомия мкб 10 код
Связанные заболевания и их лечение
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Классификация
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Постхолецистэктомический синдром.

Постхолецистэктомический синдром
Описание
Постхолецистэктомический синдром – это синдром функциональной перестройки работы желчевыделительной системы после оперативного вмешательства. Он включает нарушения моторики сфинктера Одди (мышечный жом выходного отверстия общего желчного протока в двенадцатиперстную кишку) и нарушение двигательной функции самой двенадцатиперстной кишки. Чаще всего возникает нарушение тонуса сфинктера Одди по типу гипотонии или гипертонии. Однако, к постохолецистэктомическому синдрому относят и состояния, причины которых не были устранены во время операции. Это оставленные в протоках камни, стенозирующий папиллит или стеноз желчного протока, кисты желчных протоков и другие механические препятствия в желчных протоках, которые могли быть устранены во время операции, но по различным причинам остались незамеченными. Вследствие оперативного вмешательства могли произойти повреждения желчных путей, сужения и рубцовые изменения желчных протоков. Иногда встречается неполное удаление желчного пузыря, или патологический процесс развивается в культе протока желчного пузыря.
Классификация
Общепризнанной классификации постхолецистэктомического синдрома нет. Чаще в повседневной практике используется следующая систематизация:
1. Рецидивы камнеобразования общего желчного протока (ложные и истинные).
2. Стриктуры общего желчного протока.
3. Стенозирующий дуоденальный папиллит.
4. Активный спаечный процесс (ограниченный хронический перитонит) в подпеченочном пространстве.
5. Билиарный панкреатит (холепанкреатит).
6. Вторичные (билиарные или гепатогенные) гастродуоденальные язвы.
Постхолецистэктомический синдром
Симптомы
• тяжесть и тупые боли в правом подреберье,.
• непереносимость жирной пищи,.
• отрыжка горечью,.
• сердцебиение,.
• потливость.
Горькая отрыжка. Изжога. Истощение. Отрыжка. Понос (диарея). Рвота. Рвота желчью. Тошнота. Тошнота после еды.
Причины
Причиной постхолецистэктомического синдрома могут стать заболевания желудочно-кишечного тракта, которые развились вследствие длительного существования желчнокаменной болезни, которые протекают дальше после оперативного лечения. Это хронический панкреатит, гепатит, холангит, дуоденит и гастрит. Считается, что наиболее частой причиной постхолецистэктомического синдрома бывают камни в желчных протоках. Камни могут быть незамеченными и оставленными в протоках во время операции или вновь образованными. Пациенты жалуются на боли в правом подреберье, которые носят приступообразный характер и сопровождаются или не сопровождаться желтухой. В период приступа может обнаруживаться потемнение мочи. При оставленных камнях первые признаки болезни появляются вскоре после оперативного лечения, а для вновь образованных камней требуется время.
Причиной постхолецистэктомического синдрома может стать нарушение тонуса и двигательной функции двенадцатиперстной кишки или непроходимость двенадцатиперстной кишки.
Лечение
Лечение больных с постхолецистэктомического синдрома должно быть комплексным и направлено на устранение тех функциональных или структурных нарушений со стороны печени, желчевыводящих путей (протоки и сфинктеры), желудочно-кишечного тракта и поджелудочной железы, которые лежат в основе страдания, явились поводом для обращения к врачу.
Назначается частое дробное питание (5–7 раз в день), соблюдение диеты с низким содержанием жира (40–60 г в сутки растительных жиров), исключение жареных, острых, кислых продуктов. Для обезболивания можно применять дротаверин, мебеверин. В случаях, когда испробованы все медикаментозные варианты, а эффект от лечения отсутствует, для восстановления проходимости желчных путей проводится оперативное лечение. Для устранения относительной ферментативной недостаточности, улучшения переваривания жиров применяют ферментные препараты, содержащие желчные кислоты (фестал, панзинорм форте) в среднесуточных дозах. Наличие скрытых, а тем более явных нарушений переваривания жиров подразумевает длительное применение ферментов как с лечебной, так и с профилактической целями. Поэтому продолжительность курса лечения индивидуальна. Нередко удаление желчного пузыря сопровождается нарушением кишечного биоценоза. Для восстановения кишечной микрофлоры вначале назначаются антибактериальные лекарственные средства (доксициклин, фуразолидон, метронидазол, интетрикс), короткими 5–7-дневными курсами (1–2 курса). Затем проводится лечение препаратами, восстанавливающими кишечный микробный пейзаж, способствующими росту нормально микрофлоры (например, бифидумбактерин, линекс). В течение 6 месяцев после удаления желчного пузыря больные должны находиться под врачебным контролем. Санаторно-курортное лечение целесообразно рекомендовать не ранее чем через 6–12 месяцев после операции.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Рубрика МКБ-10: K91.5
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K90-K93 Другие болезни органов пищеварения / K91 Нарушения органов пищеварения после медицинских процедур, не классифицированные в других рубриках
Определение и общие сведения[править]
Постхолецистэктомический синдром
Постхолецистэктомический синдром — результат дефектов оперативного вмешательства, а также осложнений или наличия сопутствующих заболеваний. Он включает нарушения, возникшие в связи с оперативным вмешательством: дискинезия сфинктера Одди, синдром культи пузырного протока, синдром недостаточности желчного пузыря, панкреатит, солярит, спаечный процесс и др.
У большинства больных желчнокаменной болезнью оперативное лечение приводит к выздоровлению и полному восстановлению трудоспособности. Иногда у пациентов сохраняются некоторые симптомы болезни, бывшие у них до операции, или появляются новые. Причины этого весьма разнообразны, тем не менее данное состояние больных, перенесших холецистэктомию, объединяют собирательным понятием «постхолецистэктомический синдром». Термин неудачен, т.к. далеко не всегда удаление желчного пузыря служит причиной развития болезненного состояния пациента.
Этиология и патогенез[править]
Основные причины так называемого постхолецистэктомического синдрома:
• заболевания органов пищеварения: хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, грыжи пищеводного отверстия диафрагмы, хронический колит, рефлюкс-эзофагит (эта группа болезней — наиболее частая причина постхолецистэктомического синдрома);
• органические изменения в желчных путях: оставленные при холецистэктомии конкременты в желчных протоках (так называемые забытые камни); стриктура большого сосочка двенадцатиперстной кишки или терминального отдела общего желчного протока; длинная культя пузырного протока или даже оставленная при операции часть желчного пузыря, где вновь могут образовываться конкременты; ятрогенные повреждения общего печеночного и общего желчного протоков с последующим развитием рубцовой стриктуры (эта группа причин связана как с дефектами оперативной техники, так и с недостаточным интраоперационным исследованием проходимости желчных протоков);
• заболевания органов гепатопанкреатодуоденальной зоны: хронический гепатит, панкреатит, дискинезия желчных протоков, перихоледохиальный лимфаденит.
Лишь болезни второй группы прямо или косвенно связаны с выполненной ранее холецистэктомией. Другие причины возникновения синдрома обусловлены дефектами дооперационного обследования больных и своевременно не диагностированными заболеваниями системы органов пищеварения.
В выявлении причин, приведших к развитию постхолецистэктомического синдрома, помогают тщательно собранный анамнез заболевания, данные инструментальных методов исследования органов пищеварительной системы.
Клинические проявления[править]
Клинические проявления постхолецистэктомического синдрома многообразны, но неспецифичны.
Клинические признаки постхолецистэктомического синдрома иногда появляются сразу же после операции, но возможен и «светлый промежуток» различной длительности до появления первых его симптомов.
Постхолецистэктомический синдром: Диагностика[править]
Инструментальные методы диагностики постхолецистэктомического синдрома
Среди инструментальных методов верификации диагноза постхолецистэктомического синдрома помимо рутинных (пероральная и внутривенная холеграфия) в последнее время используют высокоинформативные неинвазивные и инвазивные диагностические методики. С их помощью можно определить анатомо-функциональное состояние внепеченочных желчных путей и сфинктера Одди, изменения в ДПК (язвенные дефекты, поражения БДС (Большой дуоденальный сосочек), наличие парапапиллярного дивертикула; выявить другие органические причины синдрома ХДН) и в окружающих ее органах — поджелудочной железе, печени, забрюшинном пространстве и др.
Из неинвазивных диагностических методов следует прежде всего назвать трансабдоминальную ультрасонографию, выявляющую холедохолитиаз (резидуальные и рецидивные камни холедоха, в том числе вколоченные в ампулу БДС). Она позволяет оценить анатомическую структуру печени и поджелудочной железы, выявить дилатацию общего желчного протока.
Диагностические возможности ультразвуковой (УЗ) диагностики могут быть повышены при использовании эндоскопической ультрасонографии (ЭУС) и функциональных УЗ-проб (с «жировым» пробным завтраком, с нитроглицерином). Под контролем УЗИ проводят такие сложные диагностические манипуляции, как тонкоигольная прицельная биопсия поджелудочной железы или наложение чрескожной чреспеченочной холангиостомы.
Эндоскопия верхних отделов пищеварительного тракта определяет наличие патологических процессов в пищеводе желудке, ДПК и позволяет провести их дифференциальную диагностику с использованием прицельной биопсии и последующим гистологическим изучением биоптатов; выявляет дуодено-гастральный и гастро-эзофагеальный рефлюксы.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) — весьма ценный инвазивный метод диагностики патологических изменений в зоне панкреатических и внепеченочных желчных протоков. Он дает исчерпывающую информацию о состоянии ВЖП, крупных протоков поджелудочной железы, выявляет оставленные и рецидивные желчные камни в холедохе и ампуле БДС, стриктуры общего желчного протока, а также папиллостеноз, обструкцию желчных и панкреатических протоков любой этиологии. Существенный недостаток ЭРХПГ — высокий риск (0,8-15%) серьезных осложнений, в том числе острого панкреатита .
Магнитно-резонансная холангиопанкреатография (МР-ХПГ) — неинвазивный, высокоинформативный диагностический метод, который может служить альтернативой ЭРХПГ. Он необременителен для больного и лишен риска осложнений.
Дифференциальный диагноз[править]
Постхолецистэктомический синдром: Лечение[править]
При функциональных (истинных) формах постхолецистэктомического синдрома используют консервативные методы лечения. Больные должны соблюдать диету в пределах лечебных столов № 5 и № 5-п (панкреатический) с дробным приемом пищи, что должно обеспечить отток желчи и предупредить возможность холестаза. Важен отказ от вредных привычек (курение, злоупотребление алкоголем и т.п.).
При функциональных формах синдрома ХДН как причине постхолецистэктомического синдрома устранение дуоденального стаза обеспечивают препараты из группы прокинетиков (домперидон, моклобемид), Особого внимания заслуживает тримебутин — антагонист опиатных рецепторов, действующий на энкефалинергическую систему регуляции моторики. Он оказывает модулирующее (нормализующее) действие как при гипер-, так и при гипомоторных нарушениях. Доза: 100-200 мг 3 раза в день, 3-4 нед. В декомпенсированной стадии синдрома ХДН, протекающей с гипотонией и дилатацией ДПК, помимо прокинетиков, целесообразно назначение повторных промываний ДПК через дуоденальный зонд дезинфицирующими растворами с последующим извлечением дуоденального содержимого и введением антибактериальных средств из группы кишечных антисептиков (интетрикс и др.) или фторхинолонов (ципрофлоксацин, офлоксацин, спарфлоксацин и др.), а также рифаксимина, которые практически не подавляют нормальную микрофлору кишечника.
При органических поражениях желчных протоков больным показана повторная операция. Характер ее зависит от конкретной причины, вызвавшей постхолецистэктомический синдром. Как правило, повторные операции на желчных путях сложны и травматичны, требуют высокой квалификации хирурга. При длинной культе пузырного протока или оставлении части желчного пузыря их удаляют, в случае холедохолитиаза и стеноза большого сосочка двенадцатиперстной кишки выполняют те же операции, что и при осложненном холецистите. Протяженные посттравматические стриктуры внепеченочных желчных путей требуют наложения билиодигестивных анастомозов с выключенной по Ру петлей тощей кишки или с двенадцатиперстной кишкой.
Профилактика[править]
В профилактике постхолецистэктомического синдрома ведущая роль принадлежит тщательному обследованию больных до операции, выявлению сопутствующих заболеваний органов пищеварительной системы и их лечению в до- и послеоперационном периодах. Особое значение имеет тщательное соблюдение техники оперативного вмешательства с исследованием состояния внепеченочных желчных путей.
Прочее[править]
Источники (ссылки)[править]
Гастроэнтерология [Электронный ресурс] : руководство / Я. С. Циммерман. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970432730.html
Хирургические болезни [Электронный ресурс] : учебник / под ред. М. И. Кузина. — 4-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2014. — https://www.rosmedlib.ru/book/ISBN9785970433713.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Гимекромон
- Панкреатин
Источник
Общие сведения
Постхолецистэктомический синдром (ПХЭС) – это целый комплекс симптомов, которые проявляются у человека после того, как ему провели удаление желчного пузыря. Для этого состояния характерны приступы боли, проблемы с пищеварением, диарея, понижение массы тела и др.
Согласно медицинской статистике, постхолецистэктомический синдром, код по МКБ-10 которого — K91.5, проявляется у 5–40% пациентов. Специалисты предполагают, что такое состояние является либо продолжением болезни, которая и привела к оперативному вмешательству, либо следствием операции. Как правило, удаление желчного пузыря не приводит к серьезным негативным последствиям для работы желчных путей. Около 10% случаев желчной колики являются следствием нарушений сфинктера Одди – как структурных, так и функциональных. Термин «дисфункция сфинктера Одди» также применяется вместо определения «постхолецистэктомический синдром».
О том, как может проявляться постхолецистэктомический синдром, когда происходит спазм сфинктера Одди и как правильно действовать, чтобы устранить неприятные признаки, речь пойдет в этой статье, где описаны симптомы и лечение постхолецистэктомического синдрома.
Патогенез
У основной части больных с этим синдромом отмечаются функциональные моторные расстройства. Неотъемлемая часть патогенеза желчекаменной болезни – моторные нарушения желчного пузыря и сфинктерного аппарата желчевыводящих путей.
Вследствие удаления желчного пузыря отмечается нарушение функции сфинктерного аппарата желчных путей. Развитие боли после операции, как правило, связано с увеличением давления в билиарном тракте, что связано с нарушениями функции сфинктера Одди.
В организме сфинктер Одди обеспечивает анатомическую и физиологическую связь между желчевыводящими путями, поджелудочной железой и двенадцатиперстной кишкой.
Физиологический контроль сфинктера Одди определяется рядом гормональных и нервных стимулов. В частности, важная роль в этой регуляции отводится гастроинтестинальным гормонам. Особое значение имеет холецистокинин (панкреозимин) и секретин.
Когда желчный пузырь сокращается и синхронно расслабляется сфинктер Одди, концентрированная желчь поступает в двенадцатиперстную кишку. В это время происходит выделение панкреатического сока под действием холецистокинина, что обеспечиваются все условия для расщепления пищи. Если происходит спазм сфинктера этот процесс нарушается.
Желчный пузырь непосредственно задействован в модуляции ответа сфинктера Одди на влияние гастроинтестинальных гормонов. После удаления желчного пузыря реакция сфинктера Одди в ответ на холецистокинин снижается.
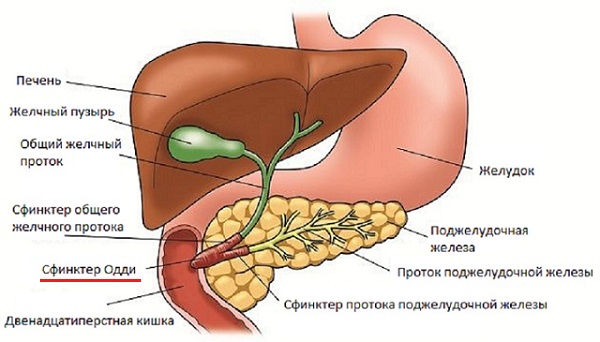
Сфинктер Одди
О том, как изменяется функциональное состояние сфинктера Одди после холецистэктомии, существуют разные мнения. В частности, есть теория, что после операции повышается тонус и расширяется общий желчный проток. Также есть мнение, что вследствие холецистэктомии проявляется недостаточность сфинктера Одди, так как он не может длительнее время выдерживать высокое давление желчи. Противоречия, которые отмечаются в описании состояния сфинктера Одди, связаны с тем, что его функции исследовались в разные сроки после проведения холецистэктомии.
Классификация
В современной медицине отсутствует общепринятая классификация постхолецистэктомического синдрома. В зависимости от причины, по которой проявляются такие симптомы, в своей практике медики определяют это состояние широко, применяя такую классификацию:
- Рецидивы образования камней общего желчного протока – как ложные, так и истинные.
- Стенозирующий дуоденальный папиллит.
- Стриктуры общего желчного протока.
- Ограниченный перитонит в хронической форме.
- Холепанкреатит.
- Вторичные гастродуоденальные язвы — билиарные или гепатогенные.
Однако Римские критерии II 1999 года, а также Римские критерии III 2006 года ограничивают рамки «ПХЭС» дисфункцией сфинктера Одди, возникшей после холециетэктомии. Применяется следующая классификация дисфункции сфинктера Одди:
Дисфункция сфинктера Одди по билиарному типу. Определяется три типа этой разновидности:
- Билиарный тип I – проявляются типичные приступы боли продолжительностью 20 и больше минут; общий желчный проток расширяется больше, чем на 12 мм; при проведении эндоскопической ретроградной панкреатохолангиографии выведение контрастного вещества замедляется больше, чем на 45 минут; отмечается превышение нормы трансаминаз и/или щелочной фосфатазы.
- Билиарный тип II – проявляются приступы болей билиарного типа; до 63% пациентов имеют манометрическое подтверждение сфинктера Одди. При этом возможны и структурные, и функциональные нарушения.
- Билиарный тип III – проявляются приступы болей билиарного типа без объективных нарушений. Манометрическое подтверждение сфинктера Одди отмечается только у 12-28% пациентов. Как правило, дисфункция имеет функциональную природу.
Дисфункция сфинктера Одди по панкреатическому типу. Панкреатический тип проявляется эпигастральной болью, которая характерна для панкреатита. Боль отдает в спину и уменьшается, когда пациент наклоняется вперед. У больного значительно повышается сывороточная амилаза и липаза. При манометрии определяется дисфункция сфинктера Одди в 39–90% случаях.
Дисфункция сфинктера Одди по смешанному типу. Смешанный тип характеризуется опоясывающей болью, или боль локализуется в эпигастрии. Также проявляются другие признаки, характерные как для билиарного, так и для панкреатического типов.
Причины
Чаще всего признаки ПХЭС проявляются вследствие таких причин:
- Камни в желчевыводящих протоках (холедохолитиаз). Это могут быть как рецидивы желчнокаменной болезни, когда происходит повторное образование камней, так и ложные рецидивы с оставшимися конкрементами. В большинстве случаев остаются именно те камни, которые не были удалены во время первой операции.
- Органические и функциональные изменения большого дуоденального сосочка (БДС). Эта причина приводит к появлению болей, температуры и желтухи после удаления желчного пузыря. После такого вмешательства у большинства больных на некоторое время усиливается тонус сфинктера БДС. Но при отсутствии патологических изменений тонус постепенно приходит в норму. Примерно у четверти прооперированных людей отмечается стеноз БДС. Сначала развивается отек, после чего, при продолжительной травматизации при прохождении камней, отмечается его сужение.
- Повреждения желчных протоков и стриктуры. Сужение протока происходит или вследствие изменений стенки, связанных с воспалением, или является следствием нахождения там камня. Иногда на это влияют внешние причины.
- Холангит. При плохом высвобождении желчи она застаивается в желчевыводящих путях. Как следствие, создаются условия для восходящего распространения инфекции. При холецистэктомии происходит удаление только одного очага инфекции, но протоки могут остаться инфицированными.
- Особенности проведения операции. Рецидив болей развивается в том случае, если в оставленной части желчного пузыря или культе содержатся камни или сгущенная желчь.
- Опухоли желчных протоков. Их могут не обнаружить в процессе операции или они появляются позже.
- Болезни двенадцатиперстной кишки. У людей с болезнями желчевыводящих путей часто отмечаются отек и гиперемия слизистой оболочки двенадцатиперстной кишки, ее атрофия, нарушения моторной функции.
- Панкреатит в хронической форме. Часто встречается у людей, которые перенесли холецистэктомию. При технически правильно проведенной холецистэктомии отток панкреатического сока улучается и восстанавливается внешнесекреторная функция железы. Но если фиброзные изменения ярко выражены, то после операции панкреатит может проявиться как самостоятельная болезнь.
- Другие причины. Рецидив болей после проведенной операции могут спровоцировать дисбактериоз, колит, нарушение кишечного всасывания, гемолитическая болезнь, а также заболевания почек, толстой кишки, позвоночника. Боли, не связанные с изменениями желчевыводящей системы, тоже могут восприниматься как ПХЭС.
Симптомы постхолецистэктомического синдрома
Основные симптомы спазма сфинктера Одди – это проявление приступов сильных или средней интенсивности болей, которые продолжаются более 20 минут и проявляются на протяжении больше чем трех месяцев. Также проявляются диспепсические и невротические расстройства. Беспокоит тяжесть в правом подреберье. Как правило, боль постоянная. Иногда приступы сначала проявляются редко и длятся несколько часов, а потом, в промежутках между приступами, боль вообще не ощущается. У некоторых больных со временем частота приступов и интенсивность болей увеличивается. Связь приступов с приемом пищи у всех проявляется по-разному. Но наиболее часто боль беспокоит через 2-3 часа после еды.
Иногда, в тяжелых случаях, боль длительна и упорна, она сочетается со рвотой и тошнотой, а также с мучительными приступами изжоги.
Если причины ПХЭС связаны с истинным рецидивом образования камней желчного протока, то неприятные симптомы появляются не раньше, чем через несколько лет после проведенной операции. В таком случае развиваются следующие признаки:
- Боль в правом подреберье и в правой части эпигастральной области — как правило, монотонная, реже в виде приступов. В большинстве случаев боль менее сильная, чем до проведения операции.
- Нарушения циркуляции желчи, что подтверждает диагностика.
- Инфекционно-воспалительный процесс, который развивается вследствие нарушения циркуляции желчи. Он проявляется лихорадкой, плохим самочувствием. У больного повышается СОЭ. Если развивается гнойный холангит, симптомы усугубляются.
- При ложном рецидиве камнеобразования желчного протока проявления аналогичны истинному рецидиву. Но при таком состоянии симптомы появляются раньше — примерно через 2 года после операции.
Анализы и диагностика
 Люди, которым была проведена холецистэктомия, находятся на диспансерном наблюдении у специалиста с целью раннего определения неблагоприятных результатов, а также обеспечения важных профилактических мероприятий и контроля выполнения рекомендаций пациентом.
Люди, которым была проведена холецистэктомия, находятся на диспансерном наблюдении у специалиста с целью раннего определения неблагоприятных результатов, а также обеспечения важных профилактических мероприятий и контроля выполнения рекомендаций пациентом.
В процессе диагностики проводится ряд исследований и лабораторных анализов. Врач обязательно изучает анамнез, проводит опрос и осмотр пациента. Для установления диагноза проводят:
- Общий анализ крови.
- Биохимический анализ крови, в процессе которого определяются биохимические маркеры синдрома холестаза-цитолиза.
- Анализ мочи.
- Электрокардиография.
- Рентгеноскопия грудной клетки.
- Ультразвуковое исследование.
- ФГДС.
- КТ, МРТ.
В процессе обследования больных, которые жалуются на признаки ПХЭС, используется принцип поиска причин таких проявлений от более простых к сложным, а также использования методик от неинвазивных к более травматичным, но позволяющим получить важную информацию.
Еще один важный момент касается хирургической настороженности при таких симптомах: она должна быть тем больше, чем меньше времени прошло от операции.
Как правило, после лабораторных анализов обследование таких больных начинают с проведения УЗИ брюшной полости, которое дает возможность исключить анатомические изменения органов и перейти к более целенаправленным обследованиям.
Однако, несмотря на то, что возможности современной диагностики достаточно широкие, у определенного количества людей не удается выяснить причину неприятных симптомов после перенесенной холецистэктомии.
Лечение постхолецистэктомического синдрома
Очень важно, чтобы лечение постхолецистэктомического синдрома было комплексным и направлялось на устранение причин проявления неприятных симптомов. Пациенту, который перенес удаление желчного пузыря, необходимо помнить, что правильное питание, четкий режим приема пищи, физическая активность – это важнейшие условия успешной реабилитации после хирургической операции. Также при проявлении болей и других неприятных симптомов проводится медикаментозное лечение.
Доктора
Лекарства
Медикаментозное лечение дисфункции сфинктера Одди направлено на то, чтобы улучшить моторную функцию сфинктерного аппарата билиарного тракта, восстановить нормальный отток желчи, обеспечить секреции поджелудочной железы.
На тонус сфинктерного аппарата влияют разные группы препаратов: блокаторы кальциевых каналов, нитраты. Однако важно учитывать, что у многих из таких лекарств есть ряд серьезных побочных кардиоваскулярных эффектов.
В процессе лечения широко используют препараты — миотропные спазмолитики. Это средства Дротаверин, Но-шпа, Мебеверин.
Применяются также препараты, облегчающие процесс притока желчи в пищеварительный тракт. Это желчегонные средства Одестон, Хофитол, Холензим.
Прокинетик Домперидон приводит в норму моторику ЖКТ, улучшает желчеотток, снижает проявления дуоденальной гипертензии, предотвращает дуоденогастральный рефлюкс.
При необходимости проводится лечение антибактериальными препаратами. Назначают препараты Нитроксолин, Фуразолидон, Кларитромицин, Ципрофлоксацин, Цефазолин и др.
С целью устранения повреждающего влияния буферных желчных кислот и установления нормального уровня рН для ферментов поджелудочной железы применяют антациды. Назначают Алмагель, Алмагель Нео, Маалокс и др.
Для купирования боли применяют ненаркотические анальгетики – Ибупрофен, Парацетамол, Баралгин.
Скорректировать биллиарную недостаточность можно путем применения заместительной терапии препаратами урсодезоксихолевой кислоты — назначают Урсосан, Урсофаль.
Применяются также гепатопротекторы с желчегонным и спазмолитическим эффектом – Эссенциале, Гепабене, Фосфоглив и др.
Если обостряется панкреатит, назначают ферментативные средства – Панкреатин, Панкреазим.
Для купирования метеоризма назначают сорбенты, препараты микрокристаллической целлюлозы, ветрогонные препараты – Симетикон, Эспумизан, Метеоспазмил.
Как правило, назначается схема лечения, включающая применение лекарств разных классов.
Процедуры и операции
При ПХЭС очень важно придерживаться оптимального режима питания, соблюдать диету и наладить ежедневный стул.
Применение других методов лечения целесообразно в том случае, если проведено полное обследование, и их назначил лечащий врач.
Лечение народными средствами
Применять народные средства при постхолецистэктомическом синдроме можно после одобрения таких методов врачом. Некоторые из них могут облегчить состояние и улучшить общее самочувствие больного.
Можно использовать следующие методы народного лечения:
- Сбор трав – первый вариант. Его применяют после удаления желчного пузыря. Необходимо взять по 4 части цветков бессмертника и семян кориандра, а также по 3 части вахты и мяты перечной. Все смешать и залить 2 ст. л. 350 мл кипятка. Через полтора часа процедить и пить по 100 мл перед едой. Однако такое лечение следует обязательно согласовать с врачом.
- Сбор трав – второй вариант (желчегонный). В него входят ромашка, календула, мята перечная, тысячелистник в равных пропорциях. Также следует добавить немного цветков пижмы – ее количество должно быть не больше 10 части от всего количества сбора. Взять 2 ст. л. сбора и залить 250 мл кипятка. Настоять на протяжении часа, процедить, долить воды, чтобы общее количество средства составляло 250 мл. Выпить за три раза на протяжении дня. Употреблять перед едой.
- Сбор трав – третий вариант. Смешать равное количество чистотела, мелиссы, мяты перечной, лапчатки. 1 ст. л. сбора залить 250 мл кипятка, настоять. Пить трижды в день перед едой по трети стакана.
- Сбор трав – четвертый вариант. Смешать по 10 г зверобоя и корней пырея, по 20 г цветков бессмертника и коры крушины ломкой. 2 ст. л смеси залить 500 мл кипятка, варить 5 минут. Пить по полстакана 5 раз в день.
- Отвары и настои трав. Можно также готовить отвары и настои некоторых трав. Если после операции развиваются патологические процессы, рекомендуется пить настой календулы (30 г цветков залить 1 л кипятка). Его пьют на протяжении дня. К вечеру настой нужно выпить. Рекомендуется пить отвар солянки холмовой (1 ч. л. средства на 250 мл кипятка, варить около 5 минут). Пить по полстакана 3-4 раза в день. Полезен отвар бессмертника (10 г цветков на 250 мл кипятка, варить 5 минут). Пить по 3 ст. л. перед приемом пищи. Можно приготовить отвар березовых почек (20 г средства на 250 мл кипятка, варить 10 мин.). Пить перед едой по 1 ст. л. Также рекомендуются настой зверобоя, ромашки, корня девясила – такие насто
