Хирургическое вмешательство при синдроме позвоночной артерии

 Каждый четвертый инсульт развивается в задних отделах головного мозга в зоне ответственности позвоночных артерий. Атеросклероз и сужение позвоночной артерии
Каждый четвертый инсульт развивается в задних отделах головного мозга в зоне ответственности позвоночных артерий. Атеросклероз и сужение позвоночной артерии
могут возникать в любом ее отделе и могут стать причиной ишемического инсульта. В отличие от сужений сонных артерий, роль которых в развитии инсульта известна уже давно и отработаны методы их лечения, патология позвоночных артерий изучена еще недостаточно. Однако современные технологии диагностических исследований и методов эндоваскулярного лечения открыли новые возможности для вмешательства при этом заболевании.
Синдром позвоночной артерии является состоянием, связанным с нарушением проходимости проявляющийся симптомами недостаточности мозгового кровообращения в области задней части головного мозга.
Причины нарушенной проходимости могут быть самыми различными, поэтому основной задачей в ведении пациентов является точная диагностика, так, как только выявление точной причины позволит ее устранить и убрать тягостные для пациентов симптомы. С каждым годом заболевание молодеет, что связано с увеличением количества молодых людей, подолгу сидящих за компьютерами и малоподвижным образом жизни.
Своевременная диагностика гарантирует благоприятный результат лечения синдрома позвоночной артерии в клинике в Москве.
Причины синдрома позвоночной артерии
Наиболее распространенная причина нарушений кровообращения позвоночной артерии является атеросклеротическая бляшка. Реже встречается расслоение (диссекция) артерии, сдавление ее на шее или на входе в череп, воспалительные заболевания (васкулит). Точно установить вероятность развития инсульта при подобной локализации поражения достаточно сложно. По данным патанатомических исследований поражение позвоночных артерий при смерти от ишемического инсульта отмечалось в 12% случаев.
Поражение внутримозговых отделов вертебробазилярной системы чаще приводят к ишемическим инсультам, чем сужение артерии на шее. Риск развития ишемических событий при таких поражениях составляет около 7% в год. Симптомы синдрома позвоночной артерии диагностируются все чаще. Множество факторов влияет на развитие синдрома. Обычно он представляет собой комбинацию цереброваскулярного артериосклероза и шейного спондилеза (дегенеративно-дистрофические изменения тканей межпозвоночных дисков) в качестве основных клинико-патологических компонентов.
К причинам вызывающим синдром также относятся:
- Сдавление артерии в устье в области ответвления от подключичной из за анатомических особенностей этой зоны.
- Патологическая извитость в области устья.
- Сдавление артерии при аномалии Киммерли
- Остеофиты, образующиеся при остеохондрозе.
- Артроз.
- Нестабильность суставов головы.
- Межпозвонковая грыжа.
- Сдавление опухолями.
- Костно-хрящевые разрастания.
- Смещение позвонков (возникает при резком движении головы или поднятии тяжестей).
- Достаточно часто у пациента присутствует сразу несколько факторов.
Осложнения
При тромбозе или диссекции позвоночной артерии может развиться тяжелейший стволовой инсульт с летальностью более 80%. Из других осложнений отмечается появление признаков дисциркуляторной энцефалопатии — снижение памяти, работоспособности, нарушения сна. При нестабильных бляшках могут наблюдаться симптомы преходящих нарушений мозгового кровообращения (микроинсульты), связанные с отрывом кусочков бляшки и закупорке мелких артерий головного мозга.
В зависимости от причин появления симптомов заболевания могут наблюдаться различные осложнения. Чаще всего это мучительное состояние, вызывающее депрессию у пациентов, однако могут быть и объективные осложнения, угрожающие жизни.
- Тромбоз позвоночной артерии с развитием инсульта
- Судорожный синдром (эпилептиформные судороги)
- Дроп-атаки (падения без потери сознания)
- Нарушения зрения и слуха
Прогноз
При атеросклерозе позвоночной артерии прогноз для жизни и здоровья пациента давать достаточно сложно. При больших сужениях компенсация кровотока осуществляется за счет второй позвоночной артерии, кроме того, имеется коллатеральный кровоток. Больших исследований, оценивающих риск инсульта при поражении позвоночных артерий пока не проводилось. Однако остается фактом, что инсульты в вертебро-базилярной системе составляют не менее 25% всех инсультов и протекают значительнее тяжелее, чем инсульты связанные с сонной артерией. Поэтому выявление значимого сужения позвоночной артерии должно стать поводом для устранения этого рискованного состояния.
Без выявления и устранения причин развития синдрома позвоночной артерии прогноз выздоровления неблагоприятный. Чаще всего состояние пациентов постепенно ухудшается, что отрицательно сказывается на качестве жизни.
Самое сложное это выявить точную причину. Знание причины позволит устранить ее хирургическим или эндоваскулярным методом и избавить пациента от мучительных симптомов.
Источник
Изобретение относится к области медицины, в частности к нейрохирургии. Производят вскрытие костного канала по ходу позвоночной артерии и резекцию его передней стенки. Выделяют прилежащую мышцу, одномоментно смещают ее, перекрывая зону образовавшегося дефекта костной ткани, а приданное положение мышцы фиксируют путем подшивания ее к поперечным отросткам позвонков. Способ позволяет снизить рецедивы заболевания. 2 ил.
Изобретение относится к области медицины, в частности к нейрохирургии, и может быть использовано при лечении больных с синдромом позвоночной артерии.
Известен способ лечения синдрома позвоночной артерии (1), предусматривающий использование терапевтических методов, включая медикаментозную терапию, блокады и т.д. Однако способ носит паллиативный характер и имеет ограниченный во времени эффект.
Известен способ хирургического лечения синдрома позвоночной артерии (2), включающий вскрытие канала и удаление одной из его стенок. Однако при использовании данного способа возможна вторичная компрессия артерии вследствие развития спаечного процесса, вероятность чего возрастает при вскрытии канала на протяжении одновременно нескольких позвоночных сегментов.
Задачей изобретения является разработка способа хирургического лечения синдрома позвоночной артерии, обеспечивающего предупреждение рецидива заболевания при декомпрессии артерии на протяжении одновременно нескольких сегментов позвоночного столба.
Указанная задача решается тем, что в способе хирургического лечения синдрома позвоночной артерии, включающем вскрытие ее канала с резекцией передней стенки, зону образованного дефекта костной ткани перекрывают прилежащей мышцей, причем последнюю фиксируют к поперечным отросткам позвонков.
Заявляемый способ поясняется описанием и примером его клинического использования.
Способ осуществляется следующим образом.
Линейным разрезом кожи вдоль переднего края грудино-ключично-сосцевидной мышцы осуществляют доступ к поперечным отросткам шейных позвонков. Мягкие ткани тупо разводят и осуществляют резекцию переднего края поперечного отростка одного из шейных позвонков, являющегося передней стенкой канала позвоночной артерии. Аналогичным образом выполняют резекцию передней стенки артерии на уровне других позвонков шейного отдела позвоночника, а при необходимости — и с двух сторон.
После выполнения гемостаза, образованный дефект костной ткани одного или нескольких позвонков по ходу позвоночной артерии перекрывают прилежащей мышцей, которую предварительно выделяют и, одномоментно сместив, укладывают в зоне дефекта, фиксируя шовным материалом к поперечным отросткам соответствующих позвонков. При двустороннем поражении аналогичные манипуляции выполняют и в зоне другой позвоночной артерии. Установив дренаж, рану послойно ушивают.
В послеоперационном периоде больному назначают сосудистые и противовоспалительные препараты, физиолечение и по заживлению раны — выписывают.
Практическое использование способа иллюстрируется следующим клиническим наблюдением (фиг.1, 2).
Больная Я., 47 лет, поступила с диагнозом: Шейный остеохондроз дисков С3-4, С4-5, С5-6, С6-7 1-й период; аномалия развития позвоночника, врожденный стеноз канала позвоночной артерии справа, синдром позвоночной артерии; правосторонний смешанный легкий гемипарез.
Жалобы на боли в шейном отделе позвоночника, головокружение, слабость в правой руке и ноге. Ранее неоднократно лечилась консервативно с кратковременным не выраженным эффектом.
При осмотре: движения в шейном отделе позвоночника ограничены, болезненны; изгибы позвоночника физиологические; координационные движения выполняет не уверенно. По данным компьютерной томографии снижение высоты диска С5-6, сужение канала позвоночной артерии на уровне С3-С5 справа. По данньм ангиографии и ультразвуковой допплерографии стеноз правой позвоночной артерии с уровня С5 на 98% от нормы.
С учетом результатов проведенного обследования и неэффективности консервативного лечения больной выполнена операция: резекция передних стенок канала правой позвоночной артерии на уровне С3-С5.
В ходе операции, согласно предложенному способу, осуществлен доступ к поперечным отросткам С3-С5 и на их уровне произведена резекция передней стенки канала позвоночной артерии справа. После выполнения гемостаза, при АД 110/70 мм рт.ст., выделили прилежащую мышцу и, одномоментно сместив ее, перекрыли образованные дефекты костной ткани позвонков по ходу позвоночной артерии. Приданое положение мышцы зафиксировали путем подшивания к поперечным отросткам позвонков. Установив дренаж, рану послойно ушили. В послеоперационном периоде выполнялось медикаментозное и физиотерапевтическое лечение.
На момент выписки у больной отмечалось купирование болевого синдрома и головокружения, стала уверенной походка, точно выполнялись координационные пробы. По данным УЗГД — значительное, в сравнении с дооперационным, улучшение кровотока по правой позвоночной артерии.
По данным компьютерной томографии, выполненной через 2 года после операции, признаков компрессии правой позвоночной артерии и рубцово-спаечного процесса не выявлено.
Таким образом, предложенный способ хирургического лечения синдрома позвоночной артерии обеспечивает предупреждение рецидива заболевания при ее декомпрессии на протяжении одновременно нескольких сегментов позвоночного столба.
Источники информации, принятые во внимание:
1. Патогенетическая терапия при синдроме позвоночной артерии: Методическое пособие по применению новых методов лечения / А.Н.Селезнев, И.Д.Стулин, С.А.Козлов, А.А.Савин. — М., 1987. — 80 с.
2. А.А.Лудин. Компрессионные синдромы остеохондроза шейного отдела позвоночника. — Новосибирск, 1997.
Способ хирургического лечения синдрома позвоночной артерии, включающий вскрытие костного канала по ходу позвоночной артерии и резекцию его передней стенки, отличающийся тем, что выделяют прилежащую мышцу, одномоментно смещают ее, перекрывая зону образованного дефекта костной ткани, а приданное положение мышцы фиксируют, подшивая ее к поперечным отросткам позвонков.
Источник
Вопросы-ответы
Нога ампутирована
Здравствуйте!
Моему брату в декабре 2019г ампутировали ногу в связи с атеросклерозом, после чего у него началась гангрена. В январе сделали реампутацию. Сейчас март, но рана не заживает. Делали Кт сосудов….
Ответ: Что делать? Восстанавливать кровоток. Пришлите ссылку на МСКТ сосудов.
Гангрена
Здравствуйте, у моего папы была гангрена на правой ноге на большом пальце, ему ампутировали палец, лечение которое назначил врач не помогает, есть боли, большая корка и был гной, мазали мази…
Ответ: Необходимо срочно выполнить УЗИ артерий н/конечностей и МС КТ с контратсированием, после получения результатов обследования, сможем предложить Вам оптимальный метод лечения.
Чем лечить трофические язвы и некроз пальцев.
Здравствуйте. После обследования в Донецком институте неотложной и восстановительной хирургии им. В К. Гусака (ДНР) моему мужу поставили диагноз: ИБС: атеросклеротический кардиосклероз. СН2а. ГБ 2ст. риск 3. Тромб левого желудочка.
…
Ответ: Добрый день. Левая нога страдает от ишемии, т.е. недостатка кровотока. Чтобы она не беспокоила, нужно восстановить кровоток. Нужна операция. Выполните КТ-ангиографию брюшного отдела аорты и артерий нижних конечностей (до стоп)….
Красные пятна.
Здравствуйте, сломала ногу в сентябре, а вот спустя 4 месяца на ноге появились красные пятна в виде синяков, и ни как не проходят. ЧТО МОЖЕТ БЫТЬ?
Ответ: Добрый день. Без осмотра ставить диагноз неправомочно. Покажитесь травматологу.
Влажная гангрена
Здравствуйте! У моего папы (70лет) влажная гангрена ноги, мы живем вместе в одной квартире с маленьким ребенком (2года), опасна ли для малыша эта ситуация? Спасибо!
Ответ: Добрый день. Гангрена опасна, если к ней присоединена инфекция. Покажите пациента хирургу.
Атеросклероз нижних конечностей.
Здравствуйте, у меня болен папа, 81 год ему. атеросклероз, кальциноз сосудов нижних конечностей. В Перми врачи сделали все, что могли (в т.ч. ангиопластика, которая результатов не принесла). На данный момент…
Ответ: Скорее всего можно, однако надо смотреть пациента очно. По переписке прогноз не установишь.
Окклюзия верхней конечности
Моей маме 68 лет,с августа 2019 года впервые появилась очень сильная боль в локте справа.Постепенно боль усилилась и распространилась ниже по всей руке,консервативное лечение без эффекта. Консультирована нейрохирургом ФЦН г…
Ответ: Выполните КТ-ангиографию артерий верхних конечностей. Ссылку на исследование пришлите по почте Angioclinic@yandex.ru
атеросклероз нижних конечностей
Нужна ли операция или терапевтическое лечение
Ответ: Все зависит от конкретной ситуации. В первую очередь клинических проявлений. Покажитесь сосудистому хирургу на личный прием.
Атеросклероз
Добрый день! Скажите пожалуйста, моему отцу сделали операцию на ноги, шунтирование. Как правильно было делать операцию сразу двух ног или поочередно?
Ответ: Добрый день. Все зависит от конкретной ситуации.
Облитерирующий эндартериит(атеросклероз) н/к
Добрый день. Моему отцу 80 лет, у него синюшно-красные ступни, почти не ходит, конечно есть проблемы с сердцем. Предлагали в прошлом году ампутацию (наша обычная медицина), он отказался. После ночи…
Ответ: Нужна очная консультация нашего сосудистого хирурга
Источник
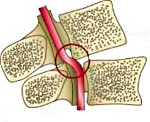
Синдром позвоночной артерии — ряд расстройств вестибулярного, сосудистого и вегетативного характера, возникающих в связи с патологическим сужением позвоночной артерии. Чаще всего имеет вертеброгенную этиологию. Клинически проявляется повторяющимися синкопальными состояниями, приступами базилярной мигрени, ТИА, синдромом Барре-Льеу, офтальмическим, вегетативным, вестибуло-кохлеарным и вестибуло-атактическим синдромами. Постановке диагноза способствует проведение рентгенографии и РЭГ с функциональными тестами, МРТ и КТ позвоночника и головного мозга, офтальмоскопии, аудиометрии и пр. Терапия включает применение венотоников, сосудистых и нейропротекторных препаратов, симптоматических средств, массажа, физиотерапии, ЛФК.
Общие сведения
Синдром позвоночной артерии (СПА) — сложный симптомокомплекс, возникающий при уменьшении просвета позвоночной артерии (ПА) и поражении ее периартериального нервного сплетения. По собранным данным, в практической неврологии СПА встречается в 25-30% случаев нарушений церебрального кровообращения и является причиной до 70% ТИА (транзиторных ишемических атак). Наиболее значимым этиопатогенетическим фактором возникновения синдрома выступает патология шейного отдела позвоночника, которая также имеет распространенный характер. Большая распространенность, частая встречаемость среди трудоспособных категорий населения делают синдром позвоночной артерии актуальной социальной и медицинской проблемой современности.
Анатомия позвоночной артерии
У человека имеется 2 позвоночные артерии. Они обеспечивают до 30% церебрального кровоснабжения. Каждая из них отходит от подключичной артерий соответствующей стороны, направляется к шейному отделу позвоночника, где идет через отверстия в поперечных отростках СVI–СII. Затем позвоночная артерия делает несколько изгибов и сквозь большое затылочное отверстие проходит в полость черепа. На уровне начала моста позвоночные артерии сливаются в одну основную артерию. Эти три артерии образуют вертебробазилярный бассейн (ВББ), кровоснабжающий шейные сегменты спинного мозга, продолговатый мозг и мозжечок. Посредством веллизиевого круга ВББ взаимодействует с каротидным бассейном, кровоснабжающим остальную часть мозга.
В соответствии с топографическими особенностями ПА выделяют ее экстра- и интракраниальные отделы. Чаще всего синдром позвоночной артерии связан с поражением экстракраниального отдела артерии. Причем он может возникать не только при сдавлении и др. изменениях самой артерии, но и при неблагоприятных воздействиях на ее вегетативное периваскулярное симпатическое сплетение.
Синдром позвоночной артерии
Причины синдрома позвоночной артерии
Синдром позвоночной артерии компрессионной этиологии встречается наиболее часто. Его причиной выступают экстравазальные факторы: остеохондроз позвоночника, нестабильность позвонков, шейный спондилоартроз, межпозвоночные грыжи, опухоли, структурные аномалии (платибазия, синдром Клиппеля-Фейля, аномалия Кимерли, аномалии строения I шейного позвонка, базилярная импрессия), тоническое напряжение шейных мышц (длинной, лестничных, нижней косой). При этом СПА зачастую развивается не вследствие сужения просвета артерии из-за ее механического сдавления, а в результате рефлекторного спазма, обусловленного сдавливающим воздействием на симпатическое периартериальное сплетение.
В других случаях синдром позвоночной артерии возникает вследствие ее деформации — аномалий строения сосудистой стенки, наличия перегибов или кинкинга (патологической извитости). Еще одной группой этиофакторов СПА выступают окклюзионные поражения ПА при атеросклерозе, системных васкулитах, эмболиях и тромбозах различного генеза. В силу существующих компенсаторных механизмов воздействие только экстравазальных факторов редко приводит к развитию СПА. Как правило, синдром наблюдается, если компрессия артерии происходит на фоне патологических изменений ее сосудистой стенки (гипоплазии или атеросклероза).
Классификация синдрома позвоночной артерии
Патогенетически СПА классифицируют по типу расстройств гемидинамики. Согласно данной классификации, синдром позвоночной артерии компрессионного типа вызван механическим сдавлением артерии. Ангиоспастический вариант возникает при рефлекторном спазме, обусловленном раздражением рецепторного аппарата в зоне пораженного позвоночного сегмента. Он проявляется преимущественно вегето-сосудистыми расстройствами, слабо зависящими от движений головой. Ирритативный СПА возникает при раздражении волокон периартериального симпатического сплетения. Наиболее часто синдром позвоночной артерии носит смешанный характер. Компрессионно-ирритативный тип СПА типичен для поражения нижне-шейного отдела, а рефлекторный ассоциируется с патологией верхне-шейных позвонков.
Клиническая классификация разделяет СПА на дистонический и ишемический, представляющие собой стадии одного патологического процесса. Дистонический вариант является функциональным. На этой стадии клиническая картина характеризуется цефалгией (головной болью), кохлео-вестибулярными и зрительными симптомами. Цефалгия пульсирующая или ноющая, сопровождается вегетативными симптомами, является постоянной с периодами усиления, часто спровоцированными движениями в шее или ее вынужденным положением.
Ишемический СПА является органической стадией, т. е. сопровождается морфологическими изменениями в церебральных тканях. Клинически проявляется ОНМК в вертебробазилярном бассейне, которые могут носить транзиторный (обратимый) характер или вызывать стойкий неврологический дефицит. В первом случае говорят о ТИА, во втором — об ишемическом инсульте. На ишемической стадии СПА наблюдается вестибулярная атаксия, тошнота с рвотой, дизартрия. Преходящая ишемия мозгового ствола ведет к возникновению дроп-атаки, аналогичный процесс в зоне ретикулярной формации — к синкопальному пароксизму.
Клинические варианты синдрома ПА
Обычно клиника СПА представляет собой сочетание нескольких из нижеуказанных вариантов, но ведущее место может занимать один конкретный синдром.
Базилярная мигрень протекает с цефалгией в затылочной области, вестибулярной атаксией, многократной рвотой, шумом в ушах, иногда — дизартрией. Часто базилярная мигрень проявляется как классическая мигрень с аурой. Аура характеризуется зрительными нарушениями: располагающимися в обоих глазах мерцающими пятнами или радужными полосами, помутнением зрения, появлением «тумана» перед глазами. По характеру ауры базилярная мигрень является офтальмической.
Синдром Барре — Льеу носит также название задне-шейный симпатический синдром. Отмечаются боли в шее и затылке, переходящие на теменные и лобные отделы головы. Цефалгия возникает и усиливается после сна (в случае неподходящей подушки), поворотов головой, тряской езды или ходьбы. Ей сопутствуют вестибуло-кохлеарные, вегетативные и офтальмические симтомы.
Вестибуло-атактический синдром — преобладают головокружения, провоцируемые поворотом головы. Отмечается рвота, эпизоды потемнения в глазах. Вестибулярная атаксия выражается в чувстве неустойчивости во время ходьбы, пошатывании, нарушении равновесия.
Офтальмический синдром включает утомляемость зрения при нагрузке, преходящие мерцающие скотомы в поле зрения, транзиторные фотопсии (кратковременные вспышки, искры в глазах и т. п.). Возможны временные частичные или полные двусторонние пароксизмальные выпадения зрительных полей. У некоторых пациентов отмечается конъюнктивит: покраснение конъюнктивы, боль в глазном яблоке, ощущение «песка в глазах».
Вестибуло-кохлеарный синдром проявляется головокружением, ощущением неустойчивости, постоянным или преходящим шумом в ушах, характер которого варьирует в зависимости от расположения головы. Может возникнуть легкая степень тугоухости с нарушением восприятия шепотной речи, что находит свое отражение в данных аудиограммы. Возможна паракузия — более лучшее восприятие звуков на фоне шума, чем в полной тишине.
Синдром вегетативных расстройств обычно сочетается с другими синдромами и всегда наблюдается в периодах обострения СПА. Для него характерны приливы жара или холода, гипергидроз, похолодание дистальных отделов конечностей, ощущение нехватки воздуха, тахикардия, перепады АД, ознобы. Могут отмечаться нарушения сна.
Транзиторные ишемические атаки характеризуют органический СПА. Наиболее типичны временные двигательные и сенсорные расстройства, гомонимная гемианопсия, головокружение с рвотой, не обусловленная головокружением вестибулярная атаксия, диплопия, дизартрия и дисфагия.
Синдром Унтерхарншайдта — кратковременное «отключение» сознания, провоцируемое резким поворотом головы или ее неудобным положением. Длительность может варьировать. После восстановления сознания некоторое время сохраняется слабость в конечностях.
Дроп-атаки — эпизоды транзиторной резкой слабости и обездвиженности всех четырех конечностей с внезапным падением. Возникают при быстром запрокидывании головы. Сознание остается сохранным.
Диагностика синдрома позвоночной артерии
Синдром позвоночной артерии диагностируется неврологом, дополнительно возможно консультирование пациента отоларингологом, офтальмологом, вестибулологом. При осмотре могут выявляться признаки вегетативных нарушений, в неврологическом статусе — неустойчивость в позе Ромберга, легкая симметричная дискоординация при выполнении координаторных проб. Рентгенография позвоночника в шейном отделе проводится с функциональными пробами в 2-х проекциях. Она определяет разнообразную вертебральную патологию: спондилез, остеохондроз, гипермобильность, подвывих суставных отростков, нестабильность, аномалии строения. При необходимости получения более точной информации проводится КТ позвоночника, для оценки состояния спинного мозга и его корешков — МРТ позвоночника.
С целью исследования сосудистых нарушений, сопровождающих СПА, выполняется реоэнцефалография с функциональными пробами. Как правило, она диагностирует снижение кровотока в ВББ, возникающее либо усиливающееся при проведении ротационных проб. В настоящее время РЭГ уступает место более современным исследованиям кровотока — дуплексному сканированию и УЗДГ сосудов головы. Установить характер морфологических изменений церебральных тканей, возникших вследствие ОНМК в органической стадии СПА, позволяет МРТ головного мозга. По показаниям проводится визиометрия, периметрия, офтальмоскопия, аудиометрия, калорическая проба и др. исследования.
Лечение синдрома позвоночной артерии
В случаях, когда синдром позвоночной артерии сопровождается ОНМК, необходима ургентная госпитализация пациента. В остальных случаях выбор режима (стационарный или амбулаторный) зависит от тяжести синдрома. С целью снижения нагрузки на шейный отдел рекомендовано ношение воротника Шанца. Для восстановления должного анатомического расположения структур шейного отдела возможно применение мягкой мануальной терапии, для снятия тонического напряжения мышц шеи — постизометрической релаксации, миофасциального массажа.
Фармакотерапия обычно имеет комбинированный характер. В первую очередь назначают препараты, уменьшающие отек, усугубляющий компрессию ПА. К ним относятся троксорутин и диосмин. С целью восстановления нормального кровотока в ПА используют пентоксифиллин, винпоцетин, нимодипин, циннаризин. Назначение нейропротекторных препаратов (гидролизата головного мозга свиньи, мельдония, этилметилгидроксипиридина, пирацетама, триметазидина) направлено на профилактику нарушений метаболизма мозговых тканей у пациентов с риском развития церебральной ишемии. Подобная терапия особенно актуальна у больных с ТИА, дроп-атаками, синдром Унтерхарншайдта.
Одновременно в зависимости от показаний осуществляется симптоматическая терапия антимигренозными препаратами, спазмолитиками, миорелаксантами, витаминами гр. В, гистаминоподобными лекарственными средствами. Положительный эффект оказывает применение в качестве дополнительных лечебных методик физиотерапии (ультрафонофореза, магнитотерапии, электрофореза, ДДТ), рефлексотерапии, массажа. Вне острой фазы СПА рекомендованы занятия ЛФК для укрепления шейных мышц.
При невозможности устранения этиологического фактора, недостаточной эффективности консервативных мероприятий, угрозе ишемического поражения головного мозга рассматривается вопрос о хирургическом лечении. Возможна хирургическая декомпрессия позвоночной артерии, удаление остеофитов, реконструкция позвоночной артерии, периартериальная симпатэктомия.
Источник
