Гранулематозная болезнь код по мкб 10
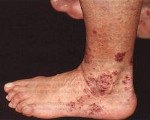
ХГБ — первичный иммунодефицит фагоцитарного звена, характеризующийся наследственным нарушением бактерицидной функции нейтрофилов, в основе которого лежит неспособность последних вырабатывать активные формы кислорода, необходимые для кислород-зависимого киллинга фагоцитированных микроорганизмов.
При хронической гранульоматозной болезни происходит нарушение функции НАДФ-оксидазной системы фагоцитов, которое приводит к незавершенному фагоцитозу с образованием гранульом.
Локализация в хромосоме: Хр 21.1., реже – в хромосоме7qII-23.
Преобладающий тип наследования — Х-сцепленное (80% больных — мужского пола), однако существует также аутосомно-рецессивная форма заболевания.
Клинические проявления: Болезнь обычно начинается в раннем детстве, но изредка ее проявление задерживается к подросткового возраста. Наблюдаются гнойные инфекции кожи, подкожно жировой клетчатки, лимфатических узлов, деструктивные пневмонии, остеомиелиты, абсцессы печени. Характерны рецидивирующие инфекции, обусловленные грамотрицательными и грамположительными микроорганизмами, вырабатывающими каталазу (Staph. aureus, Serratia, Escherichia, Pseudomonas). Вирусные и паразитарные инфекции не свойственны. Наблюдаются различные виды грибковой инфекции из родов Aspergillus, вызывающие пневмонии или диссеминированные инфекции, и Candida, поражающая преимущественно слизистые оболочки и мягкие ткани. Клиническая картина включает задержание физического развития, BCG-ит. Отмечаются также ринит, дерматит, поносы, перианальные абсцессы, стоматит, остеомиелит, абсцессы мозга, нарушения проходимости желудочно-кишечного и мочеполового трактов (образование гранулем) (Табл. 8, 9).
План обследования
Обязательные лабораторные исследования: Число исследований:
| — хемилюминесценция |
| — анализ крови клинический |
| — анализ мочи |
| — бактериологические исследования содержимого из очагов с определением чувствительности к антибиотикам |
| — общий белок и белковые фракции |
| — трансаминазы АсАТ, АлАТ |
| — ГТТП, билирубин и его фракции |
| — С-реактивный белок |
| — RW, ВИЧ |
| — Сывороточные иммуноглобулины А, М, G, Е |
| — Субпопуляции лимфоцитов |
Обязательная инструментальная диагностика:
| — Рентгенография органов грудной клетки |
| — УЗИ органов брюшной полости |
| — ЭКГ |
| — ФВД |
Дополнительные лабораторные исследования:
| — НСТ-тест |
| — Хемотаксис нейтрофилов |
| — Количественное определение внутриклеточной бактерицидности |
Дополнительные инструментальные исследования:
| — Компьютерная томография органов грудной клетки |
| — Компьютерная томография органов брюшной полости |
| — Рентгенография придаточных пазух носа |
Консультации специалистов (по показаниям)
| хирурга; отоларинголога; окулиста; пульмонолога |
При иммунологическом исследованиив НСТ-тесте оказывается нарушение кислород-зависимого метаболизма нейтрофилов. Функция В- и Т-клеток, а также уровень комплемента остаются в пределах нормы (Табл. 9).
Медикаментозная терапия. Больные с ХГБ требуют постоянной (пожизненной) антибактериальной терапии, необходимой даже в период ремиссии инфекционных проявлений. Больным назначают постоянно триметоприм-сульфаметоксазол (септрин, бактрим, ориприм), благодаря его свойству проникать через клеточную мембрану и усиливать бактерицидную активность фагоцитов, либо чередование пероральных антибиотиков широкого спектра действия (цефалоспоринов, полусинтетических пенициллинов, оксихинолонов и др.) в сочетании с антимикотиками. Противогрибковая терапия: при инфекции грибами рода Aspergillus — амфотерицин В (фунгизон) 1мг/кг/сут 6 месяцев; при инфекции грибами рода Candida — итраконазол (орунгал) в возрастной дозировке. При возникновении инфекционных осложнений больные, как правило, нуждаются в парэнтеральной противомикробной терапии, интенсивность которой может достигать многомесячного применения одновременно 2-3 препаратов (при абсцессах легких и внутренних органов). Нередким инфекционным осложнением являются грибковые поражения легких, внутренних органов, в этом случае применяется парентеральная противогрибковая терапия. Местные антисептики (бриллиантовый зеленый, хлоргексидин) — по показаниям.
В примере 5 представлена иммунограмма больной С., 19 лет. Больная с детского возраста часто болеет пневмониями, пиелонефритом, циститом, наблюдается рецидивирующий хронический фурункулез, под кожей туловища и конечностей имеются инфильтраты (гранулемы) размерами 1х1,5 см, оперирована по-поводу абсцесса левой ягодичной области, имеется дисбактериоз III степени. Поставлен диагноз хроническая гранулематозная болезнь, больная регулярно проходит курсы иммуномодулирующей терапии, при обострении инфекционного процесса получает антибиотики широкого спектра действия, противогрибковые препараты. На иммунограмме отмечается нейтрофильный лейкоцитоз, нормальное количество и соотношения T- и B-лимфоцитов, концентрация иммуноглобулинов в пределах нормы, незначительное увеличение уровня IgM, резкое снижение НСТ-теста, включая и его резерв, свидетельствующее о значительном снижении активности фагоцитов.
Пример 5. Пациентка С., 19 лет.
| Показатель | Результат | Норма | |||||||||||
| Гемоглобин | Ж – 115 – 145, М – 132 — 164 г/л | ||||||||||||
| Эритроциты | 3,8 | Ж — 3,7 – 4 ,7, М – 4,0 – 5,1 • 1012 /л | |||||||||||
| Тромбоциты | 150 – 320 • 109 /л | ||||||||||||
| СОЭ | 2 – 15 мм /ч | ||||||||||||
| Лейкоциты | 4 – 9 Г/л | ||||||||||||
| Нейтр. 43 – 71 % 2000-6500 | Пя 1 – 4 % 80-400 | Ся | Эоз. 0,5 – 5% 80-370 | Баз. 0 – 1% 20-80 | Мон. 3 – 9% 90-720 | Лимф. 25 – 37% 1600-3000 | БГЛ 1-5% 80-500 | Плаз. 0 – 1% 20-80 | |||||
| Иммунологические показатели | Результат | Норма (ЕД СИ) | Иммунологические показатели | Результат | Норма (ЕД СИ ) | ||||||||
| Т- лимф CD-3 | % | 50 – 80 | Ig G | 8,0-18,0 гл | |||||||||
| Абс. число | 1000-2200 | ||||||||||||
| Т- хелп CD-4 | % | 33-46 | Ig M | 2,2 | 0,2-2,0 гл | ||||||||
| Абс. число | 309-1571 | ||||||||||||
| Т- цитотокс CD-8 | % | 17-30 | Ig A | 2,8 | 0,3-3,0 гл | ||||||||
| Абс. число | 282-999 | ||||||||||||
| ИРИ | CD4 /CD8 | 1,4 | 1,4-2,0 | ЦИК | 30 – 50 ед. опт. плотн. | ||||||||
| NK-клетки CD-16 | % | 12 – 23 | Поглотительн активность | ФИ | 60 – 80% | ||||||||
| Абс. число | 72-543 | ФЧ | 2,5 | 1,5 – 3,5 | |||||||||
| В-лимф CD-22 | % | 17-31 | НСТ -тест | Сп | До 10% | ||||||||
| Абс. число | 109-532 | Инд | — | ||||||||||
| РБТЛ | Сп. | — | До 10% | рез | ³16% | ||||||||
| Инд. | 50-70% | Комплемент | СН-50 | 30 – 60 гем. ед/мл | |||||||||
Дефицит экспрессии молекул адгезии.
Специфический дефект. Нарушение адгезии и хемотаксиса фагоцитов в результате снижения экспрессии субъединицы (95 kD) беты молекул адгезии LFA-1, Мо-1, р150, 95.
Локализация дефекта в хромосоме: 21q 22.3.
Нарушение экспрессии молекул адгезии может быть как генетически обусловленным, так и приобретенным, в частности связанным с применением таких препаратов, как саліцилати, этанол, адреналин, кортикостероиды. Нарушение экспрессии молекул адгезии может также наблюдаться у больных сахарным диабетом, міотонічну дистрофией, при обширных ожогах, в новорожденных.
Клинико-лабораторні данные: 1) рецидивирующие кожные абсцессы; 2) поражение желудка и кишок; 3) пневмония; 4) целлюлит; 5) лейкоцитоз (15-20 х106 в 1 л); 6) отсутствие гноя; 7) широкий спектр причинных микроорганизмов (Табл. 8, 9).
Лечение: антибактериальное, симптоматическое.
В таблице 4 приведены основные молекули адгезії, нарушение экспрессии которых может быть причиной рецидивирующих инфекционных заболеваний.
Таблица 4. Молекули адгезії на поверхности фагоцитирующих клеток, которые принимают участие в реализации их функций
| Молекули адгезії | Клітки, експресируючі молекули | Функція, в якій беруть участь молекули |
| LFA-1 | нейтрофіли, моноцити, лімфоцити | Прикріплення до ендотеліальних клітин (хемотаксис, адгезія) |
| Мо-1 | Великі гранулярні лімфоцити | Зв’язування з C3bi(CR3) (адгезія, Зв’язування комплементу) |
| Р150,95 | моноцити, нейтрофіли, В-клітини | Зв’язування з C3d(CR2) (Зв’язування комплементу) |
| CR1 | моноцити, нейтрофіли | Зв’язування з C3b(CR1) (Зв’язування комплементу) |
Источник
Рубрика МКБ-10: M31.3
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M30-M36 Системные поражения соединительной ткани / M31 Другие некротизирующие васкулопатии
Определение и общие сведения[править]
Гранулематоз Вегенера — это системное заболевание, проявляющееся некротическим гранулематозным васкулитом. Чаще всего встречается генерализованная форма гранулематоза Вегенера, при которой поражаются верхние дыхательные пути, легкие и почки. Ограниченная форма заболевания наблюдается менее чем у 20% больных и проявляется преимущественным поражением верхних дыхательных путей и легких. Гранулематоз Вегенера может возникнуть в любом возрасте, однако чаще болеют лица 30—50 лет. У мужчин и женщин заболевание встречается с одинаковой частотой.
Это редкое заболевание с распространенностью в пределах 1/42 000 и 1 / 6,400 жителей и годовой заболеваемостью от 2 до 12 случаев на миллион.
Этиология и патогенез[править]
Этиология не известна.
Клинические проявления[править]
При гранулематозе Вегенера возможно поражение любого органа:
1. Органы дыхания. При гранулематозе Вегенера более чем в 90% случаев выявляются признаки поражения верхних дыхательных путей, легких и среднего уха. У 50% больных отмечается синусит, у 36% — ринит, у 19% — кашель, у 12% — кровохарканье, у 10% — плеврит, у 25% — средний отит, у 15% — тугоухость. Верхние дыхательные пути и ухо поражаются у 92%, легкие — у 85% больных.
2. Почки. Гломерулонефрит развивается у 75—80% больных, однако он редко оказывается первым проявлением гранулематоза Вегенера.
3. Другие органы. Поражение опорно-двигательного аппарата выявляют примерно у 70% больных, поражение глаз — у 50%, поражение кожи (в виде геморрагической сыпи, изъязвления и узлов) — у 40—50%. У 50% больных заболевание сопровождается лихорадкой, у 5—15% — перикардитом, поражением ЦНС, множественной мононейропатией.
Гранулематоз Вегенера: Диагностика[править]
Лабораторные и инструментальные исследования
1. Антитела к цитоплазме нейтрофилов. Сыворотка больных гранулематозом Вегенера в 88—95% случаев содержит антитела к антигену, диффузно распределенному в цитоплазме нейтрофилов. Это высокоспецифичный лабораторный признак гранулематоза Вегенера. Титр этих антител повышается за несколько недель или месяцев до обострения заболевания и снижается при достижении ремиссии. У некоторых больных выявляются антитела, которые связываются с околоядерным антигеном цитоплазмы нейтрофилов. Однако эти антитела менее специфичны и определяются и при других васкулитах.
2. Исследования крови и мочи. Характерны анемия, лейкоцитоз, повышение СОЭ (в среднем до 70 мм/ч) и уровня иммуноглобулинов, особенно IgA и IgE. Изредка отмечаются эозинофилия и криоглобулинемия, обнаруживаются антинуклеарные антитела. Содержание компонентов комплемента обычно в норме или слегка повышено. Повышается уровень креатинина и АМК. При исследовании мочи выявляются протеинурия, гематурия, увеличение объема осадка.
3. Рентгенография и КТ грудной клетки и придаточных пазух носа. Изменения на рентгенограммах грудной клетки обычно непостоянные, их обнаруживают у 85% больных. Типичны множественные очаговые тени и ограниченные затемнения разных размеров, у половины больных — с просветлением в центре. У 85% больных при рентгенографии и КТ выявляются признаки поражения придаточных пазух носа.
Иммунологические исследования
Мишенью для антител к диффузно распределенному антигену цитоплазмы нейтрофилов служит миелобластин (протеаза-3) — фермент, содержащийся в азурофильных гранулах. Инкубация с этими антителами in vitro приводит к активации и дегрануляции нейтрофилов, продукции ими свободных радикалов, стимуляции хемотаксиса. Нейтрофилы при этом приобретают способность повреждать эндотелиальные клетки. В присутствии фактора некроза опухолей действие антител на нейтрофилы усиливается. Антитела к цитоплазме нейтрофилов играют важную роль в патогенезе гранулематоза Вегенера, о чем свидетельствуют 1) высокая специфичность этих антител, 2) четкая зависимость между тяжестью заболевания и титром антител в сыворотке, 3) способность этих антител активировать нейтрофилы.
Гистологическое исследование
1. Легкие. У 84% больных в ткани легкого выявляются некротические гранулемы, у 94% — васкулит, у 59% — инфильтрация нейтрофилами, лимфоцитами, плазматическим клетками, макрофагами и эозинофилами.
2. Почки. При биопсии почки у 80% больных обнаруживается сегментарный гломерулонефрит и некротический васкулит. При электронной микроскопии выявляется грубозернистое субэпителиальное отложение комплемента и иммунных комплексов, в состав которых входят IgG.
Диагностика
1. Определение антител к цитоплазме нейтрофилов — основной метод диагностики гранулематоза Вегенера. Чувствительность метода составляет 90%, специфичность — более 95%. Гранулематоз Вегенера следует подозревать при сочетании следующих признаков: 1) некротический гранулематозный васкулит дыхательных путей, 2) сегментарный гломерулонефрит, 3) генерализованный васкулит мелких сосудов. Диагноз подтверждается при биопсии верхних дыхательных путей, легких или почек (в зависимости от клинической картины).
2. Биопсия
а. Биопсия легкого. Поражение легких наблюдается почти у всех больных как генерализованной, так и ограниченной формами гранулематоза Вегенера. Обычно проводят торакоскопическую или открытую биопсию легкого, поскольку при трансбронхиальной биопсии редко удается получить необходимое количество материала для исследования.
б. Биопсия почки — метод выбора при диагностике генерализованной формы заболевания. Хотя сегментарный гломерулонефрит не патогномоничен для гранулематоза Вегенера, в сочетании с поражением органов дыхания и повышением титра антител к цитоплазме нейтрофилов он служит важным диагностическим признаком.
в. Биопсия носоглотки. Несмотря на то что жалобы больных чаще всего связаны с поражением верхних дыхательных путей, характерная морфологическая картина при биопсии носоглотки обнаруживается лишь у 25% больных. Отрицательные результаты биопсии можно объяснить тем, что из носоглотки трудно получить достаточное для исследования количество ткани.
Дифференциальный диагноз[править]
Исключают другие заболевания, протекающие с васкулитом, гранулемами или гломерулонефритом, — узелковый периартериит, аллергические васкулиты, срединную гранулему лица, лимфоматоидный гранулематоз, коллагенозы, синдром Гудпасчера, злокачественные новообразования, инфекции, сопровождающиеся гранулематозным воспалением. Возможность определения антител к цитоплазме нейтрофилов значительно облегчает диагностику гранулематоза Вегенера.
Гранулематоз Вегенера: Лечение[править]
1. Иммуносупрессивная терапия — метод выбора как при генерализованном, так, почти во всех случаях, и при ограниченном гранулематозе Вегенера. Назначают циклофосфамид, 2 мг/кг/сут внутрь, в сочетании с преднизоном, 1—2 мг/кг/сут внутрь.
а. Циклофосфамид в более высокой дозе — 3—5 мг/кг/сут внутрь — назначают при молниеносном течении заболевания и неэффективности лечения препаратом в обычных дозах. По достижении ремиссии препарат назначают в поддерживающей дозе, 2 мг/кг/сут в течение по крайней мере 1 года, после чего постепенно снижают ее на 25 мг каждые 2—3 мес. Лечение циклофосфамидом проводят под контролем абсолютного числа нейтрофилов, которое не должно быть ниже 1500 мкл–1. По данным эпидемиологических исследований, циклофосфамид в 2,4 раза повышает риск злокачественных новообразований, особенно рака мочевого пузыря (в 33 раза) и лимфом (в 11 раз).
б. Кортикостероиды. Применяют преднизон, 1 мг/кг/сут внутрь в течение 1 мес, затем 60 мг внутрь через день в течение 2—3 мес. В зависимости от состояния дозу препарата постепенно снижают вплоть до полной отмены. Общая продолжительность лечения обычно составляет около 12 мес. Риск инфекционных осложнений особенно велик при ежедневном приеме преднизона, после перехода на прием препарата через день он снижается более чем на 50%. При молниеносном течении заболевания кортикостероиды в течение нескольких суток назначают в/в. Обычно применяют метилпреднизолон, до 15 мг/кг/сут.
2. Другие схемы лечения. Некоторые авторы при ограниченной форме гранулематоза Вегенера предпочитают назначать только кортикостероиды. Однако эффективность этой схемы лечения у разных больных неодинакова. Известно несколько случаев успешного лечения ТМП/СМК, однако в исследовании, проведенном Национальным институтом здоровья США, препарат был эффективен лишь у 1 из 9 больных. В исследовании, проведенном тем же институтом, показано, что при гранулематозе Вегенера у 14 из 18 больных был эффективен метотрексат в низких дозах. Однако поскольку длительность наблюдения в этом исследовании пока невелика, в настоящее время при гранулематозе Вегенера рекомендуется иммуносупрессивная терапия с применением циклофосфамида и кортикостероидов.
Биотерапия (ритуксимаб, анти-ФНО альфа, абатацепт и т.д. ) в настоящее время изучаются с многообещающими результатами.
Профилактика[править]
Прочее[править]
Прогноз
1. В отсутствие лечения прогноз крайне неблагоприятный, средняя продолжительность жизни после постановки диагноза составляет 5 мес, 93% больных умирают в течение 2 лет. При ограниченной форме заболевания прогноз несколько лучше, есть сообщения о самопроизвольных ремиссиях, однако прогрессирующее поражение легких в большинстве случаев достаточно быстро приводит больных к смерти.
2. Иммуносупрессивная терапия вызывает улучшение более чем у 90% и полную ремиссию — у 75% больных. Медиана продолжительности ремиссии составляет 12 мес, затем примерно у половины больных возникает обострение. У 13% больных, несмотря на лечение, болезнь прогрессирует, у 40—50% больных из-за иммунодефицита возникают тяжелые инфекционные осложнения.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Hoffman G. S. et al. Wegener granulomatosis: An analysis of 158 patients. Ann. Intern. Med. 116:488, 1992.
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Возможные осложнения
Названия
Название: Гранулематоз Вегенера.

Гранулематоз Вегенера
Описание
Гранулематоз Вегенера. Системный некротический васкулит мелких вен и артерий с образованием гранулем в сосудистых стенках и окружающих тканях дыхательных путей, почек и тд органов. Гранулематоз Вегенера характеризуется язвенно-некротическим ринитом, изменениями гортани, придаточных пазух, инфильтрацией легочной ткани с распадом, быстропрогрессирующим гломерулонефритом, полиморфными высыпаниями на коже, полиартралгиями. Диагностика основана на оценке клинико-лабораторных, рентгенологических данных, результатов биопсии. При гранулематозе Вегенера показана гормональная и цитостатическая терапия; прогноз развития заболевания при генерализованной форме неблагоприятный.
Дополнительные факты
Заболеваемость гранулематозом Вегенера одинаково распространена среди мужчин и среди женщин в возрастной группе около 40 лет.
Классификация
С учетом распространенности патологических изменений гранулематоз Вегенера может протекать в локализованной либо генерализованной форме.
В развитии гранулематоза Вегенера выделяются 4 прогрессирующие стадии. Первая стадия гранулематозно-некротического васкулита, или риногенный гранулематоз, протекает с клиникой гнойно-некротического или язвенно-некротического риносинусита, ларингита, назофарингита, деструктивными изменениями костно-хрящевого остова носовой перегородки и глазницы. На следующей стадии (легочной) в патологический процесс вовлекается паренхима легких. При третьей стадии развиваются генерализованные поражения с заинтересованностью нижних дыхательных путей, ЖКТ, сердечно-сосудистой системы, почек. Последняя, терминальная стадия гранулематоза Вегенера характеризуется легочно-сердечной либо почечной недостаточностью, приводящей к гибели пациента в ближайший год от начала ее развития.
Симптомы
Общая симптоматика гранулематоза Вегенера включает лихорадку, ознобы, повышенное потоотделение, слабость, потерю массы тела, миалгии, артралгии, артриты. Ведущим проявлением заболевания, встречающимся у 90% пациентов, служит поражение верхних отделов дыхательных путей. Для клиники гранулематоза Вегенера типично упорное течение ринита, гнойно-геморрагическое отделяемое из носа, изъязвление слизистых оболочек вплоть до перфорации носовой перегородки, седловидная деформация носа. Гранулематозно-некротические изменения развиваются также в полости рта, гортани, трахее, слуховых ходах, придаточных пазухах носа.
У 75% пациентов с гранулематозом Вегенера определяются инфильтративные изменения в легочной ткани, деструктивные полости в легких, кашель с кровохарканьем, свидетельствующий о развитии плеврита плевральный выпот. Вовлечение почек проявляется развитием гломерулонефрита с явлениями гематурии, протеинурии, нарушений выделительной функции. Стремительно прогрессирующее течение гломерулонефрита при гранулематозе Вегенера приводит к острой почечной недостаточности. Изменения со стороны кожи проявляются геморрагической сыпью с последующей некротизацией элементов.
Поражение органов зрения включает развитие эписклерита (воспаления поверхностных тканей склеры), образование орбитальных гранулем, экзофтальм, ишемию зрительного нерва с ухудшением функции зрения вплоть до ее полной утраты. При гранулематозе Вегенера поражаются нервная система, коронарные артерии, миокард.
Заложенность носа. Кашель. Кровохарканье. Лейкоцитоз. Лимфоцитопения. Моноцитоз. Нарушение терморегуляции. Нейтрофилез. Ночная потливость у женщин. Озноб. Тромбоцитоз. Увеличение СОЭ.
Диагностика
Комплекс диагностических процедур при гранулематоза Вегенера включает консультацию ревматолога, лабораторные анализы, диагностические операции, рентгенологические исследования. Клиническое исследование крови обнаруживает нормохромную анемию, ускорение СОЭ, тромбоцитоз, общий анализ мочи – протеинурию, микрогематурию. При биохимическом анализе крови определяется повышение γ-глобулина, креатинина (при почечном синдроме), мочевины, фибрина, серомукоида, гаптоглобина. Иммунологическими маркерами гранулематоза Вегенера служат антигены класса HLA: DQW7, DR2, B7, B8; наличие антинейтрофильных антител, снижение уровня комплемента.
При рентгенографии легких в их ткани определяются инфильтраты, полости распада, плевральный экссудат. Проводят бронхоскопию с биопсией слизистых верхних дыхательных путей. При исследовании биоптатов выявляются морфологические признаки гранулематозно-некротизирующего васкулита.
Лечение
При ограниченной и генерализованной форме гранулематоза Вегенера назначается иммуносупрессивная терапия циклофосфамидом в комбинации с преднизономом. Быстро прогрессирующее течение альвеолита или гломерулонефрита служит показанием к проведению комбинированной пульс-терапии высокими дозами метилпреднизолона и циклофосфамида. При переходе течения гранулематоза Вегенера в стадию ремиссии дозы циклофосфамида и преднизолона постепенно снижают; на длительный (до 2-х лет) срок назначают метотрексат.
Генерализация процесса при гранулематозе Вегенера (кровохарканье, гломерулонефрит, наличие антител к нейтрофильным лейкоцитам) требует проведения экстракорпоральной гемокоррекции — криоафереза, плазмафереза, каскадной фильтрации плазмы, экстракорпоральной фармакотерапии. При лечении рецидивирующего гранулематоза Вегенера эффективно проведение внутривенной иммуноглобулиновой терапии. С целью продления ремиссии может проводиться терапия ритуксимабом. Стенозирующие изменения гортани при гранулематозе Вегенера требуют наложения трахеостомы и реанастомоза.
Прогноз
Течение и прогрессирование гранулематоза Вегенера может приводить к деструкции лицевых костей, глухоте вследствие стойкого отита, развитию некротических гранулем в легочной ткани, кровохарканью, трофическим и гангренозным изменениям стопы, почечной недостаточности, вторичным инфекциям на фоне приема иммуносупрессоров. При отсутствии терапии прогноз течения гранулематоза Вегенера неблагоприятный: 93% пациентов погибает в период от 5 месяцев до 2-х лет.
Возможные осложнения
Локальная форма гранулематоза Вегенера протекает более доброкачественно. Проведение иммуносупрессивной терапии способствует улучшению состояния у 90 и стойкой ремиссии у 75% пациентов. Период ремиссии в среднем продолжается около года, после чего у 50% пациентов наступает новое обострение. Прогрессирующее течение ограниченного гранулематоза Вегенера, несмотря на иммуносупрессивную терапию, отмечается у 13% заболевших. Мероприятий по профилактике гранулематоза Вегенера не разработано.
Источник
