Госпитальная пневмония код мкб

Казахмедов Д. · 13 ноября 2018
12,1 K
Врач-терапевт, опыт амбулаторного приёма пациентов 2,5 года. Закончила РНИМУ им… · health.yandex.ru
Как правило, диагноз «внебольничная пневмония» имеет код по МКБ-10 J18 (пневмония без уточненного возбудителя) или J18.9 (пневмония неуточненная). Если установлен конкретный возбудитель заболевания, код по МКБ другой.
Стоит отметить, что решение о том, где именно должно проходить лечение пациента зависит от тяжести течения заболевания. Существует специальная шкала CURB-65 для оценки тяжести этого заболевания. Оценивая состояние больного по этой шкале врач учитывает:
- есть ли нарушение сознания
- уровень азота мочевины в анализе крови
- число дыхательных движений в минуту
- артериальное давление
- возраст пациента
Оценивая данную шкалу врач принимает решение есть ли необходимость лечения данного пациента в условиях стационара. При суммарном риске в 1 балл (только один из перечисленных критериев присутствует) лечение проводится амбулаторно («на дому»), то есть пациенту рекомендуется лечение, а он самостоятельно принимает «дома» эти препараты. Важно отметить, что в таком случае необходимы контрольные визиты врача и рентгенологическое исследование для оценки эффективности назначенного лечения.
Если же риск составляет 2 и более баллов, то необходима госпитализация пациента. Как правило, лечение может проходить в условиях инфекционного стационара.
Что такое острый вагинит (МКБ N76.0), и опасен ли он?
Инфекционист, кандидат медицинских наук. Веду прием пациентов в ID Clinic…
Здравствуйте!
Острый вагинит — воспалительный процесс во влагалище, возникшее недавно и характеризуется воспалительным процессом.
Учитывая назначенные Вам препараты, имеется нарушение миркофлоры слизистой влагалище. При острых процессах это достаточно легко и быстро исправить при выполнении всех рекомендаций гинеколога.
КТ показала, что у отца двусторонняя пневмония средней степени, отправлен домой. Как попасть в стационар?
Добрый день!
К сожалению Вы не указали, установлены ли у отца по КТ признаки коронавирусной инфекции, но надеюсь мой комментарий в чем-то будет полезен читателям.
Расскажу Вам, как я два дня назад добился направления человека в стационар с подтвержденной «короной» на примере Московской области.
В первую очередь я руководствовался:
- временными методическими рекомендациями профилактики, диагностики и лечения новой коронавирусной инфекции версии 5 от 08.04.2020;
- Распоряжением Министерства здравоохранения Московской области
- от 17 апреля 2020 г. N 34-Р
- «Об утверждении алгоритма действий врача при поступлении в стационар пациента с подозрением на внебольничную пневмонию, коронавирусную инфекцию (COVID-19), с подтвержденной внебольничной пневмонией, коронавирусной инфекцией (COVID-19), а также при выписке из стационара таких пациентов для продолжения лечения в амбулаторных условиях (на дому)»
Обстоятельства.
У человека положительный тест на коронавирус+КТ с двухсторонней пневмонией, предположительно вызванной коронавирусом (примерное описание диагноза).
Согласно вышеуказанному Распоряжению врач принимает решение о госпитализации пациента в стационар при совокупности двух и более признаков:
— температура тела более 38,5 °С;
— ЧДД 30 и более движений в минуту;
— насыщение крови кислородом по данным пульсоксиметрии (SpO2) менее 93%.
— легком течении заболевания в случае, если возраст пациента старше 65 лет или имеются симптомы острых респираторных вирусных инфекций в сочетании с хронической сердечной недостаточностью, сахарным диабетом, заболеванием дыхательной системы (бронхиальная астма, хроническая обструктивная болезнь легких), беременностью;
— совместном проживании с лицами, относящимися к группам риска (лица в возрасте старше 65 лет, а также лица, страдающие хроническими заболеваниями бронхолегочной, сердечно-сосудистой и эндокринной систем, беременных женщин) и невозможности их отселения независимо от тяжести течения заболевания у пациента;
— беременности.
При отсутствии медицинских показаний для госпитализации, удовлетворительном состоянии пациента, в том числе, если температура тела менее 38,5 °С, ЧДД менее 30 движений в минуту, насыщение крови кислородом по данным пульсоксиметрии (SpO2) более 93% и др.) врач принимает решение о возможности дальнейшего оказания медицинской помощи пациенту в амбулаторных условиях (на дому).
Мой алгоритм действий.
- Звонки по всем доступным горячим линиям по вопросам коронавируса дополнительной информации мне не добавили.
- Два вызова скорой помощи по номерам 103 и 112, диспетчеры которых передали информацию о выявленном случае в поликлинику по месту жительства.
- Пришел врач из поликлиники. Собрал клинические показатели и убедился в наличии положительного теста. При этом, никаких изменений в легких он не услышал, выписав два антибиотика — ушел.
- Поскольку мне, как обывателю было известно из открытых источников, а также из методических рекомендаций, что воспаление не всегда прослушивается в легких, то было принято решение о вызове платной скорой помощи с целью довоза заболевшего на КТ. Они все это быстро решают.
Самойтоятельно ехать нельзя, поскольку у человека установлена «корона» и на него распространяется карантин.
- КТ показало двухстороннее воспаление легких, предположительно вызванного коронавирусом + изменения по типу «матового стекла». Опять же все, как по методичке.
- По приезду после КТ была снова вызвана скорая помощь и осведомлена о положительном анализе и КТ с двухторонним воспалением легких. Диспетчер опять передал сообщение в поликлинику по месту жительства.
- Через 20 минут пришла другой врач из поликлиники с направлением на госпитализацию и пояснила, что времени у нее нет и вызывайте скорую сами.
- Опять вызвали скорую помощь, которая снова перевела звонок на врача, который в свою очередь пояснил, что состояние заболевшего даже при наличии направления на госпитализацию требует амбулаторного лечения.
- На следующее утро позвонила врач из поликлиники и была очень удивлена, что заболевший находится еще дома, а не в стационаре.
- Через 30 минут после звонка врача из поликлиники приехала скорая помощь и забрала заболевшего.
При этом, хочется обратить внимание, что согласно вышеуказанному Распоряжению, если скорая забрала больного, то это не гарантирует его нахождение в стационаре и решается врачем в приемном отделении. Т.е. могут отвезти обратно домой — лечиться.
- Уже в стационаре было наначено иное лечение в соответствии рекомендациями, нежеле назначил врач, приходивший из поликлиники.
Вызов платной скорой помощи, также не гарантирует попадание в стационар, поскольку решение принимается в приемном отделении.
Таким образом:
- В методических рекомендациях и принятых актах Министерства здравоохранения субъектов РФ регламентированы все действия, как врачей поликлиник, скорых, стационаров.
- Установлены четкие критерии, при которых положена госпитализация. Если состояние человека не соответствует данным критериям, то в стационар не везут.
- Разграничена тяжесть состояния заболевших «короной»: легкая, средняя, тяжелая, особо тяжелая.
- Выработаны схемы действий и лечений заболевших с разной степенью тяжести.
Что еще важно.
В описываемом мной случае ключевым фактором попадания в стационар явилось КТ, поскольку если бы его не было, то двухстороннюю пневмонию не установили, а также желание второго врача из поликлиники перестраховаться и отправить человека в стационар. Как она вызывала скорую помощь, что говорила, мне неизвестно.
В связи с чем этому доктору нужно сказать большое спасибо.
Решение о КТ было принято самостоятельно.
Что дальше?
Я конечно анализировал свои дальнейшие действия в помощи человеку, если бы его не направили в стационар. Какие правовые инструменты я стал бы применять?
Уверенности мне добавляло наличие письменного направления на госпитализацию в стационар и оно являлось бы основным доводом моих жалоб абсолютно во все инстанции, которые по моему мнению могут быстро среагировать на проблему.
Есть у меня еще в голове «лайфхаки», но о них я писать не могу здесь)
Поэтому, если Вы столкнулись с проблемой, то можете мне позвонить (номер есть в описании аккаунта) и мы поищем вместе решение.
Если читатели сталкивались с такой проблемой, то может они тоже поделятся своими коментариями под Вашим вопросом.
Прочитать ещё 3 ответа
Какое питание предназначено взрослым при пневмонии?
Врач-терапевт, опыт амбулаторного приёма пациентов 2,5 года. Закончила РНИМУ им… · health.yandex.ru
Питание при пневмонии должно быть в первую очередь полноценным — необходимо избегать длительных периодов голодания, в рацион должны входить продукты достаточной для Вас калорийности, в составе иметь белки, жиры и углеводы.
Стоит отметить, что необходимо получать достаточное количетсво белков, так как они являются «строительным материальом» для антител — особых частиц, которые «борются» с возбудителем пневмонии. Мясо, молочные продукты и яйца — продукты наиболее богатые белками.
Калорийность пищи расчитывается индивидуально и учитывает параметры роста, веса и пола человека. В среднем она составляет 2500-3000 ккал в сутки. Лучше исключить из рациона «тяжелую» пищу — жареные,жирные, острые блюда.
Во время пневмонии очень важно пить достаточное количество жидкости — 30-40 мл на 1 кг массы тела в сутки. Это необходимо для снижения явлений интоксикации (головная боль, ломота в теле, повышение температуры тела и т.д)
Прочитать ещё 1 ответ
Источник
Пневмония — воспаление альвеол легких, как правило, развивается в результате инфекции. Болезнь начинается с воспаления отдельных альвеол, они заполняются белыми кровяными клетками и жидкостью. В результате затрудняется газообмен в легких. Обычно поражено только одно легкое, но в тяжелых случаях возможна двусторонняя пневмония.
Воспаление легких может распространяться из альвеол в плевру (двуслойную мембрану, которая отделяет легкие от стенки), вызывая плеврит. Между двумя листками плевры начинается скопление жидкости, которая сдавливает легкие и затрудняет дыхание. Патогенные микроорганизмы, вызывающие воспаление, могут попасть в кровеносную систему, что приводит к опасному для жизни заражению крови. У ослабленных людей из группы риска — младенцев, стариков и людей с иммунодефицитом — воспаление может настолько обширно поражать легкие, что возможно развитие дыхательной недостаточности, являющейся потенциально летальным состоянием.
Причины возникновения
В основном, причина развития заболевания у взрослых пациентов — бактериальная инфекция, как правило, бактерии вида Streptococcus pneumoniae. Эта форма пневмонии часто бывает осложнением после вирусной инфекции верхних дыхательных путей. Причиной заболевания также могут быть вирусы гриппа, ветряной оспы, Haemophilus influenzae и Mycoplasma pneumoniae.
Бактерии Legionella pneumophila (присутствуют в системах кондиционирования воздуха) вызывают т.н. болезнь легионеров, которая может сопровождаться поражением печени и почек.
Пациентов больниц, находящихся там в связи с другими заболеваниями, в основном детей и стариков, часто поражает бактериальная пневмония, вызванная Staphylococcus aureus, а также бактериями Klebsiella и Pseudomonas.
В некоторых случаях пневмонию вызывают другие микроорганизмы, такие как грибы и простейшие. Эти инфекции обычно встречаются редко и легко протекают у людей в нормальной физической форме, но они распространены и практически летальны у пациентов с иммунодефицитом. Например, Рneumocystis carinii может жить в здоровых легких, не вызывая болезни, но у больных СПИДом эти микробы приводят к тяжелой пневмонии.
Существует редкая форма заболевания, которую называют аспирационная пневмония. Ее причиной является попадание рвотных масс в дыхательные пути. Наблюдается у людей с отсутствующим кашлевым рефлексом, который развивается при сильном опьянении, передозировке наркотиков или травме головы.
Факторы риска
Факторами риска являются курение, алкоголизм и плохое питание. Пол, генетика значения не имеют. В группу риска входят грудные дети, старики, пациенты с тяжелыми и хроническими болезнями, такими как сахарный диабет, а также с иммунодефицитом вследствие тяжелых заболеваний, таких как СПИД. Нарушение иммунной системы также происходит при лечении иммуносупрессантами и проведении химиотерапии.
Некоторые формы пневмонии стало очень трудно лечить из-за повышенной резистентности бактерий, вызывающих болезнь, к большинству антибиотиков.
Симптомы
У бактериальной пневмонии обычно быстрое начало, а тяжелые симптомы появляются в течение нескольких часов. Характерны следующие симптомы:
- кашель с коричневой или кровянистой мокротой;
- боль в груди, которая усиливается во время вдоха;
- одышка в спокойном состоянии;
- высокая температура, бред и спутанность сознания.
Небактериальная форма заболевания не дает таких специфических симптомов, и ее проявления развиваются постепенно. Больной может чувствовать общее недомогание в течение нескольких дней, затем повышается температура и пропадает аппетит. Единственными респираторными симптомами могут быть только кашель и одышка.
У маленьких детей и стариков симптомы любой формы пневмонии менее выражены. У грудных детей вначале появляется рвота и повышается температура, которая может вызвать спутанность сознания. У стариков респираторные симптомы не проявляются, но возможна сильная спутанность сознания.
Диагностика
Если врач предполагает пневмонию, то диагноз следует подтвердить флюорографией, которая покажет степень инфекционного поражения легких. Для идентификации патогенного микроорганизма собирают и исследуют образцы мокроты. В целях уточнения диагноза также делают анализы крови.
Лечение
Если пациент находится в хорошем физическом состоянии и у него только легкая пневмония, возможно лечение в домашних условиях. Для того чтобы сбить температуру и снять боль в груди, применяют анальгетики. Если причиной заболевания является бактериальная инфекция, врачи назначают антибиотики. При грибковой инфекции, вызывающей пневмонию, выписывают противогрибковые лекарства. В случае легкой вирусной формы заболевания не проводят никакой специфической терапии.
Лечение в стационаре необходимо больным тяжелой бактериальной и грибковой пневмонией, а также грудным детям, старикам и людям с иммунодефицитом. Во всех этих случаях медикаментозная терапия остается той же, что и в случае амбулаторного лечения. Тяжелую пневмонию, обусловленную вирусом простого герпеса человека, того же патогенного микроорганизма, который вызывает и ветряную ослу, можно лечить пероральным или внутривенным введением ацикловира.
Если в крови низок уровень кислорода или началась сильная одышка, проводят кислородное лечение через лицевую маску. В редких случаях требуется подключение к аппарату искусственного дыхания в палате интенсивной терапии. Пока пациент находится в больнице, возможно регулярное проведение физиотерапии грудной клетки, чтобы разжижать мокроту и облегчать ее отхаркивание.
Молодые люди в хорошем физическом состоянии обычно полностью выздоравливают от любой формы пневмонии за 2–3 недели, причем без необратимого поражения легочной ткани. Улучшение состояния при бактериальной пневмонии начинается уже в первые часы после начала лечения антибиотиками. Однако некоторые тяжелые формы пневмонии, такие как болезнь легионеров, могут быть летальными, особенно у людей с ослабленной иммунной системой.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Внутрибольничная пневмония.
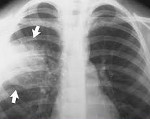
Внутрибольничная пневмония
Описание
Внутрибольничная пневмония. Легочная инфекция, развившаяся спустя двое и более суток после поступления больного в стационар, при отсутствии признаков заболевания на момент госпитализации. Проявления внутрибольничной пневмонии аналогичны таковым при других формах воспаления легких: лихорадка, кашель с мокротой, тахипноэ, лейкоцитоз, инфильтративные изменения в легких , однако могут быть слабо выраженными, стертыми. Диагноз основывается на клинических, физикальных, рентгенологических и лабораторных критериях. Лечение внутрибольничной пневмонии включает адекватную антибиотикотерапию, санацию дыхательных путей (лаваж, ингаляции, физиометоды), инфузионную терапию.
Дополнительные факты
Внутрибольничная (нозокомиальная, госпитальная) пневмония – приобретенная в стационаре инфекция нижних дыхательных путей, признаки которой развиваются не ранее 48 часов после поступления больного в лечебное учреждение. Нозокомиальная пневмония входит в тройку самых распространенных внутрибольничных инфекций, уступая по распространенности лишь раневым инфекциям и инфекциям мочевыводящих путей. Внутрибольничная пневмония развивается у 0,5-1% больных, проходящих лечение в стационарах, а у пациентов отделений реанимации и интенсивной терапии встречается в 5-10 раз чаще. Летальность при внутрибольничной пневмонии чрезвычайно высока – от 10-20% до 70-80% (в зависимости от вида возбудителя и тяжести фонового состояния пациента).

Внутрибольничная пневмония
Классификация
По срокам возникновения госпитальная инфекция подразделяется на раннюю и позднюю. Ранней считается внутрибольничная пневмония, возникшая в первые 5 суток после поступления в стационар. Как правило, она вызывается возбудителями, присутствовавшими в организме пациента еще до госпитализации (St аureus, St pneumoniae, H. Influenzae и тд представителями микрофлоры верхних дыхательных путей). Обычно эти возбудители проявляют чувствительность к традиционным антибиотикам, а сама пневмония протекает более благоприятно.
Поздняя внутрибольничная пневмония манифестирует через 5 и более дней стационарного лечения. Ее развитие обусловлено собственно госпитальными штаммами (метициллинрезистентным St аureus, Acinetobacter spp , P. Аeruginosa, Enterobacteriaceae и тд ), проявляющими высоковирулентные свойства и полирезистентность к противомикробным препаратам. Течение и прогноз поздней внутрибольничной пневмонии весьма серьезны.
С учетом причинных факторов выделяют 3 формы нозокомиальной инфекции дыхательных путей: вентилятор-ассоциированную, послеоперационную и аспирационную пневмонию. При этом довольно часто различные формы наслаиваются друг на друга, еще в большей степени утяжеляя течение внутрибольничной пневмонии и увеличивая риск летального исхода.
Причины
Основная роль в этиологии внутрибольничной пневмонии принадлежит грамотрицательной флоре (синегнойной палочке, клебсиелле, кишечной палочке, протею, серрациям и тд ) – эти бактерии обнаруживаются в секрете дыхательных путей в 50-70% случаев. У 15-30% пациентов ведущим возбудителем выступает метициллинрезистентный золотистый стафилококк. За счет различных приспособительных механизмов названные бактерии вырабатывают устойчивость к большинству известных антибактериальных средств. Анаэробы (бактериоды, фузобактерии и тд ) являются этиологическими агентами 10-30% внутрибольничных пневмоний. Примерно у 4% пациентов развивается легионеллезная пневмония – как правило, она протекает по типу массовых вспышек в стационарах, причиной которых служит контаминация легионеллами систем кондиционирования и водоснабжения.
Значительно реже, чем бактериальные пневмонии, диагностируются нозокомиальные инфекции нижних дыхательных путей, вызванные вирусами. Среди возбудителей внутрибольничных вирусных пневмоний ведущая роль принадлежит вирусам гриппа А и В, РС-вирусу, у больных с ослабленным иммунитетом – цитомегаловирусу.
Общими факторами риска инфекционных осложнений со стороны дыхательных путей служат длительная госпитализация, гипокинезия, бесконтрольная антибиотикотерапия, пожилой и старческий возраст. Существенное значение имеет тяжесть состояния больного, обусловленная сопутствующими ХНЗЛ, послеоперационным периодом, травмами, кровопотерей, шоком, иммуносупрессией, комой и пр. Способствовать колонизации нижних дыхательных путей микробной флорой могут медицинские манипуляции: эндотрахеальная интубация и реинтубация, трахеостомия, бронхоскопия, бронхография и пр. Основными путями попадания патогенной микрофлоры в дыхательные пути служат аспирация секрета ротоносоглотки или содержимого желудка, гематогенное распространение инфекции из отдаленных очагов.
Вентилятор-ассоциированная пневмония возникает у больных, находящихся на ИВЛ; при этом каждый день, проведенный на аппаратном дыхании, увеличивает риск развития внутрибольничной пневмонии на 1%. Послеоперационная, или застойная пневмония, развивается у обездвиженных больных, перенесших тяжелые оперативные вмешательства, главным образом, на грудной и брюшной полости. В этом случае фоном для развития легочной инфекции служит нарушение дренажной функции бронхов и гиповентиляция. Аспирационный механизм возникновения внутрибольничной пневмонии характерен для больных с цереброваскулярными расстройствами, у которых отмечаются нарушения кашлевого и глотательного рефлексов. В этом случае патогенное действие оказывают не только инфекционные агенты, но и агрессивный характер желудочного аспирата.
Симптомы
Особенностью течения внутрибольничной пневмонии является стертость симптомов, из-за чего распознавание легочной инфекции бывает затруднительным. В первую очередь, это объясняется общей тяжестью состояния больных, связанной с основным заболеванием, хирургическим вмешательством, пожилым возрастом, коматозным состоянием.
Боль в груди слева. Боль в грудной клетке. Влажный кашель. Высокая температура тела. Кашель. Лейкоцитоз. Ломота в теле. Мокрота. Одышка.
Диагностика
Полное диагностическое обследование при подозрении на внутрибольничную пневмонию строится на сочетании клинических, физикальных, инструментальных (рентгенография легких, КТ грудной клетки), лабораторных методов (ОАК, биохимический и газовый состав крови, бакпосев мокроты).
Для выставления соответствующего диагноза пульмонологи руководствуются рекомендуемыми критериями, включающими в себя: лихорадку выше 38,3°С, усиление бронхиальной секреции, гнойный характер мокроты или бронхиального секрета, кашель, тахипноэ, бронхиальное дыхание, влажные хрипы, инспираторную крепитацию. Факт внутрибольничной пневмонии подтверждается рентгенологическими признаками (появлением свежих инфильтратов в легочной ткани) и лабораторными данными (лейкоцитозом 12,0х109/л, палочкоядерным сдвигом 10%, артериальной гипоксемией Ра02.
С целью верификации вероятных возбудителей внутрибольничной пневмонии и определения антибиотикочувствительности производится микробиологическое исследование секрета трахеобронхиального дерева. Для этого используются не только образцы свободно откашливаемой мокроты, но и трахеальный аспират, промывные воды бронхов. Наряду с культуральным выделение возбудителя, широко применяется ПЦР-исследование.
Лечение
Сложность лечения внутрибольничной пневмонии заключается в полирезистентности возбудителей к противомикробным препаратам и тяжести общего состояния больных. Практически во всех случаях первоначальная антибиотикотерапия является эмпирической, т. Е. Начинается еще до микробиологической идентификации возбудителя. После установления этиологии внутрибольничной пневмонии может быть произведена замена препарата на более действенный в отношении выявленного микроорганизма.
Препаратами выбора при внутрибольничной пневмонии, вызванной E. Coli и K. Pneumoniae, служат цефалоспорины III-IV поколения, ингибиторзащищенные пенициллины, фторхинолоны. Синегнойная палочка чувствительна к сочетанию цефалоспоринов III-IV поколения (или карбапенемов) с аминогликозидами. Если госпитальные штаммы представлены St аureus, требуется назначение цефазолина, оксациллина, амоксициллина с клавулановой кислотой Для терапии аспергиллеза легких используется вориконазол или каспофунгин.
В начальном периоде предпочтителен внутривенный путь введения препарата, в дальнейшем при положительной динамике возможен переход на внутримышечные инъекции либо пероральный прием. Продолжительность курса антибиотикотерапии у пациентов с нозокомиальной пневмонией составляет 14-21 день. Оценка эффективности этиотропной терапии проводится по динамике клинических, лабораторных и рентгенологических показателей.
Кроме системной антибиотикотерапии, при внутрибольничной пневмонии важное внимание уделяется санации дыхательных путей: проведению бронхоальвеолярного лаважа, трахеальной аспирации, ингаляционной терапии. Больным показан активный двигательный режим: частая смена положения и присаживание в постели, ЛФК, дыхательные упражнения Дополнительно проводится дезинтоксикационная и симптоматическая терапия (инфузии растворов, введение и прием бронхолитиков, муколитиков, жаропонижающих препаратов). Для профилактики тромбозов глубоких вен назначается гепарин или ношение компрессионного трикотажа; с целью предупреждения стрессовых язв желудка используются Н2-блокаторы, ингибиторы протонной помпы. Пациентам с тяжелыми септическими проявлениями может быть показано введение внутривенных иммуноглобулинов.
Прогноз
Клиническими исходами внутрибольничной пневмонии могут быть разрешение, улучшение, неэффективность терапии, рецидив и летальный исход. Внутрибольничная пневмония является главной причиной смертности в структуре внутрибольничных инфекций. Это объясняется сложностью ее своевременной диагностики, особенно у пожилых, ослабленных больных, пациентов, пребывающих в коматозном состоянии.
Профилактика
Профилактика внутрибольничной пневмонии базируется на комплексе медицинских и эпидемиологических мероприятий: лечении сопутствующих очагов инфекции, соблюдении санитарно-гигиенического режима и инфекционного контроля в ЛПУ, предупреждении переноса возбудителей медперсоналом при проведении эндоскопических манипуляций. Чрезвычайно важна ранняя послеоперационная активизация пациентов, стимуляция откашливания мокроты; тяжелые больные нуждаются в адекватном туалете ротоглотки, постоянной аспирации трахеального секрета.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
