Гломерулонефрит цистит пиелонефрит нефротический синдром
Медицина / Патология / Патология (статья)
Статья |
10-01-2016, 15:34
|
 ПодоцитГломерулонефрит
ПодоцитГломерулонефрит
Гломерулонефрит — воспалительное заболевание почек, бывает острым, подострым и хроническим.
Острый гломерулонефрит как правило возникает после перенесенных инфекционных заболеваний вызванных стрептококками (ангина, скарлатина, рожистое воспаление и др.). Также заболевание может возникнуть как после заболеваний вызванных другой инфекцией, так и после профилактических прививок.
Развитие острого гломерулонефрита происходит в результате иммунологического процесса, в основе которого лежит образование комплекса антиген-антитело. Этот иммунологический процесс можно сравнить с тем, который мы кратко рассматривали в статье «Ревматизм у детей». Антиген (например, стрептококк) стимулирует образование в организме ребенка антител, которые не только поражают сами стрептококки, но и ткани почек. Конечно же, процесс поражения ткани почек очень сложный, поэтому мы не будем в этой статье расписывать этот сложный каскадный процесс, так как эта статья рассчитана, прежде всего, на читателя не обремененного познаниями в медицине. Однако симптомы (клинические проявления) этого заболевания очень важно знать.
В большинстве случаев через несколько дней после перенесенного инфекционного заболевания у ребенка появляется головная боль, слабость, жажда, тошнота, рвота, отеки на лице (под глазами), потом начинают отекать ноги,а позже и все тело. Моча становится красного цвета (цвет “мясных помоев”). Повышается артериальное давление (больше повышается нижнее — диастолическое давление).
Лечение острого гломерулонефрита следует начинать как можно раньше, так как если этот процесс запустить, у ребенка может начаться острая почечная недостаточность (почки перестают выполнять свою главную функцию — фильтровать мочу; яды и токсины накапливаются в организме и убивают его). Крайней степенью острой почечной недостаточности является уремическая кома (из этого состояния очень сложно вывести ребенка, так как даже гемодиализ (подключение к аппарату искусственной почки) может не оказать желаемого результата.
Еще одним осложнением, которое не менее опасное, чем острая почечная недостаточность — почечная эклампсия. Почечная эклампсия характеризуется приступами тонических и клонических судорог в результате спазма сосудов головного мозга и его отека (картина напоминает приступы эпилепсии).
Есть еще одно осложнение острого гломерулонефрита, которое у детей встречается очень редко (в отличие от взрослых) — сердечно-сосудистая недостаточность. Она проявляется нарастающими отеками, резким увеличением печени, отеком легких.
При лечении острого гломерулонефрита назначается строгий постельный режим (особенно это касается очень подвижных детей), так как без обеспечения ребенку абсолютного покоя для пораженных почек добиться выздоровления практически нереально. Также назначается строгая диета (стол 7): резко ограничивается количество потребляемой жидкости, питание готовится без соли; рекомендуются фруктово-овощные и фруктово-сахарные дни). Диету расширяют за счет овощей и мучных блюд. В начале лечения в питании максимально ограничивают количество белка. Помимо этого назначаются витамины всех групп.
Из медикаментозных методов лечения прежде всего назначают антибиотики (пенициллин, ампициллин, ампиокс и др.). Параллельно назначаются антигистаминные препараты (тавегил, фенкарол, супрастин). В случае тяжелого течения заболевания назначаются гепарин и преднизолон. С целью купирования (ликвидации) приступов эклампсии используют седуксен, лазикс, магния сульфат.
Подострый гломерулонефрит может развиваться из острого гломерулонефрита. В этом случае характерно быстрое проявление симптомов: снижается количество выделяемой мочи (моча интенсивно окрашена кровью), появляются отеки, сильно повышается артериальное давление. Подострый гломерулонефрит может очень быстро вызвать хроническую почечную недостаточность. Прогноз этого заболевания очень неблагоприятный. Очень редко, при условии своевременного и правильного лечения, ребенку удается продлить жизнь и даже вылечить.
Лечение как и при остром гломерулонефрите. Также назначается гемодиализ.
Хронический гломерулонефрит не всегда является следствием инфекционных заболеваний. Специалисты заявляют, что это заболевание может быть вызвано из-за генетических особенностях иммунитета. Возможны и другие причины, которые вызывают первично-хронический гломерулонефрит, а также переход из острой формы гломерулонефрита в хроническую.
Хронический гломерулонефрит имеет следующие формы: нефротический, смешанный, гематурический.
Нефротическая форма хронического гломерулонефрита чаще всего встречается у детей в возрасте от 1 года до 5 лет. Для него характерны пастозность тканей (не резко выраженная отечность (предотечность) кожи, сопровождающееся побледнением, уменьшением эластичности, ощущением тестоватости при пальпации) или отеки, протеинурия (большая потеря белка с мочой), снижение количества белка в крови. При этом гематурия (кровь в моче) и гипертония (повышенное артериальное давление) отсутствую. У ребенка кожа становится бледно-алебастрового оттенка, сухая и холодная. Появляется жажда, сухость во рту, снижение количество мочи, слабость, одышка (из-за отека легочной ткани), кашель, тахикардия (учащение пульса), увеличение печени.
Заболевание рецидивирующее. Обострения случаются после короткой ремиссии (снижения проявления симптомов заболевания). Функция почек сильно не нарушается. В случае заболевания этой формой гломерулонефрита прогноз благоприятный (большинство детей выздоравливают).
Смешанная форма хронического гломерулонефрита — наиболее тяжелая форма заболевания по характеру течения (у ребенка сильная слабость, отсутствует аппетит, бледность кожи, нарушение пищеварения, отеки всех тканей, головная боль, головокружение, нарушение сна, гипертония (при этом препараты, понижающие давление, не помогают)). Эта форма гломерулонефрита встречается у детей старшего возраста. Заболевание вызывает увеличение левого желудочка сердца, что может привести к острой левожелудочковой недостаточностью. Постепенно происходит нарушение функции почек и начинает развиваться хроническая почечная недостаточность.
Гематурическая форма хронического гломерулонефрита в большинстве случаев проявляется постоянной и выраженной гематурией (наличием крови в моче) и протеинурией (белок в моче). Иногда повышается артериальное давление. Отеков почти отсутствуют. В большинстве случаев данная форма заболевания проявляется у школьников.
Лечение назначают практически такое же, как в случае острого гломерулонефрита.
В случае возникновения фазы хронической почечной недостаточности назначается гемодиализ, а после трансплантация (пересадка) почек.
Пиелонефрит
Пиелонефрит — воспаление почечных лоханок и чашечек. Бывает острым и хроническим.
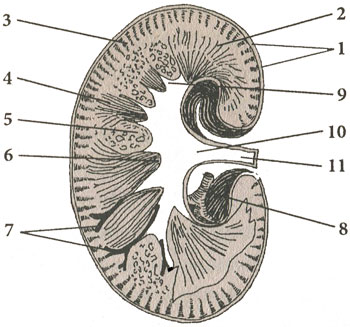
Продольный разрез почки
1 — фиброзная капсула; 2 — мозговой слой; 3 — корковое вещество; 4 — мозговые лучи; 5 — жировая ткань; 6 — почечные сорочки; 7 — дугообразные артерии; 8 — ветвь почечной артерии; 9 — почечная чашка; 10 — почечная лоханка; 11 — мочеточник
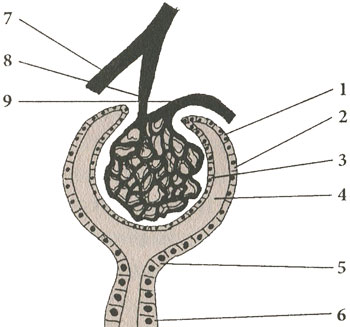
Схематическое изображение боуменовой капсулы и начинающегося от нее мочевого канальца
1, 2, 3 — стенка боуменовой капсулы, состоящая из двух листков с полостью между ними (4); 5, 6 — начало мочевого канальца; 7 — междольковая артерия почки; 8 — веточка артерии, образующей клубочек; 9 — сосуд, выносящий кровь от клубочка
Острый пиелонефрит появляется в следствии попадания микроорганизмов в почки. Как правило это кишечная палочка, однако пиелонефрит могут вызвать и другие микробы (стафилококк, протей и др.). Возбудители могут попасть в почку тремя путями: через мочевыводящие пути, с током крови, через лимфатические сосуды. Дети первых месяцев жизни чаще всего заражаются пиелонефритом через кровь. Дети более старшего возраста заболеваю из-за попадания инфекции через мочевыводящие пути, при этом частота заболеваний среди девочек гораздо выше, чем у мальчиков (мочеиспускательный канал у девочек намного шире и короче, что делает попадание микробов в почки намного легче).
Очень много факторов затрудняющих отток мочи способствуют развитию пиелонефрита: пороки развития почек, камни в почках и др.
Особенно тяжело заболевание протекает у новорожденных: резко повышается температура тела до 38-40°С, сильная интоксикация организма (срыгивание, рвота), появляются менингеальные симптомы (ноги согнуты в коленях, голова запрокинута назад), обезвоживание. Может желтеть кожа. Во время мочеиспускания ребенок беспокойный и начинает кричать (т.е. болезненное мочеиспускание).
В более старшем возрасте у детей заболевание носит не такой острый характер. Также пиелонефриту, как правило, предшествуют заболевания мочевого пузыря, которые проявляются частыми позывами к мочеиспусканию и малым количеством мочи при этом, жжением при мочеиспускании, недержанием мочи. Позднее у ребенка появляются жалобы на боли в поясничной области и животе. При перкуссии (легким простукиванием) поясничной области боль сильно усиливается.
В случае некачественного и несвоевременного лечения пиелонефрита, или полного его отсутствия, могут возникать осложнения: переход болезни в хроническую форму, паранефрит (воспаление околопочечной клетчатки), сепсис, карбункул почек, абсцесс почек.
При лечении пиелонефрита назначается строгий постельный режим, покой, питание с ограничением соли, большое количество жидкости (в отличие от гломерулонефрита), антибактериальная терапия (с обязательной пробой чувствительности микробов к антибиотикам). В основном назначают цефазолин, гентамицин, ампициллин и сочетают их с фуразолидоном, 5-НОКом, фурадонином. Также назначают диуретики (мочегонные препараты).
Хронический пиелонефрит является следствием перенесенного острого пиелонефрита. Такие факторы, как застой мочи, воспалительные заболевания половой сферы у девочек, воспаление мочевого пузыря, снижение иммунитета и реактивности организма, способствуют развитию хронической формы заболевания. В большинстве случаев поражаются обе почки.
В периоды обострения развиваются озноб, лихорадка, учащенное и болезненное мочеиспускание, боли в пояснице и животе, бледность кожи, головная боль. Течение заболевания длительное (может длится несколько десятков лет), с периодами обострения (особенно с началом половой жизни, а также при беременности у девушек). Долгое присутствие очагов инфекции в организме со временем может вызвать гипертонию и хроническую почечную недостаточность.
Лечение назначается такое же, как и в случае острого пиелонефрита: строгий постельный режим, покой, бессолевая диета, щелочное питье (клюквенный сок), антибиотики, витаминотерапия, физиотерапия, фитотерапия (отвары трав с антисептическим, мочегонным, противовоспалительным действием: кукурузные рыльца, медвежье ушко).
Нефротический синдром
Нефротический синдром — токсико-аллергическое поражение почек, которое возникает на фоне внутриутробной инфекции, хронической инфекции, врожденной патологии почек, асфиксии во время родов, аллергических реакций. В отличие от гломерулонефрита воспалительная реакция при нефротическом синдроме на так сильно выражена.
Заболевание у ребенка начинается постепенно, родители сразу не могут его заметить. У ребенка снижается аппетит, появляется быстрая утомляемость, раздражительность. Через какое-то время у ребенка бледнеет кожа и слизистые оболочки, появляются отеки (сначала появляется пастозность ног и лица, потом отеки распространяются по всему телу и усиливаются). Затем в брюшной и плевральной полостях появляются скопления жидкости, появляется неприятный вкус во рту, сухость языка, тошнота, рвота, вздутие живота, понос. При этом снижается количество суточной мочи, которая становится темной, появляется протеинурия (белок в моче). Артериальное давление у ребенка как правило остается в пределах нормы или незначительно повышается.
В анализе крови снижается количество белка и гемоглобин, повышается СОЭ (скорость оседания эритроцитов).
Тактика лечения такая же, как и при других заболеваниях почек: строгий постельный режим и покой, ограниченное количество жидкости, диета с ограниченным количеством соли и белка, на протяжении 2-3 месяцев назначают глюкокортикостероидные препараты (преднизолон), диуретические препараты (верошпирон, лазикс, фуросемид и др), гепарин, мультивитаминные комплексы. В случае обнаружения очагов хронической инфекции в организме, назначается лечение антибактериальными препаратами.
Цистит
Цистит — воспаление мочевого пузыря. Возбудителями цистита в большинстве случаев являются протей, стафилококк, кишечная палочка, стрептококк. У маленьких детей возбудитель попадает в мочевой пузырь в основном через кровь, в более старшем возрасте — через мочевыводящие пути (восходящий путь инфекции).
При цистите у ребенка начинаются частые мочеиспускания (каждые 20-40 минут), которые сопровождаются болезненными и мучительными позывами. Затем начинают появляться боли в области промежности, внизу живота, в головке полового члена (у мальчиков). Может развиться недержание мочи.
Во время мочеиспускания боли появляются как в начале, так и во время процесса, однако наиболее сильная боль наблюдается в конце мочеиспускания. При этом сильная и резкая боль способна вызвать рефлекторный спазм сфинктера мочеиспускательного канала, что может привести к полной задержке мочи (особенно у маленьких детей).
В большинстве случаев общее состояние ребенка не нарушается. Симптомы интоксикации организма выражены слабо или полностью отсутствуют. Температура тела нормальная.
В случае повышения температуры тела нарастают и симптомы интоксикации, что свидетельствует о возможном начале пиелонефрита. При этом моча приобретает розовый оттенок, становится мутной, а в конце мочеиспускания может появиться несколько капель крови или мочи, которая сильно окрашена кровью.
Лечение цистита подразумевает строгий постельный режим, диету с исключением соленых и острых продуктов (соленья, редис, лук, чеснок, горчица, щавель, шпинат, соусы и т.д.), которые могут вызвать раздражение мочевыводящих путей. Также назначаются антибиотики и обильное питье.
При своевременном и правильном лечении выздоровление происходит в течение 2-3 недель.
Источник
Гломерулонефрит с нефротическим синдромом – это тяжелое заболевание, сопровождающееся воспалительным процессом, затрагивающим почечные клубочки. На долю этой формы приходится около 20 % случаев патологического состояния. Обычно поражение имеет двусторонний характер. Гломерулонефрит этой формы имеет иммуновоспалительную природу.
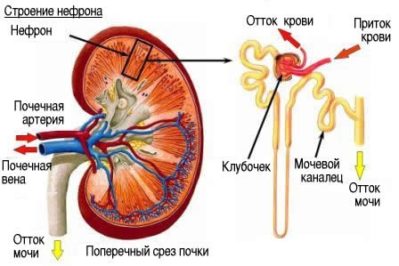
В ряде случаев наблюдается совершенно бессимптомное течение этого патологического состояния, нередко длящееся более 15 лет. Почечная функция на протяжении всего этого продолжительного времени сохраняется в полной мере. Однако все не настолько хорошо, как может показаться.
Это заболевание крайне коварно и требует повышенного внимания со стороны специалиста.
При отсутствии направленного лечения возможно развитие ряда тяжелых осложнений, в том числе хронической почечной недостаточности.
Этиология и патогенез заболевания
В подавляющем большинстве случаев воспалительная аутоиммунная реакция, поражающая почечные клубочки, становится результатом инфицирования организма со стороны бета-гемолитического стрептококка группы А. Патогенные микроорганизмы не поражают непосредственно область базальной мембраны. В ответ на увеличение численности этих бактерий происходит запуск реакции антиген-антитело и формируются циклические иммунные комплексы.

Таким образом, попадая в организм, стафилококк становится причиной активизации защитных механизмов.
С формированием циклических иммунных комплексов они начинают оседать в клубочковых мембранах, что вызывает нефротический синдром, характеризующийся стремительным выведением белков из крови.
Подобное расстройство функционирования почек может быть связано с поражением организма:
- герпесом;
- энтерококком;
- цитомегаловирусом;
- вирусом гепатита В и т. д.
Довольно редко нефротический синдром при гломерулонефрите обусловлен приемом некоторых лекарственных препаратов. К таким лекарственным средствам относятся антибиотики, НПВП и т. д. Особую опасность представляют собой присутствие у человека индивидуальной непереносимости к этим препаратам, а также другие почечные патологии.

Помимо всего прочего, нередко наличие гломерулонефрита, сопровождающегося нефротическим синдромом, отмечается у детей, которые недавно перенесли такие инфекционные заболевания, как тонзиллит, ангина, дифтерия, эпидемический паротит, ветрянка и т. д. Кроме того, нередко формирование этого патологического состояния является результатом влияния врожденных аномалий развития мочевыделительной системы. В редких случаях гломерулонефрит диагностируется на фоне тяжелых отравлений такими элементами, как ртуть, мышьяк, свинец. Эти вещества отличаются выраженным токсическим действием в отношении почечных клубочков.
Классификация гломерулонефрита с нефротическим синдромом
Существует масса подходов к описанию этого патологического состояния. В зависимости от формы течения гломерулонефрит может быть острым, быстропрогрессирующим или хроническим. Это один из самых важных параметров классификации.
Наиболее часто диагностируется острый вариант болезни, при котором симптоматические проявления нарастают на протяжении 3 месяцев.
Подострая или быстропрогрессирующая форма характеризуется наличием расстройства функционирования почек в течение периода от 3 до 12 месяцев. В хронический вариант течения гломерулонефрит переходит, когда морфологические изменения в почках нарастают на протяжении более 1 года. Это может вызвать почечную недостаточность.

Чаще всего болезнь протекает с затяжными периодами и ремиссией. Обычно с началом характерных проявлений расстройства функционирования почек не наблюдается. Далее они становятся заметными. Сильное поражение почечных клубочков становится причиной прекращения их работы. Помимо всего прочего, в зависимости от типа имеющихся морфологических изменений выделяются пролиферативные и непролиферативные варианты заболевания.
Симптомы гломерулонефрита с нефротическим синдромом
Клинические проявления и степени их выраженности существенно различаются при острой и хронической формах этого заболевания. Гломерулонефрит имеет воспалительную природу. Он постепенно приводит к появлению атрофических и дистрофических изменений в тканях почек. Это становится причиной того, что функциональные нефроны стремительно отмирают и замещаются соединительной тканью. Наличие выраженного воспалительного процесса и отмирание клеток провоцируют появление характерных для этого заболевания признаков.
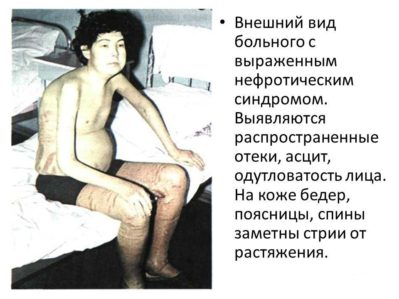
Все признаки гломерулонефрита с нефротическим синдромом могут быть условно подразделены на мочевые и общие. К первым относятся появление примесей крови в моче, а также снижение суточного диуреза и т. д.; к общим симптомам – сильнейшие отеки из-за недостаточного выведения жидкости из организма и стабильное повышение артериального давления.
Обычно к симптомам развития гломерулонефрита, которые тревожат больного и заставляют его обратиться к нефрологу, относятся тянущие боли в поясничной области. Кроме того, могут присутствовать общая слабость и ощущение недомогания.
У человека из-за имеющихся симптоматических проявлений наблюдается снижение работоспособности. В дальнейшем по мере отека тканей почек может развиться олигурия, дизурия или анурия.
Накопление жидкости в мягких тканях тела происходит, как правило, неравномерно. Отеки не могут быть устранены полностью при этой форме гломерулонефрита даже при приеме мочегонных средств. Кроме того, человека в значительной степени беспокоит одышка при минимальных физических нагрузках. В тяжелых случаях отмечаются бледность кожных покровов, полная потеря аппетита и головокружение.
После перехода заболевания в хроническую форму снижается интенсивность симптоматических проявлений. Боли в пояснице исчезают, и состояние человека стабилизируются. Кроме того, в значительной степени снижается отечность тканей и почти полностью восстанавливается диурез.
В то же время стабильно прогрессирует артериальная гипертензия, что нередко приводит к развитию сердечной недостаточности.
Подобное скрытное течение перемежается редкими периодами обострения. Несмотря на то что эта форма заболевания длительное время не приводит к потере трудоспособности и серьезному ухудшению состояния здоровья, воспалительный процесс, поражающий нефроны, всего за 3–5 лет может стать причиной почечной недостаточности и тяжелой уремии. Обычно на терминальной стадии развития этого патологического состояния появляются признаки тяжелой интоксикации организма составными частями мочи.
Диагностика гломерулонефрита с нефротическим синдромом
 При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При первых признаках поражения почек очень важно обратиться к нефрологу для проведения всестороннего обследования. Нефротическая форма гломерулонефрита может быть легко выявлена при проведении исследования урины. При этом определяется наличие массивной протеинурии. Основную часть белков в выделяющихся белковых фракциях составляет альбумин. Помимо всего прочего, показательным является уменьшение выделения суточной дозы урины наряду с увеличением ее плотности, обусловленной стабильно прогрессирующей потерей белка.
При микроскопическом исследовании определяется наличие гиалиновых цилиндров.
Так как гломерулонефрит сопровождается повышенной проницаемостью мембран клубочков, в урине также могут просматриваться измененные эритроциты.
Это, как правило, определяется врачом при сборе анамнеза. При внешнем осмотре показательными являются сильные отеки. Жалобы больного на наличие артериальной гипертензии являются поводом для дополнительного обследования под контролем кардиолога.

Кроме того, нефролог назначает проведение анализа крови. Это исследование позволяет определить увеличение СОЭ. Помимо всего прочего, наблюдается повышение уровня холестерина и липидов. При биохимическом анализе крови определяется уменьшение белковых элементов, в том числе альбумина.
Учитывая, что при этом патологическом состоянии с мочой выделяется в больших количествах калий, происходит нарушение электролитного баланса.
Дополнительно назначается проведение УЗИ почек и кровеносных сосудов, пролегающих в них. В некоторых случаях, когда у врача остаются сомнения насчет диагноза, могут быть проведены тонкоигольная биопсия и гистологическое исследование полученных тканей. Очень важно различать это патологическое состояние и коллагеновую нефропатию, диабетический гломерулосклероз, миеломную болезнь и амилоидоз.
Терапия заболевания
Своевременное выявление патологии позволяет проводить лечение консервативными методами. В этом случае требуется терапия в стационаре. Для подавления аутоиммунной реакции назначается курс приема иммуносупрессоров. Обычно применяются цитостатики, глюкокортикостероиды и селективные иммуносупрессанты. Помимо всего прочего, для стабилизации состояния и снижения отечности пользуются диуретиками. Могут назначаться дополнительные препараты для коррекции развившихся симптомов на фоне основного заболевания.
На протяжении всего периода лечения больному необходимо соблюдение постельного режима.
Во время терапии этого патологического состояния пациентам очень важно поддерживать организм специальной диетой, в первую очередь направленной на рост суточной дозы белка.

Очень важно, чтобы в пище присутствовало не менее 1,4 г этого вещества на 1 кг веса человека. Животные белки должны составлять не менее 2/3 от общего числа. Обычно пациентам рекомендуется диетический стол № 7 с употреблением яичных белков, творога, нежирных сортов рыбы и мяса. Если на фоне такого питания наблюдается снижение функциональности почек, требуется уменьшить объем потребления белка. Очень важно, чтобы весь период лечения пациент избегал приема продуктов с высоким содержанием жиров. На фоне заболевания в крови наблюдается повышение уровня триглицеридов и холестерина.
Как правило, при этом заболевании рекомендуется употреблять около 80 г жиров, причем на растительные должно приходиться около 35 %.
Для восполнения дефицита калия в рацион вводятся картофель, бананы, мед, бобовые, зелень. Учитывая выраженность отеков, следует полностью исключить или ограничить прием соли. Пациентам, страдающим гломерулонефритом с нефротическим синдромом, не стоит употреблять маринады и соленые соусы.

Помимо всего прочего, для уменьшения отеков необходимо значительно снизить суточную дозу потребления воды, рекомендуется употреблять не более 1 л. На протяжении всего периода лечения пациентам, страдающим этим патологическим состоянием, категорически запрещено употребление грибных бульонов, хлеба, субпродуктов, жирных сортов мяса, острых и соленых блюд, копченостей и сыров. Щадящую диету следует соблюдать, пока не наступит полная ремиссия.
Прогноз и развитие осложнений патологии
Это заболевание является крайне опасным состоянием, так как при неблагоприятном течении может стать причиной появления тяжелейших осложнений.
При своевременной и комплексной терапии обычно прогноз благоприятный. После длительного восстановительного периода люди возвращаются к нормальной жизни и не имеют в дальнейшем никаких ограничений.
Однако если болезнь была выявлена слишком поздно или же терапия не дала нужного эффекта, может развиться почечная недостаточность. В этом случае пациентам необходимо проходить процедуры гемодиализа для очищения крови искусственным методом. В дальнейшем для стабилизации состояния и недопущения развития осложнений, связанных с лечением почечной недостаточности, пациенту необходима пересадка почки, которая позволит вернуть человека к полноценной жизни.

В ряде случаев, когда больные не соблюдают рекомендации врача, могут развиваться и другие опасные осложнения. На фоне отека тканей нередко диагностируется пневмония, которая значительно ухудшает общее состояние. Кроме того, если отек тканей достигает пика, могут появляться трещины на коже, которые обязательно нужно обрабатывать сильнодействующими дезинфицирующими средствами для недопущения проникновения инфекций.
Кроме того, особую опасность представляет нефротический криз. На его фоне наблюдается появление сильнейшего болевого синдрома и резкое падение артериального давления. Нередко подобные приступы несут смертельную опасность для пациента.
Источник
