Глазной ишемический синдром что это такое

Дифференциальная диагностика
При окклюзии центральной вены сетчатки, в отличие от глазного ишемического синдрома, обычно наблюдают извитые ретинальные вены, а также множество ретинальных кровоизлияний и макулярный отёк. При глазном ишемическом синдроме лёгкое надавливание пальцем на веко или минимальное давление офтальмодинамометром вызывает пульсацию артерий сетчатки, тогда как при окклюзии центральной вены сетчатки требуется значительное надавливание.
Также следует учитывать:
• диабетическую ретинопатию;
• радиационную ретинопатию.
Диагностика
Внутривенная флюоресцентная ангиография. В 60% случаев наблюдается отсроченное заполнение хориоидеи (рис. 4-16). В 95% случаев определяют замедленное заполнение артерий и вен сетчатки (см. рис. 4-16). В 85% случаев наблюдают позднее прокрашивание сосудов сетчатки, в большей степени — артерий (рис. 4-17).
Электроретинография. Опреде ляют снижение амплитуды или отсутствие а-волны (ишемия наружных слоев сетчатки) и б-волны (ишемия внутренних слоев сетчатки).
Системное обследование. При неинвазивном исследовании сонных артерий приблизительно в 90% случаев обнаруживают стеноз каротидной артерии на 50% и более. Если неинвазивное исследование сонных артерий неинформативно или если планируется оперативное вмешательство, в этом случае используют артериографию или магнитно-резонансную ангиографию сонных артерий.

Рис. 4-16. Глазной ишемический синдром. На флюоресцентной ангиограмме определяют замедленное заполнение артерий сетчатки и сосудов хориоидеи. Отмечается патологический передний фронт флюоресцеинового красителя в артериоле сетчатки (стрелка).

Рис. 4-17. Глазной ишемический синдром. Поздняя фаза флюоресцентной ангиографии: прокрашивание сосудов сетчатки в глазу с ишемическим синдромом.
Прогноз
Для зрения: после установления диагноза в 75% случаев процесс прогрессирует со снижением зрения до счёта пальцев у лица и хуже в течение года.
Системный прогноз: в течение последующих 5 лет в 40% случаев наступает летальный исход, наиболее распространённая причина сердечно-сосудистые заболевания.
Лечение
Применение ПЛК показано при развитии неоваскуляризации радужки и при наличии открытого угла передней камеры. ПЛК вызывает регресс новообразованных сосудов радужки в 36% случаев. Пациента необходимо обследовать для определения возможности эндартерэктомии сонной артерии. У трети оперированных больных наблюдают улучшение зрения, у трети зрение стабилизируется, и у трети, несмотря на проведенную эидартерзэктомию, ухудшение зрения продолжается.
Если сонная артерия обтурирована на 100%, эпдартероктомия неэффективна: неэффективно также шунтирование из экстракраниальной артерии в интракраниальную (например, шунт между поверхностной височной и средней мозговой артерией). Очень важно не упускать из виду состояние сердца, так как ведущей причиной смерти остаются сердечные заболевания.
Эндартерэктомия показана при наличии симптомов (преходящая слепота, транзиторные ишемические атаки и инсульт без парализации) у пациентов с 70-99% ипсилатеральным стенозом сонной артерии (табл. 4-2). Пациентам с соответствующими симптомами, но со стенозом менее 70% показана терапия антиагрегантными препаратами.
Таблица 4-2. Результаты лечения пациентов с симптомами стеноза сонной артерии высокой степени

С.Э. Аветисова, В.К. Сургуча
Опубликовал Константин Моканов
Источник
Уровень остроты зрения прежде всего зависит от функциональности сосудистой системы не только глаза и сетчатки. Различные сосудистые патологии могут провоцировать развитие ишемических заболеваний глаз, среди которых особенно выделяется ишемия сетчатки глаза. Эта патология приводит к резкой потере зрения, и требует обязательного своевременного лечения.
Классификация
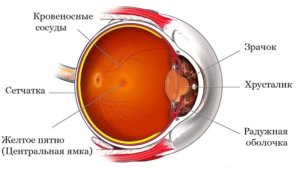 На картинке изображена анатомия глазного яблока, самый внутренний его слой это сетчатка
На картинке изображена анатомия глазного яблока, самый внутренний его слой это сетчатка
В современной медицинской практике ишемические заболевания глаз не имеют специфической классификации. Но с помощью множественных исследований была доказана связь между процессом развития ишемии и деструкцией разных звеньев кровеносной системы.
Это обстоятельство позволяет утверждать, что ишемические заболевания глаз входят в категорию полиэтиологических патологий, имеют множественные клинические симптомы, и не объединяются общим патогенезом.
В офтальмологии принята условная классификация ишемии глаза. Согласно ей, выделяется острая и хроническая форма патологии.
Ишемия сетчатки глаза: острое течение
Провоцируют развитие ишемии сетчатки глаза в острой форме следующие факторы:
- Нарушение кровотока в центральной вене сетчатки.
- Патологический кровоток в центральной артерии сетчатки.
- Ишемический процесс в глазном яблоке.
Также она появляется на фоне диабетической либо гипертонической ангиоретинопатии, дегенеративных поражений сетчатки, стеноза сонной или глазничной артерии. Нередко развивается вследствие хронической формы патологии либо после тяжелых черепно-мозговых травм.
Клиническая симптоматика острой ишемии сетчатки проявляется следующими симптомами:
- Резкое ухудшение зрение.
- Внезапная частичная потеря зрения.
- Ограничение зрительного поля.
- Полная слепота.
Данные признаки могут появляться на одном либо на двух глазах одновременно.
Хроническое течение ишемии сетчатки глаза
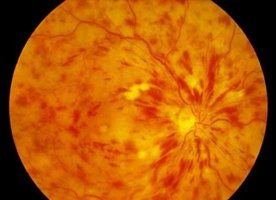 Важно обратиться в первые часы от момента острой сосудистой катастрофы в области сетчатки, чтобы врачи смогли оперативно и без осложнений устранить патологию
Важно обратиться в первые часы от момента острой сосудистой катастрофы в области сетчатки, чтобы врачи смогли оперативно и без осложнений устранить патологию
Ишемические процессы нарушают нормальный кровоток в сетчатке, что приводит к ее недостаточному снабжению питательными веществами. Хроническая форма патологии развивается на фоне различных патологий. Среди них особенно выделяются:
- Системные заболевания.
- Травмирование головы и глазного яблока.
- Склерозирование сетчатки.
- Стеноз артерий.
- Гипотония.
- Анемия.
- Сахарный диабет.
- Хориоретинальные дегенерации.
Нередко причиной развития хронической ишемии сетчатки являются эндокринные заболевания.
Эта форма патологии имеет характерную симптоматику:
- Постепенно ясность зрения.
- Развивается частичная слепота.
- Сетчатка приобретает сероватый оттенок и становится мутной.
- В центре сетчатки появляется красное пятнышко.
В начальной стадии патологии диск зрительного нерва имеет розовый оттенок. С развитием патологии он становится более бледным и полностью атрофируется.
Как поставить диагноз?
 Медикаментозные средства весьма эффективны, но большинство из них серьезные и требуют только врачебного назначения
Медикаментозные средства весьма эффективны, но большинство из них серьезные и требуют только врачебного назначения
Диагностировать ишемию сетчатки глаза может только офтальмолог. Для этого врач проводит физикальный осмотр и назначает специальное обследование.
Чтобы своевременно выявить наличие данного заболевания, и определить его стадию развития проводится:
- Офтальмоскопия.
- Осмотр фундус-линзой.
- Оптическая когерентная томография.
- МРТ.
Обычно диагностика ишемии сетчатки глаза не требует специальной подготовки и обследование можно проводить в день обращения к врачу. Метод подбирается в каждом случае индивидуально.
С какими патологиями дифференцируется
Для точного диагностирования ишемии сетчатки глаза часто используется комплексное обследование. Его результаты позволяют дифференцировать данную патологию от таких заболеваний как:
- Блокада центральной ретинальной артерии.
- Нарушение кровотока в вене сетчатки и ее ветвей.
- Ишемия переднего отрезка зрительного нерва.
- Повреждение ретробульбарной части зрительного нерва.
- Токсическое повреждение зрительного нерва под воздействием химических соединений.
Своевременное диагностирование ишемии сетчатки глаза позволяет быстро подобрать адекватное лечение. Это значительно снижает риск развития необратимых изменений в тканях глазного яблока, которые приводят к тотальной слепоте.
Терапевтические методы
 В некоторых случаях устранить причину ишемии сетчатки можно только при помощи оперативного вмешательства
В некоторых случаях устранить причину ишемии сетчатки можно только при помощи оперативного вмешательства
Современная медицина позволяет проводить лечение ишемии сетчатки глаза консервативным и оперативным методом. Консервативный курс включает в себя назначение спазмолитиков, антикоагулянтов, витаминов и препаратов с антисклеротирующим свойством.
Оперативное вмешательство проводится с помощью лазера и микроинвазивных методов. В сложных формах патологии является единственным способом восстановления зрения. Также рекомендуется при неэффективности консервативных методов.
В качестве вспомогательной терапии могут назначаться терапевтические курсы для лечения сопутствующих заболеваний, которые провоцируют развитие ишемии сетчатки глаза. Обычно это комплекс, включающий в себя прием медикаментозных лекарств и прохождение физиотерапевтических процедур. В некоторых случаях для ликвидации таких патологий рекомендуется оперативное вмешательство.
Лечение ишемии сетчатки глаза требует тщательного контроля. Поэтому терапевтический курс лучше проходить в стационаре. В таких условиях можно тщательно отслеживать динамику выздоровления и при необходимости проводить коррекцию лечения.
Лекарственная терапия
При остром течении ишемии сетчатки глаза лечение необходимо начинать незамедлительно. Для этого офтальмологами рекомендуется прием следующих медикаментозных средств:
- Нитроглицерина в таблетках: одно драже под язык. Данный препарат оказывает антиангинальное воздействие. Его средняя цена 37 р.
- Атропина в форме раствора 0,1%. Его используют для ретробульбарного введения. Одноразовая дозировка 0,5 мл. Средняя стоимость препарата 70 р.
- Раствора эуфиллина 2,4%. Используется для инфузионного введения. Одноразовая дозировка препарата 10 мл. Является доступным лекарством средней ценовой категории. Его стоимость не превышает 120 р.
- Папаверина в форме раствора. Используется для внутримышечных инъекций и внутривенного введения. Одноразовая дозировка 1-2 мл. Цена препарата в пределах 570 р.
- Для снижения уровня холестерина и улучшения питания тканей назначается систематический прием витаминных комплексов. Они должны включать в себя ретинол, аскорбиновую кислоту, витамины В6 и В12. Средняя стоимость таких препаратов варьируется от 150 р до 370 р.
- Фибринолизина. Раствор используется для ретробульбарного введения по 5-10 единиц. Цена препарата в пределах 270 р.
Подбор препарата, его дозировка и схема применения назначается только офтальмологом после тщательного осмотра и проведения обследования. Самолечение данной патологии категорически недопустимо.
Операции в лечении ишемии сетчатки
 Профилактические осмотры у офтальмолога помогут выявить предрасположенность к развитию нарушений кровообращения в сетчатке
Профилактические осмотры у офтальмолога помогут выявить предрасположенность к развитию нарушений кровообращения в сетчатке
Данная методика направлена на улучшение кровоснабжения и питания сетчатки. Все операции подразделяются на три основные группы:
- Реваскуляризация ретробульбарного отдела глаза с задействованием глазной мускулатуры, эписклеральной ткани, имплантатов в эписклеральное пространство. В зависимости от вида, стоимость операции составляет 14000-48000 р.
- Оперативные вмешательства на крупных и мелких сосудах, которые участвуют в процессе кровоснабжения глазного яблока. Цена такого оперативного лечения в пределах 60 000 р.
- Декомпрессионные операции на зрительном нерве. Стоимость таких операций составляет 27000-39000 р.
Способ оперативного разрешения является наиболее эффективным методом лечения ишемии сетчатки глаза. Метод и вид операции в каждом случае подбирается индивидуально.
Для проведения любого оперативного вмешательства и во время восстановительного периода требуются специализированные условия и контроль врача. Такое лечение проводится только в условиях стационара.
Последствием ишемии сетчатки глаза любой формы является снижение уровня остроты зрения, частичная или тотальная слепота. Прогноз на восстановление не очень благоприятный. Полностью вернуть зрение возможно только в относительно молодом возрасте. Поэтому важно следить за состоянием глаз и при малейшем снижении уровня зрения обращаться к офтальмологу.
На видео офтальмологи рассказывают про симптомы, диагностику и лечение тромбоза артерии сетчатки глаза, дают советы по
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник
Сосудистая система наших глаз — тонкий и чувствительный инструмент. Она питает зрительный нерв, через который в мозг передается изображение. Зрительный аппарат в целом и нерв как составляющая отличаются высоким уровнем потребности в кислороде. Если питание нерва нарушено, он фактически разрушается.
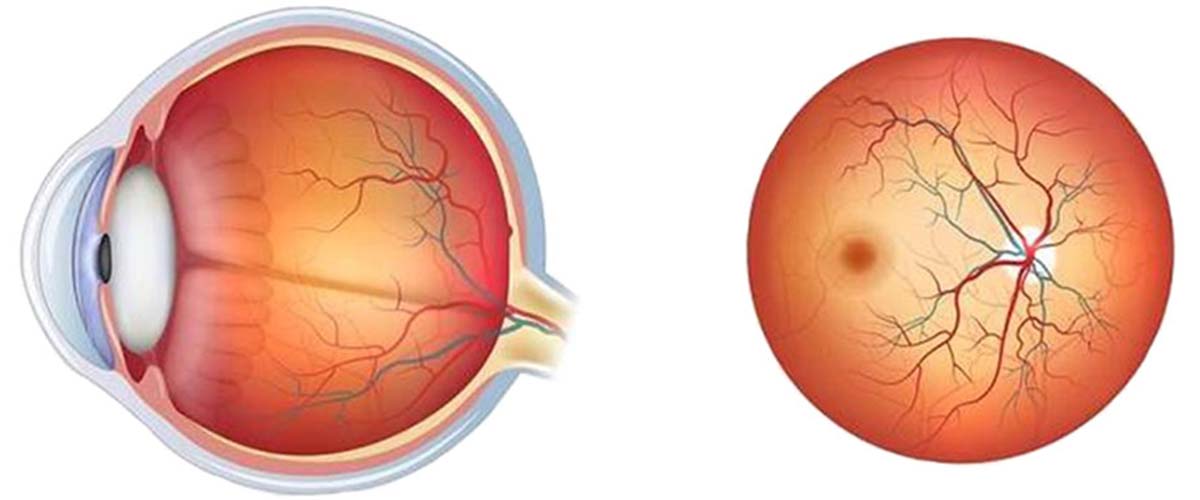
Проблемы, возникающие в сосудистой системе зрительного аппарата, стабильно удерживают первенство в рейтинге причин инвалидности по зрению и слепоты.
Исследователи, говоря о сосудистой системе глаз, отмечают заметный рост в последнее время категории заболеваний, относящихся к ишемическим.
Истоки и причины
Возникновение ишемических заболеваний глаз связывают с распространением гипертонической болезни, атеросклероза, сахарного диабета и ишемической болезни сердца. Свою роль могут сыграть и иные уже имеющиеся проблемы зрительного анализатора. Однако, несмотря на распространение, какой-то классификации ишемии глаза до сих пор нет. Систематизация затрудняется по причине самих истоков недуга: он может появиться у любого человека, столкнувшегося с поражением тех или иных элементов системы кровообращения. Таким образом, ишемическим заболеваниям глаза присуща полиэтиологичность (многопричинность), вариативность клинического течения, сложность в определении общих свойств и черт процессов, определяющих возникновение, течение и исход болезни.
Ишемическая нейропатия
В числе самых опасных угроз, таящихся при проблемах с гемодинамикой, находится ишемическая нейропатия глаза. Сопровождается она угнетением деятельности зрительного нерва, а заканчивается потерей зрения в той или иной степени.
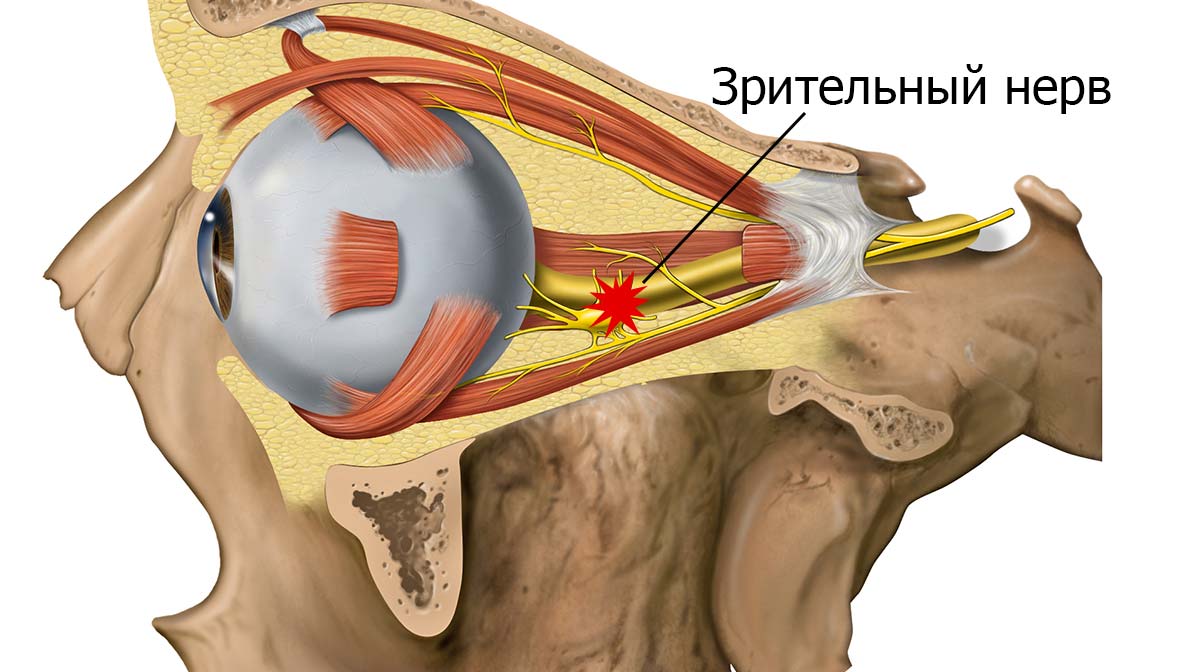
В основе данной патологии — полная либо частичная гибель нервных клеток, вызванная локальным кислородным голоданием в результате нарушения кровообращения в сосудах, связанных со зрительным нервом.
С наступлением болезни происходит нарушение корректной работы периферических отделов зрения, появляются слепые участки, чаще всего в средней части поля зрения.
Кто в зоне риска
Наибольшее число случаев ишемической патологии встречается у мужчин в возрастной категории от 40-42 до 60 лет. Опыт показывает, что данная патология является неразрывной частью комплекса болезней сердечно-сосудистой или нервной системы, а обе эти составные части организма достаточно уязвимы. Кроме того, одним из условий проявления могут быть проблемы в работе желез внутренней секреции, имеющих разветвленную кровеносную капиллярную сетку.
Деление на виды
Из-за существующей необходимости разделения недуга на виды, специалисты говорят о двух формах ишемической нейропатии: передняя и задняя. Говоря языком науки, передняя возникает по причине нарушения кровообращения интрабульбарного отдела зрительного нерва. Задняя ишемическая нейропатия зрительного нерва диагностируется значительно реже. Она обусловлена ишемическими нарушениями гемодинамики ретробульбарного отдела (вне глазного яблока). Обе формы способны проявить себя в виде как частичного, ограниченного ущерба зрению, так и полного, абсолютного.
У 1/3 людей с ишемической нейропатией второй глаз также поражается болезнью в среднем через 1-3 года. Однако все ситуации индивидуальны, и данный интервал может варьироваться от 2 дней до 10-15 лет.
Передняя ишемическая нейропатия
Передняя ишемическая нейропатия зрительного нерва затрагивает передний отрезок зрительного нерва. Становится причиной интенсивного снижения зрительных функций глаза, атрофии зрительного нерва в той или иной мере. Ее можно назвать одной из часто встречающихся причин слепоты или ухудшения качества зрения у людей после 50-55 лет. Мужчины подвержены ей до 5 раз чаще женщин. Как правило, она проявляется неожиданно. После ночного сна, во время физической активности (подъема очень тяжёлых предметов) либо после продолжительного нахождения в горячей воде. Ее коварство в том, что на ранних стадиях не всегда ощутимо снижается острота зрения.
При осмотре офтальмолог может зафиксировать отек роговицы, отсутствие реакции зрачка на яркий свет, новообразованные сосуды на поверхности радужки. В других случаях иногда наблюдается точечное кровоизлияние.
Задняя ишемическая нейропатия
В основе патогенеза нейропатии подобной формы негативные изменения процесса движения крови в заднем (интраорбитальном) отделе зрительного нерва и проблемы с артериальным кровоснабжением.
Клиническое течение задней формы идентично признакам передней. При этом в момент острого течения не присутствует изменение глазного дна. То есть диск зрительного нерва сохраняет естественный цвет с выраженными границами, и его деколорация начинает проявляться лишь со временем.
Лечение
Лечение ишемической нейропатии выполняется на комплексной основе, принимая во внимание сосудистые патологии человека в целом. Исходя из предрасположенности и имеющих симптомов, лечение должно начинаться максимально в сжатые сроки и непременно в стационаре. Врачом, прежде всего, могут быть назначены препараты, блокирующие спазм, предупреждающие закупоривание сосудов тромбами, антикоагулянты и витамины. После консультации больного, вероятно, направят на физиотерапию.
Жизнь с ишемией глаз
Люди, в жизни которых появилась ишемическая нейропатия, нанесшая ущерб одному глазу, должны находиться под постоянным наблюдением специалистов. Нельзя исключать, что после пройденного лечения потребуется ещё один курс. Надо сделать все возможное, чтобы финалом не стала атрофия зрительного нерва, инвалидность и слепота.
Источник
Снижение остроты зрения, слепота, приводящая к инвалидности, довольно часто связаны с сосудистыми заболеваниями глаз. В последнее время количество пациентов с ишемической патологией оптической системы неуклонно растет, что можно объяснить высокой заболеваемостью гипертонией, ишемической болезнью сердца, сахарным диабетом, атеросклерозом.

Классификация
Единой классификации ишемических болезней глаз в настоящее время не разработана. При этом имеется прямая связь между механизмом развития ишемии и повреждением различных звеньев кровотока. В связи с этим обстоятельством, можно сказать, что ишемические заболевания глаз носят полиэтиологическую природу, имеют разнообразные клинические проявления, а также у них отсутствует единый патогенез.
На развитие ишемии в области заднего отрезка глаза большое влияние оказывают анатомические особенности кровотока в зоне диска зрительного нерва и сетчатой оболочки.
Условно можно разделить ишемию глаза на острую и хроническую.
Причины острой ишемии
При острой ишемии заднего отрезка глаза возникают проблемы с кровотоком в центральной артерии сетчатке или центральной вене сетчатки. Кроме того, при этом имеется передняя или задняя ишемическая нейропатия и острая токсическая нейропатия. Острая ишемия может возникать на фоне длительно существующей хронической гипоксии глазного яблока (ангиоретинопатия диабетической или гипертоничекой природы, дегенеративные процессы в сетчатке, стеноз сонной или глазничной артерии, височный артериит).
Ишемия глаза чаще всего связана с ангиоспазмом, травмой головы или глаза. Иногда ишемическая нейропатия и нарушение кровотока в центральных сосудах сетчатки связана с гипотонией, возникшей на фоне приема некоторых лекарств, в результате хирургического вмешательства. Факторами риска ишемической болезни глаза является анемия, дисбаланс в свертывающей и противосвертывающей системах крови, микроэмболизация.
Симптомы и лечение
При острых нарушения кровотока практически всегда возникает полная или частичная потеря зрения, которая вызвана острой гипоксией сетчатки и зрительного нерва. В ряде случаев на фоне лечения процесс стабилизируется и зрение улучшается. Однако, чаще всего требуется проведение повторных курсов терапии.
Довольно часто ишемический оптоваскулярный синдром является первым проявлением ишемических событий в коронарных и церебральных сосудах. В связи с этим необходимо лечить не только ишемию глаза, но и основное заболевание, вызвавшее нарушение кровотока.
Окклюзия центральной артерии сетчатки
Окклюзия центральной артерии сетчатки или ее ветвей может быть связана со спазмом, тромбозом сосудов или эмболией. Спазм артерий связан с вегетососудистыми нарушениями, а у пожилых пациентов — с органическим поражением стенки сосудов на фоне атеросклероза, гипертонии и т.д. Если проследить частоту системных заболеваний, которые привели к окклюзии артерий сетчатки, то получится, что в 25% имелась гипертоническая болезнь, в 7% — ревматические пороки сердца, в 3% — височный артериит, в 35% — атеросклероз сосудов и сердца. Около 25% окклюзий в сосудах сетчатки оказались идиопатическими, то есть причину установить не удалось.
Окклюзия артерий сетчатки в большинстве случаев носит односторонний характер, при этом мужчины среди заболевших преобладают. Средний возраст пациентов составляет 55-60 лет (от 20 до 85 лет).
Клинические признаки и симптомы острой окклюзии сетчатки
Пациенты с окклюзией сетчатки жалуются на внезапно возникшее стойкое снижение зрение. Иногда (при поражении только ветвей центральной артерии) происходит только секторальное выпадение зрения. В 10-15% случаев отмечается кратковременное выпадение зрения, которое предшествует окончательным ишемическим событиям в сосудах сетчатки.
Примерно у 10% пациентов возникает полная слепота, у половины пациентов зрение снижается до счета пальцев у лица, в 20% случаев острота зрения составляет 0,1-0,2. Если окклюзия возникла только в одной из ветвей центральной артерии, то зрение может быть сохранено, однако имеются выпадения полей зрения.
Эмболия центральной артерии развивается преимущественно у молодых пациентов с острыми инфекциями, сепсисом, эндокринными нарушениями, травмами и ревматизмом.
Диагностика
Чтобы выявить проявления острой ишемии, нужно провести офтальмоскопию, при которой отмечается появление серо-белого диффузного помутнения сетчатки, а также сужение центральной артерии сетчатки и ее ветвей. Область центральной ямки содержит зону гиперемии ярко-красного цвета, которая на фоне бледной сетчатки выглядит как вишневая косточка. Этот диагностический признак связан с просвечиванием сосудистой оболочки в области истончения вещества сетчатки. На начальных стадиях заболевания диск зрительного нерва имеет розовую окраску, но в дальнейшем он также бледнеет из-за атрофических процессов.
Бывают случаи, когда характерных офтальмоскопических признаков выявить не удается. При этом отек сетчатки может располагаться только парамакулярно или в виде отдельных участков. Диаметр артерии уменьшается незначительно, так как степень окклюзии небольшая. Если имеется анатомическая особенность в виде дополнительной цилиоретинальной артерии, то симптом вишневой косточки при офтальмоскопии может отсутствовать. За счет сохранения кровотока в центральной зоне острота зрения обычно сохраняется.
Прогноз для пациентов с эмболией центральной артерии неблагоприятный. Если был спазм артерии у молодых пациентов, то зрение может восстановиться практически полностью, однако у пожилых пациентов процент восстановления зрительной функции намного ниже.
При поражении только ветви центральной артерии, то зрение утрачивается лишь частично, что проявляется выпадением участка поля зрения.

Клинические рекомендации
При остром нарушении кровотока по центральной артерии сетчатки в результате спазма необходимо немедленно начать лечение, которое включает:
- Нитроглицерин (1 таблетка под язык);
- Амил-нитрит (2-3 капли на ватке нужно вдыхать);
- Атропин (0,1 % раствор вводится ретробульбарно по 0,5 мл);
- Ксантинола никотинат (15% раствор вводится ретробульбарно по 0,3-0,5 мл);
- Эуфиллин (2,4% раствор по 10 мл вводится внутривенно);
- Папаверин (по 1-2 мл вводится внутримышечно или внутривенно).
Если возник тромбоз центральной артерии, то следует провести антикоагулянтную терапию:
- Фибринолизин и гепарин (5-10 т.ед.) вводят ретробульбарно;
- Гепарин (5-10 т.ед.) вводят подкожно 4-6 раз в сутки;
- Финилин (0,03 мг) вводят 4 раза в день на протяжении первых нескольких суток заболевания, после этого кратность введения уменьшают до 1 раза в день.
При использовании антикоагулянтов, нужно контролировать показатели свертывающей системы крови, в том числе и протромбиновое время.
Помимо этого для лечения пациентов с окклюзией артерии следует назначить витамины В 6 и 12, С, А, мисклерон, метионин.
Источник
