Гипохондроплазия код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
Названия
Название: Гипохондроплазия.

Гипохондроплазия
Описание
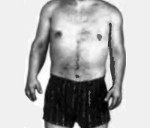
Гипохондроплазия. Наследственное заболевание, относящееся к группе хондродисплазий, причина которого заключается в нарушении формирования хрящей и некоторых типов костей, что приводит к карликовости. Симптомами этой патологии являются укороченные конечности и пальцы, увеличенные относительные размеры кистей и стоп, небольшое ограничение движений в локтевом суставе и поясничный лордоз. Диагностика производится на основании осмотра пациента, данных рентгенологических исследований, молекулярно-генетического анализа. Лечения гипохондроплазии не существует, однако серьезных осложнений, значительно ухудшающих качество жизни пациента (кроме карликовости), также не наблюдается.
Дополнительные факты
Гипохондроплазия – генетическая патология, которая во многом сходна с родственными ей хондродисплазиями – например, ахондроплазией и танатоформной дисплазией. Впервые это состояние было описано в 1913 году Равенной, который выявил наследственную природу этой формы карликовости и ее отличия от ахондроплазии. Встречаемость гипохондроплазии в настоящий момент точно неизвестна – некоторые врачи-генетики указывают цифры 1:100000, однако с этим согласны далеко не все исследователи. Основное затруднение в вычислении встречаемости этого заболевания обусловлено тем, что более чем в 80% случаев оно возникает спонтанно по причине мутаций de novo Остальная доля случаев гипохондроплазии (менее 20%) передается по аутосомно-доминантному механизму. Однако точно установлено, что данная патология встречается намного реже ахондроплазии (1:20000), хоть и имеет более легкое течение. Заболевание с равной степенью вероятности поражает как мужчин, так и женщин.
Гипохондроплазия
Причины
Большое сходство проявлений гипохондроплазии с ахондроплазией обусловлено тем, что причиной данных заболеваний являются мутации одного и того же гена — FGFR3, расположенного на 4-й хромосоме. Он кодирует последовательность фактора роста фибробластов-3, представляющего собой трансмембранный рецептор тирозинкиназы. В норме он несколько тормозит рост фибробластов и хондроцитов в ростовых пластинках эндохондральных костей, тем самым контролируя правильное развитие костной ткани. При мутациях гена FGFR3 полученный фактор роста фибробластов-3 имеет дефект и не может полноценно выполнять свои функции – в зависимости от характера генетического дефекта это может привести к танатоформной дисплазии, ахондроплазии или гипохондроплазии.
Выявлено несколько десятков мутаций гена FGFR3, результатом которых является развитие карликовости по типу гипохондроплазии. Наиболее распространенным является дефект, возникающий по причине замены азотистого основания (аденина или гуанина) в положении 1620 тринадцатого экзона гена. В результате в полученном от такого гена белке в положении 540 происходит замена аспараганина на лизин, что значительно изменяет тирозинкиназную чувствительность рецептора. Кроме того, описано еще множество других замен азотистых оснований в гене и, как следствие, аминокислот в полученном протеине, которые приводят к развитию симптомов гипохондроплазии. Однако имеются указания, что у некоторых больных с клинической картиной этого заболевания при генетическом исследовании не было выявлено дефектов FGFR3. Это может говорить о том, что в развитии гипохондроплазии могут участвовать и другие гены. Все мутации вышеуказанного гена наследуются по аутосомно-доминантному механизму, однако в подавляющем большинстве случаев они являются спонтанными и не выявляются у родителей или родственников больного. Подмечено, что у многих пациентов с гипохондроплазией возраст отцов превышает средний, что может указывать на герминативную природу появления мутаций гена FGFR3.
Симптомы
Как правило, в первые годы жизни ребенка гипохондроплазия ничем себя не проявляет – при рождении не наблюдается никаких отклонений от нормы, набор массы и психофизическое развитие происходят нормально. Первые признаки отставания в росте регистрируются в возрасте 3-4-х лет, становится заметной небольшая диспропорциональность тела (короткие руки и ноги, увеличенные ступни и кисти). Однако отклонений в умственной сфере при гипохондроплазии практически никогда не наблюдаются. Во многих случаях окружающие даже не сразу выявляют какие-либо необычные пропорции у больных – они просто выглядят невысокими коренастыми людьми. Форма черепа и черты лица при гипохондроплазии зачастую без особенностей, иногда может выявляться небольшая брахицефалия.
Диагностика
Выявление гипохондроплазии производится на основании комплекса медицинских мер: консультации педиатра и ортопеда, рентгенологических исследований, молекулярно-генетического анализа. При осмотре больных старше 3-4-х лет обнаруживают характерные для патологии изменения – укороченные конечности, увеличенный относительный размер стоп и кистей, нарушения подвижности в локтевом и иногда в тазобедренном суставе, поясничный лордоз. Если гипохондроплазия имеет наследственный характер, то такие проявления всегда имеются у одного из родителей, так как это заболевание является аутосомно-доминантным. При здоровых родителях косвенным признаком, указывающим на эту патологию, может быть возраст отца на момент зачатия более 40-45 лет.
Намного больше информации о гипохондроплазии дают рентгенологические исследования костей, суставов и позвоночника. При обследовании последнего выявляют сужение спинномозгового канала в каудальном направлении, вогнутые контуры задней поверхности поясничных позвонков. Также рентгенологически наблюдается укорочение и уплотнение бедренных и плечевых костей, незначительное удлинение большеберцовой кости, эпифизы костей квадратной формы в области коленных суставов, уплощение вертлужной впадины. Примерно в двух третях случаев гипохондроплазии также диагностируется укорочение локтевой кости.
Генетическая диагностика гипохондроплазии включает в себя прямое секвенирование последовательности гена FGFR3 или отдельных его экзонов для выявления мутаций. Чаще всего производят исследование 13-го экзона гена, так как именно там располагаются дефекты в большинстве случаев заболевания. Возможна пренатальная диагностика посредством амниоцентеза или биопсии ворсин хориона.
Дифференциальная диагностика
Дифференциальный диагноз следует проводить с ахондроплазией и другими состояниями, которые сопровождаются укорочением конечностей. Различают эти патологии между собой при помощи рентгенологических и генетических методов исследования.
Лечение
Специфического лечения гипохондроплазии не существует, карликовость остается у человека на всю жизнь. Однако в отличие от ахондроплазии это заболевание практически никогда не сопровождается умственной неполноценностью, ряд других проявлений по типу контрактуры суставов и лордоза поясничного отдела позвоночника также выражены весьма незначительно.
Прогноз
Поэтому прогноз гипохондроплазии относительно жизни и ее качества в большинстве случаев благоприятный. Лишь в некоторых случаях взрослым больным может потребоваться хирургическое вмешательство из-за сдавления поясничного отдела спинного мозга или его корешков (радикулит), которые возникают по причине лордоза и нарушения строения позвонков. Профилактика заболевания сводится к пренатальной генетической диагностике, особенно это необходимо делать семейным парам, где один из родителей страдает от гипохондроплазии. Учитывая аутосомно-доминантный характер наследования этой патологии, вероятность рождения больного ребенка при здоровом втором родителе составляет 50%.
Источник
Рубрика МКБ-10: Q77.4
МКБ-10 / Q00-Q99 КЛАСС XVII Врожденные аномалии пороки развития, деформации и хромосомные нарушения / Q65-Q79 Врожденные аномалии пороки развития и деформации костно-мышечной системы / Q77 Остеохондродисплазия с дефектами роста трубчатых костей и позвоночника
Определение и общие сведения[править]
Ахондроплазия
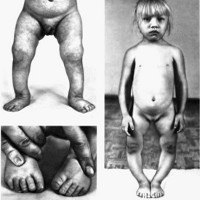
Ахондроплазия — системное поражение скелета, врожденная болезнь, характеризуемая нарушением энхондрального остеогенеза и проявляющаяся карликовостью, укорочением конечностей при обычной длине туловища, деформацией нижних конечностей и позвоночника и относительной макроцефалией.
Эпидемиология
Заболеваемость ахондроплазией составляет 1,3 на 100 000 населения.
Этиология и патогенез[править]
Ахондроплазия развивается в результате впервые возникшей или унаследованной доминантной мутации. В результате беспорядочного расположения клеток росткового хряща нарушается процесс энхондрального окостенения, и рост костей в длину замедляется.
Тип наследования — аутосомно-доминантный, 80% случаев обусловлены новыми мутациями. Заболевание вызвано мутацией гена рецептора-3 фактора роста фибробластов, картированного в локусе 4p16.3.
Клинические проявления[править]
Многие дети гибнут внутриутробно. Уже при рождении у ребенка можно обнаружить макроцефалию и микромелию. Увеличение мозговой части черепа и выпуклость лба обусловлены аномалией развития хрящевой основы черепа. Желудочки мозга значительно увеличены, но давление внутри желудочков, как правило, не выходит за пределы нормы. Вследствие выраженного нарушения развития костей основания черепа лицо больных приобретает характерные черты: выдающиеся вперед лобные кости, седловидный нос («выскобленное ложечкой лицо»), прогнатия. Поражается весь скелет, но особенно выражены изменения в проксимальных отделах конечностей. Укорочение конечностей вначале носит ризомелический характер, т.е. больше укорочены проксимальные сегменты (плечо и бедро). Это объясняется тем, что плечевая и бедренная кости в норме растут особенно интенсивно, и задержка роста в этих костях особенно заметна. Вследствие извращенного и замедленного эпифизарного роста при ненарушенном периостальном росте все трубчатые кости утолщены, изогнуты, бугристы из-за выступания апофизов; эпифизы деформированы. Это ведет к варусным и вальгусным деформациям, которые прогрессируют при ранней нагрузке на нижние конечности. Прибавляются и вторичные деформации — разболтанность связок коленного сустава, плосковальгусная деформация стопы вследствие неправильности оси конечностей.
В первые месяцы жизни в области конечностей заметны кожные складки и жировые подушки. Связки коленных суставов всегда перерастянуты. Дети, больные ахондроплазией, отстают в физическом развитии, поздно начинают держать головку (после 3-4 мес) и сидеть (после 8-9 мес), а ходить начинают к 1,5-2 годам. Уже на первом году жизни у многих больных появляется кифоз в поясничном отделе позвоночника. По мере роста ребенка укорочение конечностей становится более заметным.
Компрессионный синдром проявляется в трех формах: компрессия нервных корешков на уровне конского хвоста; компрессия спинного мозга на уровне грудо-поясничного отдела позвоночника и компрессия спинного мозга на уровне верхних шейных позвонков (вследствие стеноза большого затылочного отверстия). Поясничный гиперлордоз усиливает сдавление элементов спинного мозга и может превышать 90°. Стеноз большого затылочного отверстия может вызвать компрессию спинного мозга на уровне верхних шейных позвонков с парестезией по ходу плечевого сплетения. Подвижность па уровне атланто-окципитального сочленения может отсутствовать в результате его недоразвития.
Взрослые достигают высоты 131 ± 5,6 см (мужчины) и 124 ± 5,9 см (у женщин).
Ахондроплазия: Диагностика[править]
Патогномоничный рентгенологический признак — сужение расстояния между ножками дуг поясничных позвонков в каудальном направлении. Кроме того, крылья подвздошной кости развернуты, укорочены, имеют прямоугольную форму; крыши вертлужных впадин горизонтальные. Поперечный размер входа в малый таз значительно превышает его глубину. Метафизарные отделы длинных костей утолщены, бокаловидно расширены, эпифизы погружены в них по типу шарнира; диафизы укорочены, выглядят истонченными по сравнению с массивными и утолщенными метафизами и вертельными областями. Суставные поверхности деформированы, неконгруэнтны. Типичны деформации коленного и лучезапястного суставов. Малоберцовая кость относительно удлинена, принимает участие в образовании сустава. Щель сустава расширена, эпифизы имеют неправильную форму.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает гипохондроплазию, летальную карликовость (тип I и II) и синдром.
Ахондроплазия: Лечение[править]
Консервативное лечение
Консервативное лечение в раннем возрасте направлено на профилактику деформаций нижних конечностей, укрепление мышц конечностей, спины, живота.
Хирургическое лечение
Хирургические вмешательства при ахондроплазии направлены на коррекцию варусных деформаций нижних конечностей и низкорослости.
Варусные деформации голеней корригируют подмыщелковыми и надлодыжечными остеотомиями.
Удлинение нижних конечностей для ребенка представляет сложный комплекс отрицательных эмоций, вызванных практически постоянной, хотя и не интенсивной, болью в месте остеотомий и проведения спиц и стержней, неудобствами при ходьбе и самообслуживании. Редкие дети до 10-летнего возраста осознают необходимость проводимого удлинения. Именно поэтому возраст 10 лет считают оптимальным сроком для начала лечения.
Предпочтительней, чтобы рост пациента при начале удлинения составлял минимум 100 см. Это дает перспективу после окончания всех этапов удлинения достигнуть роста 150 см.
Предоперационное обследование пациентов включает исследование состояния внутренних органов, тщательное неврологическое обследование для исключения гидроцефалии и стеноза позвоночного канала в поясничном отделе. Стеноз позвоночного отверстия в поясничных позвонках (а в отдельных наблюдениях и стеноз большого затылочного отверстия) может стать причиной тяжелых осложнений, поэтому в предоперационном периоде показаны КТ, МРТ позвоночника, а иногда и миелография.
На конечностях оценивают состояние кровообращения и функциональное состояние нервных стволов.
Существует множество различных схем удлинения сегментов. Опыт диктует, что к этой проблеме необходим дифференцированный подход.
Осложнения при удлинении сегментов довольно типичны. Это неврологические или сосудистые расстройства, возникшие в процессе операции или дистракции, воспалительные процессы, развитие контрактур смежных суставов. Лечат их по известным схемам. В случае неврологических расстройств, связанных со стенозом спинномозгового канала, показана декомпрессивная ламинэктомия с последующей стабилизацией металлоконструкцией.
Восстановительное лечение после удлинения направлено на борьбу с контрактурами суставов, избыточным весом больного. Важно выработать правильный стереотип ходьбы в условиях новой биомеханической ситуации. После окончания лечения все усилия ортопеда и пациента должны быть направлены на профилактику ранних артрозов.
Профилактика[править]
Прочее[править]
Гипохондроплазия
Определение и общие сведения
Гипохондроплазия характеризуется наличием непропорциональной низкорослости, мягкого поясничного лордоза и ограниченным разгибанием локтевых суставов.
Распространенность оценивается на уровне около 1 в 33000. Гипохондроплазия передается по аутосомно-доминантному типу.
Этиология и патогенез
Гипохондроплазия вызывается мутацией гена рецептора фактора роста фибробластов 3 (FGFR3; 4p16.3), однако локализация мутаций иная, чем при ахондроплазии, а именно в проксимальном домене тирозинкиназы (TK1) FGFR3-N540K (Asn540Lys) и Ile538Val.
Клинические проявления
Клинические проявления обычно становятся очевидными в детстве. Дисморфизм лица, ортопедические пороки развития и неврологические проблемы не присущи данной патологии. Сообщается о случаях интеллектуального дефицитома и искривления нижних конечностей.
Диагностика
Типичная рентгенологическая картина включает умеренное сужение межножковых расстояний, укороченные трубчатые кости с дистальным удлинением малоберцовой кости, короткая и широкая шейка бедра.
Дифференциальный диагноз
Гипохондроплазия близко напоминает ахондроплазию (также вызвана мутацией гена FGFR3), но имеет менее выраженную низкорослость и диспропорцию скелетна, а также более мягкую рентгенологическую картину.
Лечение
Лечение только симптоматическое.
Прогноз
Рост у взрослых пациентов колеблется между 132 и 147 см, а продолжительность жизни в норме.
Синдром тяжелая ахондроплазия-задержка развития-акантокератодермия (acanthosis nigricans)
Синонимы: SADDAN
Синдром тяжелая ахондроплазия-задержка развития-акантокератодермия был описано у четырех не связанных между собой пациентов.
Сообщалось также об аномалиях центральной нервной системы, судорогах и потере слуха, а также в некоторых случаях деформации ключицы, бедренной кости, голени и малоберцовой кости.
Синдром вызван замещением Lys650Met в киназном домене рецептора фактора роста 3 фибробластов, кодируемого геном FGFR3 (4p16.3).
Источники (ссылки)[править]
Ортопедия [Электронный ресурс] : национальное руководство / Под ред. С.П. Миронова, Г.П. Котельникова — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2013. — https://www.rosmedlib.ru/book/ISBN9785970424483.html
Эндокринология [Электронный ресурс] : национальное руководство / под ред. И. И. Дедова, Г. А. Мельниченко. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970436820.html
https://www.orpha.net
Дополнительная литература (рекомендуемая)[править]
www.lp-ru.ru — Ассоциация родителей детей с ахондроплазией
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
Названия
Название: Q77,4 Ахондроплазия.

Q77.4 Ахондроплазия
Описание
Ахондроплазия (врожденная хондродистрофия, болезнь Парро-Мари, диафизарная аплазия) – врожденное заболевание, при котором нарушается процесс роста костей. Поражаются кости скелета и основания черепа. Причиной развития ахондроплазии является мутация гена FGFR3. В 20% случаев ахондроплазия передается по наследству, в 80% развивается в результате впервые возникшей мутации. Часть плодов с такой патологией гибнет внутриутробно. При рождении нарушения заметны с первых дней жизни: головка увеличена, руки и ноги укорочены. В последующем наблюдается выраженное отставание в росте конечностей при нормальном размере туловища, возникают вальгусные и варусные деформации конечностей, а также деформации позвоночника. Из-за скелетной патологии могут развиваться вторичные нарушения со стороны внутренних органов. Лечение ахондроплазии симптоматическое, направлено на предотвращение и устранение грубых деформаций.
Дополнительные факты
Ахондроплазия – генетическое заболевание, при котором наблюдается укорочение конечностей в сочетании с нормальной длиной туловища. Характерными особенностями являются низкий рост (130 и менее тд ), изогнутый вперед позвоночник, седловидный нос и относительно большая голова с выступающими лобными буграми. Ахондроплазия возникает у одного из 10 тысяч новорожденных, женщины страдают чаще мужчин. Способов полностью излечить ахондроплазию, восстановив рост и пропорции тела, в настоящее время не существует. Лечение направлено на минимизацию негативных последствий болезни.

Q77.4 Ахондроплазия
Причины
В основе ахондроплазии лежит нарушение развития костей вследствие генетически обусловленной дистрофии эпифизарных хрящей. Из-за хаотичного расположения клеток ростковой зоны происходит нарушение нормального процесса окостенения. В результате рост костей замедляется. При этом поражаются только кости, растущие по энхондральному типу: трубчатые кости, кости основания черепа Кости свода черепа, растущие из соединительной ткани, достигают положенного размера, что приводит к несоответствию пропорций между головой и телом, а также становится причиной характерного изменения формы черепа.
Симптомы
Нарушение анатомических пропорций заметно уже при рождении: ребенок с ахондроплазией имеет относительно большую голову, короткие ручки и ножки. Лоб выпуклый, мозговая часть черепа увеличена, затылочные и теменные бугры выпирают. В отдельных случаях возможна гидроцефалия. Отмечаются нарушения строения лицевого скелета, возникшие вследствие неправильного развития костей основания черепа. Глаза пациентов с ахондроплазией широко расставлены, находятся глубоко в орбитах, около внутренних углов глаз есть дополнительные складочки. Нос седловидный, сплющенный, с широкой верхней частью, лобные кости заметно выступают вперед, верхняя челюсть также значительно выступает вперед над нижней. Язык грубый, небо высокое.
Нижние и верхние конечности больных ахондроплазией равномерно укорочены, в основном – за счет проксимальных сегментов (бедер и плеч). Ручки новорожденного ребенка достают только до пупка. Все сегменты конечностей несколько искривлены. Стопы широкие и короткие. Ладони широкие, II-V пальцы короткие, практически одинаковой длины, I палец длиннее остальных. В первые месяцы жизни у пациентов с ахондроплазией на конечностях видны жировые подушки и кожные складки. Туловище нормально развито, грудная клетка не изменена, живот выпячен вперед, а таз наклонен кзади, поэтому ягодицы выступают сильнее, чем у здоровых детей.
У грудных детей с ахондроплазией чаще, чем у их здоровых сверстников, развивается внезапная смерть во сне. Предполагается, что причиной смерти в таких случаях является сдавление продолговатого мозга и верхней части спинного мозга из-за аномалии формы и размера затылочного отверстия. Кроме того, для детей страдающих ахондроплазией характерны нарушения дыхания из-за особенностей строения лица, больших миндалин и небольшой грудной клетки.
На 1-2 году жизни из-за нарушения мышечного тонуса у больных ахондроплазией может формироваться шейно-грудной кифоз, исчезающий после начала ходьбы. У всех детей с ахондроплазией отмечается некоторое отставание в физическом развитии. Они начинают держать головку только после 3-4 месяцев, учатся сидеть в 8-9 месяцев и позже и начинают ходить в 1,5-2 года. При этом интеллектуальное развитие пациентов с ахондроплазией обычно остается в пределах нормы, психических отклонений нет.
По мере взросления из-за извращения эпифизарного роста костей при нормальном периостальном росте кости все больше утолщаются, изгибаются, становятся бугристыми. Из-за повышенной эластичности эпифизарных и метафизарных отделов трубчатых костей возникают вальгусные и варусные деформации конечностей, быстро прогрессирующие при ранней нагрузке. Искривление еще больше усугубляется вследствие чрезмерной тяги хорошо развитых мышц и значительной массы нормально развивающегося туловища. Из-за нарушения нормальной оси конечностей у больных ахондроплазией формируются плосковальгусные стопы, коленные суставы становятся разболтанными.
Возникает ряд характерных для ахондроплазии деформаций. Бедренные кости искривляются и скручиваются внутрь в нижних отделах. Из-за неравномерного роста костей голени малоберцовая кость в верхнем отделе «выдвигается» вверх и перестает сочленяться с большеберцовой, а в нижнем «перекашивает» вилку голеностопного сустава. В результате голеностопный сустав разворачивается на 10-15 градусов внутрь, стопа уходит в положение супинации под углом 10-20 градусов. Верхние конечности также искривляются, особенно в области предплечий. Укорочение верхних конечностей сохраняется, однако, у взрослых пациентов с ахондроплазией пальцы достают уже не до пупка, а до паховой складки.
У взрослых больных ахондроплазией отмечается дефицит роста, обусловленный, в основном, укорочением нижних конечностей. Средний рост женщин составляет 124 см, мужчин – 131 тд Сохраняются и даже становятся более выраженными изменения головы и лицевого скелета: увеличенная мозговая часть черепа, выступающий и нависающий лоб, глубокая переносица, видимое нарушение прикуса. Возможно косоглазие. Пациенты с ахондроплазией склонны к ожирению. Из-за зауженных носовых ходов у них часто развиваются средние отиты и формируется кондуктивная тугоухость. Из-за обструкции верхних дыхательных путей могут выявляться признаки дыхательной недостаточности.
Диагностика
Постановка диагноза ахондроплазия не вызывает затруднений из-за характерного внешнего вида и пропорций тела пациента. Всех детей подробно осматривают, чтобы оценить степень отклонений от нормального развития скелета, данные заносят в таблицу. Эта таблица регулярно дополняется по мере роста ребенка, а внесенные в нее данные сравниваются со стандартной таблицей, специально составленной для больных с ахондроплазией. Для оценки состояния различных органов и систем проводится комплексное обследование, назначаются консультации различных специалистов. Для исключения гидроцефалии новорожденных детей с ахондроплазией осматривает нейрохирург, при подозрении на гидроцефалию назначается МРТ головного мозга и КТ головного мозга. Для изучения состояния носовых ходов и ЛОР-органов больных ахондроплазией направляют на консультацию к отоларингологу. Может также потребоваться консультация пульмонолога.
При рентгенографии черепа у пациентов с ахондроплазией выявляется диспропорция между лицевой и мозговой частью. Затылочное отверстие уменьшено в размере, нижняя челюсть и кости свода черепа увеличены. Турецкое седло имеет характерную башмакообразную форму и плоское, удлиненное основание. Рентгенография грудной клетки при ахондроплазии обычно без изменений, в отдельных случаях грудина выдается вперед и несколько изогнута. Возможно утолщение ребер и их деформация в области перехода в хрящевые дуги. Иногда отсутствуют нормальные анатомические изгибы ключиц.
При рентгенографии позвоночника больных ахондроплазией грубых изменений, как правило, также не выявляется, физиологические изгибы выражены слабее, чем у здоровых людей, при этом может выявляться поясничный гиперлордоз. Рентгенография таза свидетельствует об изменении размера и формы крыльев подвздошных костей – они имеют прямоугольную форму, развернуты и укорочены. Определяется также горизонтальное расположение крыши вертлужных впадин.
При рентгенографии трубчатых костей у пациентов с ахондроплазией выявляется укорочение и истончение диафизов, утолщение и бокаловидное расширение метафизов. Эпифизы погружены в метафизы по типу шарниров. На рентгенографии суставов видны деформация и неконгруэнтность суставных поверхностей, расширение суставных щелей и нарушение формы эпифизов. Рентгенография коленного сустава больных ахондроплазией свидетельствует об удлинении малоберцовой кости, при рентгенографии голеностопного сустава определяется ротация и супинация.
Лечение
Полное излечение пациентов с ахондроплазией силами современной ортопедии пока невозможно. Предпринимались попытки проводить лечение с использованием гормона роста, однако, достоверных свидетельств эффективности этой методики при ахондроплазии получить не удалось. В раннем возрасте проводится консервативная терапия, направленная на укрепление мышц и профилактику деформации конечностей. Больным ахондроплазией назначают ЛФК, массаж, рекомендуют носить специальную ортопедическую обувь Проводится профилактика ожирения.
Хирургические вмешательства при ахондроплазии показаны при выраженных деформациях конечностей и сужении спинномозгового канала. Для коррекции деформаций выполняется остеотомия, для устранения спинального стеноза – ламинэктомия. В ряде случаев также осуществляются операции для увеличения роста. Удлинение конечностей при ахондроплазии обычно проводится перекрестно, в два этапа: сначала удлиняется бедро с одной стороны и голень с другой, затем выполняются оперативные вмешательства на оставшихся сегментах.
Источник
