Гипертрофия предсердий код мкб

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Гипертрофическая кардиомиопатия.
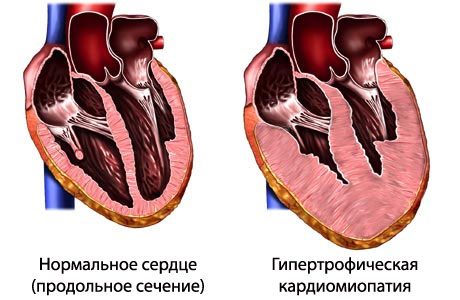
Гипертрофическая кардиомиопатия на рисунке справа
Описание
Гипертрофическая кардиомиопатия. Первичное изолированное поражение миокарда, характеризующееся гипертрофией желудочков (чаще левого) при уменьшенном или нормальном объеме их полостей. Клинически гипертрофическая кардиомиопатия проявляется сердечной недостаточностью, болью в грудной клетке, нарушениями ритма, синкопальными состояниями, внезапной смертью. Диагностика гипертрофической кардиомиопатии включает проведение ЭКГ, суточного ЭКГ-мониторирования, ЭхоКГ, рентгенологического исследования, МРТ, ПЭТ сердца. Лечение гипертрофической кардиомиопатии проводится b-адреноблокаторами, блокаторами кальциевых каналов, антикоагулянтами, антиаритмическими препаратами, ингибиторами АПФ. В ряде случаев прибегают к кардиохирургической операции (миотомии, миоэктомии, протезированию митрального клапана, двухкамерной электрокардиостимуляции, имплантации кардиовертер-дефибриллятора).
Дополнительные факты
В кардиологии различают первичные (идиопатические) кардиомиопатии (гипертрофическую, констриктивную, дилатационную, рестриктивную, аритмогенную дисплазию правого желудочка) и специфические вторичные кардиомиопатии (алкогольную, токсическую, метаболическую, климактерическую и ряд других).
Гипертрофическая кардиомиопатия – самостоятельное, не зависящее от других сердечно-сосудистых заболеваний, значительное утолщение миокарда левого (реже правого) желудочка, сопровождающееся уменьшением его полости, нарушением диастолической функции с развитием нарушений сердечного ритма и сердечной недостаточности.
Гипертрофическая кардиомиопатия развивается у 0,2-1,1% населения, чаще мужского пола; средний возраст пациентов составляет от 30 до 50 лет. Коронарный атеросклероз среди больных гипертрофической кардиомиопатией встречается в 15-25 % случаев. Внезапная смерть, вызванная с тяжелыми желудочковыми аритмиями (пароксизмальной желудочковой тахикардией), наступает у 50% пациентов с гипертрофической кардиомиопатией. У 5-9 % больных заболевание осложняется инфекционным эндокардитом, протекающим с поражением митрального или аортального клапана.
Причины
Гипертрофическая кардиомиопатия – заболевание с аутосомно-доминантным типом наследования, поэтому обычно носит семейный характер, что не исключает, однако, возникновение спорадических форм.
В основе семейных случаев гипертрофической кардиомиопатии лежат передаваемые по наследству дефекты генов, кодирующих синтез сократительных белков миокарда (гена тяжелой цепи b-миозина, гена сердечного тропонина Т, гена а-тропомиозина, гена, кодирующего сердечную изоформу миозин-связывающего белка). Спонтанные мутации этих же генов, происходящие под воздействием неблагоприятных факторов среды, обусловливают развитие спорадических форм гипертрофической кардиомиопатии.
Гипертрофия миокарда левого желудочка при гипертрофической кардиомиопатии не связана с врожденными и приобретенными пороками сердца, ИБС, гипертонической болезнью и другими заболеваниями, которые обычно приводят к подобным изменениям.
Патогенез
В патогенезе гипертрофической кардиомиопатии ведущая роль принадлежит компенсаторной гипертрофии сердечной мышцы, обусловленной одним из двух возможных патологических механизмов — нарушением диастолической функции миокарда или обструкцией выходного тракта левого желудочка. Диастолическая дисфункция характеризуется поступлением в желудочки недостаточного количества крови в диастолу, что связано с плохой растяжимостью миокарда, и обусловливает быстрый подъем конечного диастолического давления.
При обструкции выходного отдела левого желудочка имеет место утолщение межжелудочковой перегородки и нарушение движения передней створки митрального клапана. В связи с этим в период изгнания возникает перепад давления между полостью левого желудочка и начальным отрезком аорты, что сопровождается повышением конечного диастолического давления в левом желудочке. Возникающая в этих условиях компенсаторная гиперфункция сопровождается гипертрофией, а затем и дилатацией левого предсердия, в случае же декомпенсации развивается легочная гипертензия.
В ряде случаев гипертрофической кардиомиопатии сопутствует ишемия миокарда, обусловленная снижением вазодилататорного резерва коронарных артерий, увеличением потребности гипертрофированного миокарда в кислороде, сдавлением во время систолы интрамуральных артерий, сопутствующим атеросклерозом венечных артерий.
Макроскопическими признаками гипертрофической кардиомиопатии служит утолщение стенок левого желудочка при нормальных или уменьшенных размерах его полости, гипертрофия межжелудочковой перегородки, дилатация левого предсердия. Микроскопическая картина гипертрофической кардиомиопатии характеризуется беспорядочным расположением кардиомиоцитов, замещением мышечной ткани на фиброзную, аномальным строением интрамуральных венечных артерий.
Классификация
В соответствии с локализацией гипертрофии выделяют гипертрофическую кардиомиопатию левого и правого желудочков. В свою очередь, гипертрофия левого желудочка может быть асимметричной и симметричной (концентрической). В большинстве случаев выявляется асимметричная гипертрофия межжелудочковой перегородки на всем протяжении или в ее базальных отделах. Реже встречается асимметричной гипертрофия верхушки сердца (апикальная гипертрофическая кардиомиопатия), задней или переднебоковой стенки. На долю симметричной гипертрофии приходится около 30 % случаев.
С учетом наличия градиента систолического давления в полости левого желудочка различают обструктивную и необструктивную гипертрофическую кардиомиопатию. Симметричная гипертрофия левого желудочка, как правило, представляет собой необструктивную форму гипертрофической кардиомиопатии.
Асимметричная гипертрофия может являться как необструктивной, так и обструктивной. Так, синонимом асимметричной гипертрофии межжелудочковой перегородки служит понятие «идиопатический гипертрофический субаортальный стеноз», гипертрофии средней части межжелудочковой перегородки (на уровне папиллярных мышц) – «мезовентрикулярная обструкция». Верхушечная гипертрофия левого желудочка, как правило, представлена необструктивным вариантом.
В зависимости от степени утолщения миокарда выделяют умеренную (15-20 мм), среднюю (21-25 мм) и выраженную (более 25 мм) гипертрофию.
На основании клинико-физиологической классификации выделяют IV стадии гипертрофической кардиомиопатии:
• I — градиент давления в выходном тракте левого желудочка (ВТЛЖ) не более 25 мм ; жалобы отсутствуют;
• II — градиент давления в ВТЛЖ возрастает до 36 мм ; появляются жалобы при физической нагрузке;
• III — градиент давления в ВТЛЖ увеличивается до 44 мм ; появляются стенокардия, одышка;
• IV — градиент давления в ВТЛЖ выше 80 мм ; развиваются выраженные нарушения гемодинамики, возможна внезапная сердечная смерть.
Симптомы
Длительное время течение гипертрофической кардиомиопатии остается бессимптомным, клиническая манифестация чаще происходит в возрасте 25–40 лет. С учетом преобладающих жалоб выделяют девять клинических форм гипертрофической кардиомиопатии: малосимптомную, вегетодистоническую, кардиалгическую, инфарктоподобную, аритмическую, декомпенсационную, псевдоклапанную, смешанную, молниеносную. Несмотря на то, что каждый клинический вариант характеризуется определенными признаками, всем формам гипертрофической кардиомиопатии присущи общие симптомы.
Необструктивная форма гипертрофической кардиомиопатии, не сопровождающаяся нарушением оттока крови из желудочка, обычно малосимптомна. В этом случае жалобы на одышку, перебои в работе сердца, неритмичный пульс могут отмечаться при выполнении физической нагрузки.
Боль в груди слева. Боль в грудной клетке. Одышка.
Диагностика
При диагностическом поиске обнаруживается систолический шум, высокий, скорый пульс, смещение верхушечного толчка. Инструментальные методы обследования при гипертрофической кардиомиопатии включают ЭхоКГ, ЭКГ, ФКГ, рентгенографию грудной клетки, холтеровское мониторирование, поликардиографию, ритмокардиографию. С помощью эхокардиографии выявляется гипертрофия МЖП, стенок миокарда желудочка, увеличение размеров левого предсердия, наличие обструкции ВТЛЖ, диастолическая дисфункция левого желудочка.
ЭКГ-признаки гипертрофической кардиомиопатии малоспецифичны и требуют дифференциальной диагностики с очаговыми изменениями миокарда, гипертонической болезнью, ИБС, аортальным стенозом и другими заболеваниями, осложняющимися гипертрофией левого желудочка. Для оценки тяжести гипертрофической кардиомиопатии, прогноза и выработки рекомендаций по лечению используются нагрузочные пробы (велоэргометрия, тредмил-тест).
Суточное мониторирование ЭКГ позволяет документировать пароксизмальные эпизоды желудочковой экстрасистолии и тахикардии, фибрилляции и трепетания предсердий. На фонокардиограмме регистрируется систолический шум различной степени выраженности, сохранность амплитуды I и II тонов. Сфигмография демонстрирует двухвершинную кривую каротидного пульса, характеризующуюся дополнительной волной на подъеме.
При рентгенологическом исследовании изменения контуров сердца (увеличение левых отделов сердца, расширение восходящей части аорты, выбухание ствола и расширение ветвей легочной артерии) обнаруживаются только в развернутой стадии гипертрофической кардиомиопатии. Для получения дополнительных данных за гипертрофическую кардиомиопатию прибегают к проведению зондирования левых отделов сердца, вентрикулографии, коронарографии, сканированию сердца с радиоизотопом таллия, МРТ, ПЭТ сердца.
Лечение
Пациентам с гипертрофической кардиомиопатией (особенно с обструктивной формой) рекомендуется ограничение физических нагрузок, которые могут спровоцировать увеличение градиента давления «левый желудочек-аорта», аритмии сердца и обмороки.
При умеренно выраженных симптомах гипертрофической кардиомиопатии назначают b-адреноблокаторы (пропранолол, атенолол, метопролол) или блокаторы кальциевых каналов (верапамил), уменьшающие ЧСС, удлиняющие диастолу, улучшающие пассивное наполнение левого желудочка и снижающие давление наполнения. В связи с наличием высокого риска развития тромбоэмболий необходим прием антикоагулянтов. При развитии сердечной недостаточности показаны диуретики, ингибиторы АПФ; при нарушениях желудочкового ритма — антиаритмические препараты (амиодарон, дизопирамид).
При обструктивной гипертрофической кардиомиопатии проводится профилактика инфекционного эндокардита, т. В результате постоянной травматизации передней створки митрального клапана на ней могут появляться вегетации. Кардиохирургическое лечение гипертрофической кардиомиопатии целесообразно при градиенте давления между левым желудочком и аортой 50 мм В этом случае может выполняться септальная миотомия или миоэктомия, а при структурных изменениях митрального клапана, вызывающих значительную регургитацию, — протезирование митрального клапана.
Для уменьшения обструкции ВТЛЖ показана имплантация двухкамерного электрокардиостимулятора; при наличии желудочковых нарушений ритма — имплантация кардиовертер-дефибриллятора.
Прогноз
Течение гипертрофической кардиомиопатии вариабельно. Необструктивная форма гипертрофической кардиомиопатии протекает относительно стабильно, однако при длительном стаже заболевания все же развивается сердечная недостаточность. У 5–10% пациентов возможен самостоятельный регресс гипертрофии; у такого же процента больных отмечается переход гипертрофической кардиомиопатии в дилатационную; еще столько же пациентов сталкивается с осложнением в виде инфекционного эндокардита.
Без лечения летальность при гипертрофической кардиомиопатии составляет 3–8 %, при этом в половине подобных случаев возникает внезапная смерть вследствие фибрилляции желудочков, полной атриовентрикулярной блокады, острого инфаркта миокарда.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Рубрика МКБ-10: I42.2
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I30-I52 Другие болезни сердца / I42 Кардиомиопатия
Определение и общие сведения[править]
Необструктивная гипертрофическая кардиомиопатия
ГКМП (гипертрофическая кардиомиопатия) — заболевание миокарда, характеризующееся очаговой или диффузной гипертрофией миокарда левого и/или правого желудочка, чаще асимметричной, с вовлечением в гипертрофический процесс межжелудочковой перегородки, нормальным или уменьшенным объемом левого желудочка, сопровождающееся нормальной или увеличенной контрактильностью миокарда при значительном снижении диастолической функции.
Эпидемиология
ГКМП распространена во всем мире, встречается в любом возрасте, чаще у лиц мужского пола. Среди лиц молодого возраста (25-35 лет) частота составляет 2 на 1000. Диагностика ее представляет наибольшие трудности у детей первого года жизни, у которых клинические проявления ГКМП слабо выражены и нередко ошибочно расцениваются как симптомы заболевания сердца иного генеза.
Этиология и патогенез[править]
см. Обструктивная гипертрофическая кардиомиопатия
Клинические проявления[править]
Клинические проявления ГКМП полиморфны и неспецифичны, они варьируют от бессимптомных форм до тяжелого нарушения функционального состояния и внезапной смерти.
Основные жалобы у детей старшего возраста:
• быстрая утомляемость;
• одышка при физической нагрузке, а у части больных и в покое, по ночам, обусловлена венозным застоем крови в легких вследствие диастолической дисфункции гипертрофированного левого желудочка;
• кардиалгии, которые связывают с несоответствием коронарного кровотока массе миокарда; на развитие ишемии миокарда влияют нарушения процесса расслабления сердечной мышцы, повышение внутримиокардиального напряжения и сдавление интрамуральных коронарных сосудов;
• головокружения и обмороки, в части случаев связаны с резким снижением сердечного выброса вследствие усугубления препятствия изгнанию крови из левого желудочка, у детей чаще возникают при физической нагрузке и эмоциональном стрессе;
• ощущение сердцебиения, «перебои» в работе сердца, синкопальные состояния могут быть обусловлены нарушениями ритма сердца.
Другая гипертрофическая кардиомиопатия: Диагностика[править]
Важен семейный анамнез (случаи внезапной смерти родственников в молодом возрасте).
Клиническое обследование
При необструктивной форме ГКМП отклонений от нормы при осмотре может не быть, но иногда определяют увеличение продолжительности верхушечного толчка и IV тон сердца.
Инструментальные методы см. Обструктивная гипертрофическая кардиомиопатия
Дифференциальный диагноз[править]
При постановке диагноза необходимо исключить пороки сердца (стеноз устья аорты), АГ.
Другая гипертрофическая кардиомиопатия: Лечение[править]
Лечение ГКМП симптоматическое, с учетом факторов внезапной сердечной смерти (желудочковая тахикардия, выраженная гипертрофия левого желудочка, обмороки, некоторые мутации, случаи внезапной смерти в семье), направленное на уменьшение диастолической дисфункции и устранение нарушений ритма сердца.
К общим мероприятиям относят запрещение занятий спортом и ограничение физических нагрузок, способных вызывать усугубление гипертрофии миокарда, повышение внутрижелудочкового градиента и риска внезапной смерти даже у бессимптомных больных. Проводится профилактика инфекционного эндокардита. Наряду с применением различных лекарственных препаратов осуществляют и хирургическую коррекцию заболевания.
Медикаментозное лечение
Наличие клинических проявлений обструктивной ГКМП (обмороки, одышка, головокружения) при нормальной систолической функции — показание к назначению ЛС, улучшающих диастолическое расслабление и уменьшающих градиент давления в левом желудочке — антагонисты кальция (верапамил) или β-адреноблокаторы (пропранолол, атенолол)]. Они обычно дают хороший симптоматический эффект, хотя не предупреждают внезапную смерть и не влияют на естественное течение заболевания.
Амиодарон оказывает антиаритмическое действие, при этом предупреждает возникновение как суправентрикулярных, так и желудочковых тахиаритмий.
При развитии прогрессирующей систолической дисфункции и сердечной недостаточности лечебная стратегия строится на принципах терапии застойной сердечной недостаточности, предусматривает осторожное назначение ИАПФ, блокаторов рецепторов ангиотензина II, диуретиков, сердечных гликозидов, β-адреноблокаторов и спиронолактона. Эти больные — потенциальные кандидаты для проведения трансплантации сердца.
Профилактика[править]
Прочее[править]
Несмотря на относительно благоприятное течение, при ГКМП нередко возникают осложнения, становящиеся непосредственной причиной смерти больных. У детей раннего возраста наиболее частой причиной летальных исходов бывает рефрактерная застойная сердечная недостаточность. Дети старшего возраста и взрослые в большинстве случаев умирают внезапно.
Источники (ссылки)[править]
Педиатрия [Электронный ресурс] : Национальное руководство. Краткое издание / под ред. А. А. Баранова. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970434093.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Термин гипертрофия введен для обозначения компенсационного увеличения, возникшего в результате какой-либо недостаточности или дефицита. Гипертрофия правого предсердия менее распространена, нежели левого, так как последнее испытывает сравнительно большие функциональные нагрузки.
Сердце имеет четыре отдела, способные на фоне негативных причин увеличиваться в объеме. Исключением и физиологической нормой считается рост сердечного объема вследствие регулярных аэробных тренировок у профессиональных спортсменов и лиц, ведущих активный образ жизни. Патологическое разрастание клеток сердечной ткани (кардиомиоцитов) зачастую влечет за собой сопутствующие заболевания. Гипертрофия одной из сердечной камер характеризуется своими особенностями и имеет свойственную только ей симптоматику. Следует отметить, что гипертрофия не относится к самостоятельным болезням, а является синдромом совокупности нарушений, приведших к неблагоприятному состоянию.
Гипертрофия правого предсердия, как результат изменений в малом круге кровообращения, возникает при дыхательных нарушениях, обусловлена патологией трехстворчатого клапана или сосудов, нередко является следствием сердечных пороков врожденного типа. Перечисленные болезни приводят к гипертонии артерии легкого и значительным сердечным перегрузкам, увеличивающим предсердие справа и вызывающим его недостаточность.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Код по МКБ-10
I42.1 Обструктивная гипертрофическая кардиомиопатия
I42.2 Другая гипертрофическая кардиомиопатия
Причины гипертрофии правого предсердия
Гипертрофия правого предсердия может быть вызвана повышенной массой тела или ожирением, деформацией ребер, сильным эмоциональным всплеском, различными пристрастиями (например, к алкоголю).
Виды гипертрофии подразделяются в зависимости от факторов, влияющих на функционирование сердца:
- миофибриллярная или рабочая – развивается на фоне интенсивных нагрузок или постоянного перенапряжения здорового организма;
- заместительная – результат приспосабливаемости сердца к нормальному режиму при различных болезненных состояниях;
- регенерационная – после инфаркта на его месте формируется рубец, а расположенные вокруг кардиомиоциты разрастаются, забирая на себя функции утраченной зоны.
Выделяют следующие причины гипертрофии правого предсердия:
- легочные патологии – бронхит либо обструктивное легочное хронического типа заболевание способны увеличить кровяное давление в легочной артерии, которая принимает кровь из желудочка справа;
- эмболия артерии легкого – легкие сообщаются с правым желудочком посредствам артерии, несущей кровь для очищения с последующим кислородным насыщением. Формирование тромба в артерии легкого препятствует свободному кровотоку, что обуславливает повышение нагрузки на сердечную мышцу, стремящуюся возобновить анатомически правильное течение крови. Причем максимум усилий наблюдаются в правых сердечных камерах;
- стеноз трехстворчатого клапана – перегородка, размещенная между предсердием и желудочком справа, помогает крови нормально циркулировать из правого предсердия в правый желудочек. Уменьшение просвета клапана (стеноз) снижает количество перетекающей крови. Для избавления от застоя, давление в камере предсердия справа возрастает, но функционирование в повышенном режиме приводит к дилатации и гипертрофии;
- недостаточность трикуспидального клапана – изменения в трехстворчатом клапане, обусловленные с невозможностью его полного закрытия и обратным кровооттоком от желудочка в предсердие;
- нередко гипертрофия правого предсердия – следствие увеличения желудочка справа;
- врожденные пороки сердца – подобные заболевания характеризуются проблемами с трикуспидальным, митральным или клапаном артерии легкого. Любое изменение строения сердца приводит к дисфункции кровотока и впоследствии к гипертрофии.
 [11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
[11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21], [22], [23]
Признаки гипертрофии правого предсердия
Гипертрофия правого предсердия выражается болевыми ощущениями в области груди, дыхательными нарушениями, а также усталостью. Нередко неблагоприятной симптоматике предшествуют: перенесенное воспаление легких, обострение бронхиальной астмы, эмболия артерии легкого и т.п. После терапии основного заболевания тревожные проявления могут стихать и даже полностью исчезнуть. Помимо клинических проявлений легочных проблем, при гипертрофии возможны признаки венозного застоя. Тревожные признаки гипертрофии правого предсердия характеризуются:
- кашлем, одышкой, ухудшением функции дыхания;
- отечностью;
- побледнением кожных покровов, цианозом;
- притуплением внимания;
- незначительными покалываниями, дискомфортом в области сердца;
- патологией сердечного ритма.
В большинстве случаев гипертрофия протекает бессимптомно, а проявление клинических симптомов отмечается уже в запущенной стадии. Незамедлительно проконсультируйтесь у врача, если заметили – учащенное сердцебиение, головокружение (потеря сознания), отеки нижних конечностей.
Гипертрофия правого предсердия при беременности
К достаточно сложным экстрагенитальным заболеваниям при вынашивании малыша относят сердечно-сосудистые патологии. Любую беременность характеризует динамика постепенного, постоянного, иногда внезапного типа с явными физиологическими и гормональными изменениями. Сердечно-сосудистая система претерпевает колоссальные нагрузки в процессе беременности, по этой причине важно своевременно установить правильный диагноз, а также оценить способность женщины к вынашиванию и родам. Идеальным вариантом будет решение вопроса о допустимости беременности до зачатия, чтобы предупредить риск здоровья и угрозу жизни матери и малыша.
Известно, что гипертрофия правого предсердия при беременности не является самостоятельным нарушением. Заболевание может быть вызвано, как врожденными так и приобретенными, в том числе за период вынашивания, патологиями. С целью контроля состояния, беременных с сердечными проблемами показано госпитализировать трижды за весь срок. Первое помещение в стационар необходимо для тщательного исследования порока, определения активности патологического процесса и функционирования системы кровообращения с рассмотрением вопроса о возможном прерывании беременности. Повторная госпитализация требуется из-за достигающего пика физиологического напряжения для поддержания работоспособности сердца. Пребывание в стационаре в третий раз помогает специалистам определить способ родоразрешения.
Последствия гипертрофии правого предсердия
Патологии легких хронического типа негативно сказываются на малом круге кровообращения и формируют избыточное число соединительной ткани, снижают площадь газообмена и объем микроциркуляции. Такие нарушения создают избыточное давление в сосудах легких, влекущих в свою очередь активное сокращение правых сердечных полостей, которые спустя время гипертрофируются.
Выделяют следующие последствия гипертрофии правого предсердия:
- неминуемая дилатация (расширение) сердечного отдела;
- недостаток кровотока обоих кругов;
- появление легочного сердца;
- венозный застой;
- развитие отеков;
- выявление синюшности кожных покровов;
- одышка.
Прогрессирование болезни обуславливает наличие сбоев работы других внутренних органов.
 [24], [25], [26], [27], [28], [29], [30], [31], [32]
[24], [25], [26], [27], [28], [29], [30], [31], [32]
Диагностика гипертрофии правого предсердия
Как показывает практика, уже на этапе физиокального обследования врач устанавливает гипертрофию миокарда. На вооружении специалиста техника аускультации – оценка состояния внутренних органов путем прослушивания. Исследование пациента стетоскопом позволяет выявить шумы в сердечной зоне, свидетельствующие о дисфункции клапанов и наличии заболевания. Электрокардиограмма необходима с целью нахождения нарушений и отклонений в функционировании сердца, о чем свидетельствуют увеличенная амплитуда и заострение зубцов.
Более точная диагностика гипертрофии правого предсердия – эхокардиография, которая проводится при помощи ультразвука. Метод дает представление о размере и толщине стенок сердечных камер, помогает получить полную картину кровотока с детализацией состояния клапанов и тканей органа.
Охарактеризовать величину предсердий и желудочков, а также выявить легочные патологии, что особенно актуально при врожденных пороках, можно посредствам рентгенографии.
 [33], [34], [35], [36]
[33], [34], [35], [36]
Гипертрофия правого предсердия на ЭКГ
Чрезмерные перегрузки правого предсердия выражается отклонением электрической осью вправо, вперед и вниз. Грудные отведения в норме – двухфазный зубец Р в положительной фазе отображает возбуждение правого предсердия, а отрицательной – левого. Появление гипертрофии предсердия справа характеризуется ростом положительной фазы зубца, которая заостряется и увеличивается по высоте.
Гипертрофия правого предсердия на экг дифференцируется по совокупности признаков, обозначенных Р-pulmonale и характерных для легочной патологии, включая хроническое легочное сердце и легочную гипертензию, нарушения малого круга кровообращения. Гипертрофия правого предсердия оценивается по следующим признакам: •
высокой амплитудой зубца Р и заострением вершины с отведением I, III, aVF (величина Р более 2.5мм); •
первая положительная фаза, преобладающая над отрицательной, определяется высокой и заостренной формой Рv1,2; •
уширение или продолжительность зубца Р выше 0.1 с.
Если возникают сложности дифференцирования гипертрофии, пользуются индексом Макруза – соотношение величины Р и сегмента РQ. Патология правого предсердия дает индекс меньше 1.1.
Лечение гипертрофии правого предсердия
Как известно, гипертрофия правого предсердия – это вторичная проблема. Привести размеры предсердия в норму, улучшить снабжение организма кислородом благодаря здоровому функционированию сердца, возможно путем терапии первопричины. Итак, лечение гипертрофии правого предсердия базируется на комплексном подходе к лечению основной патологии. Врачами проводится медикаментозная коррекция состояния, а от самого пациента зачастую требуется изменение привычного жизненного уклада. Без правильного обращения с собственным организмом усилия специалистов могут быть тщетными. Отказ от пагубных пристрастий, разумные ограничения в ежедневном рационе (снижение потребления соли, воды, продуктов с холестерином и т.п.), приведение в норму массы тела, но в тоже время умеренное физическое нагружение. Все перечисленное ускорит процессы выздоровления и восстановления, предотвратит возможность рецидива.
При диагнозе легочное сердце, являющимся следствием легочных проблем, работают над компенсацией легочной функции с применением противовоспалительных мер, бронхорасширяющих и других необходимых медикаментов. Пороки клапана в большинстве ситуаций требуют оперативного лечения. Для устранения симптоматики заболеваний миокарда назначают антиаритмическую терапию, включающую сердечные гликозиды и лекарственные средства, стимулирующие обменные процессы мышечных структур (например, рибоксин).
Своевременно диагностированная гипертрофия правого предсердия приобретенного характера дает высокие шансы на полное выздоровление и долгую, полноценную жизнь.
Профилактика гипертрофии правого предсердия
Профилактика гипертрофии правого предсердия начинается со здорового образа жизни, правильного режима дня и сбалансированного питания. Если ваша профессия не связана с профессиональным спортом, не следует изнурять себя физическими упражнениями и колоссальными нагрузками. Для поддержания отличного настроения и созданию прекрасной телесной формы достаточно ежедневных прогулок, плавания, езды на велосипеде либо умеренной пробежки.
Сегодня все больше специалистов склоняется к тому, что организм трудно переносит запредельные нагрузки, которые повышают давление в системе кровообращения и служат причиной развития гипертрофии. Следующей колоссальной проблемой, бьющей по сердечной мышце, является нервное перенапряжение. Конечно, невозможно посадить себя под колпак в полный вакуум, но следует сделать все, дабы предупредить изнашивание сердца. Может быть, поэтому число людей, увлеченных йогой, медитацией, релаксационными практиками, непреклонно растет? Умение думать о хорошем, замечать приятное, вдохновляться окружающим миром становится необходимым навыком каждого жителя огромного мегаполиса.
Своевременное обращение к врачу по поводу болезней, способных дать осложнение на кровеносную систему, грамотное поддержание здоровья при наличии врожденных пороков сердца – не менее важная профилактика гипертрофии правого предсердия.
Прогноз гипертрофии правого предсердия
Исходя из того, что гипертрофия правого предсердия – это следствие какого-либо заболевания или порока, то благоприятное медицинское заключение строиться на основании удачного лечения и особенностей течения первичной патологии. Огромную роль играет степень необратимых изменений в тканях и функционировании сердца. Если предшествующей болезнью является врожденный порок, например, стеноз артерии легкого, приведший к дилатации и гипертрофии сначала желудочка, а затем предсердия справа, то требуется оперативное вмешательство.
Пороки приобретенного типа, формирующиеся по причине перенесенного заболевания чаще инфекционной природы, на первых стадиях хорошо поддаются комплексной терапии. Прогноз гипертрофии правого предсердия во многом определяется тяжестью порока, наличием сопутствующих патологий и состоянием организма пациента (например, при беременности клиническая картина может усугубиться), выраженностью нарушений гемодинамики.
При условии раннего диагностирования, грамотной терапии и соблюдении всех врачебных рекомендаций гипертрофия правого предсердия не считается приговором для пациента. В этой связи очень важно прислушиваться к сигналам собственного организма и во время обратиться за медицинской помощью.
Источник
