Гипернефроидный рак код по мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Другие названия и синонимы
Гипернефроидный рак, Опухоль Гравица, Светлоклеточная аденокарцинома почки.
Названия
Название: Гипернефрома.
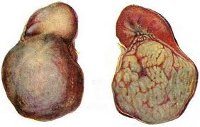
Гипернефрома
Синонимы диагноза
Гипернефроидный рак, Опухоль Гравица, Светлоклеточная аденокарцинома почки.
Описание
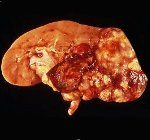
Светлоклеточная аденокарцинома почки (гипернефрома) – злокачественная эпителиальная опухоль почки, разновидность почечно-клеточного рака. Гипернефрома проявляется местными и парапластическими (общими) симптомами: макрогематурией, болью в области почки, пальпируемым опухолеподобным образованием, ухудшением общего состояния, слабостью, похуданием Для распознавания гипернефромы и дифдиагностики используется экскреторная урография, ретроградная пиелография, почечная ангиография, УЗИ почек, КТ и МРТ, тонкоигольная биопсия почки. Лечение светлоклеточной аденокарциномы проводится с соблюдением онкологических принципов и включает нефрэктомию с лимфаденэктомией, лучевую и лекарственную химиотерапию.

Гипернефрома
Дополнительные факты
Гипернефрома (светлоклеточная аденокарцинома, опухоль Гравица, гипернефроидный рак) составляет 2-5 % от злокачественных новообразований в целом, а в урологии — до 85% всех случаев рака почки. Гипернефрома относится к опухолям эпителиального происхождения и может развиваться практически из любой структуры нефрона: капсулы клубочка, петли Генле, дистальных и проксимальных канальцев. У мужчин гипернефрома выявляется в 2,5-3 раза чаще, чем среди женщин. В 2/3 случаев гипернефрома встречается у пациентов в возрасте 40–70 лет.
Гипернефрома представляет мягковатый узел пестрой окраски с псевдокапсулой, при микроскопическом изучении которого обнаруживаются светлые полигональные и полиморфные клетки, содержащие липиды, многочисленные митозы. Опухолевые клетки объединяются в альвеолы и дольки, сливающиеся в тубулярные и сосочковые структуры. Строма выражена слабо, типичны кровоизлияния и некрозы опухоли. В 45% случаев обнаруживается инвазивный рост гипернефромы, прорастание ею лоханки, распространение в виде опухолевых тромбов по венам. Метастазирование гипернефромы лимфогенное (в лимфатические узлы) и гематогенное (в легкие, контрлатеральную почку, печень, кости).
TNM-стадии развития гипернефромы аналогичны таковым при почечно-клеточном раке.
Причины
Причины развития гипернефромы остаются неизвестными, однако выделяют определенные факторы, влияние которых значительно увеличивает вероятность возникновения рака почки. Известно, что гипернефрома в 2 раза чаще выявляется у лиц мужского пола и курильщиков. Курение считается главным фактором риска возникновения опухолей урологической локализации – рака мочевого пузыря и почек. Между тем, отказ от курения приводит к снижению данного риска на 15% в течение 25 лет. Неблагоприятное влияние на почечный эпителий оказывает воздействие различных химикатов: бензина, асбеста, кадмия, органических растворителей, гербицидов, фенацетинсодержащих лекарственных препаратов и тд.
Замечено, что частота выявления гипернефромы коррелирует с такими заболеваниями, как ожирение, артериальная гипертензия, сахарный диабет, а также патологией самих почек (хроническим пиелонефритом, нефролитиазом, туберкулезом, дистопией, поликистозом, нефросклерозом и тд ). Более предрасположены к развитию гипернефромы пациенты с почечной недостаточностью, вынужденные находиться на длительном гемодиализе. Отмечается повышенный риск возникновения гипернефромы у больных с генетической патологией (болезнью Гиппеля-Линдау), отягощенным семейным анамнезом (наследственной папиллярно-клеточной карциномой, гипернефроидным раком).
Симптомы
От момента возникновения гипернефромы в почке до развития первых клинических симптомов может пройти несколько лет. Клиника гипернефромы характеризуется классической почечной триадой (гематурией, болью, пальпаторно определяемой опухолью) и внепочечными проявлениями.
Первое, что обычно отмечают 2/3 пациентов с гипернефромой, — это появление в моче примеси крови (гематурия). Как правило, гематурия развивается внезапно и не сопровождается болью; может быть преходящей, носить незначительный, тотальный или профузный характер. Часто повторяющаяся или интенсивная гематурия приводит к резкой анемизации больного. В некоторых случаях при гипернефроме имеет место микрогематурия, которая может быть выявлена только при исследовании мочи.
Образование кровяных сгустков может вызывать окклюзию мочеточника и острый приступ почечной колики. Весьма характерным для гипернефромы является появление болей вслед за гематурией, а не перед ней, как при почечнокаменной болезни. Чаще боль бывает постоянной и носит тупой ноющий характер.
Молозивоподобные выделения из сосков. Озноб. Отсутствие аппетита. Рвота. Тошнота.
Диагностика
Выявление и дифференциальная диагностика гипернефромы требует проведения детального урологического обследования, включающего экскреторную урографию, ретроградную пиелографию, почечную ангиографию, УЗИ почек, КТ почек и МРТ, тонкоигольную биопсию почки и морфологический анализ опухоли. Уже во время осмотра пациента могут быть выявлены характерная асимметрия живота, усиление венозного рисунка на передней брюшной стенки в виде «головы медузы», расширение вен семенного канатика, отеки на нижних конечностях.
В клиническом анализе крови обращает снимание повышение СОЭ, анемия, полицетемия. В общем анализе мочи – эритроцитурия. Для исключения источника кровотечения в мочевом пузыре (камней, дивертикула, опухолей) может потребоваться выполнение цистоскопии. На первом этапе УЗИ и УЗДГ сосудов почек позволяют получить информацию о расположении и размерах объемного образования, вероятности инвазии сосудов.
Внутривенная урография при гипернефроме обнаруживает деформацию или дефект заполнения чашечно-лоханочной системы, оттеснение мочеточника к позвоночному столбу. При выраженном снижении функции почек и невозможности получения экскреторных урограмм прибегают к выполнению ретроградной пиелографии. Для исследования заинтересованности почечных сосудов опухолевой инвазией проводят почечную ангиографию и флебографию. С помощью КТ или МРТ детализируется размер, степень распространенности гипернефромы, выявляются увеличенные лимфоузлы.
С целью дооперационной морфологической верификации диагноза и стадирования онкопроцесса выполняется биопсия почки или биопсия лимфоузла с определением гистотипа опухолевого образования. Чтобы исключить вероятность метастазов гипернефромы в отдаленных органах проводится остеосцинтиграфия, рентгенография грудной клетки, УЗИ печени.
Лечение
При обнаружении гипернефромы может быть предпринято хирургическое лечение, рентгеновское облучение или системная химиотерапия. При удовлетворительной функции второй почки и операбельности гипернефромы производится радикальная нефрэктомия, включающая удаление почки с надпочечником, окружающей клетчаткой и лимфоузлами. При I стадии опухолевого процесса (гипернефроме диаметром менее 7 см, не выходящая за пределы капсулы), плохом функционировании или отсутствии другой почки может выполняться частичная нефрэктомия.
В случае невозможности радикального вмешательства при гипернефроме может быть предпринята артериальная эмболизация, направленная на блокировку кровеносных сосудов почки, питающих опухоль. Рентгеновская или химиотерапия при гипернефроме могут применяться изолированно или в сочетании с хирургическим этапом. Такие методы, как криотерапия, радиочастотная аблация, HIFU-терапия высокоэнергетическим фокусированным ультразвуком имеют экспериментальное значение.
Прогноз
В целом отдаленные результаты при гипернефроме такие же, как при почечно-клеточном раке.
Профилактика
Для профилактики гипернефромы следует исключить вредные канцерогенные воздействия (курение, химические и лекарственные агенты), своевременно устранять имеющуюся патологию почек. Залогом раннего выявления гипернефромы может стать регулярное проведение УЗИ почек практически здоровым людям. При появлении крови в моче, болей в пояснице необходимо детальное обследование у уролога (нефролога).
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
- Описание
- Причины
- Диагностика
- Лечение
Краткое описание
Эпидемиология. Опухоли почки у взрослых обнаруживают сравнительно редко, составляя 2–3% всех новообразований. Преимущественный возраст больных 55–60 лет. Мужчины страдают раком почки в 2 раза чаще. Рак регистрируют в 80–90% случаев всех злокачественных новообразований почки. Заболеваемость: 9,7 на 100 000 населения в 2001 г.
Код по международной классификации болезней МКБ-10:
- C64 Злокачественное новообразование почки, кроме почечной лоханки
- C65 Злокачественное новообразование почечных лоханок
Причины
Этиология рака почки изучена недостаточно. Появлению атипичных клеток способствуют химическое загрязнение окружающей среды, курение, применение гормональных препаратов и цитостатиков, облучение, вирусоносительство, нитрозамины и ароматические амины. При болезни Хиппеля–Линдау и поликистозной болезни почек отмечена высокая заболеваемость раком почки.
Генетические аспекты • Имеется несколько наследуемых форм почечноклеточной аденокарциномы (• RCA1, HRCA1, 144700, 3p14.2; • VHL, 193300, 3p26 p25; • семейная и спорадическая, MET, 164860, 7q31; • тип 1, PRCC, RCCP1, 179755, 1q21; • тип 2, RCCP2, 312390, Xp11.2) • Отмечены ассоциации отдельных форм с некоторыми гаплотипами HLA (Bw44, Dr8, W17) • Зарегистрированы разнообразные хромосомные перестройки • Существуют ассоциации с опухолями других локализаций (феохромоцитома — болезнь Линдау, множественные гамартомы — болезнь Каудена [158350, PTEN, MMAC1, 601728, 10q23.3]).
Морфология. Большинство новообразований почки представлены светлоклеточным раком (аденокарциномой). Выделяют следующие гистологические варианты почечноклеточного рака • Светлоклеточный альвеолярный • Зернистый (тёмноклеточный) • Веретеноклеточный (полиморфноклеточный, саркомоподобный, агрессивные карциносаркомы) • Железистый (аденокарцинома).
Классификация TNM (см. также Опухоль, стадии) • Т0 — нет признаков первичной опухоли • Т1 — опухоль до 7 см в наибольшем измерении, ограничена почкой • Т2 — опухоль более 7 см в наибольшем измерении, ограничена почкой • Т3 — опухоль распространяется по крупным венам или прорастает в надпочечник или околопочечные ткани, но в пределах фасции Герота; Т3а — опухоль прорастает в надпочечник или околопочечные ткани, но в пределах фасции Герота; Т3b — опухоль распространяется по почечной или нижней полой вене (ниже диафрагмы); Т3с — опухоль распространяется по нижней полой вене выше диафрагмы • Т4 — опухоль распространяется за пределы фасции Герота • N1 — имеется метастаз в одиночном регионарном лимфатическом узле • N2 — множественные метастазы в регионарных лимфатических узлах.
Группировка рака почки по стадиям • Стадия I: T1N0M0 • Стадия II: T2N0M0 • Стадия III •• T1N1M0 •• T2N1M0 •• T3N0M0 •• T3N1M0 • Стадия IV: •• T4N0M0 •• T4N1M0 •• T0–4N2M0 •• T0–4N0–2M1.
Клиническая картина. Боль и гематурия — первые клинические признаки, но большая часть опухолей сейчас диагностируют случайно при выполнении УЗИ • Классическую триаду — пальпируемая опухоль, макрогематурия, боли в пояснице или животе — регистрируют на поздних сроках рака почки и наблюдают лишь в 5% случаев. Гораздо чаще отмечают 1 или 2 из этих симптомов • Гематурия — самая частая находка, наблюдаемая у 70% больных, причём у 45–50% больных гематурия — первый симптом заболевания, кровь в моче появляется внезапно, без предвестников или боли • Боль отмечают в 60–70% наблюдений • Повышение температуры тела иногда может быть единственным симптомом опухоли почки. Больные с лихорадкой невыясненного происхождения должны подвергаться детальному урологическому обследованию • Потеря массы тела (у 30%) • Недомогание, ночные поты и анемия (15–30% больных) • Паранеопластические синдромы: гиперкальциемия, полицитемия и артериальная гипертензия • Внезапное появление варикоцеле у лиц среднего и пожилого возраста.
Метастазирование. Для рака почки характерны выраженная васкуляризация и раннее метастазирование в лёгкие, кости, печень, головной мозг и другие области • Опухоль может метастазировать в паракавальные, парааортальные лимфатические узлы и в лимфатические узлы в области ворот почки • Чаще метастазирование происходит гематогенно. По поражению метастазами на 1 месте стоят лёгкие, затем следуют печень, кости, головной мозг.
Диагностика
Диагностика • ОАМ: выявляют гематурию • Цитологическому исследованию подвергают исследованию образцы мочи, взятые либо после мочеиспускания, либо полученные при катетеризации, либо соскобы со стенки мочевых путей, взятые при цистоскопии • Экскреторная урография более точна: выявляют дефект заполнения чашечек или симптом ампутации •• В дальнейшем следует установить происхождение дефекта наполнения. Необходимо дифференцировать уроэпителиальную опухоль от рентгенонегативных камней. Дефект наполнения могут дать сгустки крови и некротизированные почечные сосочки •• Приблизительно у 30% больных поражённую почку не визуализируют на урограмме (рентгенологически «немая почка»). Рентгенологически «немая почка» может быть признаком напряжённого гидронефроза, что можно легко подтвердить при УЗИ или КТ • Ретроградная уретеропиелография: выявляют дефекты наполнения почечных чашечек (опасна возможностью инфицирования); • УЗИ: выявляют объёмное образование (инфильтрат, не образующий тени). Кроме того, под контролем УЗИ можно произвести прицельную пункционную биопсию опухоли • КТ позволяет дифференцировать очень плотные уратные камни от опухолей. Плотность тени опухоли не меняется после внутривенного введения контрастного вещества • Уретероскопия — эндоскопическая процедура, позволяющая провести осмотр и прицельную биопсию зоны поражения в мочеточнике • Ангиография почки позволяет выявить васкуляризацию опухоли •• Аваскулярные опухоли почки — аденома, аденокарцинома •• Гиперваскулярные опухоли — светлоклеточный рак, полиморфноклеточный, тёмноклеточный •• Определяют деформацию почки и конфигурацию опухоли, депо контрастного вещества •• Выявляют смещение опухолью сосудов, артериовенозные фистулы, а также артерии, дополнительно кровоснабжающие смежные ткани • Рентгенограмма органов грудной клетки, сканирование костей показаны для определения метастазов.
Лечение
Лечение. Единственный метод радикального лечения — хирургический. Химиотерапия и лучевая терапия малоэффективны. В основном, используют иммунотерапию, позволяющая добиться эффекта у 30–35% больных.
• Хирургический доступ при операциях — лапаротомия или комбинированный доступ, в зависимости от распространённости опухоли.
• Объём операции — нефрэктомия с удалением паранефральной клетчатки, лимфаденэктомией и ревизией почечной вены для удаления опухолевых тромбов (при их наличии). Неподвижность опухоли при пальпации не всегда свидетельствует о невозможности её удаления. При небольших размерах опухоли, либо опухоли единственной (функционирующей) почки, возможно выполнение органосохраняющих операций •• В отдельных случаях рекомендована селективная эмболизация почечной артерии, позволяющая остановить опасную для жизни гематурию с последующим проведением операции.
• При относительно удовлетворительном состоянии больных с одиночными метастазами в лёгкие, показано их хирургическое удаление
Наблюдение • Цель наблюдения — выявление одиночного излечимого метастаза • Исследования при последующем наблюдении включают определение СОЭ, проведение ОАК, определение активности АЛТ, ЩФ, концентрации креатинина в сыворотке крови, проведение ОАМ. Рентгенографию органов грудной клетки следует проводить ежегодно. УЗИ, радиоизотопное сканирование костей и другие исследования проводят в случае необходимости.
Прогноз • I стадия. 5 — летняя выживаемость — 67%, 10 — летняя — 49% • II стадия. 5 — летняя выживаемость — 59%, 10 — летняя — 34% • III стадия. 5 — летняя выживаемость — 30%, 10 — летняя — 19% • IV стадия. 5 — летняя выживаемость — 7%, 10 — летняя — 2%.
Синонимы • Почечноклеточный рак • Гипернефрома • Гипернефроидный рак • Гравитца опухоль.
МКБ-10 • C64 Злокачественное новообразование почки, кроме почечной лоханки • C65 Злокачественное новообразование почечных лоханок
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Рак почки».
Источник
Злокачественные новообразования первичные, неточно обозначенные и неуточненных локализаций
Рубрики C76-C80 включают злокачественные новообразования с неточно обозначенной первичной локализацией или те, которые определены как «диссеминированные», «рассеянные» или «распространенные» без указаний на первичную локализацию. В обоих случаях первичная локализация рассматривается как неизвестная.
Функциональная активность
К классу II отнесены как новообразования независимо от наличия или отсутствия у них функциональной активности. Если необходимо уточнить функциональную активность, ассоциирующуюся с тем или иным новообразованием, можно использовать добавочный код из класса IV. Например, катехоламинпродуцирующая злокачественная феохромоцитома надпочечников кодируется рубрикой C74 с добавочным кодом E27.5; базофильная аденома гипофиза с синдромом Иценко-Кушинга кодируется рубрикой D35.2 с добавочным кодом E24.0.
Морфология
Имеется ряд больших морфологических (гистологических) групп злокачественных новообразований: карациномы, включая плоскоклеточные и аденокарциномы; саркомы; другие опухоли мягких тканей, включая мезотелиомы; лимфомы (Ходжкина и неходжкинские); лейкоз; другие уточненные и специфические по локализации типы; неуточненные раки.
Термин «рак» является общим и может использоваться для любой из вышеуказанных групп, хотя он редко употребляется по отношению к злокачественным новообразованиям лимфоидной, кроветворной и родственных им тканей. Термин «карцинома» иногда неверно используется как синоним термина «рак».
В классе II новообразования классифицируются преимущественно по локализации внутри широких группировок, составленных на основе характера течения. В исключительных случаях морфология указывается в названиях рубрик и подрубрик.
Для желающих идентифицировать гистологический тип новообразования приведен общий перечень отдельных морфологических кодов. Морфологические коды взяты из второго издания Международной классификации болезней в онкологии (МКБ-О), которая представляет собой двухосную классифицированную систему, обеспечивающую независимое кодирование новообразований по топографии и морфологии.
Морфологические коды имеют 6 знаков, из которых первые четыре определяют гистологический тип, пятый указывает на характер течения опухоли (злокачественная первичная, злокачественная вторичная, т.е. метастатическая, in situ, доброкачественная, неопределенного характера), а шестой знак определяет степень дифференциации солидных опухолей и, кроме того, используется как специальный код для лимфом и лейкозов.
Использование подрубрик в классе II
Необходимо обратить внимание на особое использование в этом классе подрубрики со знаком .8 (см. примечание 5). Там, где необходимо выделить подрубрику для группы «другие», обычно используют, подрубрику .7.
Злокачественные новообразования, выходящие за пределы одной локализации, и использование подрубрики с четвертым знаком .8 (поражение, выходящее за пределы одной и более указанных локализаций)
Рубрики C00-C75 классифицируют первичные злокачественные новообразования в соответствии с местом их возникновения. Многие трехзначные рубрики далее подразделяются на подрубрики в соответствии с различными частями рассматриваемых органов. Новообразование, которое захватывает две или более смежные локализации внутри трехзначной рубрики и место возникновения которого не может быть определено, следует классифицировать подрубрикой с четвертым знаком .8 (поражение, выходящее за пределы одной и более вышеуказанных локализаций), если такая комбинация специально не индексируется в других рубриках. Например, карцинома пищевода и желудка обозначается кодом C16.0 (кардия), в то время как карциному кончика и нижней поверхности языка необходимо кодировать подрубрикой C02.8. С другой стороны, карциному кончика языка с вовлечением нижней его поверхности следует кодировать в подрубрике C02.1, так как место возникновения (в данном случае кончик языка) известно.
Понятие «поражение, выходящее за пределы одной и более вышеуказанных локализаций» подразумевает, что вовлеченные области являются смежными (одна продолжает другую). Последовательность нумерации подрубрик часто (но не всегда) соответствует анатомическому соседству локализаций (например, мочевой пузырь C67.–), и кодировщик может быть вынужден обратиться к анатомическим справочникам, чтобы определить топографическую взаимосвязь.
Иногда новообразование выходит за пределы локализаций, обозначенных трехзначными рубриками внутри одной системы органов. Для кодирования таких случаев предназначены следующие подрубрики:
- C02.8 Поражение языка, выходящее за пределы одной и более вышеуказанных локализаций
- C08.8 Поражение больших слюнных желез, выходящее за пределы одной и более вышеуказанных локализаций
- C14.8 Поражение губ, полости рта и глотки, выходящее за пределы одной и более вышеуказанных локализаций
- C21.8 Поражение прямой кишки, заднего прохода [ануса] и анального канала, выходящее за пределы одной и более вышеуказанных локализаций
- C24.8 Поражение желчных путей, выходящее за пределы одной и более вышеуказанных локализаций
- C26.8 Поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций
- C39.8 Поражение органов дыхания и внутригрудных органов, выходящее за пределы одной и более вышеуказанных локализаций
- C41.8 Поражение костей и суставных хрящей, выходящее за пределы одной и более вышеуказанных локализаций
- C49.8 Поражение соединительной и мягких тканей, выходящее за пределы одной и более вышеуказанных локализаций
- C57.8 Поражение женских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C63.8 Поражение мужских половых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C68.8 Поражение мочевых органов, выходящее за пределы одной и более вышеуказанных локализаций
- C72.8 Поражение головного мозга и других отделов центральной нервной системы, выходящее за пределы одной и более вышеуказанных локализаций
В качестве примера можно указать карциному желудка и тонкой кишки, которую следует кодировать в подрубрике C26.8 (поражение органов пищеварения, выходящее за пределы одной и более вышеуказанных локализаций).
Злокачественные новообразования эктопической ткани
Злокачественные новообразования эктопической ткани следует кодировать в соответствии с упомянутой локализацией. Например, эктопия поджелудочной железы злокачественным новообразованием яичников кодируются как образование яичника (C56).
Использование Алфавитного указателя при кодировании новообразований
При кодировании новообразований в дополнение к их локализации следует учитывать морфологию и характер течения заболевания и прежде всего необходимо обратиться к Алфавитному указателю для морфологического описания.
Использование второго издания Международной классификации болезней в онкологии (МКБ-0)
Для некоторых морфологических типов класс II предоставляет довольно узкую топографическую классификацию или вовсе не дает таковой. Топографические коды МКБ-0 используются для всех новообразований по существу с помощью тех же трех- и четырехзначных рубрик, которые используются в классе II для злокачественных новообразований (C00-C77, C80), тем самым обеспечивая большую точность локализации для других новообразований [злокачественных вторичных (метастатических), доброкачественных, in situ, неопределенного или неизвестного характера].
Таким образом, учреждениям, заинтересованным в определении локализации и морфологии опухолей (таким, как регистры рака, онкологические больницы, патологоанатомические отделения и другие службы, специализирующиеся в области онкологии), следует пользоваться МКБ-0.
Источник
