Гиперкалиемия код мкб 10
Рубрика МКБ-10: E87.5
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E70-E90 Нарушения обмена веществ / E87 Другие нарушения водно-солевого и кислотно-щелочного состояния
Определение и общие сведения[править]
Гиперкалиемия — это состояние, при котором концентрация калия в плазме превышает 5 мэкв/л.
Этиология и патогенез[править]
Прежде всего следует исключить ошибку определения, вызванную выходом калия из клеток в плазму во время или после взятия крови. Причиной может быть сжимание-разжимание кулака, часто практикуемое при венепункции, гемолиз, выраженный лейкоцитоз и тромбоцитоз. Ошибку определения нужно заподозрить, если у больного нет ни клинических проявлений гиперкалиемии, ни причин для ее развития.
1. Повышенное поступление калия с пищей редко вызывает гиперкалиемию в отсутствие почечной недостаточности; напротив, ятрогенная гиперкалиемия вследствие избыточного введения калия встречается довольно часто.
2. Выход калия из клеток происходит при распаде опухолей, рабдомиолизе, метаболическом ацидозе, дефиците инсулина и гиперосмоляльности плазмы (например, при гипергликемии), лечении бета-адреноблокаторами, семейном гиперкалиемическом периодическом параличе (редкая причина гиперкалиемии), применении суксаметония (миорелаксант, деполяризующий блокатор нервно-мышечного проведения) — особенно при травме, ожогах и нервно-мышечных заболеваниях. Выход калия из клеток может происходить и при физической нагрузке; в этом случае развивается кратковременная гиперкалиемия, за которой часто следует гипокалиемия.
3. Нарушение выведения калия почками — самая частая причина гиперкалиемии. Нарушение выведения калия в большинстве случаев обусловлено снижением секреции альдостерона или нарушением его действия из-за нечувствительности тканей.
а. Первичный гипоальдостеронизм может быть обусловнен первичной надпочечниковой недостаточностью ферментов стероидогенеза. Гепарин подавляет выработку альдостерона и — в сочетании с такими факторами, как ХПН, сахарный диабет, калийсберегающие диуретики, ингибиторы АПФ и НПВС, — может вызвать гиперкалиемию.
б. Гипорениновый гипоальдостеронизм (вторичный гипоальдостеронизм вследствие сниженной секреции ренина) характеризуется гиперкалиемией, низкой АРП и низкой концентрацией альдостерона в плазме. Это состояние развивается при различных поражениях почек (ХПН, диабетическая нефропатия), вызывает его и ряд лекарственных средств, в частности НПВС, ингибиторы АПФ и блокаторы рецепторов ангиотензина II. Эти препараты вызывают гиперкалиемию только при наличии таких дополнительных факторов, как сахарный диабет, ХПН, гиповолемия, двусторонний стеноз почечных артерий, калийсберегающие диуретики.
в. Псевдогипоальдостеронизм — редкое заболевание, обусловленное резистентностью почек к альдостерону. Характерна гиперкалиемия, высокая АРП и высокая концентрация альдостерона в плазме. Сходное состояние вызывают калийсберегающие диуретики (спиронолактон, триамтерен, амилорид), триметоприм и пентамидин.
г. Почечная недостаточность. Гиперкалиемия развивается при олигурической фазе ОПН; ей дополнительно способствует повышенный выход калия из клеток. При ХПН гиперкалиемия возникает, когда СКФ снижается до 10—15 мл/мин.
д. Замедление тока канальцевой жидкости в дистальных отделах нефрона само по себе редко вызывает гиперкалиемию, но может способствовать ее развитию при белковой недостаточности и гиповолемии.
Клинические проявления[править]
Наибольшую опасность представляют нарушения ритма и проводимости сердца; их тяжесть может не соответствовать уровню калия. Вначале на ЭКГ появляются высокие заостренные зубцы T, затем удлиняется интервал PQ, расширяется комплекс QRS, исчезает зубец P. Наконец, комплекс QRS сливается с зубцом T, образуя синусоидальную кривую; далее следует фибрилляция желудочков и смерть. Поражение скелетных мышц проявляется слабостью, переходящей в вялый паралич с дыхательной недостаточностью. Гиперкалиемия угнетает аммониогенез, что приводит к метаболическому ацидозу; ацидоз еще более усугубляет гиперкалиемию, стимулируя выход калия из клеток.
Гиперкалиемия: Диагностика[править]
Диагностика (см. рис. 3.4).
Если причина гиперкалиемии неясна, а проявления ее отсутствуют, нужно прежде всего заподозрить ошибку определения и повторить анализ, строго соблюдая технику взятия крови. Если гиперкалиемия подтвердилась, а такие ее причины, как выход калия из клеток, почечная недостаточность и лекарственные средства, исключены, то гиперкалиемия вызвана нарушением выведения калия почечными канальцами. Наличие такого нарушения можно подтвердить определением экскреции калия: если почки функционируют нормально, то при гиперкалиемии за сутки должно выводиться не менее 200 мэкв калия. Характер нарушения выясняют, определив чресканальцевый градиент концентрации калия (см. гл. 3, п. VIII.В). Значение меньше 5 указывает на гипоальдостеронизм либо псевдогипоальдостеронизм. Различить эти состояния можно при помощи пробы с минералокортикоидом (флудрокортизон, 50—200 мкг внутрь). Если флудрокортизон повышает чресканальцевый градиент концентрации калия, значит, его снижение было вызвано недостатком альдостерона. В этом случае дальнейшая диагностика основана на определении АРП и уровня альдостерона плазмы. Их определяют в положении стоя и лежа; предварительно на 3 сут ограничивают поступление натрия и назначают петлевые диуретики, что создает умеренную гиповолемию. Если же после приема флудрокортизона чресканальцевый градиент концентрации калия не повышается, значит, почки нечувствительны к минералокортикоидам.
Дифференциальный диагноз[править]
Гиперкалиемия: Лечение[править]
Выраженная гиперкалиемия требует неотложного лечения. Оно направлено на снижение возбудимости клеток, перемещение калия в клетки и усиление его выведения. Поступление калия извне прекращают, препараты, нарушающие его экскрецию, отменяют.
1. Глюконат кальция снижает возбудимость клеток. Вводят 10 мл 10% раствора в/в за 2—3 мин. Действие начинается спустя несколько минут и продолжается в течение 30—60 мин. Если через 5—10 мин после введения изменения на ЭКГ сохраняются, препарат вводят повторно в той же дозе.
2. Инсулин способствует перемещению калия в клетки и временному снижению его концентрации в плазме. Вводят 10—20 ед инсулина короткого действия и 25—50 г глюкозы (ее добавляют для предупреждения гипогликемии). Действие продолжается несколько часов, уже в первые 15—30 мин концентрация калия в крови снижается на 0,5—1,5 мэкв/л. В отсутствие сахарного диабета можно вводить одну глюкозу: за счет выброса эндогенного инсулина это дает такое же снижение концентрации калия, хотя и не столь быстрое.
3. Бикарбонат натрия тоже способствует перемещению калия в клетки. Его применяют при тяжелой гиперкалиемии с метаболическим ацидозом. Препарат вводят в виде изотонического раствора, для этого 3 ампулы бикарбоната натрия по 44,6 мэкв (134 мэкв) разводят в 1000 мл 5% глюкозы. При ХПН бикарбонат натрия малоэффективен и может способствовать гиперволемии.
4. Бета2-адреностимуляторы при парентеральном или ингаляционном введении способствуют перемещению калия в клетки. Действие начинается через 30 мин и продолжается 2—4 ч. Концентрация калия в плазме снижается на 0,5—1,5 мэкв/л.
5. Петлевые и тиазидные диуретики, а также их комбинация при нормальной функции почек повышают экскрецию калия.
6. Катионообменные смолы связывают калий в ЖКТ. Полистиролсульфонат натрия, 20—50 г, дают внутрь со 100 мл 20% сорбитола (для предупреждения запора). Действие наступает через 1—2 ч и длится 4—6 ч. Концентрация калия в плазме снижается на 0,5—1 мэкв/л. Можно также поставить клизму (50 г полистиролсульфоната натрия, 50 мл 70% раствора сорбитола, 150 мл воды). В послеоперационном периоде сорбитол в клизму не добавляют: он может вызвать некроз толстой кишки.
7. Гемодиализ показан при неэффективности других мер, а также при почечной недостаточности (см. гл. 12, пп. XXIII и XXV.Б).
Профилактика[править]
После устранения гиперкалиемии проводят профилактику рецидива. Она может включать диету, устранение метаболического ацидоза, устранение гиповолемии, введение минералокортикоидов.
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Патиромер
Источник
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Описание
- Дополнительные факты
- Патогенез
- Диагностика
- Лечение
Названия
E87,5 Гиперкалиемия.

E87.5 Гиперкалиемия
Описание
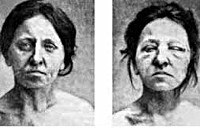
Пароксизмальная миоплегия (периодический паралич) — нервно-мышечное заболевание, характеризующееся периодически возникающими пароксизмами преходящего паралича скелетной мускулатуры, обуславливающего обездвиженность. Наблюдается в трех вариантах: гипо-, гипер- и нормокалиемическая форма. Диагностика миоплегии включает неврологический осмотр, генетическое консультирование, биохимию крови, электромиографию, при необходимости — биопсию мышц и провокационную пробу с хлоридом калия. Лечебная тактика в период миоплегического пароксизма зависит от формы периодического паралича. В период между приступами необходимо соблюдение диеты, избегание провоцирующих факторов и прием диуретиков (спиронолактона, ацетазоламида, гидрохлоротиазида).
Дополнительные факты
Пароксизмальная миоплегия описана впервые в 1874 г. Более подробное описание заболевания с указанием на его наследственный характер дали И. В. Шахнович в 1882 г. И К. Вестфаль в 1885 г. В связи с этим гипокалиемическая форма пароксизмальной миоплегии названа в их честь как болезнь Вестфаля-Шахновича. В 1956 г. Дж. Гамсторпом была исследована гиперкалиемическая форма миоплегии, которая получила название болезнь Гамсторп. Вслед за этим в 1961 г. Керр и Посканзер сделали сообщение о существовании третьей, наиболее редко встречающейся, формы периодического паралича — нормокалиемической. Кроме этого, пароксизмальная миоплегия может носить симптоматический (вторичный) характер. Например, при тиреотоксикозе, опухолях надпочечников и гиперальдостеронизме, надпочечниковой недостаточности. Миоплегический синдром описан при пиелонефрите, гипоталамическом синдроме, заболеваниях ЖКТ, протекающих с диареей и рвотой, синдроме мальабсорбции, при передозировке диуретиков или слабительных, отравлении барием.

E87.5 Гиперкалиемия
Патогенез
В настоящий период как механизм развития миоплегических приступов, так и патогенез всего заболевания в целом остается предметом изучения медиков, биохимиков и физиологов во всем мире. Ранее существовала гипотеза Конна, согласно которой основу заболевания составляет периодически возникающая повышенная экскреция альдостерона — перемежающийся гиперальдостеронизм. Ее подтверждением считали положительный эффект от терапии антагонистами альдостерона. Однако недавно было доказано, что сдвиги в концентрации альдостерона, которыми сопровождается пароксизмальная миоплегия, имеют вторичный характер.
Имеются предположения о генетически детерминированном нарушении проницаемости мембран миофибрилл и клеточных оболочек других структурных элементов в поперечно-полосатой мышечной ткани, в результате которого ионы натрия и вода проходят в миофибриллы, где скапливаются в вакуоли. Изменение содержания натрия в сыворотке крови приводит к соответствующему изменению концентрации калия. Следствием этого дисбаланса является нарушение внутриклеточных обменных процессов (в т. Обмена гликогена) в мышечной ткани и мионевральных синапсах, происходит блокировка нервно-мышечной передачи, миофибриллы теряют способность к сокращению. При возвращении ионного равновесия в норму функция миофибрилл и нервно-мышечных синапсов восстанавливается и мышцы вновь приобретают способность сокращаться.
Миоплегический пароксизм обычно начинается в утреннее или ночное время. Проснувшись пациенты обнаруживают себя парализованными. Миоплегия распространяется на скелетные мышцы всего тела, конечностей и шеи, при тяжелом течении — на дыхательную и лицевую мускулатуру. Типична резкая мышечная гипотония, выпадение всех сухожильных рефлексов. Приступ сопровождается вегетативной симптоматикой — тахикардией, гиперемией лица, гипергидрозом, полидипсией, учащенным дыханием. Его длительность варьирует от часа до 1-2 суток, но чаще составляет 2-4 часа. К концу пароксизма отмечается постепенное нарастание мышечной силы, начинающееся с дистальных отделов конечностей. Активные движения пациента способствуют скорейшему восстановлению утраченных двигательных функций.
Частота миоплегических пароксизмов существенно разнится. В тяжелых случаях приступы происходят ежедневно, развивается миоплегический статус либо умеренная мышечная слабость постоянного характера, усиливающаяся по утрам. Это может привести к формированию миопатического синдрома с мышечной гипотрофией, наиболее выраженной в проксимальных отделах. В отдельных случаях пароксизмы носят абортивный характер, когда паралич охватывает лишь ноги, одну конечность, правую или левую половину тела.
Диагностика
Типичное течение миоплегических пароксизмов, отсутствие неврологических нарушений в межприступный период, наличие семейного анамнеза — все это позволяет установить диагноз «пароксизмальная миоплегия» без особых затруднений. Сложности возникают при первичном возникновении пароксизма, спорадическом случае заболевания или абортивном характере приступов. Диагноз верифицируется генетиком. Обязательно проводятся консультации невролога и эндокринолога, исключается вторичный характер миоплегии.
Биохимический анализ крови в межприступный период не выявляет каких-либо существенных отклонений. В период пароксизма гиперкалиемической формы миоплегии отмечается понижение уровня калия сыворотки крови до 2 мЭкв/л и ниже (при норме 5,5 мЭкв/л), умеренное снижение содержания фосфора и некоторое повышение сахара крови. При приступе гипокалиемической формы наблюдается значительное увеличение концентрации калия и некоторое понижение сахара крови. Нормокалиемическая пароксизмальная миоплегия отличается отсутствием изменений уровня калия, фосфора и сахара в крови как между приступами, так и в момент пароксизма. Электромиография в момент пароксизма любой из форм миоплегии определяет исчезновение биоэлектрической активности.
С диагностической целью возможно введение пациенту раствора хлорида калия. Развитие миоплегического пароксизма через 20-40 мин свидетельствует о наличии гиперкалиемической формы периодического паралича. В случаях, когда гипокалиемическая пароксизмальная миоплегия протекает с большой частотой приступов и формированием миопатического синдрома, биопсия мышц определяет вакуолярную миопатию. Пароксизмальная миоплегия дифференцируется от миопатии, истерии, восходящего паралича Ландри, нарушений спинального кровообращения, болезни Конна (первичного гиперальдостеронизма).
Лечение
Терапия проводится дифференцированно в зависимости от формы периодического паралича. При гипокалиемической форме для скорейшего окончания пароксизма рекомендован прием 10% р-ра калия хлорида внутрь каждый час, внутривенное введение р-ра калия и магния аспарагината или его прием внутрь. В межприступном периоде для большинства пациентов эффективен спиронолактон. Однако при длительном приеме он способен вызвать нарушения менструального цикла и гирсутизм у женщин, развитие импотенции и гинекомастии у мужчин. В подобных случаях, а также при резистентности к спиронолактону, назначается ацетазоламид. Описана эффективность применения триамтерена (калийсберегающий диуретик). Большое внимание уделяется диете. Рекомендовано снижение количества употребляемой поваренной соли и уменьшение суточного калоража за счет углеводов. Следует ввести в рацион продукты с повышенным содержанием калия — чернослив, курагу, молочные продукты, сыр.
Пароксизмы гиперкалиемической миоплегии хорошо купируются внутривенным введением 40% р-ра глюкозы с 10% р-ром кальция хлорида или инсулином. Некоторые специалисты в области неврологии отмечают положительный эффект ингаляций сальбутамола как для купирования приступов, так и для их предупреждения. В межприступный период назначают гидрохлоротиазид или ацетазоламид. Требуется ограничение в рационе богатых калием продуктов и увеличение потребления поваренной соли и углеводов. Для предупреждения возникновения чувства голода, провоцирующего пароксизм, необходимы более частые приемы пищи.
Нормокалиемическая пароксизмальная миоплегия по причине крайне редкой встречаемости не имеет четко разработанного лечения. Отмечен некоторый эффект ацетазоламида. Рекомендовано увеличение в суточном рационе поваренной соли примерно на 10 г. Симптоматическая пароксизмальная миоплегия требует, в первую очередь, лечения основного заболевания. Параллельно проводится коррекция электролитного баланса.
Источник
Рубрика МКБ-10: E87.6
МКБ-10 / E00-E90 КЛАСС IV Болезни эндокринной системы, расстройства питания и нарушения обмена веществ / E70-E90 Нарушения обмена веществ / E87 Другие нарушения водно-солевого и кислотно-щелочного состояния
Определение и общие сведения[править]
Гипокалиемия определяется как уровень калия в плазме меньше 3,5 мэкв/л.
Этиология и патогенез[править]
Основные причины гипокалиемии — недостаточное поступление калия с пищей, его перемещение в клетки, а также почечные и внепочечные потери.
1. Сниженное поступления калия. При снижении поступления калия его экскреция почками снижается, но не сразу, а примерно через неделю, поэтому недостаток калия в рационе (в отличие от недостатка натрия) может стать причиной гипокалиемии. Чаще все же он лишь усугубляет гипокалиемию, вызванную потерями калия.
2. Перемещение калия в клетки вызывают многие факторы, в том числе ятрогенные: метаболический алкалоз, инсулин, бета2-адреностимуляторы. Происходит оно и при быстрой пролиферации клеток, например при миелолейкозе и лечении B12-дефицитной анемии витамином B12. Довольно редкая причина гипокалиемии — семейный гипокалиемический периодический паралич. Это аутосомно-доминантное заболевание проявляется приступами мышечной слабости, сопровождающимися падением концентрации калия из-за его перехода в клетки.
3. Внепочечные потери калия. Потери калия через ЖКТ бывают при поносе, например вследствие злоупотребления слабительными, при ворсинчатой опухоли толстой кишки и ВИПоме. При рвоте и аспирации желудочного содержимого через назогастральный зонд калия теряется немного, однако гиповолемия стимулирует секрецию альдостерона, а метаболический алкалоз повышает экскрецию бикарбоната — то и другое усиливает почечную экскрецию калия. Так же развивается гипокалиемия при повышенном потоотделении.
4. Почечные потери калия — самая частая причина гипокалиемии. Почечные потери повышаются при ускорении тока канальцевой жидкости в собирательных трубочках и при усилении секреции калия в дистальных отделах нефрона, которое может быть вызвано избытком минералокортикоидов.
а. Ускорение тока канальцевой жидкости чаще всего вызвано диуретиками. Другие причины — осмотический диурез и сольтеряющая нефропатия.
б. Избыток минералокортикоидов возникает при первичном и вторичном гиперальдостеронизме. Первичный гиперальдостеронизм — результат неконтролируемой избыточной продукции минералокортикоидов надпочечниками — встречается при аденоме, раке и гиперплазии коры надпочечников. При вторичном гиперальдостеронизме избыточная выработка минералокортикоидов обусловлена гиперренинемией — при злокачественной артериальной гипертонии, стенозе почечных артерий, реже — при ренинсекретирующих опухолях. Синдром мнимого избытка минералокортикоидов развивается при врожденной или приобретенной недостаточности 11бета-гидроксистероиддегидрогеназы — фермента, который превращает кортизол в кортизон, не обладающий минералокортикоидной активностью. Приобретенную недостаточность вызывают ингибитор 11бета-гидроксистероиддегидрогеназы — глициризиновая кислота, содержащаяся в солодке (лакрице), которая применяется, например, для ароматизации жевательного табака, и противовоспалительное средство карбеноксолон (соль глициризиновой кислоты). Еще одна причина избытка минералокортикоидов — синдром Кушинга.
в. Другие причины: рвота, диабетический кетоацидоз, интоксикация толуолом, пенициллин в высоких дозах, амфотерицин B, почечный дистальноканальцевый ацидоз.
Клинические проявления[править]
Проявления гипокалиемии разнообразны и лишь отчасти зависят от уровня калия в крови. Первые симптомы — утомляемость, слабость в ногах, миалгия — обычно появляются, когда концентрация калия в плазме снижается до 3 мэкв/л. При дальнейшем снижении уровня калия слабость нарастает, развивается гиповентиляция и, наконец, полный паралич. Другие проявления — аритмии, рабдомиолиз и динамическая кишечная непроходимость (результат поражения гладких мышц). На ЭКГ при умеренной гипокалиемии наблюдаются уплощение или инверсия зубца T, повышение амплитуды зубца U, депрессия сегмента ST и удлинение интервала QT, в тяжелых случаях — удлинение интервала PQ, уменьшение амплитуды и ширины комплекса QRS, возможны желудочковые аритмии. Как и другие проявления гипокалиемии, эти изменения не всегда соответствуют уровню калия в плазме. Гипокалиемия способствует гликозидной интоксикации. Гипокалиемия и нарушения кислотно-щелочного равновесия имеют общие причины и поэтому часто сочетаются друг с другом. Кроме того, при гипокалиемии усиливается реабсорбция бикарбоната в проксимальных извитых канальцах нефрона и секреция ионов водорода в дистальных канальцах, что ведет к метаболическому алкалозу.
Гипокалиемия: Диагностика[править]
Диагностика (см. рис. 3.3) основана на данных анамнеза и лабораторных исследований. Если исключены сниженное поступление калия и перемещение его в клетки, то причина гипокалиемии — почечные или внепочечные потери. Нормальная реакция почек на гипокалиемию заключается в снижении экскреции калия. Если экскреция меньше 15 мэкв/сут, то причина гипокалиемии — внепочечные потери либо почечные потери в прошлом (например, прием диуретиков). Экскреция калия 15 мэкв/сут и выше указывает на почечные потери калия. В этом случае рассчитывают чресканальцевый градиент концентрации калия:
([K+]м ґ осмоляльность плазмы)/([K+]п ґ осмоляльность мочи),
где [K+]м и [K+]п — концентрация калия соответственно в моче и плазме (расчет имеет смысл, если осмоляльность мочи превышает осмоляльность плазмы). Значение более 4 говорит о повышенной канальцевой секреции калия, менее 2 — об ускорении тока канальцевой жидкости.
Дифференциальный диагноз[править]
Гипокалиемия: Лечение[править]
Лечение преследует 4 цели: 1) предупредить опасные для жизни осложнения гипокалиемии (аритмии и дыхательную недостаточность), 2) устранить дефицит калия, 3) уменьшить его потери, 4) устранить причину гипокалиемии.
Для устранения дефицита калия применяют препараты калия внутрь и в/в.
1.Прием калия внутрь безопаснее в/в введения. Поскольку большая часть калия находится в клетках, его концентрация в плазме не всегда отражает общий запас в организме. Так, снижение концентрации калия в плазме на 1 мэкв/л возможно при общем дефиците 200—400 мэкв. Во время лечения необходимо как можно чаще определять концентрацию калия в плазме. При гипокалиемии, сопровождающейся метаболическим алкалозом, назначают хлорид калия. Если гипокалиемия сопровождается метаболическим ацидозом (при поносе, почечном дистальноканальцевом ацидозе), применяют цитрат и бикарбонат калия.
2. В/в введение калия применяют в тяжелых случаях и при невозможности приема внутрь. При введении в периферическую вену концентрация калия в растворе не должна превышать 40 мэкв/л, при введении в центральную вену — 60 мэкв/л. Если нет парезов и угрожающей жизни аритмии, скорость инфузии не должна превышать 20 мэкв/ч. Хлорид калия разводят в 0,45% или 0,9% NaCl. Растворы глюкозы не применяют: она стимулирует секрецию инсулина, который способствует переходу калия в клетки и тем самым усугубляет гипокалиемию. Быстрое в/в введение хлорида калия требует тщательного наблюдения за больным (мониторинг ЭКГ).
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Калия и магния аспарагинат
- Калия хлорид
- Спиронолактон
Источник
