Геморрагического синдрома неотложная помощь алгоритм
Геморрагический шок – состояние критического дисбаланса в организме, вызванное быстрой однократной потерей крови. В результате нарушений сосуды не справляются с объемом крови, циркулирующей по ним.
Развитие геморрагического шока требует неотложной помощи, ведь его результатом является критическое снижение кровоснабжения в органы и ткани, что приводит к опасным проявлениям и последствиям. Состояния шока признаны опасными для жизни, так как стрессовая реакция организма не позволяет в полном объеме управлять его системой.

Механизмы развития патологии
Сразу следует отметить, что на развитие геморрагического шока влияет скорость потери крови. То есть, даже значительная кровопотеря не станет причиной патологического состояния, если она протекает медленно. Это факт объясняется с механизмами компенсации, которые «включаются» в работу по сигналу организма, ведь у него достаточно времени, чтобы восполнить недостающее количество кровяного баланса. Тогда как при внезапности наступления кровотечения даже пол-литра потерянной крови приведет к острому кислородному голоданию тканей.
Тяжесть развития геморрагического шока зависит от пяти факторов:
- Возможности конкретного организма к нервной регуляции тонусов сосудов;
- Уровень свертываемости крови;
- Состояние сердечно-сосудистой системы и ее возможности при работе в условиях острой гипоксии;
- Наличие или отсутствие дополнительного обеспечения кислородом тканей;
- Состояние иммунной системы.
Обратите внимание!
У пациента с хроническими патологиями внутренних органов шансов пережить геморрагический шок крайне мало.
Средняя наполненность кровью артерий и вен составляет порядка 5 литров. 75% из этого объема принимают вены или, как их еще называют, венозный магистральный поток. Поэтому скорость восстановления организма зависит от состояния венозной системы, возможностей ее адаптации. Резкая кровопотеря 1/10 от общего количества крови не позволяет немедленно восполнить недостающее количество из депо. Стремительно падает венозное давление, поэтом организм направляет оставшуюся кровь централизовано: он «спасает» ткани сердца, легких и головного мозга. Мышечная и кожная ткань, кишечник начинают играть второстепенную роль и вскоре полностью исключаются из процесса снабжения кровью.
Недостаток крови сказывается и на потере выталкиваемого объема в период систолического сокращения. Незначительного количества этого кровяного выброса хватает лишь на обеспечение кровью коронарных артерий, а ткани и внутренние органы его не получают вообще. В экстренном порядке начинается эндокринная защита, проявляющаяся в повышенной выработке гормонов. Это помогает остановить потерю жидкости, блокируя мочевыводящую способность почек.
Параллельно с потерей калия повышается концентрация натрия и хлоридов. Из-за чрезмерного синтезирования катехоламинов начинаются спазмы сосудов, что вызывает сосудистое сопротивление. Кислородное голодание тканей провоцирует повышенную концентрацию шлаков, которые быстро разрушают сосудистые стенки.
Начинают образовываться многочисленные тромбы, которые в виде накопленных клеточных элементов оседают в сосудах. В таких случаях возникает риск развития необратимых процессов свертывания крови в сосудах.
Сердце работает в усиленном режиме, увеличивая количество сокращений, но этих экстренных мер недостаточно: из-за стремительной потери калия уменьшается способность миокарда к сокращению, поэтому быстро развивается сердечная недостаточность, а показатели артериального давления стремительно падают.

Причины и проявления
Нарушение микроциркуляции крови, которое вызывает геморрагический шок, вызвано травмированием открытого или закрытого типа. Причины и признаки патологии всегда связаны с резкой потерей не менее 1 литра крови. К их числу относятся такие факторы:
- Послеоперационный период;
- Распад злокачественных образований на завершающей стадии онкологии;
- Прободение желудочной язвы;
- Внематочная беременность;
- Преждевременная отслойка плаценты;
- Обильные послеродовые кровопотери;
- Замершая беременность;
- Травмирование родовых путей во время родоразрешения.
Основными признаками шока считают такие проявления клинической картины:
- Сердце и легкие работают в ускоренном режиме: учащается сердцебиение и дыхание;
- Одышка;
- Психоэмоциональное возбуждение;
- Побледнение кожных покровов, их влажность;
- Тошнота;
- Ощущение сухости во рту;
- Слабость и головокружение;
- Запустение вен под кожей на руках;
- Появление темных кругов перед глазами;
- Потеря сознания, сопровождающаяся крайне низким артериальным давлением.
Симптоматика существенно отличается на разных стадиях развития патологии.
Степени тяжести геморрагического шока и специфика его проявлений представлены в таблице.
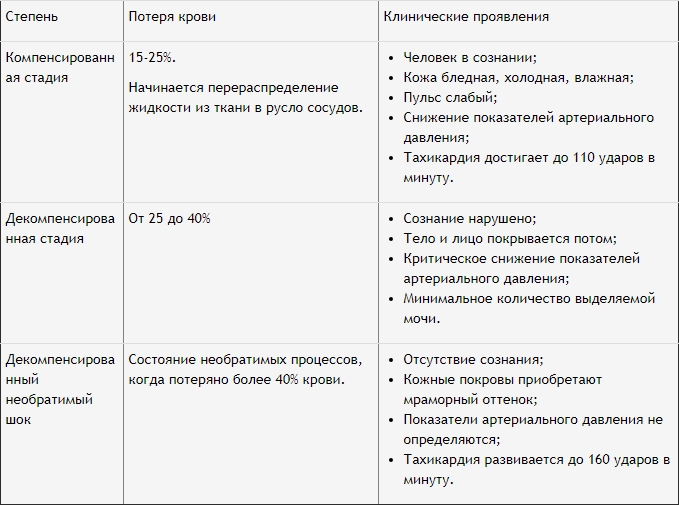
Обратите внимание!
Кровопотеря более 40% потенциально опасна для жизни пациента! В этом случае его состояние требует неотложных реанимационных действий.
Следует знать, что потерю крови у детей оценивают другими показателями. Для смертельного исхода новорожденному малышу достаточно потерять до 50 мл крови. К тому же подобное состояние у детей протекают значительно сложнее: в их организмах процессы компенсации еще не сформировались в полном объеме.
Диагностические мероприятия
Диагностические мероприятия при геморрагическом шоке направлены на определение количества потерянной крови. Внешний вид пациента не может дать объективных данных. Поэтому для уточнения стадии шока используют 2 методики:
- Непрямые способы. Определение кровопотери проводят с помощью визуального осмотра пациента и оценке работы главных органов и систем: наличие пульсации, артериальное давление, цвет кожных покровов и особенности дыхания.
- Прямые способы. Суть методик заключается в определении веса самого пациента или материалов, с помощью которых проводилась остановка крови.
Непрямые методики оценивания состояния пациента могут помочь высчитать индекс шока. Для этого нужно определить жизненно важные показатели у пострадавшего и сравнить их с примерными показателями степени кровопотери. Определением шокового индекса, как правило, занимаются на этапе до госпитализации. В условиях стационара диагностические данные уточняются с помощью лабораторных исследований.
Мероприятия неотложного характера
Неотложная помощь при геморрагическом шоке основывается на 2 главных задачах:
- Остановить потерю крови;
- Предотвратить обезвоживание.
Учитывая то, что при обширном кровотечении требуется его немедленная остановка, алгоритм неотложных действий будет следующим:
- Используйте жгут или особые перетягивающие повязки для остановки кровотечения;
- Обеспечьте неподвижность поврежденной части тела;
- Уложите пострадавшего, так как при наличии первой стадии шока больной пребывает в состоянии эйфории и может сделать попытки к самостоятельному передвижению;
- Давайте человеку как можно больше пить чистой воды без газов;
- Согрейте его с помощью любых подручных средств: одеял, одежды, грелок.
Помните!
Независимо от состояния пациента при подозрении на наличие геморрагического шока нужно немедленно вызвать медицинских работников. От того, как быстро профессионалы начнут оказывать неотложную помощь пострадавшему, зависит его жизнь.

Действия профессионалов
Чтобы исключить наступление тяжелого осложнения, врачебная помощь начинает оказываться еще по пути в медицинское учреждение. При остановке кровотечения параллельно проводятся лечебные мероприятия, которые заключаются в выполнении трех действий:
- Для восполнения в системе крови необходимого баланса и стабилизации клеточных мембран устанавливаются катетеры на периферические вены;
- Для поддержания обмена газов и нужной проходимости в органах дыхания устанавливают специальный зонд. В случае крайней необходимости используют аппарат для искусственной вентиляции легких;
- Устанавливают катетеры в область мочевого пузыря.
После того, как пострадавший доставлен в медицинское учреждение, проводят диагностические мероприятия для определения степени тяжести шока, а затем приступают к интенсивной терапии. Действия медицинского персонала проводятся согласно неотложному алгоритму:
- Проводятся необходимые лабораторные исследования;
- В экстренном порядке начинают мероприятия профилактического профиля, чтобы предотвратить развитие гипогликемии и энцефалопатии Вернике;
- В случае экстренной необходимости используют антидоты узкого профиля;
- Устраняют отечность мозговых оболочек и снижают внутричерепное давление;
- Используют симптоматическую терапию, направленную на устранение судорожного синдрома и рвоты;
- В период стабилизация состояния пациента в обязательном порядке проводят мониторинг давления, пульса, сердечной деятельности, количества выделяемой мочи.
Следует отметить, что собственно терапия проводится только после стабилизации состояния больного. Стандартный набор препаратов, улучшающих восполнение кровяного русла, следующий:
- Витамин C и лекарственные средства, его содержащие;
- Ганглиоблокаторы для купирования последствий спазмов вен;
- С целью улучшить сердечный метаболизм используют рибоксин, карветин и цитохром;
- Развивающаяся сердечная недостаточность может потребовать включение преднизолона и гидрокортизона для улучшения сократительных способностей сердечных мышц;
- Контрикал используют, чтобы привести в норму свертываемость крови.
Терапия неотложного состояния геморрагического шока прошла долголетнюю апробацию и признана успешной при строгих соблюдениях врачебных предписаний и дозировки медикаментозных средств. Для закрепления терапевтических действий важна реабилитация после лечения, которая включает в себя щадящие нагрузки ЛФК.
Восполнение кровяного русла
При значительных кровопотерях для предотвращения необратимых последствий пострадавшему в экстренном порядке проводят переливание крови. Процедура выполняется согласно определенным правилам:
- Потерю крови в пределах 25% возмещают ее заменителями;
- Малышам, не достигшим трехлетнего возраста, недостающий объем компенсируют кровью с добавлением эритроцитов в пропорциях 1 к 1;
- При кровопотерях до 35% от ОЦК компенсируемый раствор должен состоять из крови, ее заменителей и эритроцитарной массы;
- Объем жидкостей, искусственно вводимых в организм, должен превышать кровопотерю на 20%;
- В случае снижения объема ОЦК на половину, жидкости вводят больше в 2 раза, при этом количество эритроцитов должно превышать заменители крови также в 2 раза.
Неотложные мероприятия прекращают при стабилизации состояния больного, которое проявляется в нормализации артериального давления, сердечной деятельности и диуреза.
Источник
Геморрагический синдром — симптомокомплекс, в основе которого лежат кровотечения (внутренние и наружные; венозные, артериальные, капиллярные) и кровоточивость (геморрагические диатезы).
Ведущие симптомы:
• обморок (иногда первый признак кровотечения);
• кровотечения;
• кровоточивость.
Этиология. Причинами кровотечений являются нарушения целостности сосудистой стенки в результате травмы; различные заболевания, проявляющиеся образованием язв; недостаток факторов свертывания крови.
Диагностика скрытого кровотечения
(по М.Г. Вейло, Г. Шубину, 1971)
| Кровотечение | Этиология | Анамнез и исходы |
| Внутри грудное | Переломы ребер | Травма груди, боль и нарушение дыхания, кровь в плевральной полости |
| Повреждение легкого | Травма груди, прогрессирующее нарушение дыхания, кровь в плевральной полости | |
| Тампонада сердца | Проникающее ранение грудной клетки, глухость ТС, низкое АД | |
| Внутрибрюшное | Разрыв печени и селезенки | |
| Разрыв трубы при внематочной беременности | Нарушение менструального цикла. Тупая боль в животе с иррадиацией в плечо и кончики пальцев. Тупость при перкуссии живота | |
| Забрюшинное | Разрыв аневризмы аорты | Острая боль в животе. Синкопе. Шок. Экхимозы в боковых отделах живота, в паху, у основания полового члена. |
| Травма почки | Изменение (ослабление) пульса на бедренной артерии | |
| Мышечно скелетное | Переломы костей с гематомой | Травма, отек тканей, увеличение окружности конечности |
Клиническая картина. Кровотечения бывают артериальными, венозными и капиллярными; наружными, внутренними и скрытыми.
Симптомы артериального кровотечения:
• цвет крови алый;
• вытекает быстро пульсирующей струей;
• часто осложняется шоком (острая кровопотеря).
Симптомы венозного кровотечения:
• цвет крови темно-красный;
• вытекает равномерной струей;
• осложняется острой кровопотерей и эмболией.
При капиллярном кровотечении кровь выделяется медленно, в виде «губки».
Симптомы внутреннего кровотечения (в полость): слабость, головокружение, жажда, одышка, бледность кожи и видимых слизистых оболочек, тахикардия, артериальная гипотензия, возможна потеря сознания.
Скрытое кровотечение — постепенно появляется слабость, головокружение, развивается анемия. Кровотечения из естественных отверстий долго остаются незамеченными.
Различают 3 степени тяжести кровотечения.
Симптомы 1 степени: слабость, тахикардия (100 уд/ мин), бледность кожи, но кожа теплая.
АДс не Симптомы 2 степени: выраженная слабость, П > 100 уд/мин, АДс — 80-100 мм рт.ст., кожа влажная.
Симптомы 3 степени: геморрагический шок, резкая слабость, кожа бледная, холодная, П — нитевидный, АДс — 80 мм рт.ст., анурия.
дми. ОАК, БАК, «протромбиновый индекс», факторы свертывания крови, длительность кровотечения, измерение артериального давления, рентгенологические исследования органов, УЗИ внутренних органов.
ОАМ, анализ кала на скрытую кровь.
По показаниям: стернальная пункция, биопсия.
Дифференциальный диагноз
Необходимо выяснять причины кровотечения или кровоточивости.
Причины
Геморрагические диатезы Другие причины кровотечения
1. Тромбоцитопеническая 1. Носовые (ринит, артериальная гипертензия)
пурпура 2. Из десен (пародонтоз)
2. Геморрагический васкулит 3. Меноррагии (эрозии, полипы)
3. Гемофилия 4. Маточные (опухоли, роды)
4. ДВС-синдром 5. Гематурия (мочекаменная болезнь, опухоли, полипы)
6. Желудочно-кишечные (язвенные поражения, воспаления, опухоли)
7. Кровохарканье (ТЭЛА, туберкулез, рак легких)
Неотложная помощь (основные принципы)
Остановка кровотечения (давящей повязкой, введением в рану тампона, смоченного в 3% растворе перекиси водорода, наложением пузыря со льдом, жгута — в зависимости от вида кровотечения).
При внутреннем кровотечении ввести гемостатики: этамзилат (дицинон) 12,5% раствор 2 мл внутривенно,
5% раствор аминокапроновой кислоты 100 мл внутривенно струйно или капельно, кровезаменители внутривенно капельно при длительной транспортировке.
Ввести адроксон 0,025% раствор 1-2 мл внутримышечно при капиллярном кровотечении.
Тактика фельдшера
Госпитализация показана при артериальном, венозном кровотечении и в зависимости от причины и степени кровотечения. Подробнее — в разделах описания каждого из кровотечений. Носовое кровотечение
Причины: гипертоническая болезнь, травма носа, ОРВИ, инфекционные заболевания, болезни крови, опухоли носа. Симптомы:
• кровотечение из носового отверстия;
• откашливание сгустков крови при запрокидывании головы назад;
• рвота темной кровью и сгустками;
• бледность кожных покровов;
• затруднение или выключение носового дыхания с одной или двух сторон;
• при отсмаркивании — примесь свежей крови.
Неотложная помощь
Придать пациенту сидячее положение, не запрокидывая голову.
Попросить пациента высморкать содержимое из обеих половин носа.
Закапать в обе половины носа по 5-6 капель нафтизина, санорина или галазолина.
После закапывания — закапать еще 10-15 капель 3% раствора перекиси водорода.
Положить холод на переносье (пузырь со льдом, влажное холодное полотенце).
Предложить пациенту дышать: вдох — носом, выдох — ртом.
При продолжающемся кровотечении — ввести в нос ватный шарик или небольшой тампон и прижать крыло носа к носовой перегородке с одной или обеих сторон на 4~ 8 минут.
Предложить пациенту откашлять содержимое полости рта, чтобы убедиться в остановке кровотечения или его продолжении.
Если кровотечение остановилось, ослабить давление на тампон и, не извлекая его, наложить пращевидную повязку.
Если кровотечение продолжается, предложить пациенту повторное отсмаркивание.
Выполнить анестезию полости носа 10% раствором лидокаина из баллончика и осуществить переднюю тампонаду носа (см. протокол). Наложить пращевидную повязку.
Наблюдать 5-8 минут.
Примечание. Если АД высокое — снизить его.
Тактика фельдшера
После остановки кровотечения рекомендовать пациенту обратиться в поликлинику.
Если кровотечение через тампон продолжается, транспортировать пациента в дежурный кабинет поликлиники.
При обильном кровотечении — ввести внутривенно гемостатики (см. выше) и транспортировать пациента в ЛОР-отделение стационара.
Транспортировка — на носилках в полусидячем положении.
КРОВОТЕЧЕНИЕ ИЗ РАСШИРЕННЫХ ВЕН ПИЩЕВОДА
Причина — цирроз печени.
Симптомы:
• Кровотечение изо рта.
• Желтуха.
• Телеангиэктазии на коже.
• Асцит.
• Увеличенная селезенка (печень).
• Расширенные сосуды на передней стенке груди и
живота.
Неотложная помощь
Этамзилат (дицинон) 12,5% раствор 2 мл в/в, в/м. Аминокапроновая кислота 5% раствор 100 мл в/в.
Тактика фельдшера
Вызов реанимационной спецбригады (остановка кровотечения специальным зондом с раздувным баллончиком). Транспортировка в реанимационное отделение.
ЖЕЛУДОЧНО-КИШЕЧНОЕ КРОВОТЕЧЕНИЕ
Причины: язвенная болезнь желудка, неспецифический язвенный колит, коррозивный геморрагический гастрит, опухоли ЖКТ, геморрагические диатезы.
Симптомы желудочного кровотечения:
• Рвотные массы цвета «кофейной гущи».
• Мелена.
• Слабость, головокружение.
• Бледность кожных покровов.
Симптомы кровотечения из толстого кишечника:
• Неизмененная кровь в стуле.
• Отсутствие рвоты.
• Общая слабость.
Симптомы при острой кровопотере:
• Симптомы геморрагического шока (см. соответствующий синдром).
• Обморочные состояния.
Обследование, тактика, лекарственные препараты при желудочно-кишечном кровотечении.
Сбор анамнеза и жалоб.
Визуальный осмотр общетерапевтический.
Пальпация общетерапевтическая.
Перкуссия общетерапевтическая.
Аускультация общетерапевтическая.
Исследование пульса.
Измерение частоты сердечных сокращений.
Измерение артериального давления на периферических артериях.
Измерение частоты дыхания.
Назначение лекарственной терапии при заболеваниях пищевода, желудка, 12-перстной кишки.
Внутривенное введение лекарственных средств. Катетеризация кубитальной и других периферических вен. Пальпация при патологии сигмовидной и прямой кишки. Транспортировка пациента службой скорой медицинской помощи.
Таблица 56
Лекарственные препараты
Неотложная помощь
Положение пациента — лежа на спине.
При большой кровопотере — поднять ему ноги. Запретить прием пищи и лекарств при желудочном кровотечении, кроме 5% аминокапроновой кислоты внутрь по 1 ст. ложке повторно.
Холод на живот.
Этамзилат 12,5% 2-4 мл в/в или в/м.
ВНИМАНИЕ!
1. Введение кальция хлорида нежелательно, так как вызывает расширение сосудов (усиление кровотечения).
2. Викасол — не окажет гемостатического действия, так как нет вит. К-недостаточности.
Гемостатические средства общего действия
Аминокапроновая кислота 5% — 100 мл в/в.
Этамзилат (дицинон) 12,*5% — 2-4 мл в/в или в/м.
Адроксон 0,025% 1-2 мл в/м (используется при капиллярном и паренхиматозном кровотечении).
Для борьбы с гиповолемией — плазмозаменяющие растворы: декстроза 400 мл, гидроксиэтилкрахмал 400 мл.
Тактика фельдшера
Обязательная госпитализация в хирургическое отделение в сопровождении. Транспортировка лежа на носилках,
при большой кровопотере — с опущенной головой. При транспортировке продолжать прием аминокапроновой кислоты столовыми ложками.
Госпитализация производится в зависимости от основного заболевания в реанимационное, травматологическое или хирургическое отделения.
КРОВОТЕЧЕНИЕ ИЗ НАРУЖНОГО СЛУХОВОГО ПРОХОДА
Причины: травмы слухового прохода, барабанной перегородки или медиальной стенки барабанной полости, травмы черепа (перелом основания черепа), травмы нижнечелюстного сустава (удар в нижнюю челюсть), отиты гриппозной этиологии.
Ведущий симптом — кровянистое отделяемое из наружного слухового прохода.
Симптомы при отите:
• боль в ухе; .
• снижение слуха;
• головокружения;
• расстройство равновесия.
Симптомы при переломе основания черепа:
• резкое снижение слуха;
• вестибулярные расстройства (головокружения, тошнота, рвота);
• парез лицевого нерва.
Неотложная помощь
Тампонада слухового прохода сухой стерильной марлевой турундой или ватным шариком.
При болях, тошноте, рвоте — 0,1% раствор атропина сульфата 1 мл подкожно.
Асептическая повязка на ухо.
Тактика фельдшера
Транспортировать пациента в ЛОР-отделение стационара.
При травмах головы — в хирургическое (нейрохирургическое) отделение в положении лежа на носилках.
КРОВОТЕЧЕНИЕ ПОСЛЕ ЭКСТРАКЦИИ ЗУБА
Это профузное, самостоятельно не прекращающееся кровотечение из экстрационной раны.
Причины: разрыв и разможжение десны в момент экстракции; паралич сосудов после применения адреналина; нарушения свертываемости крови.
Симптомы:
• очевидное кровотечение из лунки зуба;
• окрашивание слюны кровью.
Кровоточивость может длиться сутки и более и осложняться анемией.
Неотложная помощь
Удалить из лунки сгусток крови пинцетом. Прополоскать полость рта 3% раствором перекиси водорода.
Выполнить тампонаду лунки марлевой или йодоформной турундой или гемостатической губкой.
На тампон наложить марлевый валик и попросить пациента сжать его смыканием зубов.
Наблюдение — через 1 час, при продолжающемся кровотечении сменить тампон в лунке.
Тактика фельдшера
После оказания помощи пациента оставляют дома с рекомендацией продолжить лечение в стоматологической поликлинике.
Госпитализация показана при гемофильном или обильном кровотечении, не поддающемся мерам помощи.
АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКИЕ
КРОВОТЕЧЕНИЯ
Кровотечение в первой половине беременности
Причины: самопроизвольный аборт, внематочная беременность.
Симптомы:
• Кровянистые выделения из половых путей.
• Тяжесть внизу живота.
• Схваткообразные боли.
• Профузное кровотечение при неполном аборте.
• Повышение температуры при присоединении инфекции.
Неотложная помощь
При угрожающем аборте
Магния сульфат 25% 10-15 мл в/м (снижает мышечный тонус) в поздние сроки — 20-30 недель.
В ранние сроки — но-шпа 2% 2 мл в/м или папаверина гидрохлорид 2% 2 мл в/м.
При аборте в ходу
Кальция хлорид 10% — 10 мл в/в.
Кислота аскорбиновая 5% 2-3 мл с 20 мл 40% глюкозы. Дицинон 12,5% раствор 2 мл в/в.
ВНИМАНИЕ! Использование сокращающих средств не показано (могут вызвать усиление кровотечения).
Тактика фельдшера
Все пациентки с самопроизвольным абортом срочно госпитализируются в специализированный стационар. Транспортировка осуществляется пешком или на носилках в зависимости от степени кровотечения.
Кровотечение во время беременности
Причина — предлежание плаценты.
Симптомы:
• Кровянистые выделения в конце беременности или в начале родов.
• Отсутствие боли.
• АД снижено.
• Анемия.
Неотложная помощь
При обильном кровотечении: изотонический раствор натрия хлорида 300-400 мл в/в струйно.
Срочная госпитализация в отделение патологии беременности.
Кровотечение в родах (в третьем периоде — атоническое кровотечение)
Обследование, тактика.
Сбор анамнеза и жалоб в гинекологии.
Термометрия общая.
Визуальное исследование в гинекологии.
Пальпация в гинекологии.
Измерение частоты дыхания.
Исследование пульса.
Измерение частоты сердечных сокращений.
Измерение артериального давления на периферических артериях.
Исследование уровня общего гемоглобина на крови с помощью анализатора.
Назначение лекарственной терапии при заболеваниях женских половых органов.
Внутримышечное введение лекарственных средств.
Внутривенное введение лекарственных средств.
Транспортировка пациента службой скорой медицинской помощи.
Таблица 57
Лекарственные препараты
Кровотечение в последовом периоде родов
Причина — нарушения при отделении последа. Симптомы. Если надавить ребром ладони выше лона, пуповина втягивается, значит, послед не отделился.
Кровопотеря больше 400 мл требует неотложной помощи!
Неотложная помощь
Катетеризация мочевого пузыря.
При отделении последа — проверить его целостность. Не пытаться выделять послед, когда нет признаков его выделения.
Оксигенотерапия (и при транспортировке).
Кровотечение в раннем послеродовом периоде (с момента рождения плаценты в течение суток)
Причины: гипотония или атония матки, повреждение мягких родовых путей (разрыв шейки матки, стенок влагалища), нахождение остатков плаценты в полости матки, нарушения свертываемости крови.
Клиническая картина. Кровотечение начинается после рождения плаценты или через некоторое время после этого. Кровопотеря может быть до 1 л и более.
Симптомы:
• бледность кожи и слизистых оболочек;
• тахикардия;
• снижение АД;
• головокружение;
• общая слабость.
Примечание. Кровь собирается в лоток и определяется ее
количество.
Физиологическая кровопотеря — 200-250 мл, допустимая — 0,5% от массы тела, патологическая — более 0,5% от массы тела.
Обследование, тактика и лекарственные препараты при дисфункциональном маточном кровотечении, осложненном геморрагическим шоком.
Сбор анамнеза и жалоб в гинекологии.
Измерение частоты дыхания.
Исследование пульса.
Измерение частоты сердечных сокращений.
Измерение артериального давления на периферических артериях.
Назначение лекарственной терапии при заболеваниях женских половых органов.
Внутривенное введение лекарственных средств.
Транспортировка пациента службой скорой медицинской помощи.
Таблица 58
Лекарственные препараты
Неотложная помощь
Опустить головной конец кровати (носилок).
Положить пузырь со льдом на низ живота.
Выполнить наружный массаж матки.
При гипотонии матки ввести 5-10 ЕД окситоцина в 5% растворе 500 мл глюкозы внутривенно.
Тактика фельдшера
Предупредив персонал родильного дома о кровотечении, срочно госпитализировать пациентку в ближайший акушерский стационар. При транспортировке — инфузионная терапия кровезаменителями и прижатие кулаком брюшного отдела аорты.
Маточное {гинекологическое) кровотечение
Причины: патологические процессы в-матке у женщин разных возрастных групп, травмы.
Ведущий симптом — кровоотделение из половых путей, обычно не совпадающее со сроком менструации.
Симптомы:
• Признаки травмы матки, влагалища.
• Выяснение других причин.
• Наличие кровотечения.
• Острая постгеморрагическая анемия.
• Снижение АД.
• Слабый пульс.
• Тахикардия
Неотложная помощь
Вводятся:
• сокращающие матку препараты:
— питуитрин 5 ЕД 1 мл в/м;
— эрготал 0,05% 1 мл в/м;
• гемостатические средства:
— этамзилат 12,5% 2~4 мл в/в;
— аминокапроновая кислота 5% 100 мл в/в капельно;
— холод на низ живота.
При шеечном кровотечении — тугая тампонада влагалища марлевым тампоном, смоченным в растворе фурацилина (см. протокол действий фельдшера).
ВНИМАНИЕ!
При подозрении на миому матки сокращающие средства не вводить.
Тактика фельдшера
При небольшом кровоотделении и удовлетворительном общем состоянии, отсутствии подозрения на эктопическую беременность рекомендовать посещение гинеколога.
При обильном кровотечении — транспортировка в гинекологическое отделение больницы.
ПОЧЕЧНОЕ КРОВОТЕЧЕНИЕ
Причины — повреждение почки, мочевого пузыря. Симптомы.
• макрогематурия длительно;
• дизурия; .
• боль в поясничной области;
• иррадиация боли в пах;
• может быть почечная колика;
• геморрагический шок.
При повреждении мочевого пузыря:
• боль внизу живота;
• макрогематурия; .
• укорочение перкуторного звука в отлогих местах живота.
Неотложная помощь
Противошоковая терапия при геморрагическом шоке. Гемостатическая терапия.
Этамзилат, адроксон.
Тактика фельдшера
Экстренная госпитализация в травматологическое отделение.
Источник
