Геморрагический синдром при туберкулезе легких
Кровь при туберкулезе. Гематологические показатели туберкулеза.В результате интоксикации, изменения реактивности организма и тканевых повреждений у больных туберкулезом наступают различные по характеру сдвиги в кроветворной системе. Существенную роль играют при этом не столько форма, сколько фаза и динамика процесса. При ограниченных и малоактивных его формах количество эритроцитов обычно находится в пределах нормы и отсутствуют признаки анемии. При массивных инфильтратах или творожистой пневмонии, при распространенном казеозном лимфадените, специфическом поражении кишечника, вовлечении в процесс печени, селезенки, костного мозга, а также после больших легочных или послеоперационных кровотечений отмечаются падение количества эритроцитов и изменение их морфологии (олиго- и полихромазия), а иногда мегалобластическая, апластическая или анемия смешанного типа (мегалобластическая и железодефицитная). При этом увеличивается содержание не вполне созревших эритроцитов — ретикулоцитов (свыше 0,5—1 % ) и количество кровяных пластинок (более 250 000—300 000). Подобным образом изменяется и эритропоэтическая функция костного мозга. Чаще и в большей мере при туберкулезе, но главным образом при выраженных, прогрессирующих и осложненных его формах изменяется лейкограмма. В части случаев может отмечаться умеренный лейкоцитоз (до 10000—15 000 лейкоцитов), реже лейкопения. Так, Е. Л. Кан (1972) наблюдала лейкопению у 20,7% больных с ограниченными и легко протекавшими формами процесса и у 12,5% — при деструктивном и прогрессирующем туберкулезе легких. Наиболее часто сдвиги наступают в лейкоцитарной формуле. Увеличивается количество нейтрофилов как в абсолютном, так и в относительном выражении за счет палочкоядерных форм (до 15—20%). Одновременно уменьшается содержание лимфоцитов (до 8—15%). При выраженном и затянувшемся инфильтративном процессе и обширном бронхогенном обсеменении появляется патологическая зернистость нейтрофилов. При диссеминации, по наблюдениям Н. Н. Боброва (1950) и Н. А. Шмелева (1959), нарастает моноцитоз (до 10—18%). Содержание эозинофилов в периферической крови колеблется также в зависимости от фазы процесса и аллергического состояния организма. Их количество уменьшается вплоть до анэозинофилии при тяжелых и затянувшихся вспышках болезни и, наоборот, увеличивается (до 8—10%) при рассасывании инфильтратов и плеврального выпота, а также при ранних формах первичного туберкулеза. В последнем случае одновременно нередко определяется и моноцитоз. Но при этом не отмечается выраженпой эозинофилии, характерной для «летучих» эозинофильных пневмоний аллергического или вирусного происхождения, когда в различных внутренних органах развиваются эозинофильные гранулемы.
Заслуживает внимания указание на увеличение абсолютного количества базофилов при активном туберкулезном процессе. Тромбоцитарный профиль периферической крови характеризуется увеличением удельного веса форм раздражения и дегенеративных элементов, что обусловлено степенью активности процесса и интоксикации. Фаза инфильтрации: умеренный или значительный лейкоцитоз, выраженный сдвиг пейтрофилов влево, нормальное или повышенное содержание нейтрофилов с патологической зернистостью, умеренное или значительное ускорение РОЭ, смещение тромбоцитограммы вправо за счет повышения содержания форм раздражения и дегенеративных элементов. Фаза распада: небольшой лейкоцитоз или нормальное количество лейкоцитов, увеличение процента нейтрофилов с патологической зернистостью и сдвигом влево, иногда с появлением миелоцитов, уменьшение количества эозинофилов и лимфоцитов, значительное ускорение РОЭ. Гемограмма у больных туберкулезом изменяется в процессе лечения. В благоприятных случаях нормализуется количественный и качественный состав кровяных клеток. Такие положительные сдвиги наступают обычно спустя 2—3 мес, т. е. через более длительный срок после исчезновения лихорадки и других симптомов интоксикации. Гематологические сдвиги исчезают тем быстрее, чем успешнее терапевтическое вмешательство, т. е. чем скорее прекращается интоксикация, рассасываются очаги и зоны инфильтрации, закрываются каверны, прекращается бацилловыделение. При развитии агранулоцитоза необходимо прекратить прием вызвавшего его медикамента. Аллергизация к препарату определяется лабораторными пробами (тест Шелли, реакция Уанье). Назначение нуклеината натрия или пентоксила, кортикостероидных гормонов, поливитаминов, гемотрансфузии способствует восстановлению костно-мозгового кроветворения. — Также рекомендуем «Биохимия крови при туберкулезе. Биохимические показатели крови.» Оглавление темы «Диагностика туберкулеза. Классификация туберкулеза.»: |
Источник
Рентгенологические синдромы при туберкулезе органов дыхания бывают самыми разнообразными. Среди них выделяют следующие: синдром обширного затенения, синдром ограниченного затенения, синдром круглой тени, синдром кольцевидной тени, синдром очаговых теней, синдром диссеминации очагов в легких, синдром патологических изменений корня легкого и бронхиальных лимфатических узлов, синдром патологических изменений легочного рисунка и синдром обширного просветления.
При оценке рентгенограмм определяется локализация патологических изменений в легких по долям и сегментам.
Синдром обширного затенения. Данный синдром характеризуется крупными или тотальными затенениями в доле легкого, в нескольких долях или в гемитораксе. Он наблюдается при инфильтративном туберкулезе легких и другой легочной патологии, проявляющейся лобитом и казеозной пневмонией, а также при экссудативных плевритах.
Экссудат имеет воспалительную природу, транссудат — невоспалительную. Экссудаты бывают серозные, серозно-гнойные, гнойные, геморрагические, хилезные, холестериновые. От транссудата он отличается по удельному весу (1,018 и 0,015 у. е. соответственно), по содержанию белка (30 г/л и более, 20 г/л и менее), по реакции Ривальта (положительная и отрицательная), по активности лактатдегидрогеназы (ЛДГ) (1,6 ммоль и более, менее 1,6 ммоль), по цитозу (много клеток и единичные клетки мезотелия, единичные клетки и много клеток мезотелия).
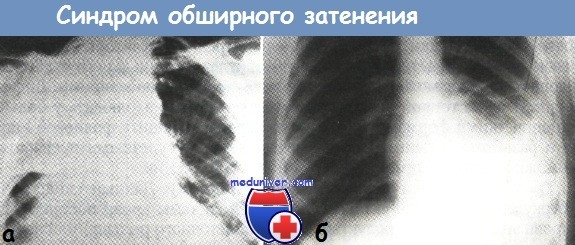
а — синдром обширного затенения в верхней доле правого легкого при раке легких (рентгенограмма органов грудной клетки в прямой проекции).
б — синдром обширного затенения при левостороннем экссудативном плеврите (рентгенограмма органов грудной клетки в прямой проекции).
Синдром скопления жидкости в плевральной полости характеризуется ограничением подвижности гемиторакса, сглаживанием межреберных промежутков, выпячиванием соответствующей стороны грудной клетки при осмотре, ослаблением или отсутствием голосового дрожания при пальпации, притуплением легочного звука или выслушиванием «бедренной» тупости при перкуссии, ослаблением или отсутствием дыхания при аускультации.
Рентгенологически при этом определяется гомогенное затенение легочных полей (одностороннее при экссудате, двустороннее — при транссудате). Локализация плевральных выпотов следующая: тотальный выпот, диафрагмальная, паракостальная, медиасти-нальная, верхушечная и междолевая.
Патологические состояния, сопровождающиеся выпотами в плевральную полость, чаще всего определяются при заболеваниях органов дыхания инфекционного, неинфекционного и асептического характера (туберкулез, пневмония, брюшной тиф, бруцеллез; паразитарные, грибковые заболевания; травмы грудной клетки, инфаркт-пневмонии, опухолевая болезнь, заболевания крови).
Синдром ограниченного затенения. При туберкулезе легких данный синдром характеризуется фокусом затенения на протяжении от сегмента до доли. Он является основным рентгенологическим синдромом инфильтративного туберкулеза легких и имеет клинико-рентгенологические варианты в виде облаковидного инфильтрата и перисциссурита. Локализация этих изменений чаще наблюдается в первом, втором и шестом сегментах легких.
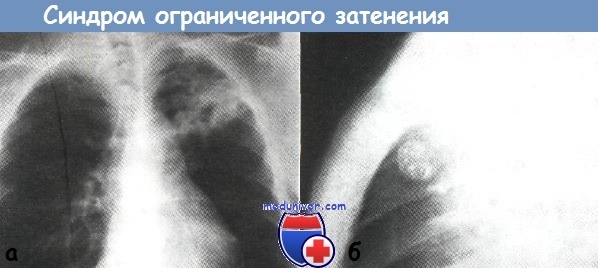
а — синдром ограниченного затенения в верхней доле левого легкого при инфильтративном туберкулезе легких (рентгенограмма органов грудной клетки в прямой проекции).
б — синдром круглой тени в третьем сегменте левого легкого при доброкачественной опухоли (рентгенограмма органов грудной клетки в левой боковой проекции).
Синдром круглой тени. Этот синдром встречается у больного туберкулезом в органах грудной клетки при округлых инфильтратах, туберкулемах и при кардиохирургических вмешательствах. В первом случае тень округлой или эллипсоидной формы характеризуется средней интенсивностью и размерами более 1 см.
В прилежащей легочной ткани видны очаговые тени на фоне усиленного легочного рисунка. Туберкулема имеет круглую или вытянутую форму тени с четкими контурами. При наличии распада локализация его в туберкулеме эксцентричная. В окружающей легочной ткани определяются очаги и фиброз.
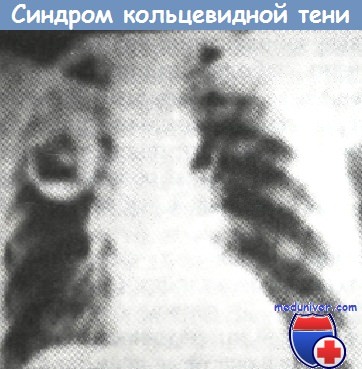
Синдром кольцевидной тени в верхней доле правого легкого с аспергилломой внутри (рентгенограмма органов грудной клетки в прямой проекции).
Синдром кольцевидной тени. Этот синдром представлен замкнутым кольцом, наблюдается при кавернозном и фиброзно-кавернозном туберкулезе легких. Полость при кавернозном туберкулезе имеет тонкую стенку (не более 2 мм) с включением единичных очагов. Вокруг полости имеются малоинтенсивные очаги. Часто наблюдаются очаги бронхогенного отсева в других отделах легких. Корни легких фиброзно трансформированы. При фиброзно-кавернозном туберкулезе каверна имеет толстую стенку.
Синдром очаговых теней. Для него характерно наличие в легочной ткани очагов на протяжении 1—2 бронхолегочных сегментов с одной или с двух сторон. Этот синдром лежит в основе очагового туберкулеза легких. Основные черты очагов туберкулезной природы следующие: расположение в верхних легочных полях и средние размеры 4—6 мм. При активном очаговом туберкулезе очаги мало интенсивные. Более крупные очаги (до 1 см) могут иметь признаки распада. Чаще всего выявляют очаговый туберкулез при проведении проверочных флюорографических обследований.
Синдром диссеминации. Наличие очаговых формирований на протяжении трех и более легочных сегментов с одной или с двух сторон отличает синдром диссеминации. Он наблюдается при милиарном туберкулезе, диссеминированном и фиброзно-кавернозном туберкулезе легких. При милиарном туберкулезе специфические просовидные очаговые тени мономорфны, малоинтенсивны, располагаются тотально. При подостром и хроническом диссеминированном туберкулезе очаги полиморфны по величине и интенсивности.
Легочный рисунок при них фиброзно трансформирован, корни легких фиброзно изменены. При подостром течении могут возникать «штамповые каверны».
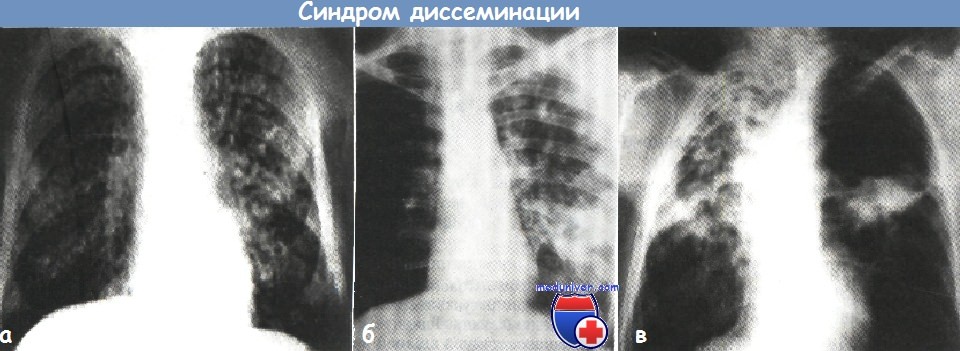
а — синдром выраженной гематогенной диссеминации очагов при диссеминированном туберкулезе легких (рентгенограмма органов грудной клетки в прямой проекции)
б — синдром лимфогенной диссеминации очагов в верхней доле правого легкого (рентгенограмма органов грудной клетки в прямой проекции).
в — синдром бронхогенной диссеминации в правое легкое при фиброзно-кавернозном туберкулезе (рентгенограмма органов грудной клетки в прямой проекции).
Синдром патологических изменений корней легких и бронхиальных ЛУ. Выявляется у больных первичным туберкулезом и характеризуется расширением тени среднего средостения чаще с одной, реже — с двух сторон. Чаще всего этот синдром наблюдается при туберкулезе внутригрудинных лимфоузлов (ТВГЛУ) и саркоидозе. При туморозной форме ТВГЛУ контуры увеличенных ЛУ четкие, выбухающая часть тени средостения имеет интенсивное затенение.
При инфильтративной форме ТВГЛУ границы расширенной части средостения нечеткие, заметны инфильтрация или усиление легочного рисунка в прилежащей ткани. Синдром внутригрудной лимфаденопатии является центральным компонентом первичного туберкулезного комплекса.
Синдром патологических изменений легочного рисунка. Проявляется умеренными или выраженными изменениями в легочной ткани фиброзного характера, которые при прогрессиовании ведут к формированию легочного сердца.
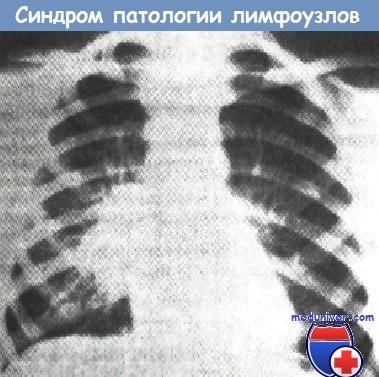
Синдром патологических изменений корней легких и бронхиальных лимфатических узлов при правостороннем туберкулезе внутригрудных лимфатических узлов (рентгенограмма органов грудной клетки в прямой проекции).
Синдром обширного просветления. В клинике туберкулеза наблюдается при попадании воздуха из легкого, пищевода, желудка, кишечника или из окружающей атмосферы в плевральную щель.
Во фтизиопульмонологии чаще всего наблюдаются спонтанный и ятрогенный пневмотораксы. Спонтанный пневмоторакс диагностируется тогда, когда в плевральную полость воздух проникает в результате разрыва субплеврально расположенной каверны. Ятрогенный пневмоторакс — это результат диагностических и лечебных мероприятий (торакоцинтеза, катетеризации подключичной вены, биопсии легкого, эндоскопии и т. д.).
Первичный спонтанный пневмоторакс возникает при разрывах субплеврально расположенных каверн, эмфизематозных булл или легочной ткани в местах сращения висцеральной и париетальной плевры. Он часто развивается при физических напряжениях или надсадном кашле.
— Рекомендуем вам также статью «Эпидемиология туберкулеза в мире — патоморфоз болезни»
Оглавление темы «Диагностика туберкулеза»:
- Аллергический и иммунологический синдромы при туберкулезе
- Геморрагический синдром при туберкулезе
- Гепатолиенальный синдром при туберкулезе
- Рентгенологические синдромы при туберкулезе
- Эпидемиология туберкулеза в мире — патоморфоз болезни
- Изменение заболеваемости туберкулезом легких в России
- Эффективность лечения туберкулеза в России
- Патоморфоз туберкулеза — динамика болезни
- Современная классификация туберкулеза
- Клинические формы туберкулеза и их характеристика
Источник
Туберкулёз лёгких (устар. чахотка, от «чахнуть») является местным проявлением общего инфекционного заболевания, возникающего вследствие заражения микобактериями туберкулёза. Поражение лёгких проявляется в различных формах, зависящих от свойств возбудителя, иммунобиологического состояния организма, путей распространения инфекции и других факторов.
Первичный и вторичный туберкулёз лёгких[править | править код]
Туберкулёз лёгких может быть первичным и вторичным. Первичный туберкулёз лёгких развивается после первичного заражения (обычно в раннем возрасте). В этот период имеется склонность к гиперергическим реакциям, возникновению параспецифических изменений, лимфогенному и гематогенному распространению процесса с частым поражением лимфатических узлов, плевры и возникновению туберкулёзных изменений в различных органах. В подавляющем большинстве случаев с первичным туберкулёзом организм человека справляется самостоятельно без специального лечения. После этого, однако, остаются следы перенесённого заболевания — петрификаты, в которых остаются жизнеспособные микобактерии туберкулёза.
Вторичный туберкулёз обычно развивается в результате обострения первичных очагов. Но иногда может быть следствием вторичного заражения после излечения от первичного туберкулёза, так как иммунитет при туберкулёзе имеет нестабильный характер. Для вторичного туберкулёза характерно лимфо- и бронхогенное распространение.
Формы туберкулёза лёгких[править | править код]
Туберкулёз лёгких может принимать различные формы[3]:
- первичный туберкулёзный комплекс (очаг туберкулёзной пневмонии + лимфангит, лимфаденит средостения)
- туберкулёзный бронхоаденит, изолированный лимфаденит внутригрудных лимфатических узлов.
Острый милиарный туберкулёз[править | править код]
Эта форма может развиваться как при первичном заражении, так и во вторичной фазе. Является мелкоочаговой гематогенной генерализацией туберкулёза в результате прорыва инфекции из очага в кровяное русло[4].
Подострый диссеминированный туберкулёз лёгких[править | править код]
Является формой вторичного туберкулеза легких. В отличие от милиарного туберкулеза имеет преимущественно лимфогенный характер диссеминации, образуя перибронхиально «муфты». Ренгенологически данная форма описана синдромом «снежной бури».
Очаговый туберкулёз лёгких[править | править код]
Как правило является вторичным. Характеризуется наличием групп очагов размером от нескольких миллиметров до сантиметра, чаще в одном легком.
Инфильтративно-пневмонический туберкулёз лёгких[править | править код]
Эта форма является обострением очаговых изменений при вторичном туберкулёзе.
Туберкулома лёгких[править | править код]
Туберкулома (лат. tuberculum — бугорок, -ωμα от ὄγκωμα — опухоль), или казеома лёгких — своеобразная форма туберкулёза лёгких, на рентгеновском снимке имеющая сходство с опухолью, отсюда и её название.
Казеозная пневмония[править | править код]
Казеозная пневмония является тяжёлой формой туберкулёза, она может развиваться как при первичном заражении, так и во вторичном туберкулёзе. Характеризуется быстрым казеозным некрозом сливающихся участков специфической пневмонии со склонностью к расплавлению и образованию каверн.
Кавернозный туберкулёз лёгких[править | править код]
Развивается в тех случаях, когда прогрессирование других форм (первичный комплекс, очаговый, инфильтративный, гематогенный диссеминированный туберкулёз) приводит к формированию каверны, т. е. стойкой полости распада лёгочной ткани.
Фиброзно-кавернозный туберкулёз лёгких[править | править код]
«Лёгочная чахотка» — является конечным этапом прогрессирующего развития других форм туберкулёза лёгких. Характеризуется наличием каверны или каверн с выраженной фиброзной капсулой, фиброзными изменениями в лёгочной ткани и наличием полиморфных бронхогенных метастазов различной давности.
Туберкулёзный плеврит[править | править код]
Туберкулёзные плевриты делят на сухие и экссудативные. По характеру плеврального выпота экссудативные плевриты могут быть серозными и гнойными.
Плеврит, как правило, является осложнением туберкулёза лёгких. Переход туберкулёзного процесса на плевру возможен контактным, лимфогенным и гематогенным путём[4].
Цирротический туберкулёз[править | править код]
Разрушение лёгкого туберкулёзной этиологии. Это конечный этап развития туберкулёза лёгких. Разрушенное лёгкое — это цирротический или кавернозно-цирротический процесс, возникший как следствие гипервентиляции лёгкого в сочетании с туберкулёзными и нетуберкулёзными воспалительными изменениями или в результате тотального поражения лёгкого туберкулёзом с вторичным фиброзом.
Другие формы[править | править код]
Туберкулёз плевры, туберкулёз гортани, трахеи встречаются редко.
Диагностика лёгочной формы туберкулёза[править | править код]
Обычно диагностика лёгочной формы туберкулёза основана на анализе мокроты. К минусам этого метода можно отнести сложности со сбором достаточного количества материала, затруднения в выявлении микобактерий из-за густоты слизи. Кроме того, пациент при сборе мокроты должен кашлять, что увеличивает риск для медицинских работников. Эти недостатки позволил преодолеть простой и эффективный метод диагностики лёгочных форм туберкулёза на основе материала мазка из ротовой полости. Метод основан на том, что ДНК микобактерий может захватываться клетками эпителия ротовой полости и затем выявляться при помощи цепной полимеразной реакции (ПЦР) в мазках из ротовой полости[5][6].
См. также[править | править код]
- Лечение туберкулёза
- Противотуберкулёзные препараты
- Латентный туберкулёз
- Туберкулёз в России
Примечания[править | править код]
- ↑ 1 2 3 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Арутюнов, Васин, Анзимиров, 1967.
- ↑ 1 2 Роберт Джи. Атлас по диагностике внутригрудного туберкулёза у детей : Руководство по выполнению основного минимума стандартов : [арх. 15 февраля 2010]. — Париж : Международный Союз по борьбе с туберкулезом и болезнями лёгких, 2003. — 37 с. — ISBN 2-914365-14-4.
- ↑ González Mediero, G. Evaluation of two commercial nucleic acid amplification kits for detecting Mycobacterium tuberculosis in saliva samples : [англ.] / G. González Mediero, R. Vázquez Gallardo, M. L. Pérez del Molino … [] // Oral diseases. — 2015. — doi:10.1111/odi.12302. — PMID 25421014.
- ↑
Wood, Rachel C. Detection of Mycobacterium tuberculosis DNA on the oral mucosa of tuberculosis patients : [англ.] / Rachel C. Wood, Angelique K. Luabeya, Kris M. Weigel … [] // Scientific Reports. — 2015. — Vol. 5, no. 8668. — doi:10.1038/srep08668. — PMID 25727773. — PMC 4345328.
Литература[править | править код]
- Арутюнов, А. И. Справочник по клинической хирургии / А. И. Арутюнов, Н. Я. Васин, В. Л. Анзимиров. — М. : Медицина, 1967. — С. 234. — 520 с. — 100 000 экз.
Источник
