Гангрена легкого мкб 10 код
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
J85,0 Гангрена и некроз легкого.

J85.0 Гангрена и некроз легкого
Синонимы диагноза
Гангрена и некроз легкого, гангрена легкого, гангренозная пневмония.
Описание
Гангрена легкого. Деструктивный процесс в легких, характеризующийся гнойно — гнилостным некрозом обширного участка легочной паренхимы без четкой демаркации, с тенденцией к дальнейшему распространению. При гангрене легкого отмечается крайне тяжелое общее состояние: высокая лихорадка, боль в грудной клетке, одышка, бледность и цианоз кожных покровов, потливость, прогрессирующее снижение массы тела, обильное выделение зловонной мокроты. Диагностика гангрены легкого включает физикальное обследование, рентгенографию, бронхоскопию, КТ, сцинтиграфию, цитологическое и бактериологическое исследование мокроты и смывов с бронхов. Лечение гангрены легкого заключается в массивной антибиотикотерапии, инфузионной терапии, эндоскопической санации трахеобронхиального дерева; радикальное лечение гангрены легкого требует выполнения лобэктомии, билобэктомии или пневмонэктомии.
J85.0 Гангрена и некроз легкого
Дополнительные факты
Абсцесс и гангрена легкого относятся в пульмонологии и торакальной хирургии к наиболее тяжелым инфекционным деструктивным легочным процессам. В структуре неспецифических деструктивных заболеваний легких на долю гангрены приходится 10-15%. Известно, что гангрена легкого гораздо чаще развивается у мужчин среднего возраста. Опасность гангрены легкого связана с высокой вероятностью возникновения множественных осложнений, которые могут привести к гибели больного: эмпиемы плевры, флегмоны грудной стенки, перикардита, легочного кровотечения, сепсиса, ДВС-синдрома, респираторного дистресс-синдрома, полиорганной недостаточности.
Причины
Возбудителями гангрены легкого, как правило, выступают микробные ассоциации, в числе которых присутствует анаэробная микрофлора. Среди этиологически значимых агентов при бакпосевах наиболее часто выделяются пневмококк, гемофильная палочка, энтеробактерии, золотистый стафилококк, клебсиелла, синегнойная палочка, фузобактерии, бактероиды и тд Суммирование патогенных возможностей ассоциантов вызывает взаимное усиление их вирулентности и повышение устойчивости к антибиотикотерапии.
Основными вариантами проникновения патогенов в легочную ткань служат аспирационный, контактный, травматический, лимфогенный, гематогенный механизмы. Источником патогенной микрофлоры при бронхогенном инфицировании выступает полость рта и носоглотка. Проникновению микробной флоры в бронхи способствуют такие патологические процессы, как кариес зубов, гингивиты, пародонтоз, синуситы, фарингиты и тд.
Аспирационный механизм развития гангрены легкого связан с микроаспирацией в дыхательные пути секрета носоглотки, содержимого желудка и верхних дыхательных путей. Подобный механизм встречается при аспирационной пневмонии; дисфагии, желудочно-пищеводном рефлюксе; состояниях, связанных с алкогольным опьянением, наркозом, черепно-мозговыми травмами. При аспирации имеет значение не только факт попадания инфицированного материала в бронхиальное дерево, но и нарушение дренажной функции бронхов, возникновение ателектаза легкого, что способствует развитию инфекционно-некротического процесса и гангрены легкого. Нередко вторичное инфицирование легкого присоединяется на фоне обтурации бронха опухолью или инородным телом, тромбоэмболии легочной артерии.
Контактный механизм возникновения гангрены легкого связан с местными гнойно-воспалительными процессами: бронхоэктатической болезнью, пневмонией, абсцессом легкого и тд Как промежуточная форма инфекционной деструкции легочной ткани, рассматривается гангренозный абсцесс легкого, при котором формируется полость гнойно-ихорозного распада, содержащая расплавляющиеся секвестры легочной ткани. В клинико-диагностической практике между острым абсцессом, гангренозным абсцессом и гангреной легкого не всегда удается провести четкую границу.
В некоторых случаях гангрена легкого является следствием непосредственного инфицирования легочной ткани при проникающих ранениях грудной клетки. Гематогенное и лимфогенное инфицирование наблюдается реже: при сепсисе, остеомиелите, ангине, паротите, остром аппендиците, дивертикулезе, кишечной непроходимости.
Важная роль в патогенезе гангрены легкого принадлежит ослаблению организма вследствие курения, наркомании, алкоголизма, истощающих заболеваний, приема кортикостероидов (при бронхиальной астме), старческого возраста, нарушений иммунитета, ВИЧ-инфекции.
Обширная деструкция легочной паренхимы при гангрене легкого сопровождается всасыванием бактериальных токсинов и продуктов гнилостного распада, приводя образованию медиаторов воспаления (провоспалительных цитокинов) и активных радикалов, что сопровождается еще большим усилением протеолиза, расширением зоны деструкции тканей, нарастанием интоксикации.
Классификация
По механизму развития выделяют следующие формы гангрены легкого: бронхогенную (постпневмоническую, аспирационную, обтурационную); тромбоэмболическую; посттравматическую; гематогенную и лимфогенную.
По степени вовлеченности легочной ткани различают долевую, субтотальную, тотальную и двустороннюю гангрену легкого. Сегментарное поражение легкого ряд авторов рассматривает как гангренозный абсцесс. В клинической практике встречается сочетание гангрены и абсцесса разных долей одного легкого, гангрены одного легкого и абсцесса другого.
С учетом стадии деструктивного процесса в течении гангрены легкого выделяют ателектаз-пневмонию, некроз легочной паренхимы, секвестрацию некротических участков, гнойное расплавление некротизированных участков с тенденцией к дальнейшему распространению (собственно гангрену легкого).
Симптомы
Клиника гангрены легкого характеризуется признаками воспаления и интоксикации, поражения легочной ткани, бактериально-токсического шока, дыхательной недостаточности. Течение заболевания всегда тяжелое или крайне тяжелое.
Симптомами воспаления и интоксикации при гангрене легкого служат высокая лихорадка (39-40 °С) гектического характера с ознобами и проливным потом, головная боль, слабость, похудание, отсутствие аппетита, бессонница. Иногда возникают делириозные состояния и нарушения сознания. Характерна боль в соответствующей половине грудной клетки, которая усиливается во время глубокого вдоха и ослабевает при спокойном дыхании. Болевой синдром при гангрене легкого свидетельствует о вовлечении в патологический процесс плевры – развитии ихорозно-геморрагического плеврита.
Через несколько дней после появления общих симптомов присоединяется мучительный кашель, который сопровождается выделением зловонной мокроты. Мокрота при гангрене легкого имеет грязно-серый цвет и после отстаивания в стеклянном сосуде приобретает характерный трехслойный вид: верхний слой — пенистый, слизисто-гнойный; средний слой – серозно-геморрагический; нижний слой – осадок в виде крошковатой массы с частицами расплавленной легочной ткани и гнойным детритом. Мокрота имеет резко зловонный, ихорозный запах; при кашле отделяется полным ртом; за сутки ее количество может достигать 600-1000 мл и более.
При гангрене легкого в значительной степени выражены признаки дыхательной недостаточности: бледность кожных покровов, акроцианоз, одышка. Развитие бактериально-токсического шока сопровождается прогрессирующим снижением АД, тахикардией, олигурией.
Диагностика
Диагностическая тактика при гангрене легкого предполагает сопоставление клинико-анамнестических данных, результатов лабораторных и инструментальных исследований.
При осмотре пациента с гангреной легкого обращает внимание общее тяжелое состояние, адинамия, бледно-землистый оттенок кожных покровов, цианоз губ и пальцев рук, снижение массы тела, потливость. Определяется отставание пораженной половины грудной клетки от здоровой в акте дыхания, укорочение перкуторного звука над патологически измененным участком легкого, усиление голосового дрожания. Аускультативно при гангрене легкого выслушиваются разнокалиберные сухие и влажные хрипы, крепитация, амфорическое дыхание.
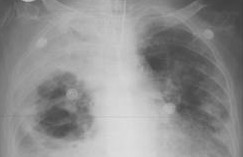
Рентгенография легких в 2-х проекциях позволяет выявить обширное затемнение (полость распада неоднородной плотности) в пределах доли с тенденцией распространения на соседние доли или все легкое. С помощью КТ легких в крупных полостях определяются тканевые секвестры разной величины. При гангрене легкого быстро образуется плевральный выпот, который также хорошо виден при рентгеноскопии легких и УЗИ плевральной полости.
Микроскопическое исследование мокроты при гангрене легкого выявляет большое количество лейкоцитов, эритроциты, дитриховские пробки, некротизированные элементы легочной ткани, отсутствие эластических волокон. Последующий бактериологический посев мокроты и бронхоальвеолярной лаважной жидкости позволяет идентифицировать возбудителей, определить их чувствительность к антимикробным препаратам.
При проведении бронхоскопии выявляются признаки диффузного гнойного эндобронхита; иногда – обтурация бронха инородным телом или опухолью. Сдвиги в периферической крови свидетельствуют о выраженном воспалительном процессе (повышение СОЭ, нейтрофильный лейкоцитоз, анемия). Изменения биохимического профиля крови характеризуются выраженной гипопротеинемией; существенные изменения при гангрене легкого наблюдаются в газовом составе крови (гиперкапния, гипоксемия).
Лечение
Лечение гангрены легкого является сложной задачей, стоящей перед клиницистами — пульмонологами и торакальными хирургами. Комплексный алгоритм включает проведение интенсивной медикаментозной терапии, санационных процедур, при необходимости – хирургического вмешательства.
Важнейшей задачей при гангрене легкого является детоксикация организма и коррекция нарушений гомеостаза. С этой целью назначается интенсивная инфузионная терапия с внутривенным введением низкомолекулярных плазмозамещающих растворов, водноэлектролитных смесей, плазмы крови, альбумина. Используются десенсибилизирующие средства, витамины, антикоагулянты (под контролем коагулограммы), дыхательные аналептики, сердечно-сосудистые средства, иммуномодуляторы. Пациенту с гангреной легкого проводится оксигенотерапия, плазмаферез, назначаются ингаляции с протеолитическими ферментами и бронхолитиками.
Центральное место в консервативном лечении гангрены легкого занимает противомикробная терапия. Она предполагает использование комбинации двух антибактериальных препаратов широкого спектра действия в максимальных дозировках. В процессе лечения гангрены легкого сочетают парентеральное (внутривенное, внутримышечное) и местное введение антибиотиков (в бронхиальное дерево, плевральную полость).
Для непосредственного воздействия на очаг гангрены легкого через дренирующий бронх выполняют лечебные бронхоскопии с аспирацией секрета, проведением бронхоальвеолярного лаважа, введением антибиотиков. При развитии плеврита производят пункцию плевральной полости с удалением экссудата.
Интенсивная консервативная терапия гангрены легкого может способствовать приостановке деструктивного процесса и его отграничению по типу гангренозного абсцесса. В этом случае дальнейшая тактика осуществляется по схеме лечения абсцесса легкого. В остальных случаях, после коррекции метаболических и гемодинамических нарушений, при гангрене легкого требуется проведение оперативного вмешательства. В зависимости от распространенности деструктивных изменений в легких объем хирургического вмешательства может включать лобэктомию, билобэктомию или пневмонэктомию. В некоторых случаях прибегают к проведению дренирующей операции (пневмотомии).
Прогноз
Несмотря на успехи торакальной хирургии, летальность при гангрене легкого остается высокой — на уровне 25-40%. Наиболее часто гибель пациентов наступает вследствие пневмогенного сепсиса, полиорганной недостаточности, легочного кровотечения. Только своевременно начатая комплексная интенсивная терапия, дополненная при необходимости радикальной операцией, позволяет рассчитывать на благоприятный исход.
Профилактика
Предупреждение гангрены легкого – сложная медико-социальная задача, включающая в себя меры по санитарному просвещению, повышению уровня жизни населения, борьбу с вредными привычками, организацию своевременной медицинской помощи при различных инфекционных и гнойно-септических заболеваниях.
Источник
Рубрика МКБ-10: J85.0
МКБ-10 / J00-J99 КЛАСС X Болезни органов дыхания / J85-J86 Гнойные и некротические состояния нижних дыхательных путей / J85 Абсцесс легкого и средостения
Определение и общие сведения[править]
Острый абсцесс и гангрена легкого представляют собой патологический процесс, характеризующийся некрозом и последующим гнойным или гнилостным распадом легочной ткани в результате воздействия различных патогенных факторов.
Острый абсцесс без секвестрации — гнойно-некротическое поражение легкого с бактериальным и/или аутолитическим протеолизом некроза по мере его формирования с образованием одиночной или множественных полостей с демаркацией от жизнеспособной легочной ткани (Шойхет Я. Н. и др., 2006). Острый абсцесс с секвестрацией (гангренозный абсцесс) — некроз участка легкого с последующим протеолизом его по периферии, формированием полости с демаркацией от жизнеспособной легочной ткани и секвестрацией зоны некроза. Наиболее распространенная форма острой деструкции легкого — абсцесс, не содержащий секвестров.
Мелкоочаговая диссеминированная гнойная деструкция легких — гнойно-некротическое воспаление легкого с бактериальным и/или аутолитическим протеолизом некроза без демаркации от жизнеспособных тканей.
Гангрена легкого — бурно прогрессирующий гнойно-гнилостный некроз всего легкого или отделенной плеврой анатомической структуры (доли), в которых перемежаются зоны гнойного расплавления, неотторгнутого и секвестрированного некроза.
Этиология и патогенез[править]
Этиологическими факторами в развитии острого абсцесса и гангрены легкого могут быть грамположительные кокки (стафилококки, стрептококки), грамотрицательные палочки (Enterobacteriaceae, синегнойная палочка, неклостридиальные анаэробные микроорганизмы, Haemophilus influenzae).
Возбудителями острой инфекционной деструкции легких чаще являются аэробные и условно-анаэробные микроорганизмы: синегнойная палочка, клебсиелла, протей и другие виды энтеробактерий, которые большинство авторов относят к условнопатогенной микрофлоре.
Вопросы течения гнойных деструктивных процессов в зависимости от вызвавших их возбудителей остаются сложными и до конца не решенными. Пневмококк ведет к значительной инфильтрации бронхиолярно-альвеолярной ткани легкого, а вторичная инвазия условно-патогенными микроорганизмами — к гнойно-деструктивному процессу. Вирусное поражение эпителия бронхиального дерева создает условия для инвазии в ткань легкого условно-патогенной микрофлоры, обычно находящейся в дыхательных путях.
Для предположительного определения этиологического фактора при выборе эмпирической антибактериальной терапии целесообразно использовать некоторые клинико-лабораторные данные. Бактериоскопия отделяемого с окраской мазка по Граму позволит выявить грамположительные кокки, грамотрицательные палочки. Анаэробный генез острых гнойных деструкций легких вероятен при гнилостном запахе мокроты, отсутствии роста аэробной микрофлоры, в случаях аспирации, обтурации бронхов опухолью, инородным телом.
Предрасполагающими к развитию гнойно-деструктивного процесса факторами могут быть респираторная вирусная инфекция, пневмония, иммунодефицитные состояния, бессознательное состояние, алкоголизм, черепно-мозговая травма, осложнения наркоза и др.
Патогенез
Острое воспаление в легком с тенденцией возможного нагноения в очаге повреждения легочной ткани характеризуется обилием клеточных элементов (преимущественно палочкоядерных лейкоцитов). Микрососуды проходимы практически на всем протяжении. Определяется нежная сеть «молодого» фибрина, который не образует своеобразного фибринового блока, что в условиях прогрессирования патологического процесса в сочетании с синдромом диссеминированного внутрисосудистого свертывания (ДВС) на высоте протеолитической активности лейкоцитов может привести к распространенному гистолизу с формированием абсцесса. Если в очаге воспаления начинают в небольшом количестве определяться макрофаги, то возможны последующие репаративные преобразования. Процессы образования фибрина и последующей его стабилизации (созревания и организации) могут очень быстро прогрессировать на фоне скудной клеточной реакции.
При остром абсцессе с секвестрацией (гангренозном абсцессе ) участок легочной ткани, находящийся в состоянии ихорозного распада, отграничивается от жизнеспособной ткани легкого. Формируется гнойная полость, в той или иной мере дренирующаяся через бронх, содержащая пристеночно расположенные или свободно лежащие секвестры легочной ткани и гной. В результате лечения может наступить постепенное очищение полости гнойника от секвестров с последующим формированием хронического абсцесса или (реже) эпителизированной воздушной полости. Полная ликвидация полости при гангренозных абсцессах с секвестрацией встречается довольно часто.
При гангрене легкого после кратковременного периода воспалительной инфильтрации вследствие воздействия продуктов жизнедеятельности микроорганизмов и массивного тромбоза сосудов возникает обширный некроз легочной ткани.
В некротизированной легочной ткани формируются множественные, чаще всего мелкие полости распада, которые частично дренируются через бронхи.
Клинические проявления[править]
Среди больных с острым абсцессом и гангреной легкого соотношение мужчин и женщин, по нашим данным, составляет 8:1. У большинства больных (95%) поражается одно легкое. Чаще процесс локализуется в правом легком, при этом в нем превалирует поражение верхней доли, в левом — нижней.
У всех больных отмечают кашель . Он может возникать преимущественно по утрам или по мере накопления мокроты. Мокроту выделяют 91,9% больных; она может быть гнойной, чаще с запахом, белого, серовато-белого, грязно-зеленого цвета или гнилостной с резким, труднопереносимым запахом, грязно-серого, шоколадного цвета, с примесью крови. Нередко на стороне поражения возникает болевой синдром, связанный с дыханием, кашлем. Часто имеется одышка. Почти у всех больных отмечают лихорадку, нередко гектического характера, сопровождающуюся ознобом, интоксикационным синдромом (энцефалопатией, нарушением функции паренхиматозных органов). У всех больных наблюдают астенизацию, потерю массы тела, гиподинамию, ухудшение аппетита, вплоть до анорексии. Наряду с вышеназванными симптомами, клиническая картина включает симптоматику, обусловленную осложнениями острого абсцесса и гангрены легкого.
Гангрена и некроз легкого: Диагностика[править]
Анализ характерных основных симптомов позволяет высказать подозрение о наличии острой гнойной деструкции легких, ее клинико-морфологической форме, видах осложнений, тяжести заболевания. Информация о заболевании способствует предположительному заключению об этиологическом факторе, что важно при выборе эмпирической антибиотикотерапии. Анализ течения заболевания помогает определить клинико-морфологическую форму, вероятность развития осложнений, прогноз болезни. Чрезвычайно важно установить признаки иммунной недостаточности и других заболеваний, неблагоприятных для течения острых абсцессов и гангрены легкого, наличие вредных привычек (наркомании, курения, злоупотребления алкоголем).
Наиболее типичными физикальными признаками являются отставание половины грудной клетки при дыхании, ослабление голосового дрожания, легочного звука, жесткое или резко ослабленное дыхание со множеством разнокалиберных хрипов на стороне поражения. При периферическом расположении полости могут определяться тимпанит, амфорическое дыхание. Физикальные данные позволяют определить локализацию и распространенность патологического процесса.
В крови отмечают лейкоцитоз с нейтрофилезом (при тяжелой интоксикации количество лейкоцитов может быть нормальным и даже уменьшенным), гипохромную анемию, гипопротеинемию, гипоксемию, гиперкапнию.
При исследовании мокроты определяют двух-, трехслойный ее характер. Микроскопически выявляют нейтрофильные лейкоциты, бактерии, некротизированные элементы легочной ткани.
Рентгенография грудной клетки в 2 проекциях позволяет определить наличие деструкции легких, ее распространенность и клинико-морфологическую форму. Острый абсцесс без секвестрации во всех проекциях проявляется в виде шарообразной полости с уровнем жидкости.
При обширном инфильтративном процессе вокруг полости для выявления и определения в ней секвестров необходимо применить линейную томографию или КТ. Небольшие скопления жидкости в плевральной полости определяют с помощью МРТ.
При абсцессе легкого с секвестром в центре полости выявляют отделившийся от легочной ткани участок некроза неправильной формы. Иногда видны перемычки, соединяющие секвестр со стенками полости. Они лучше выявляются на томограмме.
Стафилококковая деструкция легкого на рентгенограммах проявляется в виде множества полостей без содержимого или с небольшим уровнем жидкости.
Гангрена легкого на рентгенограммах проявляется обширным негомогенным затемнением легкого с полостями неправильной формы, перифокальной инфильтрацией, наличием секвестров.
Бронхоскопия позволяет определить дренирующий бронх, выраженность «дренажного» бронхита, наличие инородного тела в бронхе, а также установить или исключить заболевания бронхов, которые могли бы привести к нагноительному процессу.
В бактериологическое исследование мокроты и смыва из бронхов включена бактериоскопия, которая в ряде случаев позволяет быстро определить наличие грамположительных кокков, грамотрицательных палочек, грибов для назначения антибактериальной терапии, и культуральное исследование — для идентификации микрофлоры и определения ее чувствительности к антибиотикам.
В острой фазе оценка функции дыхания нередко затруднительна. При стихании острых явлений функциональное исследование легких помогает осуществить динамический контроль над восстановлением функции дыхания.
Дифференциальный диагноз[править]
Прежде всего абсцесс легкого приходится дифференцировать от полостной формы рака легкого и абсцедирования в ателектазе при центральном раке легкого.
Туберкулезная каверна отличается от острого абсцесса легкого отсутствием содержимого в полости, наличием очагов в легких и петрификатов во внутригрудных лимфатических узлах.
Эхинококковую кисту редко приходится дифференцировать от абсцесса легкого, так как клиническая картина при эхинококкозе очень скудная, а гомогенное затемнение может быть сопоставимым лишь с «блокированным» абсцессом.
Гангрена и некроз легкого: Лечение[править]
Цель лечения — предотвращение неблагоприятного исхода, уменьшение зоны деструкции легкого, максимальное сохранение легочной ткани, восстановление функции легкого.
Алгоритм лечения острого абсцесса и гангрены легкого включает 3 этапа: интенсивную терапию (до 2 нед), консервативное лечение (4-6 нед), реабилитацию.
При поступлении больных в стационар проводится интенсивная терапия, которая включает восстановление основных гемодинамических параметров, стабилизацию гемодинамики, плазмацитоферез, парентеральную антибактериальную терапию, дренирование гнойников в легком, плевральной полости, грудной стенке, коррекцию волемических, электролитных, реологических нарушений, кислотно-щелочного равновесия, устранение тканевой гипоксии, экстракорпоральную иммунокоррекцию.
Важнейшим условием эффективности лечения является определение программы антибактериальной терапии. При поступлении осуществляется эмпирическая терапия.
Эффективность антибактериальной терапии у больных с острым абсцессом и гангреной легких обеспечивается благодаря лечебным мероприятиям, направленным на деблокирование микроциркуляции. Применяется криоплазменно-антитромбиновый комплекс , включающий свежезамороженную плазму, гепарин (20-30 тыс. ЕД). При необходимости уменьшения объема вводимой плазмы можно использовать препарат АТ III.
Комплексное лечение больных с тяжелыми формами абсцессов и гангрены легких с применением плазмафереза и криоплазменно-антиферментной терапии позволяет улучшить исходы лечения, уменьшить необходимость применения оперативных вмешательств, время пребывания больных в стационаре.
Адекватная инфузионная терапия гнойно-септических больных во многом определяет исход заболевания. Основу инфузионной терапии, которую проводят с учетом показателей электролитного и кислотно-основного баланса, составляют растворы кристаллоидов. При тяжелой анемии, высоком тромбоцитозе, агрегационной активности тромбоцитов, гиперкоагуляции показаны инфузии гидроксиэтилкрахмала, который модифицирует взаимодействие поверхности клеток с белками плазмы, оказывая протекторное действие, — от 0,5 до 20 мл/кг. В ситуациях, когда уровень D-димера превышает 3,6 мг/л, количество тромбоцитов ниже 100´109/л, индуцированная агрегационная активность тромбоцитов не достигает 25%, показано назначение криоплазмы и гепарина натрия.
Определенную роль в лечении острых гнойных деструкций легких имеет специфическая иммунотерапия (антистафилококковый гамма-глобулин, антистафилококковая плазма).
Эвакуацию гнойного содержимого из гнойных полостей осуществляют различными методами. Не потеряли своей актуальности постуральный дренаж, фибробронхоскопия. Новые возможности лечебной бронхоскопии открывает видеоэндоскопическая технология. Оказать локальное воздействие на полость абсцесса позволяет транстрахеальная селективная катетеризация ее через дренирующий бронх с последующей санацией.
Введение катетера в бронхиальное дерево осуществляют различными путями: через микротрахеостому, трансназально.
При выраженном гнойном дренажном бронхите целесообразно применение комплексной санационной фибробронхоскопии, включающей предварительную санацию слизистой оболочки главных, долевых, сегментарных бронхов, дополнительную анестезию бронхиального дерева, посегментарную и субсегментарную санацию бронхиального дерева, в том числе проточную санацию через катетер растворами антисептиков (100-1500 мл).
При наличии сращений между париетальной и висцеральной плеврой эффективно чресторакальное дренирование полости абсцесса по Сельдингеру или Мональди.
При дыхательной недостаточности методы респираторной поддержки применяют в определенной последовательности: дозируемая, контролируемая оксигенация — вспомогательная вентиляция с постоянным положительным давлением в дыхательных путях при спонтанном дыхании — неинвазивная масочная вентиляция — искусственная вентиляция легких (ИВЛ) — принудительная, управляемая, контролируемая вентиляция с поддержкой по объему; с поддержкой по давлению — вспомогательная вентиляция легких — спонтанное дыхание.
На первом этапе хирургическое лечение проводят в ситуациях, угрожающих жизни больного. Показаниями к операции являются: кровотечение, напряженный пиопневмоторакс, прогрессирующая флегмона груди, особенно гнилостная, угроза асфиксии при большом количестве мокроты.
После решения проблемы интенсивной терапии проводится консервативное лечение, включающее антибактериальную терапию, дренирование гнойников, поддерживающую криоплазменно-антиферментную терапию, лечебные бронхоскопии, селективную катетеризацию бронхов, иммунокоррекцию, транспозицию экстракорпорально стимулированных фагоцитов, коррекцию волемических и реологических нарушений, устранение анемии, восполнение энергетических затрат и белковых потерь, десенсибилизирующую и общеукрепляющую терапию, физиотерапию, лечебную физкультуру.
Хирургическое вмешательство на этапе консервативного лечения показано при кровотечении, пиопневмотораксе (напряженном, бронхоплевральном свище с большим сбросом воздуха, стабилизации остаточной плевральной полости), флегмоне груди, угрозе асфиксии, прогрессировании гангрены.
После завершения консервативного лечения необходимо оценить состояние патологического процесса, возможности выздоровления при проведении реабилитационных мероприятий или необходимости перехода к хирургическому лечению, чтобы обеспечить выздоровление, восстановить функциональное состояние легких. Показаниями к операции в этот период являются отсутствие эффекта от консервативного лечения, переход процесса в хронический, ухудшение функции легкого, устранимое хирургическим путем.
Профилактика[править]
Прочее[править]
Прогноз
Исходы лечения острого абсцесса и гангрены легкого во многом зависят от эффективности лечения осложнений.
По данным Алтайского краевого пульмонологического центра, летальность среди больных с острым абсцессом легкого без секвестрации составила 2,1%; у больных с острым абсцессом с секвестрацией — 1,6; при гангрене легкого — 21,3%. Использование комплексного этапного лечения больных с гангреной легкого позволило уменьшить летальность до 9,8%.
Источники (ссылки)[править]
Пульмонология [Электронный ресурс] : Национальное руководство. Краткое издание / под ред. А. Г. Чучалина — М. : ГЭОТАР-Медиа, 2016. — https://www.rosmedlib.ru/book/ISBN9785970437872.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
