Фунгус пупка код мкб
Связанные заболевания и их лечение
Описания заболеваний
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Лечение
- Диагностика
- Прогноз
- Профилактика
Названия
P38 Омфалит новорожденного с небольшим кровотечением или без него.

P38 Омфалит новорожденного с небольшим кровотечением или без него
Синонимы диагноза
Омфалит новорожденного с небольшим кровотечением или без него, омфалит.
Описание
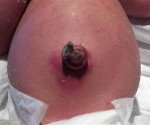
Омфалит. Инфекция пуповинного остатка и пупочной ранки, приводящая к воспалению кожи и подкожной клетчатки, нарушению процессов эпителизации. Омфалит сопровождается серозной или гнойной экссудацией, гиперемией и инфильтрацией пупочного кольца, повышенной температурой и признаками интоксикации; в тяжелых случаях омфалит осложняется флегмоной, перитонитом и пупочным сепсисом. Диагностика омфалита заключается в осмотре ребенка детским специалистом, проведении УЗИ мягких тканей и органов брюшной полости, посева отделяемого из пупочной ранки. Лечение омфалита включает местную обработку пупка антисептиками, перевязки, антибиотикотерапию, физиотерапию (УФО, УВЧ), по показаниям – хирургическое лечение.
P38 Омфалит новорожденного с небольшим кровотечением или без него
Дополнительные факты
Омфалит – заболевание новорожденных, характеризующееся воспалением кожи и подкожной клетчатки в области пупочной ранки. Гнойно-септические заболевания кожи являются преобладающими в период новорожденности. Среди них встречаются стрептодермии и стафилодермиии (везикулопустулез, эпидемическая пузырчатка новорожденных, эксфолиативный дерматит новорожденных). В структуре неонатальной патологии омфалит занимает одно из ведущих мест по распространенности и практической значимости. Опасность омфалита у детей заключается в возможном распространении и генерализации инфекции с развитием артериита или флебита пупочных сосудов, флегмоны, перитонита, сепсиса.
Причины
Развитие омфалита связано с попаданием инфекции через культю пуповины или незажившую пупочную ранку. Это может произойти в случае пренебрежения гигиеническими нормами и правилами ухода за новорожденным и обработкой пупочной раны, наличии пеленочного дерматита или других инфекционных заболеваний кожи у новорожденного (пиодермии, фолликулита). В редких случаях инфицирование возможно во время лигирования пупочного канатика, однако чаще заражение происходит между 2-ми и 12-ми сутками жизни.
Риск развития омфалита повышен у недоношенных детей, рожденных от преждевременных или патологически протекавших родов, внебольничных (в т. Домашних) родов, детей с внутриутробными инфекциями, гипоксией, врожденными аномалиями (неполным пупочным, желточным или мочевым свищом).
Возбудителями омфалита чаще всего оказываются стафилококки, стрептококки, примерно в 30% случаев — грамотрицательные микроорганизмы (кишечная палочка, клебсиелла и тд ). Источником инфекции могут выступать кожные покровы младенца, загрязненные мочой, испражнениями, гноеродной флорой; предметы ухода, руки ухаживающего персонала (медицинских работников, родителей) и тд.
Классификация
По причинам возникновения омфалит может быть первичным (при инфицировании пупочной ранки) или вторичным (в случае присоединения инфекции на фоне имеющихся врожденных аномалий — свищей). Вторичный омфалит у ребенка развивается в более поздние сроки и протекает более длительно.
По характеру и степени воспалительных изменений в области пупка различают катаральный или простой омфалит («мокнущий пупок»), флегмонозный и гангренозный (некротический) омфалит.
В спектре рассмотрения клинического течения омфалита заболевание может представлять практический интерес для педиатрии, детской хирургии, детской дерматологии, детской урологии.
Симптомы
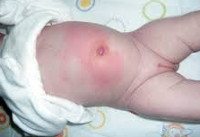
Наиболее частая и прогностически благоприятная форма заболевания — катаральный омфалит. Обычно самостоятельное отпадение пуповинного остатка у новорожденного происходит на первой-второй неделе жизни. На его месте образуется рыхлая кровянистая корочка; окончательная эпителизация пупочной ранки при должном уходе отмечается к 10-15 дню жизни. В случае развития локального воспаления пупочная ранка не затягивается, из нее начинает выделяться скудный секрет серозного, серозно-геморрагического или серозно-гнойного характера. Ранка периодически затягивается корочками, однако после их отторжения дефект не эпителизируется. Пупочное кольцо гиперемировано и отечно. При длительном мокнутии (в течение 2-х и более недель) может происходить избыточное разрастание грануляций с формированием на дне пупочной ранки грибовидного выпячивания – фунгуса пупка, который еще более затрудняет заживление. Общее состояние новорожденного (аппетит, физиологические отправления, сон, прибавка в массе) при простой форме омфалита обычно не нарушено; иногда отмечается субфебрилитет.
Флегмонозный омфалит характеризуется распространением воспаления на окружающие ткани и обычно является продолжением «мокнущего пупка». Кожа вокруг пупка гиперемирована, подкожная клетчатка отечна и возвышается над поверхностью живота. Рисунок венозной сети на передней брюшной стенке усилен, наличие красных полос свидетельствует о присоединении лимфангита.
Кроме мокнутия пупочной ранки, отмечается пиорея – истечение гнойного отделяемого и выделение гноя при надавливании на околопупочную область. Возможно образование на дне пупочной ямки язвочки, покрытой гнойным налетом. При флегмонозном омфалите состояние младенца ухудшается: температура тела повышается до 38°С, выражены признаки интоксикации (вялость, плохой аппетит, срыгивания, диспепсия), замедляется нарастание массы тела. У недоношенных детей локальные изменения при омфалите могут быть выражены минимально, зато на первый план обычно выходят общие проявления, молниеносно развиваются осложнения.
Некротический омфалит встречается редко, обычно у ослабленных детей (с иммунодефицитом, гипотрофией ). При этом расплавление клетчатки распространяется в глубину. В области пупка кожа приобретает темно-багровый, синюшный оттенок. При некротическом омфалите воспаление практически всегда переходит на пупочные сосуды. В некоторых случаях могут некротизироваться все слои передней брюшной стенки с развитием контактного перитонита. Гангренозный омфалит имеет наиболее тяжелое течение: температура тела может снижаться до 36°С, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
Лечение
Обычно для распознавания омфалита достаточно осмотра ребенка неонатологом, педиатром или детским хирургом. Для определения возбудителя бактериальной инфекции и подбора антибактериальной терапии проводится бакпосев отделяемого пупочной ранки на флору с чувствительностью.
Для исключения осложнений омфалита (флегмоны брюшной стенки, абсцессов брюшной полости, перитонита) ребенку показано проведение УЗИ мягких тканей, УЗИ брюшной полости, обзорной рентгенографии брюшной полости. В обязательном порядке ребенка с омфалитом должен осмотреть детский хирург.
При назначении лечения омфалита учитывается его форма и общее состояние новорожденного. В амбулаторных условиях под контролем педиатра возможно лечение только катарального омфалита; в остальных случаях показана госпитализация новорожденного.
При простом омфалите производится местная обработка мокнущей пупочной ранки 3-4 раза в день вначале перекисью водорода, затем водными или спиртовыми растворами антисептиков – фурацилина, диоксидина, хлорофиллипта, бриллиантовой зелени. Все манипуляции (обработка, просушивание пупочной ранки) проводятся отдельными ватными палочками или тампонами. Применяется физиотерапевтическое лечение – УФО, СВЧ, УВЧ-терапия, гелий-неоновый лазер. При разрастании фунгуса осуществляется его прижигание нитратом серебра. В период лечения омфалита купание ребенка производится в слабом растворе калия перманганата.
При флегмонозной форме омфалита, кроме выше перечисленных мероприятий, на область воспаления накладываются повязки с антибактериальными и антисептическими мазями (бацитрацин/полимиксин B, Вишневского), производится обкалывание очага антибиотиками, назначаются системные антибактериальные препараты и инфузионная терапия, вводится противостафилококковый иммуноглобулин. При формировании гнойника прибегают к его хирургическому вскрытию.
Диагностика
При развитии некротического омфалита производится иссечение некротизированных тканей, осуществляются перевязки, проводится активное общее лечение (антибиотики, витаминотерапия, переливания плазмы, физиотерапия и пр. ).
Прогноз
Катаральный омфалит легко поддается лечению и обычно заканчивается выздоровлением. Прогноз флегмонозного и некротического омфалита зависит от адекватности и сроков начала лечения, присоединения вторичных осложнений и состояния ребенка. При генерализованных септических осложнениях возможен летальный исход.
Профилактика
Профилактика омфалита предполагает соблюдение асептики при обработке пуповины, ежедневном уходе за пупочной ранкой, соблюдение гигиены ухаживающим персоналом. Категорически недопустимо насильственно срывать корочки с пупочной ранки, закрывать ее повязкой или подгузником, заклеивать лейкопластырем, поскольку это провоцирует мокнутие и инфицирование. В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
Источник

После рождения детям перерезают пуповину, а на ее остаток накладывают специальную прищепку. В течение недели он отсыхает и самостоятельно отпадает. Иногда по причине неправильной обработки пупка новорожденного во время заживления появляются негативные проявления, например, фунгус (или гранулема). К счастью, патология не угрожает жизни, однако, некоторый дискомфорт все же присутствует. В любом случае, оставлять без внимания ее нельзя.
Фунгус (гранулема) — грибовидное разрастание на пупочной ранке грануляционной ткани в результате длительного ее заживления. Заметить его можно сразу после отпадания культи пуповины, либо спустя несколько дней. Сначала образование состоит из небольших узелков розоватого оттенка, затем оно начинает разрастаться и становится похожим на гроздь винограда.
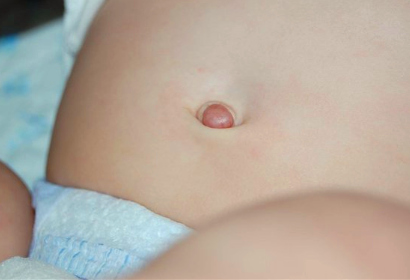 Фунгус пупка не угрожает здоровью и жизни грудничка, но, иногда он становится причиной развития воспалительного процесса. Кроме того, может вызвать несколько неприятных явлений, таких как зуд, кровоточивость, выделение экссудата, из-за которых младенец становится плаксивым, беспокойным.
Фунгус пупка не угрожает здоровью и жизни грудничка, но, иногда он становится причиной развития воспалительного процесса. Кроме того, может вызвать несколько неприятных явлений, таких как зуд, кровоточивость, выделение экссудата, из-за которых младенец становится плаксивым, беспокойным.
Воспалительный процесс у каждого новорожденного происходит по-разному, поэтому родителям необходимо следить за заживлением пупочной ранки в течение всего этого периода (в среднем 3-4 недели).
Для фунгуса пупка характерна самостоятельная остановка роста, но, к сожалению, происходит такое не всегда. Учитывая вероятность развития осложнений — омфалита, то с лечением гранулемы затягивать не стоит.
Почему появляется
До сих пор точно не установлено точной причины развития фунгуса пупка. При одинаковых условиях у одного ребенка может наблюдаться образование, у другого — нет. Поэтому невозможно точно определить, что именно стало причиной развития подобного явления. Однако существуют некоторые факторы, которые могут повлиять на появление гранулемы:
- рождение раньше положенного срока;
- крупный вес новорожденного;
- большое пупочное кольцо (после отпадания остатка пуповины остается достаточно места, которое заполняется грануляционной тканью);
- омфалит — воспаление пупочной ранки, развивающееся в результате попадания в нее бактерий (заболевание может стать причиной роста гранулемы, так и быть его следствием).
Большинство врачей считают, что развитие фунгуса пупка напрямую связано с физиологической особенностью организма.
Основной признак — наличие грибовидного образования на поверхности пупка малыша. Обычно родители обнаруживают его после купания или во время очередной обработки ранки.
 Гранулема имеет следующие характерные признаки:
Гранулема имеет следующие характерные признаки:
- бледно-розовый цвет, редко — бордовый, красный;
- однородная, плотная консистенция;
- имеет вид гриба или виноградной грозди;
- при пальпации безболезненный;
- растет медленно.
При присоединении инфекции и развитии воспаления возможны:
- повышение температуры тела;
- нарушение сна;
- потеря аппетита, снижение веса;
- плаксивость, капризность;
- болезненность при пальпации;
- покраснение пупка и кожи вокруг него, отечность;
- выделение гноя.
Воспаление может привести к сепсису. Чтобы этого не допустить, необходимо своевременно его диагностировать и начать лечение.
Диагностика
Диагностикой гранулемы должен заниматься только врач, так как, визуально она схожа с другими более серьезными заболеваниями — пупочный свищ, омфалит, грыжа, липома.
Врач осмотрит ребенка и назначит терапевтические мероприятия. При присоединении инфекции, даст направление на дополнительные обследования:
- общие анализы крови, мочи;
- бактериологическое исследование выделений из ранки;
- УЗИ околопупочной области для выявления осложнений.
Лечение фунгуса
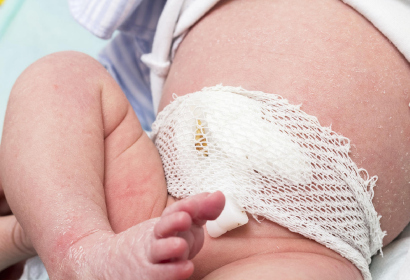 Выбор тактики лечения зависит от размера гранулемы и состояния малыша. Если образование небольшое (до 3 мм), не растет, то за ним наблюдают и родители ежедневно самостоятельно проводят обработку пупочной области.
Выбор тактики лечения зависит от размера гранулемы и состояния малыша. Если образование небольшое (до 3 мм), не растет, то за ним наблюдают и родители ежедневно самостоятельно проводят обработку пупочной области.
Грануляционную ткань большого размера удаляют хирургическим путем. Удаление ее происходит скальпелем или лазером под наркозом, затем рану промывают и накладывают повязку. Также к операции прибегают при неэффективности лечения.
Для обработки фунгуса врачом могут быть назначены следующие препараты:
- 3% перекись водорода, 1% бриллиантовая зелень утром после ночного сна и вечером после купания;
- раствор 5% йода после водных процедур;
- антибактериальная мазь или крем;
- прижигание Ляписным карандашом (серебра нитрат) 2 раза в сутки;
- раствор Фукорцина или Хлорофиллипта.
В качестве народного метода лечения применяют обычную поваренную соль для прижигания фунгуса. Согласно заключению некоторых врачей и многочисленным отзывам родителей, такая терапия показывает хорошие результаты. Соль засыпают в пупок 2 раза в день, накладывают стерильную повязку и оставляют на 30 минут. Затем ранку промывают.
Как не допустить образование гранулемы
Каких-то специфических профилактических мероприятий не существует, поскольку фунгус пупка у ребенка связан с физиологическими особенностями организма. Задача родителей — не допустить развития воспалительного процесса в пупочной ранке. Для этого необходимо соблюдать правила гигиены, выполнять правильную обработку пупка и следить, чтобы он всегда был сухим, чистым. Ни в коем случае нельзя злоупотреблять местными антисептическими препаратами, ухаживая за ранкой. Правила обработки ее просты:
- тщательно вымыть руки с антибактериальным мылом;
- капнуть 1-2 капли 3% перекиси водорода на дно пупочной ямки;
- немного поджать, затем аккуратно убрать размякшие корочки чистой ватной палочкой;
- просушить ранку ватным диском;
- обработать ватной палочкой, смоченной в 1% растворе бриллиантовой зелени.
 Также все вещи младенца необходимо проглаживать с двух сторон после стирки, регулярно проводить влажную уборку, проветривать комнату, в которой он обитает. Важно не допускать контакта подгузника или одежды с пупочной ранкой. Для этого необходимо покупать на время ее заживления специальные подгузники с вырезанной под пупок частью, либо сделать такой вырез самостоятельно на обычных. Одежда должна быть просторной, изготовленной из натуральных тканей.
Также все вещи младенца необходимо проглаживать с двух сторон после стирки, регулярно проводить влажную уборку, проветривать комнату, в которой он обитает. Важно не допускать контакта подгузника или одежды с пупочной ранкой. Для этого необходимо покупать на время ее заживления специальные подгузники с вырезанной под пупок частью, либо сделать такой вырез самостоятельно на обычных. Одежда должна быть просторной, изготовленной из натуральных тканей.
При соблюдении таких несложных рекомендаций, пупочная ранка заживет быстро, без осложнений.
Фунгус — распространенное заболевание у новорожденных. Он хоть и не считается опасным, но может стать причиной развития инфекционного процесса. Чтобы снизить риск разрастания гранулезной ткани, следует придерживаться рекомендаций врача, регулярно обрабатывать пупочную область, поддерживать чистоту вещей, комнаты. При обнаружении характерного светло-розового образования нужно обратиться к педиатру или хирургу за консультацией.
Просмотров: 5161.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Лечение
- Диагностика
- Прогноз
- Профилактика
Названия
Название: Омфалит.

Омфалит
Описание
Омфалит. Инфекция пуповинного остатка и пупочной ранки, приводящая к воспалению кожи и подкожной клетчатки, нарушению процессов эпителизации. Омфалит сопровождается серозной или гнойной экссудацией, гиперемией и инфильтрацией пупочного кольца, повышенной температурой и признаками интоксикации. В тяжелых случаях омфалит осложняется флегмоной, перитонитом и пупочным сепсисом. Диагностика омфалита заключается в осмотре ребенка детским специалистом, проведении УЗИ мягких тканей и органов брюшной полости, посева отделяемого из пупочной ранки. Лечение омфалита включает местную обработку пупка антисептиками, перевязки, антибиотикотерапию, физиотерапию (УФО, УВЧ), по показаниям – хирургическое лечение.
Дополнительные факты
Омфалит – заболевание новорожденных, характеризующееся воспалением кожи и подкожной клетчатки в области пупочной ранки. Гнойно-септические заболевания кожи являются преобладающими в период новорожденности. Среди них встречаются стрептодермии и стафилодермиии (везикулопустулез, эпидемическая пузырчатка новорожденных, эксфолиативный дерматит новорожденных). В структуре неонатальной патологии омфалит занимает одно из ведущих мест по распространенности и практической значимости. Опасность омфалита у детей заключается в возможном распространении и генерализации инфекции с развитием артериита или флебита пупочных сосудов, флегмоны, перитонита, сепсиса.

Омфалит
Причины
Развитие омфалита связано с попаданием инфекции через культю пуповины или незажившую пупочную ранку. Это может произойти в случае пренебрежения гигиеническими нормами и правилами ухода за новорожденным и обработкой пупочной раны, наличии пеленочного дерматита или других инфекционных заболеваний кожи у новорожденного (пиодермии, фолликулита). В редких случаях инфицирование возможно во время лигирования пупочного канатика, однако чаще заражение происходит между 2-ми и 12-ми сутками жизни.
Риск развития омфалита повышен у недоношенных детей, рожденных от преждевременных или патологически протекавших родов, внебольничных (в т. Домашних) родов, детей с внутриутробными инфекциями, гипоксией, врожденными аномалиями (неполным пупочным, желточным или мочевым свищом).
Возбудителями омфалита чаще всего оказываются стафилококки, стрептококки, примерно в 30% случаев — грамотрицательные микроорганизмы (кишечная палочка, клебсиелла и тд ). Источником инфекции могут выступать кожные покровы младенца, загрязненные мочой, испражнениями, гноеродной флорой; предметы ухода, руки ухаживающего персонала (медицинских работников, родителей) и тд.
Классификация
По причинам возникновения омфалит может быть первичным (при инфицировании пупочной ранки) или вторичным (в случае присоединения инфекции на фоне имеющихся врожденных аномалий — свищей). Вторичный омфалит у ребенка развивается в более поздние сроки и протекает более длительно.
По характеру и степени воспалительных изменений в области пупка различают катаральный или простой омфалит («мокнущий пупок»), флегмонозный и гангренозный (некротический) омфалит.
В спектре рассмотрения клинического течения омфалита заболевание может представлять практический интерес для педиатрии, детской хирургии, детской дерматологии, детской урологии.
Симптомы
Наиболее частая и прогностически благоприятная форма заболевания — катаральный омфалит. Обычно самостоятельное отпадение пуповинного остатка у новорожденного происходит на первой-второй неделе жизни. На его месте образуется рыхлая кровянистая корочка; окончательная эпителизация пупочной ранки при должном уходе отмечается к 10-15 дню жизни. В случае развития локального воспаления пупочная ранка не затягивается, из нее начинает выделяться скудный секрет серозного, серозно-геморрагического или серозно-гнойного характера. Ранка периодически затягивается корочками, однако после их отторжения дефект не эпителизируется. Пупочное кольцо гиперемировано и отечно. При длительном мокнутии (в течение 2-х и более недель) может происходить избыточное разрастание грануляций с формированием на дне пупочной ранки грибовидного выпячивания – фунгуса пупка, который еще более затрудняет заживление. Общее состояние новорожденного (аппетит, физиологические отправления, сон, прибавка в массе) при простой форме омфалита обычно не нарушено; иногда отмечается субфебрилитет.
Флегмонозный омфалит характеризуется распространением воспаления на окружающие ткани и обычно является продолжением «мокнущего пупка». Кожа вокруг пупка гиперемирована, подкожная клетчатка отечна и возвышается над поверхностью живота. Рисунок венозной сети на передней брюшной стенке усилен, наличие красных полос свидетельствует о присоединении лимфангита.
Кроме мокнутия пупочной ранки, отмечается пиорея – истечение гнойного отделяемого и выделение гноя при надавливании на околопупочную область. Возможно образование на дне пупочной ямки язвочки, покрытой гнойным налетом. При флегмонозном омфалите состояние младенца ухудшается: температура тела повышается до 38°С, выражены признаки интоксикации (вялость, плохой аппетит, срыгивания, диспепсия), замедляется нарастание массы тела. У недоношенных детей локальные изменения при омфалите могут быть выражены минимально, зато на первый план обычно выходят общие проявления, молниеносно развиваются осложнения.
Некротический омфалит встречается редко, обычно у ослабленных детей (с иммунодефицитом, гипотрофией ). При этом расплавление клетчатки распространяется в глубину. В области пупка кожа приобретает темно-багровый, синюшный оттенок. При некротическом омфалите воспаление практически всегда переходит на пупочные сосуды. В некоторых случаях могут некротизироваться все слои передней брюшной стенки с развитием контактного перитонита. Гангренозный омфалит имеет наиболее тяжелое течение: температура тела может снижаться до 36°С, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
Вялость.
Лечение
Обычно для распознавания омфалита достаточно осмотра ребенка неонатологом, педиатром или детским хирургом. Для определения возбудителя бактериальной инфекции и подбора антибактериальной терапии проводится бакпосев отделяемого пупочной ранки на флору с чувствительностью.
Для исключения осложнений омфалита (флегмоны брюшной стенки, абсцессов брюшной полости, перитонита) ребенку показано проведение УЗИ мягких тканей, УЗИ брюшной полости, обзорной рентгенографии брюшной полости. В обязательном порядке ребенка с омфалитом должен осмотреть детский хирург.
При назначении лечения омфалита учитывается его форма и общее состояние новорожденного. В амбулаторных условиях под контролем педиатра возможно лечение только катарального омфалита. В остальных случаях показана госпитализация новорожденного.
При простом омфалите производится местная обработка мокнущей пупочной ранки 3-4 раза в день вначале перекисью водорода, затем водными или спиртовыми растворами антисептиков – фурацилина, диоксидина, хлорофиллипта, бриллиантовой зелени. Все манипуляции (обработка, просушивание пупочной ранки) проводятся отдельными ватными палочками или тампонами. Применяется физиотерапевтическое лечение – УФО, СВЧ, УВЧ-терапия, гелий-неоновый лазер. При разрастании фунгуса осуществляется его прижигание нитратом серебра. В период лечения омфалита купание ребенка производится в слабом растворе калия перманганата.
При флегмонозной форме омфалита, кроме выше перечисленных мероприятий, на область воспаления накладываются повязки с антибактериальными и антисептическими мазями (бацитрацин/полимиксин B, Вишневского), производится обкалывание очага антибиотиками, назначаются системные антибактериальные препараты и инфузионная терапия, вводится противостафилококковый иммуноглобулин. При формировании гнойника прибегают к его хирургическому вскрытию.
Диагностика
При развитии некротического омфалита производится иссечение некротизированных тканей, осуществляются перевязки, проводится активное общее лечение (антибиотики, витаминотерапия, переливания плазмы, физиотерапия и пр. ).
Прогноз
Катаральный омфалит легко поддается лечению и обычно заканчивается выздоровлением. Прогноз флегмонозного и некротического омфалита зависит от адекватности и сроков начала лечения, присоединения вторичных осложнений и состояния ребенка. При генерализованных септических осложнениях возможен летальный исход.
Профилактика
Профилактика омфалита предполагает соблюдение асептики при обработке пуповины, ежедневном уходе за пупочной ранкой, соблюдение гигиены ухаживающим персоналом. Категорически недопустимо насильственно срывать корочки с пупочной ранки, закрывать ее повязкой или подгузником, заклеивать лейкопластырем, поскольку это провоцирует мокнутие и инфицирование. В случае покраснения пупочной ранки, появления отечности и отделяемого следует незамедлительно проконсультироваться у педиатра.
Источник
