Формулировка диагноза острый коронарный синдром
Министерство здравоохранения РФ
Федеральное государственное бюджетное образовательное учреждение высшего образования «Читинская государственная медицинская академия»
ПРОТОКОЛ ВЕДЕНИЯ ПАЦИЕНТА
С ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ
Чита 2018
Авторы:
Говорин А.В.
Горбунов В.В.
Ларёва Н.В.
Шангина А.М.
Зайцев Д.Н.
Дурова О.А.
Список сокращений:
АГ – артериальная гипертензия
АСК — ацетилсалициловая кислота
АТТ – антитромботическая терапия
БАБ – бета-блокаторы
ГЛЖ – гипертрофия левого желудочка
ИБС – ишемическая болезнь сердца
ИМ – инфаркт миокарда
ИМБП ST – инфаркт миокарда без подъема сегмента ST
ИМП ST – инфаркт миокарда с подъемом сегмента ST
КА – коронарная артерия
КАГ — коронароангиография
КФК – креатинфосфокиназа
ЛНПГ – левая ножка пучка Гиса
ЛПВП — липопротеины высокой плотности
НС – нестабильная стенокардия
НМГ — низкомолекулярный гепарин
НФГ — нефракционированный гепарин
ОИМ – острый инфаркт миокарда
ОКС – острый коронарный синдром
ОКСБП ST – острый коронарный синдром без подъема сегмента ST
ОКСП ST – острый коронарный синдром с подъемом сегмента ST
ПНПГ – правая ножка пучка Гиса
ПСО-первичное сосудистое отделение
РСЦ-региональный сосудистый центр
САД – систолическое АД
СМП – скорая медицинская помощь
СН – сердечная недостаточность
Стр – сердечный тропонин
ТЛТ – тромболитическая терапия
ЭКГ – электрокардиограмма
ЧКВ – чрескожное коронарное вмешательство
Для ИБС, как хронического заболевания, характерны периоды стабильного течения и обострений. Период обострения ИБС обозначают, как ОКС. Это понятие включает в себя:
- ОИМ: ИМПST, ИМБПST, ИМ, диагностированный по изменениям ферментов (биомаркерам), по поздним ЭКГ признакам.
- Нестабильная стенокардия.
ОКС — любая группа клинических признаков или симптомов, позволяющих подозревать ОИМ или НС, являющихся разными клиническими проявлениями единого патофизиологического процесса – тромбоза различной степени выраженности на поверхности поврежденной атеросклеротической бляшки или эрозии эндотелия КА, и последующих дистальных тромбоэмболий.
Термин (рабочий диагноз) «ОКС» используется в первые 24 часа заболевания, когда диагностическая информация еще недостаточна для окончательного суждения о наличии или отсутствии очагов некроза в миокарде. У больного с клинической картиной, заставляющей подозревать развитие ОКС, лечебная тактика зависит от обнаруженных изменений ЭКГ. Понятия «ИМ» и «нестабильная стенокардия» (ОКС, не закончившийся появлением признаков некроза миокарда) сохраняются для использования при формулировании окончательного диагноза.
При первом контакте врача с больным при подозрении на наличие ОКС по клиническим и ЭКГ признакам он может быть отнесен к одной из двух его основных форм:
- ОКСБП ST. Больные с наличием боли или других неприятных ощущений (дискомфорта) в грудной клетке и изменениями на ЭКГ, свидетельствующими об острой ишемии миокарда, но без стойкого подъема сегмента ST.
- ОКСП ST. Больные с наличием боли или других неприятных ощущений (дискомфорта) в грудной клетке и стойким подъемом сегмента ST или «новой», впервые возникшей, или предположительно впервые возникшей блокадой ЛНПГ и ПНПГ на ЭКГ. Стойкие подъемы сегмента ST отражают наличие острой полной окклюзии КА.
Клиническая картина
Типичные клинические признаки: ангинозная боль (давящая, сжимающая, жгучая) в покое продолжительностью более 20 минут, впервые возникшая стенокардия, соответствующая по степени выраженности II-IIфункциональному классу, прогрессирующая стенокардия (стенокардия crescendo).
Атипичные проявления: разнохарактерные болевые ощущения в грудной клетке, возникающие в покое, боль в эпигастрии, острые расстройства пищеварения, плевральные боли, нарастающая одышка.
Вопросы, которые необходимо обязательно задать при обращении пациента по поводу боли в грудной клетке (кликните мышкой по данной строке!!!).
Если больной описывает типичную клинику острого коронарного синдрома, сообразно вариантам ответов Алгоритма, диагноз ОКС высоко вероятен. Больной нуждается в экстренной регистрации и интерпретации ЭКГ и госпитализации в стационар.
Электрокардиография
ЭКГ покоя — основной метод оценки больных с ОКС. Следует обеспечить регистрацию ЭКГ при наличии симптомов и сравнить с ЭКГ, снятой после их исчезновения, а также со «старыми» ЭКГ, полученными до настоящего обострения, особенно при наличии ГЛЖ, предшествовавшего ИМ, других изменений, затрудняющих интерпретацию сегмента ST.
ЭКГ признаки ОКС – смещения сегмента ST и изменения зубца Т. Вероятность наличия ОКС выше при сочетании соответствующей клинической картины с депрессией сегмента ST > 1 мм в двух или более смежных отведениях, инверсией зубца Τ >1 мм в отведениях с преобладающим зубцом R; неспецифические смещения сегмента ST и изменения зубца Т, по амплитуде ≤1 мм, менее информативны.
Нормальная ЭКГ у больных с симптомами, заставляющими подозревать ОКС, не исключает его наличия. Однако если во время сильной боли регистрируется нормальная ЭКГ, следует упорнее искать другие возможные причины жалоб больного.
ВАЖНО! Регистрация и интерпретация ЭКГ в 12 стандартных отведениях у больного с симптомами, подозрительными на наличие ОКС, должна быть обеспечена в течение 10 минут после первого контакта медицинского работника с пациентом. Это необходимо для определения тактики ведения больного с ОКС. в случае отсутствия изменений на стандартной ЭКГ рекомендуется записать ЭКГ в дополнительных отведениях (V3R, V4R, V7-V9).
Биохимические маркеры повреждения миокарда
Для подтверждения некроза миокарда рекомендуется определение уровня биохимических маркеров повреждения кардиомиоцитов, предпочтительно сердечных тропонинов Т и/или I, допустимым является определение массы МВ фракции КФК.
Исследование крови на сердечные маркеры следует проводить в острый период, но не следует дожидаться их результатов с тем, чтобы начинать реперфузионную терапию.
Для подтверждения или исключения некроза миокарда (при негативном результате первого исследования) необходимо повторное исследование крови через 6-12 часов после поступления и после любого эпизода сильной боли в грудной клетке.
Лечение больного с ОКС представляет собой единый процесс, начинающийся на догоспитальном этапе и продолжающийся в стационаре. Для этого бригады СМП и стационары, куда поступают больные с ОКС, должны работать по единому алгоритму, основанному на единых принципах диагностики, лечения и едином понимании тактических вопросов.
ВЕДЕНИЕ БОЛЬНОГО С ОКСБП ST
НА ЭТАПЕ ПЕРВИЧНОЙ МЕДИКО-САНИТАРНОЙ И СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (ДОГОСПИТАЛЬНЫЙ ЭТАП)
Первый контакт с медицинским работником (врачом, фельдшером):
- Нитроглицерин таблетки под язык или спрей.
- Ацетилсалициловая кислота (АСК) 150-300 мг разжевать, если не давался ранее (формы АСК, не покрытые кишечнорастворимой оболочкой).
- Антагонисты рецепторов P2Y12 – дополнительно к аспирину: — Тикагрелор в нагрузочной дозе 180 мг, далее по 90 мг 2 раза в день; — Прасугрель в нагрузочной дозе 60 мг, далее – 10 мг в сутки; — Клопидогрель в нагрузочной дозе 300 мг, далее по 75мг в день (рекомендуется только тем пациентам, которые не могут получать тикагрелор или прасугрель).
- Морфин (или др. наркотический анальгетик) в/в дробно при болевом синдроме и/или острой левожелудочковой недостаточности.
- Фондапаринукс натрия 2,5 мг п/к, или Эноксапарин 1мг/кг п/к или Гепарин НФГ 60-70 Ед/кг в/в (не более 5000 ЕД).
- При рецидивировании болей – инфузия нитроглицерина, БАБ в/в (метопролол).
- Ингаляционная поддержка кислородом. Кислород показан пациентам с гипоксией (SрO2 < 90%), одышкой или острой сердечной недостаточностью.
- Оценить степень выраженности факторов, способствующих усугублению ишемии, — уровень АД, СН, аритмии. Принять меры к их устранению.
- Быстрая транспортировка в стационар (не тратить время на вызов специализированной бригады).
Формулировка диагноза. Диагноз при первичном контакте с пациентом необходимо формулировать кратко с указанием формы ОКС и тяжелых осложнений. Формулировка полного клинического диагноза не входит в число обязательных задач бригад скорой медицинской помощи и не является условием принятия решения о необходимости экстренной госпитализации (приказ № 918н). Важное значение для ведения пациента имеет указание времени начала боли.
Пример формулировки диагноза:
- Ds: ИБС. Острый коронарный синдром без подъема ST от 11.01.2018.
ВЕДЕНИЕ БОЛЬНОГО С ОКСП ST
НА ЭТАПЕ ПЕРВИЧНОЙ МЕДИКО-САНИТАРНОЙ И СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ (ДОГОСПИТАЛЬНЫЙ ЭТАП)
Первый контакт с медицинским работником:
- Морфин до 10 мг в/в дробно при болевом синдроме и/или острой левожелудочковой недостаточности.
- Разжевать таблетку, содержащую 250 мг АСК (не покрытую кишечнорастворимой оболочкой).
- Принять per os 300 мг клопидогрела для больных в возрасте до 75 лет или 75мг – для больных в возрасте 75 лет и старше.
- Эноксапарин 30мг в/в с последующим п/к введением через 15 минут 1 мг/кг массы тела – для лиц до 75лет или ведение 0,75мг/кг массы тела п/к без в/в болюса для лиц 75 лет и старше; или гепарин НФГ 60 МЕ/кг в/в (не более 4000 ЕД); или Фондапаринукса натрия 2,5мг в/в, (только в случае, если планируется проведение тромболизиса стрептокиназой, при планируемом первичном ЧКВ не применяется).
- Начать в/в инфузию нитроглицерина, в первую очередь больным с сохраняющимся ангинозным синдромом, АГ, острой СН.
- Ингаляционная поддержка кислородом
- Начать лечение β-блокаторами (учитывать противопоказания!). Предпочтительно первоначальное в/в введение (метопролол), особенно у больных с ишемией миокарда, которая сохраняется после в/в введения наркотических анальгетиков или рецидивирует, АГ, тахикардией или тахиаритмией, не имеющих СН и других противопоказаний к β-блокаторам.
В случае, если от момента начала болевого синдрома прошло не более 12 часов – обязательно проведение реперфузионной терапии:
- Если пациент может быть доставлен в стационар с возможностью ЧКВ (РСЦ) в течение ближайших 120 минут – немедленная транспортировка, при этом персонал сосудистого центра должен быть информирован по телефону о транспортируемом больном.
- В противном случае – показано проведение ТЛТ на догоспитальном этапе (старт – в течение первых 10 минут после установления диагноза ОКС с подъемом сегмента ST) при наличии показаний и отсутствии противопоказаний. Предпочтительным методом является введение Тенектеплазы.
- В случае если после пояления симптомов прошло более 12 часов и тромболизис невозможен, рекомендуется доставка больного в инвазивный центр, где должно быть выполнено первичное ЧКВ (в срок до 48 часов).
- Рутинное ЧКВ окклюзированной артерии более 48 часов от начала болей у стабильных пациентов без признаков ишемии не рекомендуется.
Пример формулировки диагноза:
- Ds: ИБС. Острый коронарный синдром с подъемом ST от 11.01.2018. ОСН Killip II, неустойчивая желудочковая тахикардия.
При симптомах повторной ишемии миокарда, тяжелой недостаточности кровообращения, шоке, КАГ с целью уточнения дальнейшей тактики лечения, проводится безотлагательно.
СТАНДАРТЫ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ОКС
Необходимо отметить факт наличия стандартов скорой медицинской помоши при ОКС, разработанных Министерством здравохранения Российской Федерации:
- Приказ от 24 декабря 2012 г. № 1387н «Об утверждении стандарта скорой медицинской помощи при остром коронарном синдроме без подъема сегмента ST».
- Приказ от 05 июля 2016 N 457н «Об утверждении стандарта скорой медицинской помощи при остром трансмуральном инфаркте миокарда».
Источник
 Острый коронарный синдром
Острый коронарный синдромОстрый коронарный синдром — это группа клинических и лабораторно-инструментальных признаков, указывающих на наличие нестабильной стенокардии или инфаркта миокарда. Состояние проявляется загрудинной болью длительностью более 20 минут, которая сопровождается потливостью, одышкой, бледностью кожи. У 15-20% больных наблюдается атипичное клиническое течение синдрома. Для диагностики проводят анализ кардиоспецифических ферментов, регистрируют ЭКГ. Медикаментозное лечение предполагает использование тромболитиков, антиагрегантов и антикоагулянтов, антиангинальных препаратов. В тяжелых случаях показана хирургическая реваскуляризация.
Общие сведения
Острый коронарный синдром (ОКС) является предварительным диагнозом, который устанавливается во время первого обследования пациента врачом-терапевтом. Термин возник в связи с необходимостью выбора лечебной тактики при ургентных состояниях, не дожидаясь постановки окончательного диагноза. ОКС и его осложнения занимают первое место (около 48%) среди всех причин смертности взрослого населения. Неотложное состояние у мужчин в возрасте до 60 лет определяется в 3-4 раза чаще, чем у женщин. В группе пациентов 60-летнего возраста и старше соотношение мужчин и женщин составляет 1:1.
Причины
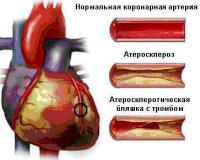
Все нозологические единицы, входящие в состав острого коронарного синдрома имеют общие этиологические факторы. Основной причиной заболевания служит тромбоз коронарного сосуда, возникающий при эрозии или разрыве атеросклеротической бляшки (атеротромбоз). Окклюзия венечной артерии тромбом встречается у 98% больных с выявленной клинической картиной ОКС. При тромбозе развитие коронарного синдрома связано как с механической закупоркой артерии, так и с выделением специфических вазоконстрикторных факторов.
Другая этиология острого процесса определяется крайне редко (около 2% случаев). Появление ОКС возможно при тромбоэмболии либо жировой эмболии коронарной артерии. Еще реже диагностируется переходящий спазм коронарных артерий — вариантная стенокардия Принцметала.
Факторы риска
Поскольку большинство эпизодов связано с атеросклеротическими осложнениями, факторы риска коронарного синдрома идентичны таковым для атеросклероза. Различают:
- Немодифицируемые факторы: мужской пол, пожилой возраст, наследственная предрасположенность;
- Корригируемые факторы: избыточная масса тела, вредные привычки, гиподинамия.
Наибольшую опасность из предпосылок представляет артериальная гипертензия. Повышенное артериальное давление способствует более раннему началу и быстрому прогрессированию атеросклероза.
Патогенез
Патофизиологической основной болезни служит острое снижение кровотока в одном из венечных сосудов. В результате этого нарушается баланс между потребностью мышечных волокон в кислороде и притоком артериальной крови. При остром коронарном синдроме возникает переходящая или стойкая ишемия, которая при прогрессировании вызывает органические изменения миокарда (некрозы, дистрофию).
При разрыве фиброзного покрова атеросклеротической бляшки происходит отложение тромбоцитов и фибриновых нитей — образуется тромб, перекрывающий просвет сосуда. В патогенезе синдрома существенную роль играют гемостатические нарушения, которые обуславливают формирование микротромбов в сосудах, питающих миокард. Выраженная клиническая симптоматика наблюдается при сужении просвета коронарной артерии не менее, чем на 50-70%.
Классификация
В современной кардиологии используется классификация, которая учитывает ЭКГ-проявления коронарного синдрома. Такое разделение патологии наиболее удобно в неотложной ситуации, когда врачу необходимо принимать решение о назначении лекарственной терапии для лечения острого состояния. Согласно этой классификации выделяют 2 формы коронарного синдрома:
- ОКС с подъемом ST (ОКСП ST). При данной форме отмечается стойкая ишемия и полная окклюзия (закрытие просвета) одной из венечных артерий. Состояние соответствует окончательному диагнозу «инфаркт миокарда». Подъем ST выше изолинии на ЭКГ — прогностически неблагоприятный признак.
- ОКС без подъема ST (ОКСБП ST). У таких пациентов начинаются ишемические процессы в миокарде при сохраненном кровотоке в коронарных сосудах. На ЭКГ зачастую определяются патологические изменения зубца T. Такой диагноз соответствует нестабильной стенокардии либо мелкоочаговому инфаркту миокарда без зубца Q.
Симптомы ОКС
Основное проявление острого коронарного синдрома — характерный приступ загрудинной боли. Болевые ощущения локализуются по центру либо с левой стороны грудной клетки. Боль возникает при физической нагрузке (быстрая ходьба, подъем по ступенькам) либо после эмоциональных стрессов. Боли могут быть жгучими, давящими, сжимающими. Типична иррадиация в левую руку, межлопаточную область, шею. Длительность приступа от 20 минут до получаса и более.
На развитие острого кислородного голодания сердечной мышцы указывает учащение и увеличение продолжительности сердечных болей при стабильной стенокардии. При этом снижается эффективность нитроглицерина для купирования острого болевого приступа. Кроме загрудинных болей типична бледность кожных покровов, иногда появляется холодный пот. Беспокоят одышка, резкая слабость и головокружение.
Для молодых (до 40 лет) и пожилых пациентов (старше 75 лет), а также больных сахарным диабетом характерно атипичное течение острого коронарного синдрома. В таких случаях возможны сильные боли в эпигастрии, которые сочетаются с расстройством пищеварения. Реже начинается односторонняя пульсирующая боль в грудной клетке. На фоне острого ухудшения состояния может наступить обморок.
Осложнения
В остром периоде данного состояния существует высокий риск внезапной сердечной смерти: около 7% при ОКС с элевацией сегмента ST, 3-3,5% при коронарном синдроме с нормальным ST. Ранние осложнения выявляются в среднем у 22% пациентов. Наиболее распространенное последствие заболевания — кардиогенный шок, который вдвое чаще диагностируется у мужчин. У больных старше 50 лет, как правило, развиваются тяжелые нарушения ритма и проводимости.
При успешном купировании острого сердечного приступа у 6-10% пациентов сохраняется риск поздних осложнений, которые развиваются спустя 2-3 недели после манифестации синдрома. Вследствие замещения участка мышечных волокон соединительной тканью есть вероятность развития хронической сердечной недостаточности, аневризмы сердца. При сенсибилизации организма продуктами аутолиза возникает синдром Дресслера.
Диагностика
С учетом типичных проявлений острого ангинозного приступа врач-кардиолог может поставить предварительный диагноз. Физикальное обследование необходимо для исключения внесердечных причин боли и кардиальных патологий неишемического происхождения. Для дифференцировки разных вариантов коронарного синдрома и выбора лечебной тактики проводятся три основных исследования:
- Электрокардиография. «Золотым стандартом» диагностики считается регистрация ЭКГ в течение 10 минут от начала острого приступа. Для коронарного синдрома характерна элевация ST более 0,2-0,25 мВ либо его депрессия в грудных отведениях. Первый признак ишемии миокарда — остроконечный высокий зубец Т.
- Биохимические маркеры. Чтобы исключить инфаркт, анализируется содержание кардиоспецифических энзимов — тропонинов I и Т, креатинфосфокиназы-МВ. Наиболее ранним маркером является миоглобин, который повышается уже в первые часы заболевания.
- Коронарная ангиография. Инвазивный метод исследования венечных сосудов используется после выявления подъема сегмента ST на кардиограмме. Коронарография применяется на этапе подготовки к реваскуляризации пораженной тромбом артерии.
После стабилизации состояния и ликвидации острого коронарного синдрома специалист назначает дополнительные методы диагностики. Для оценки риска пациентам с установленным диагнозом ИБС рекомендуют неинвазивные стресс-тесты, которые показывают функциональные возможности сердца. ЭхоКГ выполняют для измерения фракции выброса левого желудочка и визуализации магистральных сосудов.
Лечение острого коронарного синдрома
Консервативная терапия
Лечение больных с ОКС проводится только в специализированных кардиологических стационарах, пациентов в тяжелом состоянии госпитализируют в реанимационные отделения. Терапевтическая тактика зависит от варианта коронарного синдрома. При наличии на кардиограмме подъема ST устанавливают диагноз острого инфаркта миокарда. В таком случае показана интенсивная и тромболитическая терапия по стандартной схеме.
Пациентам, у которых не обнаружено стойкой элевации ST, назначают комбинированную медикаментозную терапию без тромболитиков. Чтобы купировать приступ, используют нитраты. Дальнейшее лечение направлено на ликвидацию ишемических процессов в миокарде, нормализацию реологических свойств крови и коррекцию артериального давления. В этих целях рекомендуется несколько групп лекарственных средств:
- Антиагреганты. Для профилактики тромбообразования принимают препараты на основе ацетилсалициловой кислоты или тиенопиридиновые производные. После начальных нагрузочных доз переходят на длительный прием медикаментов в средних терапевтических дозировках. В первые 2-5 дней схему дополняют антикоагулянтами.
- Антиишемические средства. Для улучшения кровоснабжения сердца и снижения потребности сердечной мышцы в кислороде применяют ряд препаратов: блокаторы кальциевых каналов, нитраты, бета-адреноблокаторы. Некоторые из этих лекарств обладают гипотензивным действием.
- Гиполипидемические препараты. Всем пациентам назначаются статины, которые снижают уровень общего холестерина и атерогенных ЛПНП в крови. Терапия уменьшает риск повторного развития острого коронарного синдрома, значительно улучшает прогноз, продлевает жизнь больных.
Хирургическое лечение
Реваскуляризация миокарда эффективна при инфаркте и рецидивирующей ишемии, рефрактерной к медикаментозной терапии. Методом выбора является малоинвазивная эндоваскулярная ангиопластика, которая быстро восстанавливает кровоток в пораженном сосуде, имеет короткий восстановительный период. При невозможности ее проведения показано коронарное шунтирование.
Прогноз и профилактика
Своевременное начало интенсивной терапии значительно сокращает риск ранних и поздних осложнений, снижает показатель летальности. Прогноз определяется клиническим вариантом острого коронарного синдрома, наличием сопутствующих кардиологических болезней. У 70-80% больных перед выпиской устанавливают низкую или среднюю степень риска, что соответствует сохраненной функции левого желудочка.
Неспецифическая профилактика заболевания включает модификацию факторов риска — нормализацию массы тела, отказ от вредных привычек и жирной пищи. Медикаментозная профилактика повторных эпизодов ОКС включает длительную (более 12 месяцев) антитромбоцитарную терапию и прием липидоснижающих препаратов. Пациенты, перенесшие острый коронарный синдром, находятся на диспансерном учете кардиолога.
Источник
