Флегмона брюшной стенки код мкб 10

Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Забрюшинная флегмона.
Забрюшинная флегмона
Описание
Забрюшинная флегмона. Разлитой гнойный процесс, локализованный в клетчатке ретроперитонеального пространства. Заболевание проявляется лихорадкой, недомоганием, тянущим умеренным или интенсивным болевым синдромом в пояснице и животе, усиливающимся при перемене положения тела. Для подтверждения диагноза проводят хирургический осмотр, УЗИ забрюшинного пространства, рентгенографию органов брюшной полости, анализ крови. Консервативное лечение предполагает назначение антибиотиков. Во время операции осуществляют вскрытие флегмоны и дренирование ретроперитонеального пространства.
Дополнительные факты
Забрюшинная флегмона – острое гнойное поражение позадибрюшинной жировой клетчатки. Отличительной особенностью ретроперитонеальной флегмоны является отсутствие границ расплавления тканей и склонность к быстрому распространению воспалительного процесса на близлежащие структуры (фасции, мышцы, соседние органы). Рыхлое строение забрюшинной клетчатки способствует стремительному размножению гнилостной инфекции, более выраженной интоксикации, нежели при ограниченном нагноении (абсцессе). Заболевание преимущественно распространено среди людей молодого и среднего возраста (25-45 лет), в равной степени наблюдается у мужчин и женщин.
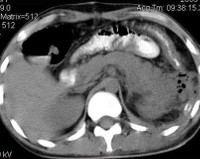
Забрюшинная флегмона
Причины
Флегмонозный процесс в забрюшинной клетчатке чаще имеет вторичный характер и возникает в условиях протекающей в организме инфекции (пиелонефрита, параколита и тд ). Патогенная флора, способствующая развитию гнойного процесса, представлена преимущественно золотистым стафилококком, кишечной палочкой, зеленящим стрептококком и тд В хирургии выделяют две группы причин образования забрюшинной флегмоны:
• Первичные. Флегмона может возникать в результате нарушения принципов асептики и антисептики во время хирургических манипуляций на органах малого таза и брюшной полости или инфицирования ретроперитонеальной клетчатки при открытых ранениях живота.
• Вторичные. В этих случаях флегмона забрюшинной области развивается вследствие гематогенного, лимфогенного распространения инфекции из первичного очага воспаления при пионефрозе, гнойном панкреатите, флегмонозном аппендиците, остеомиелите костей таза и тд Патология может возникать при прорыве забрюшинного абсцесса и проникновении пиогенного содержимого в клетчатку, в результате нагноения забрюшинных гематом при закрытых травмах и ранениях крупных сосудов с переходом воспаления на ретроперитонеальную область.
Вероятность развития забрюшинной флегмоны возрастает при снижении резистентности организма (после перенесенных вирусных, бактериальных инфекций, химиотерапии, лучевой терапии), тяжелом течении хронических заболеваний (сердечной недостаточности, бронхиальной астмы, сахарного диабета и тд ), авитаминозе, пожилом и старческом возрасте пациентов.
Патогенез
Толчком к началу заболевания служит проникновение возбудителя в забрюшинную клетчатку на фоне ослабленного общего иммунитета, декомпенсации хронических заболеваний Под воздействием токсинов, которые выделяются патогенными микроорганизмами, развивается серозный отек, воспалительная инфильтрация клетчатки с последующим образованием гнойного экссудата и расплавлением жировой ткани. Особенности строения ретроперитонеального пространства определяют быстрый переход воспаления на окружающие анатомические области. Распространение инфекции происходит через естественные промежутки в фасциях, которые способствуют проникновению гнойного экссудата из одного пространства в другое.
Классификация
Выделяют острое и хроническое течение забрюшинной флегмоны. Острая флегмона развивается внезапно и сопровождается интенсивной болью и интоксикацией. Хроническое течение возникает на фоне сниженной вирулентности патогенной флоры и быстрой активации защитных сил организма и проявляется слабовыраженной симптоматикой с периодами обострения и ремиссии. По характеру экссудата различают серозную, гнойную, некротическую и гнилостную формы заболевания. Исходя из локализации пиогенного процесса в ретроперитонеальном пространстве, выделяют следующие виды флегмоны:
• Поясничная. Наиболее распространённый вариант заболевания. При данной локализации флегмона, расположенная над гребнем подвздошной кости, распространяется по наружному краю поясничной мышцы до края длинных мышц спины.
• Подвздошная. Инфильтрат локализуется в среднем и верхнем отделах подвздошной ямки, начинаясь вблизи тела лобковой кости, проходит вдоль наружного края поясничной мышцы и достигает передней верхней ости подвздошной кости. Верхний край флегмоны обычно хорошо определяется при пальпации живота.
• Паховая. Данный тип забрюшинной флегмоны встречается редко. Инфильтрат расположен в позадибрюшинной клетчатке в проекции наружной подвздошной артерии и вены.
Симптомы
Клинические проявления на начальной стадии не имеют специфических черт. Появляются общие признаки воспалительного процесса: повышение температуры тела до фебрильных значений, слабость, повышенная утомляемость, озноб, тошнота, головокружение. По мере прогрессирования патологии возникает боль. Болезненные ощущения вначале носят периодический тянущий, пульсирующий характер и локализуются в зависимости от расположения флегмоны в поясничной области, левой и правой половинах живота.
Высокая температура тела. Ломота в мышцах. Метеоризм. Недомогание. Озноб. Сильная жажда. Тошнота. Холодный пот.
Возможные осложнения
Распространение гнойного процесса на окружающие ткани может стать причиной гнойного перитонита, пиелонефрита, эмпиемы плевры. Попадание инфекции в кровоток приводит к развитию тромбофлебита, лимфаденита, артериита. Поражение артерии может осложняться ее расплавлением и артериальным кровотечением. Генерализация инфекционного процесса приводит к возникновению сепсиса, выраженной интоксикации вплоть до септикопиемии, инфекционно-токсического шока и летального исхода.
Диагностика
Диагностика патологии часто вызывает трудности в связи с отсутствием патогномоничных симптомов и четкой клинической картины. В некоторых случаях заболевание удается обнаружить только на поздних стадиях, при развитии осложнений. Для установления диагноза проводятся следующие виды исследований:
• Осмотр хирурга. При сборе анамнеза специалист обращает внимание на травмы, операции и инфекционные заболевания в прошлом. Во время физикального осмотра отмечается напряжение мышц живота и спины на стороне поражения, наличие инфильтратов различной локализации, болезненных при пальпации.
• УЗИ брюшной полости и забрюшинного пространства. Позволяет визуализировать патологический инфильтрат в забрюшинной области. При наличии первичного очага инфекции (в почках, поджелудочной железе, кишечнике) удается выявить изменения в органах и жидкость в брюшной полости.
• Обзорная рентгенография брюшной полости. На рентгенограммах отмечается исчезновение контуров поясничной мышцы в области поражения. В зоне флегмоны в пределах ограниченного участка кишки определяется выраженный метеоризм, который не исчезает после использования клизм.
• Анализ крови. Лабораторное исследование крови выявляет наличие общего инфекционного процесса в организме, при котором повышается уровень лейкоцитов, ускоряется СОЭ, наблюдается сдвиг лейкоцитарной формулы влево. Анализ крови на стерильность выполняют для верификации возбудителя инфекции и назначения грамотной антибиотикотерапии.
В сомнительных и трудных случаях назначают КТ забрюшинного пространства. Данное исследование с большей точностью помогает определить этиологию болезни, местоположение флегмоны и изменения со стороны соседних органов.
Дифференциальная диагностика
Дифференциальную диагностику забрюшинной флегмоны проводят с гриппозной инфекцией, тифом, паратифом, пиелонефритом, остеомиелитом костей таза. На начальных этапах симптомы болезни часто ошибочно принимают за проявления дегенеративных заболеваний позвоночника (остеохондроза поясничного отдела позвоночника, протрузии позвоночных дисков).
Лечение
Тактика лечения зависит от локализации и величины флегмоны, а также наличия осложнений. Все пациенты с данным заболеванием подлежат госпитализации в хирургическое отделение. В настоящее время существует два основных подхода к лечению патологии:
• Консервативный. Применяется на начальных этапах болезни, при малых размерах флегмоны и отсутствии осложнений со стороны других органов и систем. Этиотропная терапия представлена антибактериальными препаратами широкого спектра действия. Наряду с основным лечением назначают дезинтоксикационную терапию, противовоспалительные и обезболивающие средства, витамины и иммуномодуляторы.
• Хирургический. При отсутствии эффекта от консервативной терапии, больших флегмонах и выраженной интоксикации применяют оперативное лечение. Выполняют вскрытие нагноения и санацию забрюшинного пространства, после чего устанавливают дренажную систему с целью активной аспирации гнойного экссудата из ретроперитонеальной области. При поясничной локализации применяют доступ Симона, при паранефритах – задний латеральный или медиальный доступы. При отсутствии данных о точном расположении флегмоны выполняют косые поясничные разрезы по Израэлю, Пирогову, Шевкуненко. До и после операции назначают антибактериальную и противовоспалительную терапию.
Прогноз
Прогноз зависит от расположения, размеров флегмоны и выраженности интоксикационного синдрома. При своевременном обнаружении заболевания и адекватной антибиотикотерапии течение благоприятное. Поздняя диагностика, развитие перитонита, инфицирование других органов может повлечь за собой серьезные последствия (шок, сепсис и тд ) вплоть до смертельного исхода.
Профилактика
Основу профилактики заболевания составляет строгое соблюдение медицинским персоналом правил асептики во время инвазивных вмешательств, рациональное назначение антибиотиков и грамотное послеоперационное наблюдение за больными с хирургической патологией. Важную роль играет раннее распознавание и лечение хронических заболеваний брюшной полости и ретроперитонеального пространства (пиелонефрит, колит и тд ).
Источник
Флегмона — одно из самых опасных острых воспалительных заболеваний. Оно поражает кожу, слизистые, внутренние органы, при этом не имеет четко выраженных границ.
Нельзя рассчитывать, что при этом диагнозе всё «само собой рассосется» — болезнь требует антибактериального лечения или хирургического вмешательства. Причем – срочного.
Флегмона — что это такое
Это воспаление гнойного характера представляет угрозу не только для здоровья, но и для жизни человека.

Процессы протекают стремительно — начавшись с покраснения и болезненной припухлости на кожных покровах, флегмона ведет себя, как агрессивный захватчик, увеличивает зону поражения.
От флегмоны могут пострадать и лицо (веко, челюсть, щека), и туловище, и конечности человека.
Характер заболевания может быть идиопатическим (самостоятельным, не имеющим привязки к каким-то другим заболеваниям) либо представлять собой осложнение после гнойно-воспалительной болезни (к примеру, сепсиса или карбункулеза).

Процессы начинаются с наружных слоев эпидермиса, затем переходят на подкожную ткань.
Если гнойное воспаление клетчатки происходит в непосредственной близости от какого-либо органа, специалисты обозначают проблему при помощи слова «пара», что в переводе с греческого означает «около, возле» — например, «парапроктит» (воспаление в районе прямой кишки), «паранефрит» (возле почек), параоссальная флегмона (под трапециевидной и ромбовидной мышцами).
В качестве обобщающего термина используется название «параорганная флегмона».
Болезнь «без границ» не имеет к тому же и возрастных ограничений – от нее могут страдать новорожденные дети и пожилые люди.
Причины возникновения и возбудители
Самый распространенный возбудитель заболевания – золотистый стафилококк.
Помимо него в этом качестве могут выступать:
- энтеробактерии;
- облигатные анаэробы (стрептококки), способные действовать в отсутствие кислорода;
- синегнойная и (реже) кишечная палочки.

Причинами образования флегмоны является активность и достаточное, чтобы дать толчок к началу заболевания, количество вредоносных микроорганизмов, которые «оккупируют» мягкие ткани организма.
Необходимы также сопутствующие факторы:
- проблемы с иммунной защищенностью человека;
- состояние его системы кровообращения;
- наличие в организме аллергизации;
- способность микроорганизмов к вирулентности (заражению тканей);
- устойчивость микробов к лекарственным препаратам.
 Порой загадкой, даже для специалистов, остается причина образования флегмоны там, где нет ни следов травм, ни операционных разрезов.
Порой загадкой, даже для специалистов, остается причина образования флегмоны там, где нет ни следов травм, ни операционных разрезов.
Главным провоцирующим фактором в этом случае становится общее состояние здоровья пациента – опасность угрожает людям, принимающим много лекарств, губительно воздействующих на иммунную систему.
Проблемы возникают также при сахарном диабете и у ВИЧ-инфицированных.
В организм возбудитель заболевания проникает и распространяется в нем разными способами:
- через повреждения на коже и слизистых в результате травм;
- из источника инфицирования – через кровь;
- в результате прорыва абсцесса;
- после введения подкожно каких-либо химических веществ (например, скипидара, для лечения кожных заболеваний);
- как следствие введения лекарственных препаратов (постинъекционная флегмона).
Код по МКБ-10
В международном классификаторе заболеваний (МКБ-10) флегмона значится под кодом L03.
Затем следует более детальная классификация:
- если поражены пальцы руки либо стопа — L03.0;
- конечности (другие их отделы) — L03.1;
- челюстно-лицевая область — L03.2;
- туловище — L03.3.
Под кодами L03.8 и L03.9 значатся, соответственно, флегмона иных, кроме перечисленных, локализаций и флегмона неуточненная.
Причины возникновения заболевания, его симптомы, методы лечения и профилактики, а также фото стрептодермии у детей ищите в этом материале.
Инструкция по применению крема и мази Белогент представлены в данной статье.
Симптомы и лечение вируса Коксаки у детей рассмотрены тут: https://udermatologa.com/vir/simptomy-lechenie-foto-virusa-koksaki-u-detey-i-vzroslyh/
Симптомы и локализация болезни
Не имея четких границ, флегмона обнаруживает себя изменениями кожной поверхности в месте воспаления – она становится красной, блестящей, лоснящейся.
Ощущается болезненность не только при прикосновении, но и в результате движений, которые делает человек, например, при повороте туловища.
Неприятные ощущения усиливаются по мере развития заболевания. Кроме того, визуально расширяется и зона покраснения (со временем красный цвет меняется на желтый).
Без оказания медицинской помощи состояние пациента становится хуже, появляются головная боль, слабость, одышка, нарушается нормальный сон при общей сонливости в течение дня.
Температура тела поднимается до 40°C и выше. Человека мучают озноб, жажда. Проблемой становится мочеиспускание. В зоне поражения увеличиваются лимфатические узлы. Давление подскакивает, а сердечные ритмы – сбиваются.
Локализация флегмоны может быть самой разной.
Лицевая
В эту зону включены височная область, подвисочная ямка (через которую проходят важные нервы и сосуды), челюсти, околоушно-жевательная область (в том числе и жевательные мышцы), подглазничная зона (ограниченная краем глазницы, боковой стенкой носа и верхней челюстью). В категорию лицевых включены также щечная и скуловая флегмона.
Когда поражена нижняя челюсть, появляется неприятный запах изо рта, отечность, опухает язык. Возникает ощущение, словно болит шея, зуб или десна (в стоматологии нередки случаи, когда пациент обращается за помощью «не по адресу»).
Заболевание получило название «одонтогенная флегмона челюстно-лицевой области» (ЧЛО).
Человеку с таким диагнозом становится сложно говорить и глотать, поскольку отек охватывает окологлоточное пространство.
Могут возникать проблемы с дыханием. Поднимается температура. Лицо становится ассиметричным. Лечение не терпит отлагательств, поскольку велика вероятность потери зубов, тромбоза лицевых вен, асфиксии.
Заболеванию бывают также подвержены дно полости рта, гортань, горло. Причем инфекция может распространяться с одного «объекта» на другой практически беспрепятственно из-за обилия сосудов, слюнных желез, различных межмышечных щелей.
Флегмона века, глазницы, слезного мешка
 Если симптомы заболевания появились на одном веке, болезнь быстро распространяется и на второе веко, а также на глаз целиком. Пациент испытывает сильную головную боль.
Если симптомы заболевания появились на одном веке, болезнь быстро распространяется и на второе веко, а также на глаз целиком. Пациент испытывает сильную головную боль.
Если в зону поражения попал слезный мешок (что встречается довольно редко), опухшая область становится настолько болезненной, что человек не может открыть веки.
Очень опасно, когда флегмоной поражена глазница (ее также называют «орбита глаза») – полость, в которой находятся глазное яблоко и его придатки.
Промедление с лечением может привести к повреждению зрительного нерва и потере зрения. Не исключается опасность распространения инфекции на головной мозг.
Шеи

Толчком к развитию заболевания могут послужить воспаления глотки (в форме ларингита или фарингита) или запущенный кариес.
Подбородочная и подчелюстная область оказываются в зоне воспаления. Человек испытывает общую слабость, у него поднимается температура, болит голова. В качестве осложнения может начаться гнойный менингит.
В домашних условиях это заболевание не лечат, обычно пациенту требуется помощь врача-хирурга.
Кистевая
 Инфекция вначале сосредоточивается в центре ладони, на большом пальце либо запястье. Затем распространяется на всю кисть — другие части ладони и остальные пальцы.
Инфекция вначале сосредоточивается в центре ладони, на большом пальце либо запястье. Затем распространяется на всю кисть — другие части ладони и остальные пальцы.
Человек испытывает боль, которой предшествует неприятное покалывание.
Если воспалением охвачены межпальцевые зоны, такая флегмона получила название «комиссуральная», пальцы при этой форме заболевания практически лишены подвижности, поскольку каждое движение очень болезненно.
Особенно тяжелой считается у-образная форма локализации, когда поражение затрагивает такой важный вспомогательный аппарат мышц, как локтевую и лучевую синовиальные сумки ладоней.
Субпекторальная
Воспаление охватывает области под грудными мышцами – малой и большой.
Субпекторальная флегмона может начать развиваться из-за гнойника под мышкой, после сильного ушиба грудной клетки, из-за имеющихся в этой части тела фурункулов, ран, если инфицирована молочная железа (в результате мастита). О фурункулах на груди, а также на других интимных местах мы рассказывали здесь.
Конечностей и бедра
 Непосредственной причиной для начала гнойного воспаления становятся раны, ожоги, укусы, от которых пострадали руки (например, предплечье) или ноги, а также ряд заболеваний (например, панариций или гнойный артрит).
Непосредственной причиной для начала гнойного воспаления становятся раны, ожоги, укусы, от которых пострадали руки (например, предплечье) или ноги, а также ряд заболеваний (например, панариций или гнойный артрит).
«Проводником» для распространения гнойной инфекции служат межмышечная ткань, околососудистое пространство.
Симптомы заболевания развиваются стремительно. Если в зоне поражения оказались бедра или нижняя конечность, пациенту становится сложно передвигаться. Ноги словно опухают, увеличиваются лимфатические узлы.
Мочевая
От этого вида заболевания страдают бедра, мошонка, промежность, ягодицы. Возникает мочевая (ягодичная) флегмона из-за повреждений мочевого пузыря.
Ее симптомы — отек, кровянистость мочи (или ее отсутствие), боли в нижней части живота. Течение заболевания тяжелое, иногда болезнь завершается летальным исходом.
Мошонки (болезнь Фурнье)
 Эта локализация микробов – одна из наиболее опасных. К традиционным для заболевания симптомам (высокой температуре, ознобу, тахикардии) добавляются сильные боли, охватывающие мошонку и половой член.
Эта локализация микробов – одна из наиболее опасных. К традиционным для заболевания симптомам (высокой температуре, ознобу, тахикардии) добавляются сильные боли, охватывающие мошонку и половой член.
Кожу мошонки покрывают бурые пятна и пузыри с гнойным содержимым. Флегмона Фурнье требует оперативного лечения.
Специалисты используют еще один способ классификации заболевания по месту его локализации.
Согласно ему флегмона может быть:
- подкожная – заболевание развивается в слое жировой клетчатки, непосредственно под кожей;
- подфасциальная – в соединительных оболочках, покрывающих различные органы, нервные волокна, сосуды;
- забрюшинная – в брюшной полости;
- межмышечная;
- околопочечная;
- околопрямокишечная.
Классификация (виды, формы, стадии)
Классификация предусматривает различие заболеваний по глубине воздействия на здоровые ткани, по степени тяжести протекающих процессов и вариантам последствий.
По времени появления
Заболевание считают первичным, если оно начало развиваться после проникновения в ткани патогенных микроорганизмов, или вторичным, если воспаление «перекинулось» с соседних, уже пораженных участков.
По времени развития
Различают 2 вида флегмоны. Это острая флегмона, при которой состояние пациента стремительно ухудшается, и хроническая (иногда ее называют «деревянистая»), для которой типичным является вялое течение болезни.
Второй вариант предполагает длительный, до нескольких месяцев, процесс, в течение которого участки кожи в месте поражения становятся синюшными, а флегмона преобразуется в абсцесс, не вызывающий болевого синдрома.
По глубине поражения
В этом случае также возможны два варианта. Поверхностная форма флегмоны означает инфицирование подкожной клетчатки, не затрагивает мышечную ткань.
Глубокая распространяет свое негативное воздействие и на мышцы, и на межмышечное пространство, и на окружающую различные внутренние органы жировую клетчатку.
По характеру распространения
Флегмона может быть отграниченной, в случае если гнойник – локальный, или прогрессирующей – при значительном поражении ткани.

Если в первом случае гнойник вскрывают, а поврежденный участок дренируют, то во втором требуется серьезная хирургическая обработка, глубокий разрез с удалением гноя и иссечением некротических изменений в тканях.
По механизму возникновения
В этой категории различают самостоятельные формы, когда болезнь развивается не на фоне и не вследствие каких-либо патологий, а самостоятельно (если, к примеру, инфицированы только кисть, стопа, голень либо бедро).
Механизм развития флегмоны может быть также «запущен» после хирургического вмешательства (если травмирован грыжевой мешок или брюшная стенка).
По форме воздействия
Их несколько: серозная (она считается первичной), гнойная, гнилостная, некротическая, анаэробная.
При серозной форме нападению патогенных микроорганизмов подвергается жировая клетчатка. Она становится студенистой, пропитывается мутной жидкостью. Границы между больным и здоровым участками бывают трудноразличимыми.
 За серозной следуют более опасные фазы. Гнойная предполагает преобразование поврежденных тканей в гнойную массу зеленоватого, желтого или белого цвета.
За серозной следуют более опасные фазы. Гнойная предполагает преобразование поврежденных тканей в гнойную массу зеленоватого, желтого или белого цвета.
Могут образовываться язвы и свищи. Эта форма заболевания затрагивает кости, сухожилия, суставы.
При гнилостной форме заболевания пациент испытывает сильную интоксикацию. Пораженные ткани приобретают темные окраски – коричневую и зеленую. Наблюдается их распад – они становятся рыхлыми, кашеобразными.
Некротическая форма характеризуется формированием некрозных очагов. Когда организм их отторгает, образуется раневая поверхность, может появиться абсцесс, который самостоятельно вскроется.
Анаэробная форма – самая тяжелая из всех перечисленных. У тканей – вареный вид, без каких-либо покраснений, а внутри может образовываться газовая составляющая, о чем свидетельствует легкий хруст, появляющийся при надавливании на воспаленную поверхность.
Как выглядит флегмона (фото)
Диагностика
Важную роль в постановке диагноза играют субъективные ощущения пациента. Чем точнее они будут сформулированы, тем проще врачу ориентироваться в локализации заболевания и степени его тяжести, понять его патогенез (механизм зарождения и развития болезни).
К «объективным» методам диагностики относятся:
- контроль температуры тела;
- УЗИ участков, где возможно распространения заболевания;
- МРТ;
- рентгенограммы;
- анализы (мочи, крови, выделений из мест воспалений);
- пункции (если очаг инфицирования находится глубоко в тканях).
Отличия от абсцесса и других заболеваний
У различных гнойных воспалений могут быть похожие проявления, но для успешного лечения диагноз должен быть абсолютно точным.
Если сравнивать абсцесс и флегмону, то в первом случае, очаг воспаления заключен в капсулу, изолирован от здоровых тканей. У флегмоны подобного нет.

Отличить одно заболевания от другого сложнее всего на начальной стадии, когда капсула еще окончательно не сформировалась, и границы инфицирования размыты, как при флегмоне.
В процессе развития болезни, при переполнении капсулы гноем, может произойти ее разрыв, что приведет к превращению абсцесса в флегмону.
Если заболеванием поражены веки, флегмона на ранних стадиях практически не отличается от ячменя. Однако в первом случае ощущения гораздо болезненнее, чем во втором, кроме того имеются симптомы интоксикации организма.
 С флегмоной иногда путают заболевание ног «гемостатический дерматит», но у него другая природа и причина – недостаточная циркуляция крови в нижних конечностях.
С флегмоной иногда путают заболевание ног «гемостатический дерматит», но у него другая природа и причина – недостаточная циркуляция крови в нижних конечностях.
Сложно бывает отличить флегмону от рожистого воспаления. Для обоих диагнозов характерны сильная пульсирующая боль, плотный инфильтрат, изменения цвета кожи. Подробнее о причинах, симптомах и лечении рожистого воспаления ноги узнаете отсюда.
Разобраться в сложных случаях иногда возможно только с помощью лабораторных исследований.
Методы лечения
Врач назначает лечение в зависимости от степени тяжести пациента, и проводится оно, как правило, в стационаре, даже медикаментозное.
Антибиотики
Эти лекарства необходимы для остановки процессов гноеобразования в организме. Их назначают пациенту в виде таблеток или уколов.
Против флегмоны эффективны:
- Эритромицин;
- Гентомицин;
- Цефуроксим.
Терапия длится от 3 до 5 дней. Если результаты неутешительны (отек сохраняется, температура по-прежнему высокая, боль не отпускает), значит, процесс образования гноя остановить не удалось и потребуется хирургическое вмешательство.
Из других лекарственных препаратов используются представители группы пенициллинов: Трипсин, Террилитин, Ируксол.
Мази, компрессы
Эти средства могут дать результат на начальной стадии заболевания.
Компрессы делают спиртовые, с мазью Вишневского или с травами (один из возможных вариантов — отвар душицы с семенами льна).
Желательно компрессы ставить на ночь, а днем проводить физиопроцедуры. Полезен также электрофорез с использованием мумие.
Вскрытие
Хирургическая операция при флегмоне очень эффективна, особенно на запущенных стадиях и при обширных поражениях.
Удаление гноя необходимо, чтобы не пострадали внутренние органы, к которым инфекция подбирается опасно близко – легкое, желудок, почки, кишечник.
Как лечить недуг у новорожденных детей и старше
У новорожденных флегмона может появляться на 5-8-ой день жизни и развивается особенно тяжело. Заболеванию часто предшествуют опрелости на теле или мастит. Возбудителем, как правило, является золотистый стафилококк.
 Лечат маленьких детей хирургическим путем: вводят в организм дренаж, чтобы обеспечить отток экссудата, очистить от гноя рану. В обработке используют антисептические растворы.
Лечат маленьких детей хирургическим путем: вводят в организм дренаж, чтобы обеспечить отток экссудата, очистить от гноя рану. В обработке используют антисептические растворы.
Детям постарше дают общеукрепляющие и иммуномодулирующие лекарства, при необходимости – антибиотики, жаропонижающие и обезболивающие. Используют методики плазмафереза, гемодиализа, облучения крови лазером.
При своевременном начале лечения его прогноз – благоприятный. Полное восстановление наступает через 3-4 недели.
Восстановление и реабилитация
После того, как больному сделана операция, наступает период восстановления: пациенту назначают антибиотики, мази для очищения кожи (троксевазиновую, с экстрактом шиповника, с облепиховым маслом). Принимаются меры по укреплению иммунитета пациента.

При сильных повреждениях проводится дермопластика (пересадка кожи).
Важным фактором, помогающим реабилитации больного, является соблюдение режима. Выздоравливающий большую часть времени должен проводить в постели, причем те части тела, которые были инфицированы и подверглись оперативному вмешательству, должны находиться чуть выше остальных.
После удаления анаэробной флегмоны больному назначают уколы противогангренозной сыворотки. Работу сердечной мышцы помогают восстановить препараты, содержащие кофеин и адонилен.
Если вас интересует, отчего появляется заболевание, каковы его основные симптомы и как лечить сучье вымя у мужчин и женщин, прочтите нашу публикацию.
Препараты-глюкокортикоиды — что это такое? Описание и предназначение средств найдете в данной статье.
Какие могут быть осложнения
Поскольку серозно-гнойная жидкость может попасть в лимфу и кровь, инфекция рискует распространиться по всему организму и стать причиной таких заболеваний, как:
- сепсис;
- гнойные лимфаденит и лимфангит;
- рожа;
- гнойный тромбофлебит;
- гнойный артрит;
- менингит.
Профилактика
Чтобы избежать развития опасного заболевания, необходимо:
- при получении ссадин и ран, обрабатывать их антимикробными препаратами;
- своевременно лечить фурункулы;
- не оставлять без лечения кариес;
- при первых симптомах, напоминающих флегмону, обращаться к врачу;
- заботиться об укреплении иммунной защиты организма.
Источник
