Флебит код по мкб 10 у взрослых
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Флебит.

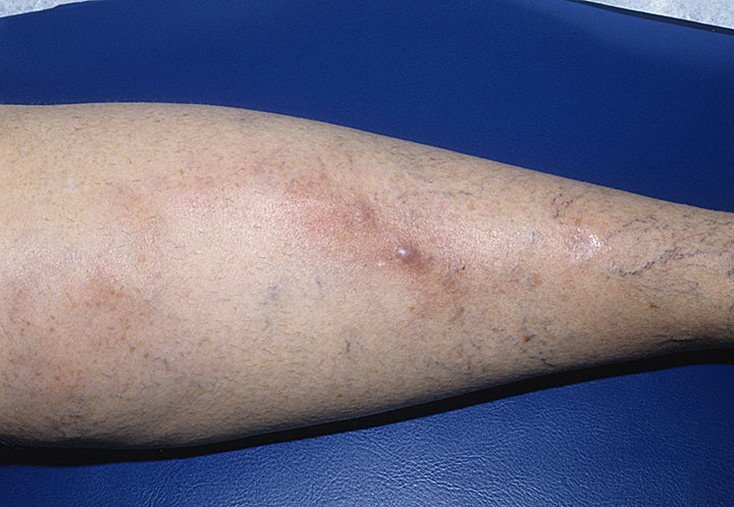
Клинические проявления флебита
Описание
Флебит — воспаление стенки вены. Преимущественное поражение наружной оболочки называют перифлебитом, внутренней — эндофлебитом, воспалительный процесс, захватывающий все оболочки вены, — пан-флебитом.
Симптомы
Основные клинические симптомы — боль и гиперемия кожи по ходу вены — наблюдаются лишь в начальной стадии заболевания и при поражении подкожных вен. При пальпации по ходу пораженной вены обнаруживается плотный болезненный тяж либо инфильтрат, свидетельствующий о вовлечении в воспалительный процесс значительных участков подкожной клетчатки. Флебит часто приводит к развитию тромбофлебита, с которым связаны осложнения — септические эмболии, абсцессы и.
Причины
Перифлебит развивается обычно в результате перехода воспалительного процесса на стенку вены из окружающих тканей. Эндофлебит возникает при травме вены и повреждении ее внутренней оболочки, чаще всего при длительном пребывании в вене иглы или катетера при инфузионной терапии, а также внутривенном введении гипертонических растворов.
Лечение
Лечение в основном консервативное. Местно применяют компрессы с мазями, содержащими гепарин, троксевазин, а также тепловые физиотерапевтические процедуры. Проводят противовоспалительную терапию (назначают аспирин, бутадионили реопирин), применяют препараты, улучшающие реологические свойства крови и трофику венозной стенки (гливенол, эскузан, трентал, курантил и ). Прогноз, как правило, благоприятный. Профилактика заключается в строгом соблюдении правил внутривенных инъекций и вливаний, своевременном лечении гнойно-воспалительных процессов.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Постинъекционный флебит.
Постинъекционный флебит
Описание
Флебит после инъекции. Это воспаление венозной стенки, которое возникает как осложнение инъекции лекарств. Патология характеризуется болезненной местной реакцией с гиперемией, отеком, утолщением пораженного сосуда, создает риск инфекции, эмболии легочной артерии и других осложнений. Заболевание выявляется на основании клинического обследования, подтвержденного инструментальными лабораторными методами диагностики (анализ крови на D-димер, УЗИ вен и венография). Программа лечения включает общие рекомендации, консервативную терапию и хирургическую коррекцию (традиционные и эндоваскулярные методики).
Дополнительные факты
Флебит является распространенным местным осложнением внутривенной катетерной инфузионной терапии. По разным оценкам, частота заболевания у стационарных больных варьирует от 2,3 до 67%. Значительное расхождение в показателях заболеваемости, вероятно, связано с недостаточной идентификацией и регистрацией новых случаев. Благодаря инфузии, 70–80% тромботических состояний развиваются в венах верхней конечности. Патология встречается у 5,8% наркоманов, употребляющих инъекционные наркотики, что составляет 25% всех сосудистых осложнений. Распространенность тромбофлебита увеличивается с возрастом — половина случаев встречается у людей старше 60 лет. Женщины страдают в два раза чаще, чем мужчины.
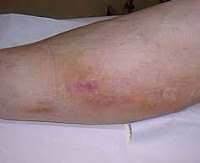
Постинъекционный флебит
Причины
Возникновение флебита после инъекции происходит из-за внутривенных манипуляций, которые вызывают повреждение эндотелия. Воспалительный процесс с поражением поверхностных или глубоких вен начинается под несколькими воздействиями: Движение инородного тела (иглы, катетера) становится источником трения и повреждает эндотелий сосуда. Это происходит особенно часто при использовании широких инъекционных игл, плохой фиксации (проксимальной, дистальной) и введения рядом с венозными клапанами или суставами. Повторная катетеризация, частые инъекции (от 25 до 30 раз в неделю) и более длительное присутствие канюли (2 дня или дольше) увеличивают риск развития флебита. На частоту развития патологии существенно влияют рН (менее 5,0) и осмолярность (более 450 мОсмоль / л) вводимых веществ. Повышенный риск наблюдается при введении антибиотиков (бета-лактамы, ванкомицин, амфотерицин В), гипертонических растворов (глюкоза, хлорид кальция), средств химиотерапии. Бензодиазепины, барбитураты, вазопрессорные амины и другие лекарственные средства оказывают вредное действие. Хотя воспаление обычно асептическое, нарушение правил и методов введения лекарств способствует проникновению инфекционных агентов, которые поддерживают и усугубляют его течение. Отмечено, что поливинилхлоридные и полиэтиленовые катетеры более подвержены конъюнктурному загрязнению микрофлоры (стафилококки, дрожжеподобные грибы).
В дополнение к вышесказанному, высокая заболеваемость флебитом связана с установкой и обслуживанием венозных систем плохо обученным персоналом. Инвазивные диагностические и лечебные процедуры с использованием катетеров (ангиография, флебография, эндоваскулярные вмешательства) приводят к патологическим изменениям. Отдельной причиной тромбофлебита является внутривенное введение наркотических веществ.
Факторы риска развития постинъекционных осложнений включают старость, анамнез тромботических состояний и курение. Флебит возникает при приеме гормональных контрацептивов, с дефектами коагуляции, онкологическими процессами и другими патологиями (ожирение, сахарный диабет, ВИЧ-инфекция).
Патогенез
Развитие постинъекционного флебита опосредовано повреждением эндотелия, физико-химическими изменениями крови (венозный стаз, повышенная коагуляция), влиянием микроорганизмов. Заболевание начинается с нейрорефлекторных реакций в ответ на чрезмерную механическую и химическую агрессию. Инъекции и растворы для инъекций раздражают чувствительные нервные окончания в венозной стенке, вызывая длительный спазм сосудов.
Первоначальная травма вызывает воспалительный ответ (с участием простагландинов, лейкотриенов), что приводит к немедленной адгезии тромбоцитов к поражению. Дополнительная агрегация тромбоцитов крови опосредуется тромбоксаном А2 и тромбином. Так или иначе, в воспаленной вене образуется небольшой кровяной сгусток, чтобы восстановить повреждение. Но при высоком риске тромбоза он увеличивается в размерах, что приводит к нарушениям гемодинамики.
Классификация
Постинъекционный флебит — ятрогенное заболевание. Это вторичное состояние, которое возникает в ранее неизмененных венах поверхностного или глубокого канала. Учитывая расположение воспалительного процесса в сосудистой стенке, в клинической флебологии выделяют несколько форм патологии: Развивается при повреждении внутреннего слоя вены (интима). Это наиболее распространенный тип воспаления, связанного с инъекцией наркотиков или эндоваскулярными вмешательствами. Проникновение инфузионных растворов в паравазальную ткань приводит к химическому повреждению и воспалению наружного слоя сосуда. Обычно это происходит при введении раздражающих лекарств, лекарств.
-4-. Наиболее серьезная форма патологического процесса. Он характеризуется вовлечением всех слоев венозной стенки, часто препятствуя течению эндо- или перифлебита.
На основании этиологии различают механический, химический и инфекционный флебит. Среди пациентов, получавших инфузионную терапию, чаще всего наблюдаются поражения запястья и локтевой области, а у пациентов с внутривенной формой зависимости обычно выявляется поверхностный тромбофлебит нижних конечностей.
Симптомы
Клиническая картина флебита кисти и локтевой ямки развивается сразу после введения препарата, что сопровождается очень типичными симптомами. Повреждение сосудистой стенки и проникновение лекарственного средства в мягкие ткани проявляются сильной болью в месте инъекции, которая распространяется по всей вене и ограничивает двигательную функцию конечности. Общее состояние здоровья практически не нарушается, иногда возникает субфебрильная лихорадка.
В проекции воспаленного сосуда наблюдается полоса гиперемии с локальным повышением температуры, увеличением регионарных лимфатических узлов. О тромбозе свидетельствует плотный и болезненный шнур, похожий на шнур, обнаруженный при пальпации. Острый период длится 3 недели после появления клинических признаков; продолжительность подострого тромбофлебита составляет от 21 дня до одного месяца. Постоянная травма сосуда у потребителей инъекционных наркотиков вызывает рецидив тромбофлебита и облитерацию венозного просвета. Затем в местах введения психоактивных веществ определяется плотный линейный инфильтрат, приваренный к тканям, кожа, на которой он утолщается, становится пигментированной и синеватой.
Тромбофлебит подключичной вены развивается постепенно в течение 1-2 недель. Он начинается у пациентов, которые все еще находятся в больнице, но, принимая во внимание интенсивную помощь, предоставляемую для основного заболевания, он часто скрытый. При осмотре отмечается отек мягких тканей и расширение подкожных вен, которые распространяются на всю верхнюю конечность. Болевой синдром варьируется от легкого, усугубляемого движением, до интенсивного. Воспаление глубоких сосудистых сегментов протекает как париетальный флеботромбоз.
Ломота в теле.
Возможные осложнения
Осложнения флебита после поверхностного введения в кровать довольно редки. У ослабленных людей заболевание приобретает гнойный характер с образованием абсцесса и септическим состоянием. Хронический процесс с длительной историей внутривенной наркомании сопровождается глубокими и незаживающими трофическими язвами, которые склонны к инфекции и кровотечению. Катетер-ассоциированный флеботромбоз центральных вен усугубляется потерей доступа, невозможностью дальнейшей инфузии лекарств и синдромом посттромбофлебита (до 13% пациентов). 5–8% случаев связаны с развитием клинически выраженных вариантов тромбоэмболии легочной артерии, а осложнение является субклиническим у 36% пациентов.
Диагностика
Идентификация поверхностного флебита после инъекции, как правило, не представляет трудностей и проводится во время медицинского осмотра, не требуя дополнительных анализов. Инфузия флеботромбоза, а также оценка клинических данных требует лабораторного и инструментального подтверждения с использованием следующих методов:
• Анализ крови на уровень D-димера. Исследование полезно для клинического риска низкого или умеренного тромбоза, чтобы прояснить изменения в коагуляции. Однако D-димер не отличает патологический процесс от поверхности и глубоких сегментов. Обладая высокой чувствительностью, тест обладает низкой специфичностью, поэтому в некоторых случаях может давать ложные результаты.
• Ультразвуковое ангиосканирование вен. Рекомендуется подтвердить диагноз и исключить флеботромбоз. УЗДС позволяет оценить состояние внутренней оболочки сосуда и характер венозной гемодинамики. Методика имеет много преимуществ, включая хорошую чувствительность и специфичность, низкий риск из-за отсутствия воздействия радиации или контрастных веществ и высокую доступность.
• Контрастная флебография пораженных участков. В тех случаях, когда ультразвук дает отрицательный результат с высокой вероятностью патологии, контрастная флебография может использоваться в качестве «золотого стандарта». Исследование показано для глубокого венозного воспаления, связанного с рентгеновским облучением и введением контраста.
В случаях сложной диагностики компьютерная или магнитно-резонансная ангиография используется для улучшения визуализации. Пациенты с тромбофлебитом нуждаются в помощи специализированного флеболога. Дифференциальный диагноз постинфузионного тромбофлебита ставится с лимфангитом, панникулитом, целлюлитом, узловатой эритемой.
Лечение
Терапевтическая тактика определяется характером процесса, его распространенностью и тяжестью, выраженностью симптомов, наличием осложнений и связанных с ними состояний. Легкий поверхностный флебит характеризуется самостоятельным исчезновением после изъятия канюли. В остальных случаях требуется активное лечение:
• Общие события. Первоначальное действие при любом флебите — остановить инфузию и удалить катетер (или заменить его новым, если у пациента гемодинамическая нестабильность). Пораженной конечности рекомендуется придавать повышенное положение для улучшения кровотока и уменьшения воспалительной реакции. Холод применяется к воспаленной области.
• Коррекция наркотиков. Он направлен на предотвращение распространения процесса на более глубокие сегменты, ослабление воспаления, улучшение кровообращения и облегчение боли. Используются антикоагулянты, нестероидные противовоспалительные препараты, ангиопротекторы. Повязки с гепариновой мазью и НПВП наносятся на пораженный участок, после того как потепление стихло — грелки.
• Хирургические методы. При гнойном тромбофлебите требуется хирургическое лечение. Он включает флебэктомию, некрэктомию, стадию дренирования и наложение первичных швов на рану (параллельно с антибиотикотерапией). Эндоваскулярные технологии (тромбэктомия, селективный тромболизис, размещение кава-фильтров) используются в ситуациях с флеботромбозом.
В комплексной коррекции флебита после инъекции используются физиотерапевтические методы — электрофорез с трипсин-гепариновым комплексом, гальванизация, световая и лазеротерапия. Пациентам рекомендуется придерживаться активного режима, чтобы избежать венозного застоя.
Список литературы
1. Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений// Флебология. — 2010 — №4(2).
2. Эпидемиология и профилактика постинъекционных осложнений: Автореферат диссертации/ Чернова О. Э. — 2006.
3. Структура постинъекционных осложнений у больных наркоманией в хирургическом стационаре/ Сажин А. В. И тд;// Российский медицинский журнал. – 2012 — № 4.
Источник
Рубрика МКБ-10: I80.2
МКБ-10 / I00-I99 КЛАСС IX Болезни системы кровообращения / I80-I89 Болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках / I80 Флебит и тромбофлебит
Определение и общие сведения[править]
Тромбоз глубоких вен нередко протекает бессимптомно и остается нераспознанным, поэтому общая частота заболевания неизвестна. По данным сцинтиграфии с 125I-фибриногеном, тромбоз глубоких вен осложняет послеоперационный период у 30% больных старше 40 лет. Тромбоз глубоких вен диагностируют более чем у половины больных с параличом нижних конечностей и более чем у половины больных, длительно прикованных к постели.
Этиология и патогенез[править]
Основные причины тромбоза глубоких вен совпадают с патогенетическими факторами тромбообразования (триада Вирхова): (1) повреждение эндотелия; (2) замедление венозного кровотока; (3) повышение свертываемости крови. Факторы риска включают сердечную недостаточность, пожилой возраст, злокачественные опухоли, травмы, ожирение, длительную иммобилизацию конечности, длительный постельный режим, прием пероральных контрацептивов, эритремию, тромбоцитоз и другие состояния, при которых повышена свертываемость крови (дефицит антитромбина III, протеина C, протеина S). Тромбоз обычно начинается с вен голени, однако возможно изолированное поражение бедренной или подвздошной вены. Растущий тромб может полностью закрыть просвет сосуда, привести к нарушению венозного оттока и влажной гангрене.
Клинические проявления[править]
Классические признаки: отек, боль, болезненность при пальпации, повышение температуры конечности, расширение поверхностных вен. Симптом Гоманса (боль в икроножной мышце при тыльном сгибании стопы) неспецифичен, и ориентироваться на него не следует. Клинические признаки тромбоза глубоких вен известны своей ненадежностью: у половины больных с классической картиной тромбоза объективные исследования не подтверждают диагноз; и наоборот, в половине случаев доказанный тромбоз протекает бессимптомно.
Два состояния заслуживают особого внимания:
1. Белый болевой флебит (phlegmasia alba dolens) — осложнение тромбоза вен подвздошно-бедренного сегмента. Характерны сильный отек конечности и молочно-белая окраска кожи.
2. Синий болевой флебит (phlegmasia cerulea dolens) наблюдается при субтотальной тромботической окклюзии всех вен ноги. Характерны боль, цианоз и отек. Нарушение венозного оттока и быстро нарастающий отек могут привести к гиповолемии и влажной гангрене. Дифференциальный диагноз между артериальной и венозной непроходимостью проводят с помощью допплеровского исследования.
Флебит и тромбофлебит других глубоких сосудов нижних конечностей: Диагностика[править]
Для своевременного выявления тромбоза глубоких вен нужен активный поиск, особенно у больных из группы риска.
1. При клиническом подозрении на тромбоз глубоких вен проводят объективные исследования.
2. Методы неинвазивной диагностики
а. Дуплексное УЗИ быстро вытеснило флебографию и в настоящее время является методом выбора в неинвазивной диагностике тромбоза глубоких вен. Признаки тромба: неподатливость стенок вены, повышенная эхогенность по сравнению с движущейся кровью. Как и при любом УЗИ, информативность метода зависит от квалификации исследователя, поэтому для получения достоверных результатов требуется определенный опыт работы. В среднем точность метода составляет 95%, однако в диагностике локального тромбоза вен голени его чувствительность меньше.
б. Допплеровское исследование, импедансную и механическую плетизмографию часто используют для подтверждения или исключения тромбоза глубоких вен, заподозренного на основании клинических признаков. Эти методы более точны при локализации тромба проксимальнее голени.
в. Сцинтиграфия с 125I-фибриногеном. В диагностике тромбоза вен голени точность метода составляет 90%. Однако при тромбозе вен подвздошно-бедренного сегмента метод малоинформативен. Кроме того, исследование занимает 24—48 ч.
3. Исследования в динамике. Поскольку точность большинства неинвазивных методов при тромбозе вен голени невысока, для обнаружения роста тромба в проксимальном направлении показаны импедансная плетизмография или другие исследования в динамике. Локальный тромбоз вен голени редко приводит к ТЭЛА и часто остается нераспознанным. Рост тромба в проксимальном направлении наблюдается в 20% случаев; его надо вовремя обнаружить с помощью плетизмографии или дуплексного УЗИ.
4. Флебография остается эталонным методом диагностики тромбоза глубоких вен. Грамотно выполненная флебография позволяет получить изображение глубоких вен голени, подколенной, бедренной, наружной и общей подвздошных вен. Флебография — инвазивное исследование, сопряженное с риском тромбофлебита поверхностных вен и тромбоза глубоких вен. Кроме того, с ее помощью обычно не удается отличить свежий растущий тромб от старого организованного.
Дифференциальный диагноз[править]
Отек может быть обусловлен лимфедемой, сердечной недостаточностью, нефротическим синдромом, гипоальбуминемией. Боль в ноге бывает вызвана лимфангиитом, разрывом сухожилия, кистой Бейкера, периферическим невритом, пояснично-крестцовым радикулитом, артритом, бурситом, травмой или инфекцией мягких тканей, новообразованием.
Флебит и тромбофлебит других глубоких сосудов нижних конечностей: Лечение[править]
1. Антикоагулянтная терапия, проводимая для профилактики ТЭЛА и остановки роста тромба, — метод выбора при тромбозе глубоких вен. Одновременно назначают постельный режим и возвышенное положение ног. Лечение гепарином начинают с насыщающей дозы 5000—10 000 ед в/в струйно, после чего начинают инфузию со скоростью 1000 ед/ч. Каждые 4 ч измеряют АЧТВ. Скорость инфузии подбирают так, чтобы АЧТВ превышало контрольное значение в 1,5—2 раза.
Приблизительно в 5% случаев гепаринотерапия осложняется гепариновой тромбоцитопенией с образованием в артериях и венах белых тромбов, содержащих большое число тромбоцитов. Осложнение обычно развивается через 3—5 сут после начала лечения. В основе лежит иммунная реакция, не зависящая от количества введенного гепарина. Гепарин вызывает образование антитромбоцитарных антител, запускающих агрегацию тромбоцитов и тромбообразование. В результате развиваются тромбоцитопения и тромбоэмболические осложнения. Поэтому у каждого больного, получающего гепарин, нужно ежедневно определять количество тромбоцитов в крови. При быстром снижении числа тромбоцитов и при абсолютном значении показателя меньше 100 000 мкл–1 введение гепарина немедленно прекращают.
Варфарин назначают через несколько суток после начала гепаринотерапии. Дозу препарата подбирают, измеряя ПВ, которое в ходе лечения должно в 1,5 раза превышать контрольное. Введение гепарина прекращают после того, как будет достигнута терапевтическая концентрация варфарина в крови. Прием антикоагулянтов внутрь продолжают 3—6 мес. При тромбозе глубоких вен у беременных назначают гепарин: сначала в/в инфузию, потом п/к инъекции (15 000—20 000 ед каждые 12 ч), которые продолжают до окончания беременности. В послеродовом периоде переходят на прием антикоагулянтов внутрь, продолжительность лечения — 3—6 мес.
2. Тромболизис (с помощью урокиназы или стрептокиназы) считается перспективным методом лечения, но не позволяет снизить частоту постфлебитического синдрома. Метод особенно эффективен при локальном тромбозе прободающей вены давностью менее 7 сут. Тромболизис сопряжен с высоким риском геморрагических осложнений и противопоказан при высоком риске кровотечения, тяжелой артериальной гипертонии, недавнем геморрагическом инсульте.
3. Тромбэктомия не имеет никаких преимуществ перед простой антикоагулянтной терапией в плане профилактики поздних осложнений. К хирургическому вмешательству прибегают в тех случаях, когда на фоне антикоагулянтной терапии развивается синий болевой флебит и возникает угроза влажной гангрены.
Профилактика[править]
Задача профилактики — не допустить тромбоз глубоких вен и, таким образом, избежать всех возможных осложнений, в том числе ТЭЛА и постфлебитического синдрома. Во время подготовки к большой операции — полостной, ортопедической, гинекологической, урологической или нейрохирургической — следует выявить все факторы риска тромбоза глубоких вен и при наличии хотя бы одного из них начать профилактические мероприятия.
1. Медикаментозные методы. Назначение гепарина значительно снижает частоту тромбоза вен голени. Обычно вводят по 5000 ед п/к 2 раза в сутки. Основной недостаток метода — риск геморрагических осложнений. Эффективны и антикоагулянты для приема внутрь (варфарин). В настоящее время их применяют в основном перед ортопедическими операциями. Показано, что декстран снижает частоту ТЭЛА, не влияя на частоту тромбоза глубоких вен. Аспирин и другие НПВС неэффективны.
2. Механические методы. Ношение эластичных чулок, создающих градиент давления от стопы к бедру, снижает частоту тромбоза глубоких вен в послеоперационном периоде. Наиболее эффективна перемежающаяся пневматическая компрессия ног.
Прочее[править]
Осложнения
1. ТЭЛА (см. гл. 17, п. I) — самое тяжелое осложнение тромбоза глубоких вен. В США от ТЭЛА ежегодно погибает 200 000 человек. В 85% случаев ее причиной служит тромбоз глубоких вен ног.
2. Рецидивирующий тромбоз. Правильное лечение позволяет снизить частоту рецидивов тромбоза глубоких вен до 5—10%. Диагностику рецидивов затрудняет постфлебитический синдром, на фоне которого импедансная плетизмография нередко дает ложноположительные результаты. Поэтому в данном случае нужна более активная диагностическая тактика — флебография или дуплексное УЗИ. Рецидивирующий тромбоз должен заставить врача подумать о повышенной свертываемости крови (включая дефициты антитромбина III, протеина C, протеина S), усиленной агрегации тромбоцитов, а также об осложнениях гепаринотерапии (см. гл. 18, п. V.Е.1).
3. Влажная гангрена развивается при непроходимости всех вен ноги. Блокада венозного оттока влечет за собой нарушение перфузии и необратимые ишемические изменения тканей.
4. Постфлебитический синдром.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Bergan, J. J., Yao, J. S. T. Surgery of the Veins. Orlando, Fl: Grune & Stratton, 1985.
2. Bergan, J. J., et al. Surgical treatment of venous obstruction and insufficiency. J. Vasc. Surg. 31:174, 1986.
3. Browse, N. L., Burnand, K. G., and Thomas, L. T. Disease of the Veins: Pathology, Diagnosis, and Treatment. London: Hooper and Stoughton Limited, 1988.
Действующие вещества[править]
Источник
