Физиопроцедуры при синдроме грушевидной мышцы

От тяжелой работы, длительных тренировок, спортивных нагрузок, долгого сидения или травм возникает боль в седалищном нерве. Нередко причиной этому становится синдром грушевидной мышцы, которая проходит над нервом. Она сжимается, деформируется и давит на нерв. Возникает боль и дискомфорт при движении.
Что такое грушевидная мышца?
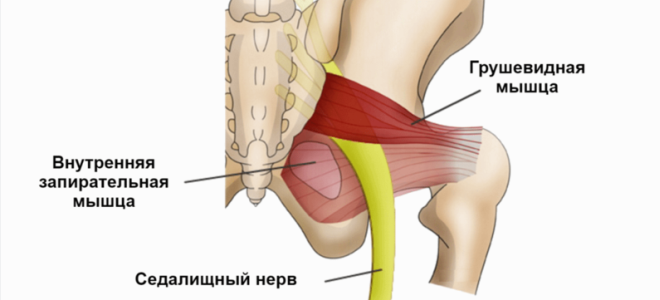
Грушевидная мышца – лат. musculus piriformis – принадлежит к внутренней группе мышц таза. По виду напоминает плоский равнобедренный треугольник. Она крепится к бедренной кости и крестцу (берет от него начало), проходит под ягодичной мышцей. Функции грушевидной мышцы невелики. Отвечая за наружную ротацию бедра и ноги, она призвана удерживать стопы и колено при ходьбе развернутыми вперед. Способна наклонять таз в свою сторону при фиксированной ноге, отводить бедро.
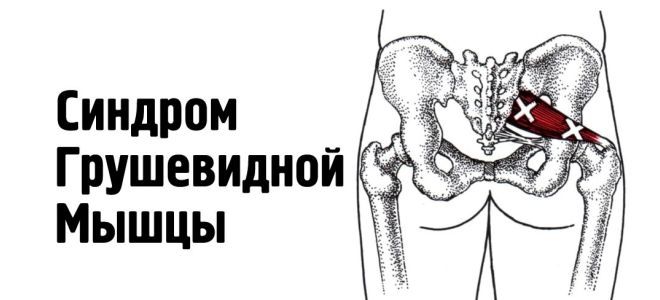
Что такое синдром грушевидной мышцы?
Иногда в работе мышцы возникает спазм, она укорачивается или уплотняется. Происходит защемление или сдавливание нерва в образованном мышцами канале – туннельная невропатия. Чтобы понять откуда берется синдром грушевидной мышцы, что это, нужно знать, что при напряжении, определенных действиях или заболеваниях происходит ущемление седалищного нерва. Он зажат между внутренней запирательной и грушевидной мышцей. Данный синдром, известный также как миофасциальный – самый распространенный из туннельных невропатий нижних конечностей.
Причины синдрома грушевидной мышцы
Защемление или воспаление грушевидной мышцы происходит по ряду причин и является следствием влияния различных факторов. Специалисты называют два вида провокаторов данного явления: первичные и вторичные. В первом случае на ткань мышцы оказано негативное воздействие, и связано оно может быть с:
- переохлаждением;
- травмами поясничной или ягодичной зоны;
- внутримышечной инъекцией, проведенной неправильно;
- напряжением или растяжением при резком движении и пр.
Вторичные факторы влияют на состояние мышц, но нарушения возникают в соседних тканях и органах, например, в малого таза или в соединительных структурах крестцового, подвздошного отдела. Нередко синдром – воспаление или защемление грушевидной мышцы связан с патологиями позвоночника: деструктивными изменениями, опухолями, травмами, сужением межпозвоночных отверстий и другими недугами.
Синдром грушевидной мышцы – симптомы
Пораженная грушевидная мышца напрягается, утолщается или укорачивается и ограничивает движения бедра, а наклоны вперед сопровождаются болевыми ощущениями. Они отдают в поясницу, пах, могут добраться до коленного сустава. Возникает онемение и другие неврологические признаки. При наличии подобных неприятных ощущений можно заподозрить у себя синдром грушевидной мышцы, симптомы у женщин и мужчин подразделяются на:
- Локальные – боль при ходьбе.
- Сдавливание нижней ягодичной артерии. Возникает мешающий движению спазм, кожа бледнеет.
- Поражение седалищного нерва и сжатие сосудов. Возникает тупая боль по всей ноге, и жжение. Кожный покров становится чувствительным.
Синдром грушевидной мышцы – диагностика
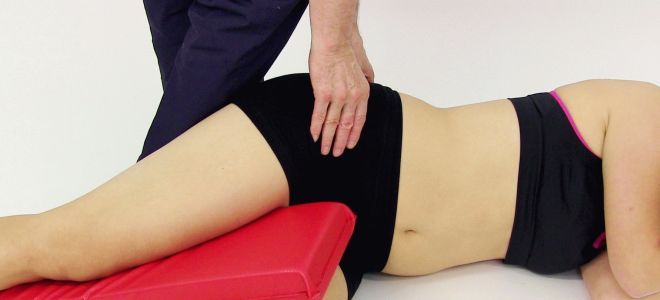
Патологию нелегко диагностировать, хотя она распространена, и ей подвержены люди любого возраста. Большинство больных пояснично-крестцовым радикулитом страдают от нее. Как правило, неврологам удается обнаружить синдром грушевидной мышцы, симптомы и лечение распознает и назначает терапевт или врач узкой специализации (невролог, ортопед). Для диагностирования требуется провести ряд тестов. Миофасциальный синдром грушевидной мышцы определяется такими методами, как:
- пальпация (большой бедренной кости, крестцового и подвздошного сочленения);
- наблюдение за мышцей в состоянии движения;
- простукивание молоточком по ноге и проверка реакции;
- новокаиновый укол в мышцу и последующее мануальные тесты;
- магнитно-резонансная томография;
- рентгенография поясничной области.
Синдром грушевидной мышцы – лечение
Когда диагноз подтвержден, возникает вопрос о том, как лечить синдром грушевидной мышцы. Главная рекомендация – комплексный подход к решению проблемы. Задачи врача – выявить и устранить главного провокатора недуга. Прогнозы заболевания благоприятные, если своевременно назначить правильную терапию. Вылечить состояние можно всего за несколько сеансов массажа, постизометрической релаксации (ПИР) и специальных упражнений. Как правило, врачи не назначают прием медикаментов. Но купировать болевой синдром и снять спазм можно с помощью:
- анальгетиков (Анальгин, Пенталгин, Спазмалгон);
- НПВС – таблеток и мазей (Кетанов, Кеторол, Ибупрофен);
- спазмолитиков (Но-Шпа);
- миорелаксантов (Прендерол, Баклофен).
Массаж при синдроме грушевидной мышцы
Если виновником синдрома является спазм, его необходимо остановить. Массаж грушевидной мышцы призван успокоить и расслабить пораженную зону. Манипуляции направлены на ягодично-крестцовую область. Чтобы добраться и промассировать необходимую мышцу, можно использовать теннисный мячик или специальный ролик. Необходимо сесть на него, найти болевую точку и ненадолго задержаться в таком положении.
ЛФК при синдроме грушевидной мышцы

После массажа и глубокого продавливания пораженных мышц, необходимо полученный результат закрепить, улучшить их растяжку и кровоснабжение. С этой целью успешно справляется зарядка. Укрепить мышцы помогают растяжка, беговые упражнения и гимнастика при синдроме грушевидной мышцы. В некоторых случаях домашние тренировки избавляют от недуга и полностью заменяют медикаментозную и другую терапию.
Когда диагностирован синдром грушевидной мышцы, упражнения необходимо выполнять с осторожностью, подходить к занятиям ответственно, постепенно, не допускать сильной боли во время тренировки. Виды некоторых упражнений:
- С эспандером. Здоровой ногой встать к стене (боком), эспандер прикрепить к пораженной конечности, а вторым концом – к другому неподвижному предмету. Зафиксировать его на уровне лодыжки. Ногу отвести в сторону, вернуть в исходное положение, сделать 10-15 повторов и два подхода.
- Расположившись на коврике, согнуть одну ногу, а затем медленно согнуть другую, поставив пятку к противоположному колену. Неприятные ощущения в коленном суставе необходимо избегать, двигаться медленно. Ладони поставить за спину и продвигаться ко второй ноге грудной клеткой.
- Планка боковая. В положении лежа на боку выстроить в одну линию плечи, голень и бедра. Приподнять бедра от пола, балансируя на одном локте, и постараться удержать положение 10-15 секунд. Медленно опустить бедра на пол. Повторить на другой стороне.
- Полное расслабление. Необходимо лечь на спину, конечности вытянуть вдоль туловища, следить за дыханием.
Физиотерапия при синдроме грушевидной мышцы
Некоторые физиотерапевтические процедуры помогают расслабить мышцы, снять спазм и остановить воспаление. Их успешно сочетают с приемом медикаментов и массажем. Неплохие результаты дают диадинамометрия (воздействие диадинамических токов) и магнитолазерная терапия. Чтобы устранить синдром грушевидной мышцы, лечение теплом, холодом, током и т.п. подбирает доктор. Помимо представленных практикуют такие методы, как:
- лазерная терапия;
- ультразвук;
- фонофорез;
- вакуумный массаж;
- Увч-терапия;
- парафиновые аппликации;
- амплипульс.
Какой бы способ не был выбран, важно следовать выбранному пути лечения, при необходимости дополнять его приемом лекарств. Синдром грушевидной мышцы редко требует серьезного вмешательства, лишь когда причиной его становятся травмы и опухоли. С патологией успешно борются в домашних условиях под контролем врача.
Источник
Синдром грушевидной мышцы – это тянущие, ноющие боли в области ягодицы и тазобедренного сустава, обычно отдающие в бедро, голень, пах.
Синдром грушевидной мышцы – самая распространенная форма туннельной невропатии. Наиболее часто он возникает на фоне остеохондроза пояснично-крестцового отдела позвоночника и его осложнений – протрузии и грыжи межпозвонкового диска.
Этот болевой синдром сопровождает более половины всех случаев пояснично-крестцового радикулита.
Лечение синдрома грушевидной мышцы
Лечение синдрома грушевидной мышцы с помощью ударно-волновой терапии (УВТ) и других методов физиотерапии в нашей клинике позволяет достичь быстрых положительных результатов:
- снять боль и мышечный спазм,
- устранить воспаление и отек,
- восстановить двигательную активность, подвижность, физическую работоспособность,
- замедлить или остановить развитие заболевания, ставшего причиной болевого синдрома, и значительно снизить риск его осложнений.
Терапевтический эффект ударно-волновой терапии при синдроме грушевидной мышцы достигается благодаря улучшению местного кровообращения в сочетании с мощным противовоспалительным действием процедуры.
Проникая в самый очаг воспаления, акустические волны инфразвуковой частоты создают вибрацию подобную глубинному массажу. Это позволяет значительно уменьшить или полностью устранить компрессию (защемление) нервов и отечность, снять мышечный спазм и стимулировать восстановительные процессы. Таким образом, УВТ снимает болевой синдром, воздействуя на его причину, что обеспечивает не только быстрый, но и стойкий, пролонгированный эффект.
В отличие от нестероидных противовоспалительных средств физиотерапия не оказывает негативных побочных эффектов и способствует естественному оздоровлению позвоночника, нервных и мышечных тканей.
Почему возникает синдром грушевидной мышцы?
Непосредственная причина синдрома грушевидной мышцы – сдавление седалищного нерва в области между мышечными волокнами и крестцово-остистой связкой. Оно может быть вызвано проблемами позвоночника (в области L5 — S1) или воспалением мышцы. В первом случае речь идет о вертеброгенном синдроме, во втором – о миофасциальном синдроме.
Грушевидная мышца находится под большой ягодичной мышцей. Ее воспаление и связанное с ним сдавление седалищного нерва бывает спровоцировано переохлаждением, травмой (растяжением), перенапряжением, длительным пребыванием в неудобной позе.
В случае вертеброгенного синдрома причиной рефлекторного мышечного спазма и сдавления седалищного нерва является защемление нервных корешков в пояснично-крестцовом отделе. Как правило, оно возникает на фоне остеохондроза, при котором происходит усыхание межпозвонковых дисков, в результате чего расстояния между соседними позвонками уменьшаются, их тела и отростки сближаются и защемляют нервные корешки, отходящие от спинного мозга.
Причиной дискогенного болевого синдрома являются осложнения остеохондроза – протрузия или грыжа, при которых межпозвонковый диск выпячивается или выпадает наружу, что приводит к защемлению нервного корешка и стенозу спинного мозга.
Наряду со сдавлением седалищного нерва при синдроме грушевидной мышцы возможно защемление нижней ягодичной артерии. Это приводит к нарушению кровоснабжения ноги, возникновению перемежающейся хромоты и других симптомов.
Во всех этих случаях применение ударно-волновой терапии в комплексе с грязевыми аппликациями, лазерной терапией и другими методами физиотерапии позволяет достичь быстрого обезболивающего и противовоспалительного эффекта, значительно облегчить или полностью устранить симптомы и улучшить самочувствие.
Позвоните и запишитесь
на прием
8 495 212-16-04
ИЛИ
Заполните форму записи на прием
*
*
*Нажимая кнопку «Записаться», даю согласие на обработку указанных персональных данных
Спасибо! Наш консультант перезвонит Вам
для уточнения даты и времени консультации.
Источник
Синдром грушевидной мышцы является одной из самых распространенных причин появления болевого синдрома в области поясницы. В 80% случаев диагностируется у пациентов, страдающих дорсопатией пояснично-крестцового отдела. На ранних стадиях диагностируется редко, что затрудняет оказание своевременной медикаментозной помощи. Для купирования острой боли требуется использование большого числа лекарственных средств.
Общее описание заболевания
Синдром грушевидной мышцы представляет собой патологический процесс, который провоцируется защемлением ствола седалищного нерва и рядом расположенной сосудистой системы. Ведущим маркером заболевания является видоизменения мышечных волокон и их спазмирование.
Мышца с парным строением в ягодичной области прикреплена к крестцу и бедренной кости. Она способна укорачиваться и напрягаться. Проходит она и над седалищным нервом. Основной ее задачей является удержание колена и стопы развернутыми вперед при ходьбе. Болезненное сокращение провоцирует утолщение, уменьшающее отверстие и прижимающее сосуды и нервы к костям, что и вызывают неприятную ноющую боль.

Спазм грушевидной мышцы приводит к сдавливанию седалищного нерва и соответствующим последствиям
Основные причины
Синдром грушевидной мышцы не проходит сам по себе и требует консультации невролога. Спровоцировать появление моли могут самые разные факторы. При первичном развитии основными причинами выделяют:
- Переохлаждение.
- Воспалительный процесс.
- Неправильно выполненная инъекция.
- Сильное напряжение или растяжение при травме или резком движении.
- Интенсивная нагрузка на мышечный аппарат при выполнении силовых упражнений.
- Длительное пребывание в неестественной позе.
Спровоцировать проявление боли могут и различные заболевания. В этом случае синдром будет отнесен к категории вторичный. Основными причинами выделяют:
- Остеохондроз или радикулит.
- Травмы, полученные в области таза, провоцирующие растяжение, образование гематомы или нарушение питания мышечной ткани.
- Развитие онкологической опухоли.
- Воспалительный процесс во внутренних органах.
- Сужение отверстия в позвоночнике.
- Синдром скрученного таза разного генеза.
Если в анамнезе были уколы, после которых образовывались шишки или присутствовали другие негативные последствия, об этом стоит сообщить докторе на первом приеме. Неправильно сделанная инъекция или переохлаждение поясницы является одной из самых распространенных причин развития синдрома.

Острая боль и покраснение участка является основным признаком нарушения
Симптоматика
Симптомы достаточно характерные для этого вида патологии. Практически все пациенты жалуются на прострелы в области поясницы, тупую боль в задней части бедра, ощущение жжения, онемения, «мурашек» по коже. Все проявления заболевания делят на три группы:
- Локальные. Они связаны непосредственно с самим спазмом грушевидной мышцы. Оценка их врачом, позволяет правильно диагностировать патологию, отличить ее от вертеброгенного болевого синдрома.
- Нейропатические. Они связаны с компрессией седалищного нерва, поэтому пациенты отмечают двигательные нарушения в нижних конечностях, а также потерю чувствительности на стороне спазма.
- Сосудистые. Тут сдавлена ягодичная артерия или другие кровеносные сосуды, которые проходят под грушевидной мышцей.
Лечить синдром нужно начинать как можно раньше, так как спазмированная мышца дает очень острые тянущие боли. Усиливаются неприятные ощущения при попытке положить ногу на ногу, присесть, после длительной ходьбы. Полностью избавится от чувства дискомфорта, не удается даже в состоянии покоя.
Кроме перечисленных симптомов, у пациентов часто наблюдается специфическая хромота, может появляться дисфункция сфинктеров уретры и прямой кишки. Это напрямую связано с вторичным спазмом мышц тазового дна.
Диагностика
Постановка диагноза осуществляется врачом только после того как он полностью осмотрел пациента, опросил его, изучил анамнез. Для подтверждения наличия синдрома требуется проведения следующих видов исследований:
- Пальпация грушевидной мышцы под ягодицами. В некоторых случаях проводится трансректальное обследование, для определения точного ее состояния.
- Прощупывание зоны, где мышца крепится к крестцово-подвздошному сочленению, при наличии спазма, пациент жалуется на болезненность.
- Поколачивание ягодиц, для выявления боли по ходу седалищного нерва.
- Больному потребуется лечь на здоровый бок и приподнять колено. Если это доставляет неприятные ощущения, это говорит о наличии спазма.
- Пациенту требуется наклониться вперед, стараясь не сгибать колени, после чего врач надавливает на ягодице в зоне входа седалищного нерва из подгрушевидного отверстия и оценивает полученный результат.
Еще одним диагностическим мероприятием считаются новокаиновые блокады, если при введении в толщу мышцы, это приносит облегчение, значит, она была спазмирована. Кроме этого, применяются такие диагностические процедуры, как рентген, МРТ, ЭМГ для постановки диагноза. Снимки и результаты также учитываются при постановке диагноза.

Читайте также:
Способы лечения
Лечение синдрома грушевидной мышцы должно быть комплексным и включать в себя прием медикаментов, физиопроцедуры и лечебную гимнастику. Выбранная тактика терапии во многом зависит от причины, которая спровоцировала неприятные болевые ощущения. Вылечить синдром одними препаратами нельзя, но именно они позволяют избавиться от неприятных ощущений.

Миорелаксанты эффективно устраняют мышечные зажимы
Прием медикаментов
Выбираются группы препаратов в зависимости от выраженности симптоматики. Основные лекарственные средства, которые используются при синдроме грушевидной мышцы:
- Обезболивающие средства нестероидного ряда («Диклофенак», «Мелоксикам», «Кеторолак»). Они устраняют неприятные болевые ощущения и помогают купировать воспалительный процесс. Действие направлено на блокировки очага и препятствия распространения поражения на соседние ткани.
- Миорелаксанты («Баклофен», «Алфлутоп», «Сирдалуд»). Они направлены на устранение защемления нервных окончаний, и снятие отечности, подавления воспаления.
- Хондропротекторы («Терафлекс», «Дона», «Артра»). Они предотвращают необратимые последствия в суставах, способствуют регенерации хрящевой ткани, незаменимы при лечении, если воспалительный процесс переместился и на соседние ткани.
- Восстановление нарушенной гемодинамики («Истенон», «Трентал», Кавинтон»). Нормализуют кровообращение, устраняют застойные явления.
- Компрессы с димексидом, анестетиком и кортикостероидным препаратом. Накладывается на полчаса в область защемленного нерва.
Для местного воздействия применяются такие мази, как «Випротокс», «Финалгон», «Нуфлурил», «Меновазин» и другие. Они действуют локально, что является большим преимуществом. Активное вещество минимально впитывается в кровоток.
Физиопроцедуры
Лечение синдрома грушевидной мышцы всегда сопровождается посещением физиокабинета. Подбирается подходящая методика индивидуально, в зависимости от индивидуальных особенностей организма.
Хорошо себя зарекомендовали следующие способы воздействия на пораженную область:
- Прогревание УВЧ. Процедура основана на использовании электромагнитных полей, которые, благодаря теплу, проникают в глубокие слои мягких тканей и способствуют устранению воспалительного процесса, снятию отечности, усиливают действие препаратов.
- Парафиновые процедуры. Еще один вид теплового воздействия, при котором используются специальные полоски нагретого парафина. Они благотворно влияют на спазмированные мышцы, эффективно расслабляют их, устраняют неприятный болевой синдром.
- Ультразвук. Определенные колебания волн проникают в глубину мягкой ткани и эффективно воздействуют на пораженный участок. Методика проста и безболезненна, но имеет ряд противопоказаний.
- Электрофорез. Под действием электрического тока в мягкие ткани проводится лекарственный препарат. Используется преимущественно с новокаином, для устранения острого болевого синдрома.
- Мануальная терапия. В процессе используются разные методы релаксации мышц, порой болезненные для пациента. Но благодаря профессиональному подходу, эффективно устраняется неприятная симптоматика, улучшается кровообращение в проблемной области, устраняется спазм.
- Рефлексотерапия. Воздействие на определенные точки акупунктуры позволяют запустить регенерационные процессы, расслабить зажимы в мышечной ткани, устранить отечность, облегчить боль. Проводится исключительно опытным квалифицированным специалистом в условиях клиники.
Правильно подобранные физиопроцедуры усилят полученный эффект от приема препаратов, позволят быстрее восстановиться. Важна регулярность, поэтому пациенту следует посетить все сеансы назначенного курса, для хорошего результата.
Лечебная физкультура
ЛФК направлена на мягкое вытяжение спазмированной мышечной ткани, способствует ее расслаблению. Постоянные занятия нормализуют кровоток в районе защемления, улучшают функционирование крестцово-подвздошного сустава и органов таза в целом. Гимнастика носит вспомогательный характер, но на ней всегда делается основной акцент, так как без регулярных тренировок добиться стойкой ремиссии просто не получится. В комплекс можно включить следующие упражнения при синдроме грушевидной мышцы:
- Пациент располагается на ровной поверхности, сгибает ноги в коленях. Постепенно сводит и разводит колени, при соприкосновении толкает одну ногу, затем другую с определенными усилиями.
- Лечь навзничь, плечи максимально прижать к полу. Одна нога полностью выпрямлена, другая согнута в колене. Противоположной рукой, относительно согнутой нижней конечности, прижимается колено к полу. Удерживать ее в таком положении следует максимально долго, после чего тоже самое повторить со второй ногой.
- Лечь на спину, согнуть ноги в коленях и поднять их над уровнем пола. Удерживать их нужно несколько секунд. Пострадавшая конечность закидывается на бедро здоровой, если бы пациент пытался сесть в позу лотоса.
- Сесть прямо, ступни расставить широко, согнуть колени и соединить их. Одной рукой надо опереться на кушетку, другой стараться подняться. Надо постепенно, при помощи помощника выпрямиться. В процессе подъема колени размыкаются.
- Для выполнения этого упражнения потребуется плотная эластичная лента или эспандер. Один конец фиксируется к жесткой опоре, второй накидывается на стопу (нога со стороны повреждения). К опоре надо встать боком и с усилием, преодолевая сопротивление, следует максимально отводить конечность вбок. Вращение медленное, постепенное, с контролем нагрузки.
Выполнять упражнения можно в домашних условиях, медленно и внимательно, делая акцент на внутренних ощущениях. Иногда специалисты рекомендуют брать за основу уже готовые комплексы, например, Бубновского, разработанные врачами. Но и в этом случае обязательно нужно соблюдать технику безопасности.
Возможные осложнения
Обращаться за получением квалифицированной медицинской помощи следует при первых признаках боли, не имеет значение справа или слева они появились. Устранять неприятные ощущения препаратами и надеяться, что они сами пройдут – очень опасно. Поздно начатая терапия или ее отсутствие грозит следующими осложнениями:
- Утеря нормального функционирования мышц ног, что сказывается и на способности нормально ходить.
- Проблемы с работой органов малого таза (эректильная дисфункция, энурез).
- Дистрофические процессы в суставах и связках.
- Стойкий парез стопы.
При условии соблюдения комплексной терапии прогноз благоприятный, эффективность хирургического вмешательства достигает 85%. Без корректного лечения в течение года нередко возникают рецидивы.
Синдром грушевидной мышцы встречается достаточно часто, но игнорировать появление острого болевого синдрома не стоит. Прием обезболивающих средств не является решением проблемы, так как только ухудшит общее состояние. Терапия должна быть комплексной и включать в себя занятия ЛФК, физиопроцедуры. В этом случае удастся добиться стойкой ремиссии.
Источник
