Если нет симптомов впв синдрома
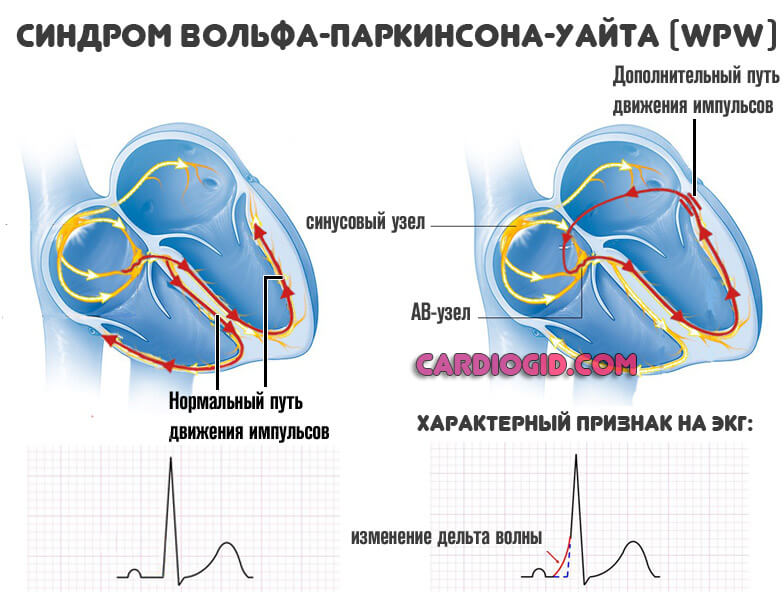
Синдром ВПВ — это врожденная аномалия развития кардиальных структур, при которой в сердце образуется лишний проводящий пучок, транспортирующий электрический импульс от синусового узла к желудочкам, в обход атриовентрикулярного узла, что приводит к преждевременному возбуждению желудочков.
По своему характеру это порок, но выявляется он далеко не сразу. Симптоматика на ранних стадиях минимальна. Как правило, обнаружение подобного явления — случайность, выявленная в ходе электрокардиографии. Признаки достаточно характерны, потому спутать состояние почти невозможно.
Также заболевание носит название синдрома Вольфа-Паркинсона-Уайта, по именам самых выдающихся исследователей.
Лечение состояния обладает определенными перспективами на любой стадии. Лучше всего они в момент выявления, когда органических дефектов еще нет.
Механизм развития патологии
Суть отклонения заключается в образовании лишнего проводящего пути в сердце.
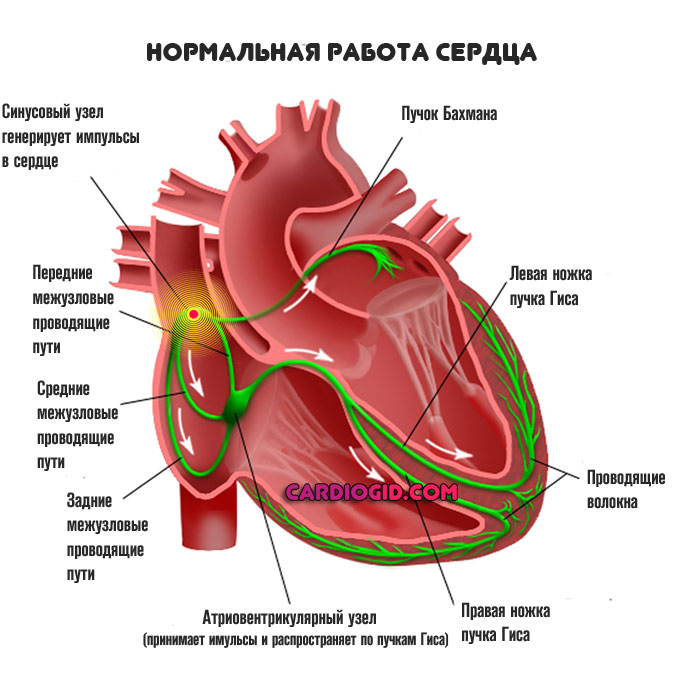
Нормальное положение вещей таково. Кардиальные структуры имеют возможность сокращаться и работать автономно за счет наличия скопления активных клеток, генерирующих электрический импульс.
Это так называемый синусовый узел или естественный водитель ритма. Он работает постоянно. За проведение сигналов отвечают так называемые пучки Гиса, они имеют разветвленную структуру и заканчиваются на уровне желудочков.
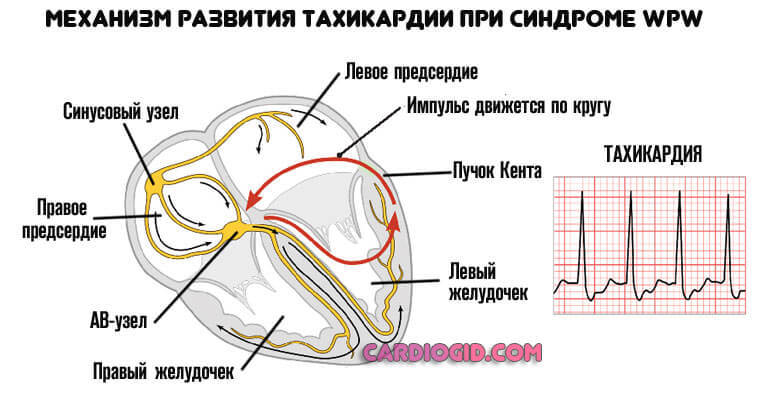
На фоне ВПВ синдрома (Вольфа-Паркинсона-Уайта) образуется дополнительный путь движения импульсов по пучку Кента.
Отсюда повышенная активность кардиальной деятельности, которая проявляется как тахикардией (сокращения, проходящие полный цикл, однако, возникают не всегда), так и аритмиями прочих видов (от фибрилляции до экстрасистолии). Все зависит от особенностей развития болезни у конкретного человека.
По мере прогрессирования проблемы, наблюдаются нарушения нормальной работы всех органов и систем. Первым страдает сердце, затем сосуды. Головной мозг, почки и печень.
Некоторые, относительно легкие формы, протекают бессимптомно. Другие же дают выраженную клиническую картину и ассоциированы с повышенным риском внезапной смерти больного в краткосрочном периоде.
Классификация
Типизации имеют в основном топографическую направленность. То есть определяют, откуда выходит лишняя проводящая структура, в какую сторону простирается и как взаимодействует с окружающими тканями.
Всего насчитывается порядка 10 разновидностей, отграниченных по этому основанию. Такое многообразие определяет гетерогенность возможных вариантов течения и патологических проявлений, также прогнозов.
Для пациента эти классификации не имеют большого значения, поскольку понять их клинический смысл без специальной кардиологической подготовки не получится, а объяснения заняли бы много времени.
Большая роль отводится определению течения патологического процесса.
По этому основанию называют:
- Манифестирующий тип. Возникает спонтанно. Спровоцировать эпизод может избыточная физическая нагрузка, нервное напряжение, сиюминутного или длительного характера, потребление кофеина, табака, психоактивных веществ. Вид определяется выраженной тахикардией, возможны аритмические компоненты, но встречаются они относительно редко. Частота рецидивов различна: от нескольких раз в год до десятков случаев в течение одного месяца.
- Интермиттирующий (переходящий) тип. Определяется схожими клиническими признаками, но проявляются они с меньшей силой. К тому же аритмия встречается чаще и протекает более выражено, что делает эту форму опаснее предыдущей.
- Латентный тип. Он же скрытый. Симптомов нет вообще, проблема выявляется на электрокардиографии. Есть ли в таком случае разница между феноменом ВПВ и синдромом? Несомненно. Заболевание в подобной форме, хотя и не дает о себе знать, продолжает прогрессировать, разрушать организм. Процесс может длиться годами. Только в момент, когда компенсаторные механизмы уже не будет справляться, патология проявится.
Другой, понятный способ типизации процесса проводится по локализации аномального пучка.
Соответственно выделяют два вида:
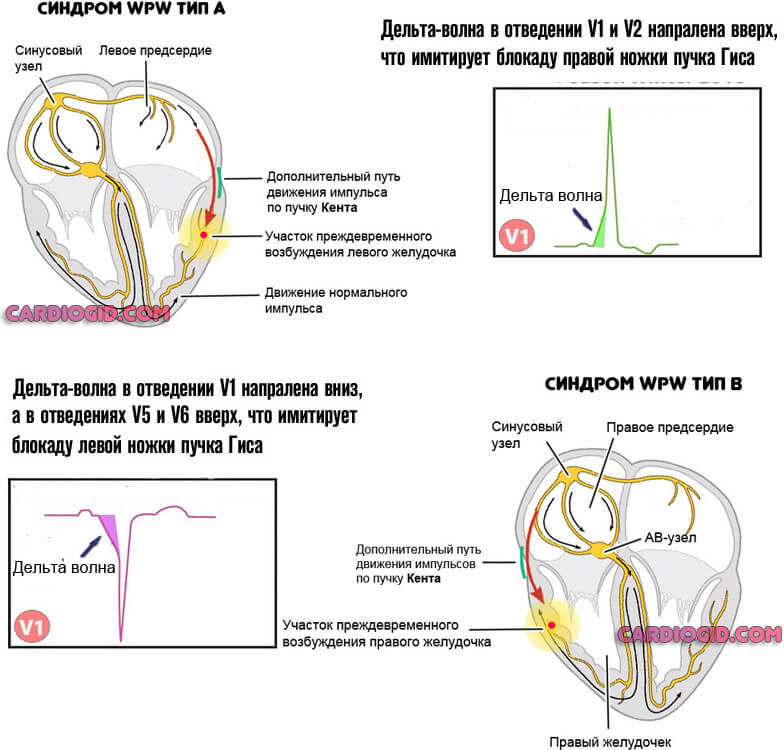
- А. Располагается между левыми предсердием и желудочком. В норме импульс к последнему проходит от синусового через атриовентрикулярный узел. При типе А сигнал достигает анатомической структуры раньше, затем же стимуляция дублируется по нормальному пути, что приводит к избыточной активности. Отсюда нарушение гемодинамики и кровообращения по большому кругу.
- B. Локализация — между правым предсердием и желудочком. Механизм идентичен, но поскольку сокращается правая структура, страдает легочная система в первую очередь.
Клинически наиболее тяжелый вариант — смешанный, когда присутствует несколько ответвлений. Это AB-тип. Лечение проводится в срочном порядке.
В чем отличие синдрома от феномена ВПВ?
По сути это синонимы. Разница одна. О феномене wpw говорят, когда пациент не предъявляет каких-либо жалоб на собственное здоровье.
Аномалия обнаруживается инцидентально (случайно) в ходе диагностики по поводу сторонних заболеваний. Встречается у 30-50% населения в подавленном состоянии. Кардиальные структуры и организм вообще адаптируются. На сроки жизни подобное никак не влияет.
Что касается заболевания. Синдром WPW — это клинически значимый вид. Но и он протекает по разному, что дает хороший шансы в плане излечения и прогноза. Интенсивность клинической картины на ранних этапах минимальна, прогрессирование медленное, есть время на полную диагностику и назначение терапии.
Таким образом, феномен WPW — клиническая находка на ЭКГ. К пациентам с отклонением нужно внимательно присмотреться. В отсутствии симптомов на протяжении хотя бы 2-4 месяцев можно считать человека условно здоровым. Синдром определяет необходимость планового лечения. При возникновении неотложного состояния — срочного.
Причины
Основной доказанный фактор развития патологического процесса — врожденная аномалия. В норме сердце и вся система кровоснабжения закладывается на 3 неделе беременности. Те или иные факторы влекут отклонения в нормальном формировании плода, провоцируют врожденные пороки.
Вполне возможно, что синдром ВПВ окажется не единственным в анамнезе младенца. Но подобный момент не объясняет причин, которые обуславливают саму возможность дефекта на столь ранних сроках.
Интересно:
Лишний проводящий пучок закладывается у каждого без исключения, но к концу первого триместра он рассасывается, все приходит в норму.
Непосредственные факторы развития болезнетворного явления таковы:
- Генетические мутации. Могут иметь спонтанный характер, то есть определяться вне связи с хромосомными дефектами родителей. Это относительно редкая клиническая разновидность. Другой вариант — наследование определенных генов от предков. Доминантный или рецессивный тип имеет место — это большой роли не играет. Просто в таком случае вероятность развития патологии ниже, с другой стороны, все известные заболевания подобного рода протекают намного тяжелее. Часто выявляются не только кардиальные дефекты, но и генерализованные проблемы.
- Стрессы в период беременности. Имеют большое клиническое значение. Будущая мать должна избегать психоэмоциональных перегрузок во время вынашивания плода. Это не гарантия отсутствия патологий, но риски сводятся к минимуму. В момент стресса в кровь выбрасывается большое количество кортикостероидов и катехоламинов. Подобная реакция — природный механизм на негативные факторы внешней среды, обеспечивающие выживание. Соединения, вроде кортизола, норадреналина и прочих повышают тонус мускулатуры, артериальное давление, обладают некоторым токсическим эффектом, когда речь заходит о развитии ребенка.
- Избыточные физические нагрузки. Роженица не должна сидеть на одном месте, но во всем нужно знать меру. Ненормальная активность приведет к тому же результату, что и стресс, если не большему. Возможно спонтанное прерывание беременности, как итог.
- Потребление табачной продукции, алкоголя, тем более наркотиков момент гестации. Нерадивые «родительницы» мало думают о здоровье собственного потомства или же потворствуют пагубным привычкам и слабостям по причине сложности отказа, боязни абстинентного синдрома. Это в корне неверная практика, губительно влияющая на плод. Родится ребенок здоровым или нет — в таком случае не скажет даже лучший врач.
- Некачественное питание, вода. Какую именно роль играет этот фактор определить трудно. Однако выявлено негативное влияние на плод канцерогенных веществ, которыми изолирует фаст-фуд, так называемая «вредная» пища, вроде жареных блюд, копченостей, консервов и сомнительных полуфабрикатов. Тем же способом сказывается недостаток витаминов и минералов при однообразном рационе. Меню нужно скорректировать с учетом интересов не родившегося ребенка. Поможет в этом диетолог.
- Негативные факторы среды, также избыток ионизирующего излучения в районе проживания. Организм может приспособиться к повышенному фону радиации, но позже этот момент скажется на здоровье ребенка с высокой вероятностью. К отрицательным явлениям относится загрязненность атмосферного воздуха, избыток солей металлов в питьевой воде, также активность солнца и уровень ультрафиолетового излучения.
- Наличие соматических болезней в анамнезе. Особенно гормонального профиля. Они не только усугубляют течение беременности, порой делая его невыносимым, но и влияют на плод. Лечение в идеале проводится еще на этапе до планирования беременности. Большую клиническую роль играют гипертиреоз, недостаток специфических веществ щитовидной железы, дефицит или избыток гормонов коры надпочечников, женские заболевания (дисфункция яичников с неустойчивым фоном).
- Наследственный фактор. Если в роду был хотя бы один человек, страдавший синдромом ВПВ, вероятность передачи его потомству увеличивается почти втрое. При этом определить, присутствует ли он у ребенка в силах врачей. Сразу после рождения. Обусловленность абсолютная, то есть при наследовании, возможности коррекции в последующем нет. Требуется уже лечение, профилактика не поможет. К счастью, такого рода порок относительно мягкий по течению, да и частота его развития не велика.
Указанные причины нужно рассматривать в комплексе. Причем внимание на них должен обратить гинеколог еще на этапе планирования беременности или на ранних стадиях гестации. При необходимости выдается направление к профильному специалисту.
Симптомы
Признаки гетерогенны (разнятся от одного к другому случаям). Если речь о скрытой форме их нет вообще. Интермиттирующая или первичная разновидности определяются клинической картиной неодинаковой полноты и интенсивности симптомов.
Примерный перечень выглядит так:
- Наиболее характерным моментом при наличии дополнительного пути импульса является аритмия. Вариантов множество. Желудочковые, предсердные типы (первые много опаснее), тахикардия, замедление кардиальной деятельности, групповая или единичная экстрасистолия, фибрилляция. Редко сохраняются правильные интервалы между сокращениями. Это относительно поздний признак отклонения. На его развитие уходит не один год. Свидетельствует в пользу запущенного синдрома. В начальной фазе все ограничивается тахикардией.
- Боли в грудной клетке неясного происхождения. Могут быть связаны с эпизодами или же представлять собой их усеченную версию. Характерны жгучие ощущения, давящие. Покалывание не встречается. Возможно развитие сопутствующих заболеваний.
- Одышка. На фоне интенсивной физической нагрузки или в состоянии полного покоя. Зависит от этапа патологического процесса.
- Слабость, сонливость, снижение способности к трудовой деятельности. Особенно при физическом характере работы.
- Цианоз носогубного треугольника. Посинение околоротовой области.
- Бледность кожных покровов, потливость, ощущение жара, приливов.
- Обмороки и синкопальные состояния. Регулярного характера.
- Нарушения мыслительной деятельности, памяти.
Многие представленные признаки не имеют прямого отношения к синдрому ВПВ, они обусловлены вторичными или третичными состояниями, текущими параллельно.
Определить, где заканчивается сама болезнь, и начинаются ее осложнения не трудно. WPW характеризуется аритмиями разной степени тяжести. Остальные признаки сугубо для нее не типичны.
Как купировать приступ?
Для описанного состояния наиболее характерны тахикардии. По пучкам Кента, импульс возвращается из желудочков в предсердия, а АВ-узел направляет его обратно из предсердий в желудочки. Таким образом сигнал движется по кругу, а частота сердечных сокращений удваивается или утраивается.
Вне зависимости от локализации патологического импульса, нужно предпринять меры по стабилизации.
Но стоит иметь в виду: своими силами пытаться излечиться нельзя. Это пустая трата времени.
Терапия зависит от типа ритмического нарушения. Принимая препараты неа свое усмотрение можно умереть от остановки сердца, инфаркта или прочих осложнений.
Алгоритм таков:
- Вызвать скорую помощь. Даже если эпизод возник в первый раз.
- Успокоиться, взять себя в руки.
- Открыть форточку, окно для притока свежего воздуха в помещение.
- Снять давящие вещи, украшения.
- Принять прописанные препараты. Если таковых нет, для купирования приступа тахикардии подойдет Анаприлин (1 таблетка) в системе с Дилтиаземом или Верапамилом (столько же). Они помогут нормализовать ритм, а не только замедлить его.
- Можно выпить таблетированный пустырник, валериану, препараты на основе фенобарбитала (Корвалол, Валокордин).
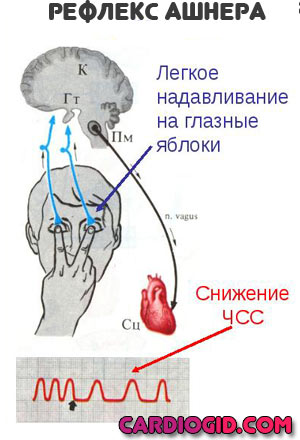
- Лечь, дышать ровно и глубоко. Можно попробовать применить вагусные приемы (надавливание на глазные яблоки с небольшой силой, каждые 5-10 секунд, задержку дыхания на вдохе с натуживанием и прочие).

По прибытии бригады рассказать о своих ощущениях. Если будет предложен стационар — отправляться на обследование.
Диагностика
Проводится под контролем кардиолога. В больнице или на условиях амбулатория. Вне зависимости от вида, время на помощь есть. Потому срочные меры предпринимаются редко, и только при наличии осложнений.
Схема обследования:
- Устный опрос больного. Обычно мало что дает, тем более на ранних стадиях.
- Сбор анамнеза. Выявляются факторы: семейная история, соматические патологии, принимаемые препараты, привычки и другие.
- Измерение частоты сердечных сокращений.
- Выслушивание кардиального звука.
- Электрокардиография. Назначается в первую же очередь после рутинных мероприятий. Определяет тип функционального нарушения. При должной квалификации, врач может почерпнуть много полезной информации. Возможна комбинация с ЭФИ.
- Эхокардиография. Для выявления органических нарушений первичного или вторичного типа.
- МРТ. Для получения детальных изображений сердца. Проводится относительно редко, по показаниям. Если есть подозрения на иные пороки кардиальных структур.
Коронография, анализ крови, нагрузочные тесты на усмотрение врача.
Признаки на ЭКГ
Характерные черты:
- Расширение комплекса QRS (свыше 0.12 сек). Деформации, напоминающие подобные при блокаде ножек Гиса.
- Сужение интервала P-Q.
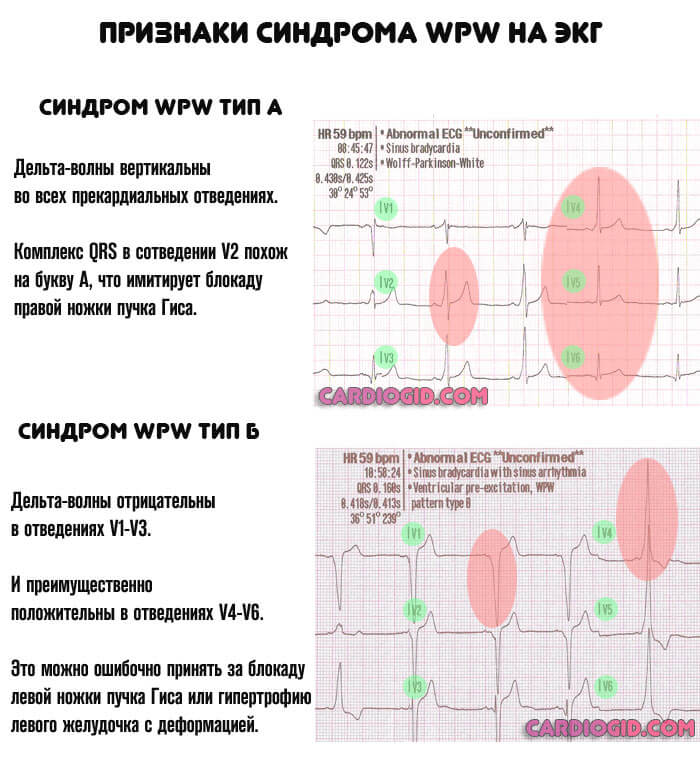
Изменения дельта-волны, в зависимости от типа процесса:
| Тип А | Тип Б |
| Дельта-волны вертикальны во всех прекардиальных отведениях. Комплекс QRS в сотведении V2 похож на букву А, что имитирует блокаду правой ножки пучка Гиса. | Дельта-волны преимущественно отрицательны в отведениях V1-V3 и преимущественно положительны в отведениях V4-V6. Это можно ошибочно принять за блокаду левой ножки пучка Гиса или гипертрофию левого желудочка с деформацией. |
Признаки синдрома ВПВ на ЭКГ специфичны, расшифровать их может даже начинающий кардиолог.
Методы лечения
Консервативная терапия направлена только на купирование симптомов, на поздних стадиях она не справляется и с этим, поскольку большие дозы антиаритмических приводят к противоположному действию.
Основной способ восстановления нормальной функциональности сердца — радиочастотная абляция. Суть методики заключается в прижигании очага проводимости. Важна точность. Это малоинвазивный способ, он позволяет практически сразу справиться с проблемой.
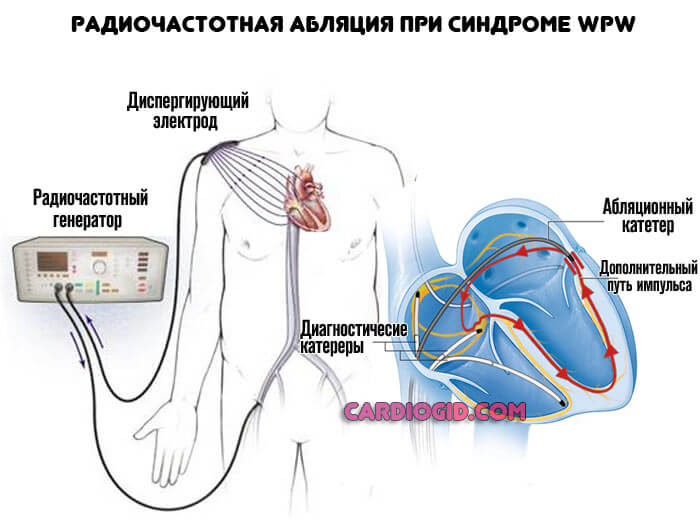
В предоперационный период показан прием противоаритмических средств (Амиодарон, Хиндин), лекарств для снижения артериального давления (по показаниям, если есть стойкая гипертония прием подобных средств продолжается и после радиохирургического вмешательства).
Стационарный период длится от нескольких дней до недели. Пациента наблюдают в динамике, стабилизация ритма вне органических нарушений наступает спустя 1-2 суток.
Если присутствуют дефекты вторичного или третичного характера (уже обусловленные чрезмерной активностью сердца), показана пожизненная поддерживающая терапия с использованием названных медикаментов. Именно поэтому рекомендуется начинать лечение раньше.
Прогноз и возможные последствия
Среди вероятных осложнений:
- Остановка сердца.
- Инфаркт.
- Кардиогенный шок.
- Инсульт.
- Увеличение мышечного слоя органа.
- Сосудистая деменция.
Во многих случаях наблюдается существенное снижение качества жизни.
Прогноз благоприятен в большинстве выявленных ситуаций. На фоне феномена ВПВ исход почти гарантированно положительный. Иные формы протекают по разному.
Делать выводы нужно опираясь на динамику процесса. Чем сложнее тип, больше симптомов, дольше течет состояние, тем меньше вероятность полноценного восстановления.
Летальность без лечения относительно высока. От тех или иных неотложных процессов погибает до 25% всех пациентов.
Хорошие факторы:
- Положительный отклик на терапию.
- Отсутствие сопутствующих патологий, вредных привычек.
- Благоприятный семейный анамнез.
- Нормальная масса тела.
- Минимум симптомов.
Синдром WPW — это врожденная аномалия развития проводящих пучков сердца, когда происходит образование лишнего. Отсюда повышение активности кардиальных структур, выраженные аритмии и прочие явления потенциально смертельного рода.
Восстановление проводится под контролем профильных специалистов (как в области рутинной терапии, так и в сфере хирургии). Единственный способ эффективного лечения — радиочастотная абляция. Но требуются столь радикальные меры не всегда. Пути воздействия определяют доктора.
Источник
Что такое Синдром ВПВ?
Синдром ВПВ (синдром Вольфа–Паркинсона–Уайта или WPW-синдром) — это редкий врожденный порок сердца, характеризующийся нарушениями в электрической системе сердца. У людей с WPW-синдромом существует аномальный альтернативный электрический путь (дополнительный путь) между предсердием и желудочком, что приводит к нарушению ритма сердцебиения (аритмии) и увеличенной частоте сердечных сокращений (тахикардии).
Сердце нормального, здорового человека имеет четыре камеры. Две верхние камеры — предсердия, две нижние камеры — желудочки.
В правом предсердии нормального сердца находится естественный кардиостимулятор (синоатриальный узел, узел Кис-Флака), начинающий и контролирующий сердцебиение. Когда узел Кис-Флака срабатывает, электрическая активность распространяется через правое и левое предсердия, заставляя их сокращаться. Импульсы движутся к атриовентрикулярному узлу (АВ-узел, узел Ашоффа–Тавара), который является мостом, позволяющим импульсам идти от предсердий к желудочкам. Импульс затем проходит через стенки желудочков, заставляя их сокращаться. Регулярная структура электрических импульсов сердца заставляет сердце наполняться кровью и нормально сжиматься.
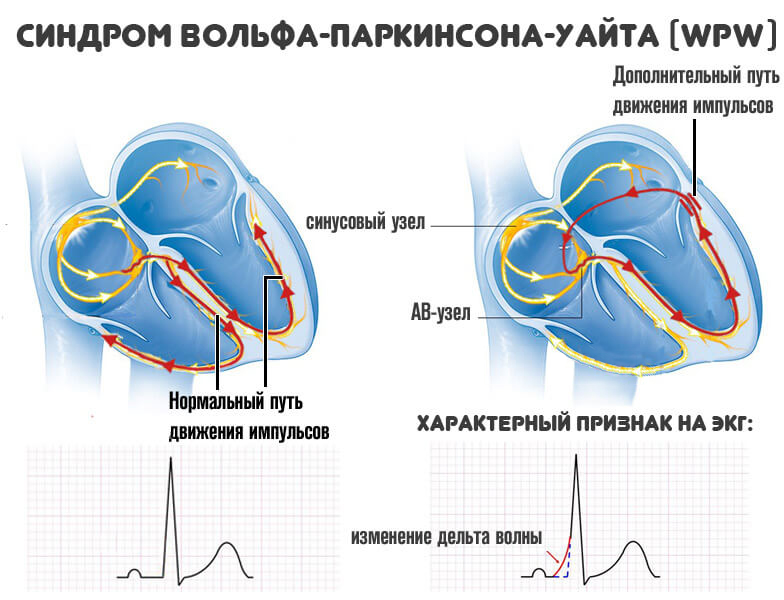
Дополнительный электрический путь у людей с синдромом ВПВ обходит нормальный путь и заставляет желудочки биться раньше, чем обычно (предварительное возбуждение) и может позволить проводить электрические импульсы в обоих направлениях (т.е. от предсердий к желудочкам и от желудочков к предсердиям).
Признаки и симптомы
Симптомы, связанные с синдромом ВПВ, сильно различаются от случая к случаю. Некоторые больные не имеют никаких нарушений сердечного ритма или связанных симптомов (т.е., бессимптомное течение болезни). Хотя расстройство присутствует при рождении, симптомы могут не проявляться до подросткового или раннего возраста.
У людей с синдромом Вольфа-Паркинсона-Уайта может наблюдаться одно или несколько нерегулярных сердцебиений, особенно эпизоды аномально быстрых сердцебиений, возникающих над желудочками (наджелудочковая тахикардия). Эти эпизоды часто начинаются и заканчиваются внезапно и могут длиться от нескольких минут до нескольких часов. Частота эпизодов варьируется от случая к случаю. Некоторые люди испытывают эпизоды каждую неделю, другие только несколько спорадических эпизодов.
Во время этих эпизодов могут возникать различные симптомы, включая:
- учащенное сердцебиение;
- затрудненное дыхание (одышка);
- головокружение;
- боль в груди;
- снижение толерантности к физической нагрузке;
- беспокойство;
- головокружение.
В некоторых случаях пострадавшие теряют сознание (обморок).
У некоторых людей с синдромом WPW может возникнуть трепетание предсердий, при котором предсердие бьется регулярно с чрезвычайно высокой частотой или мерцательная аритмия, при которой происходит быстрое нерегулярное подергивание мышечной стенки.
В крайне редких случаях у больных людей может развиться фибрилляция желудочков, серьезное состояние, при котором нормальная электрическая активность сердца нарушается, что приводит к несогласованным сердцебиениям и сбоям в работе основных насосных камер сердца (желудочков). Хотя это встречается редко при WPW-синдроме, фибрилляция желудочков потенциально может привести к остановке сердца и внезапной смерти.
Причины и факторы риска
Большинство случаев синдрома ВПВ происходят случайным образом в общей популяции без видимой причины (спорадически) и не наследуются. Некоторые случаи синдрома ВПВ наследуются и могут быть унаследованы как аутосомно-доминантный признак.
Генетические заболевания определяются двумя генами, один из которых человек получает от отца, а другой — от матери. Доминантные генетические нарушения возникают тогда, когда для возникновения заболевания необходим только один экземпляр аномального (дефектного) гена. Аномальный ген может быть унаследован от любого из родителей или стать результатом новой мутации (изменения гена) у человека, пораженного болезнью. Риск передачи аномального гена от больного родителя потомству составляет 50% при каждой беременности, независимо от пола будущего ребенка.
У лиц с изолированным WPW-синдромом специфической генетической мутации не выявлено, и точная роль генетики в развитии синдрома до конца не изучена. Однако редкое аутосомно-доминантное заболевание, известное как семейный синдром Вольфа-Паркинсона-Уайта, было связано с хромосомой 7. Ученные установили, что мутации регуляторной субъединицы гамма-2 гена AMP-активируемой протеинкиназы (PRKAG2), расположенной на длинном рукаве (q) хромосомы 7 (7q36), вызывают это расстройство, включающее в себя признаки WPW-синдрома, прогрессирующего блока проводимости и чрезмерного роста части сердца (гипертрофии сердца).
Некоторые ученные считают, что семейный синдром ВПВ — нарушение накопления гликогена, группа нарушений, при которых запасенный гликоген, обычно расщепляющейся на глюкозу для снабжения организм энергией, накапливается в различных органах. Известно, что синдром ВПВ возникает как часть других нарушений накопления гликогена, в частности, болезни Помпе или болезни Данона.
Приблизительно от 7 до 20% больных с WPW-синдромом имеют врожденный порок сердца, такой как аномалия Эбштейна, состояние, при котором возникает нарушение трикуспидального клапана. Трикуспидальный клапан соединяет правое предсердие с правым желудочком.
Симптомы синдрома ВПВ являются результатом наличия альтернативного электрического пути. У нормального сердца есть один проводящий путь (синоатриальный узел), по которому электрические импульсы передаются из маленьких камер сердца (предсердий) в большие камеры (желудочки). Эти электрические импульсы побуждают мышцы предсердий, а затем желудочков сокращаться и расслабляться, перекачивая кровь по всему телу. У больных с синдромом ВПВ есть второй патологический путь проводимости, называемый пучком Кента, посылающий дополнительные электрические импульсы от мышц предсердий к мышцам желудочков. Эти дополнительные электрические импульсы обходят нормальный маршрут и нарушают нормальный ритм сердцебиения и вызывают нарушения, обычно быстрые сокращения, известные как «трепетание предсердий, мерцательная аритмия, или пароксизмальная наджелудочковая тахикардия». Точная причина возникновения альтернативных путей неизвестна.
Затронутые группы населения
WPW-синдром часто врожденное состояние, однако не может быть обнаружен до подросткового возраста или позже. Пик заболеваемости отмечается у лиц в возрасте от 30 до 40 лет у здоровых в остальном взрослых. Некоторые сообщения предполагают, что WPW-синдром встречается у мужчин чаще, чем у женщин. Предполагаемая распространенность заболевания составляет 0,1-3,1 на 1000 человек.
Диагностика
Диагноз синдрома ВПВ основывается на тщательной клинической оценке, подробном анамнезе пациента и различных специализированных исследованиях. Такие исследования могут включать:
- электрокардиограмму (ЭКГ);
- холтеровское мониторирование;
- электрофизиологическое исследование.
Электрокардиограмма регистрирует электрические импульсы сердца и может выявить аномальные электрические паттерны. Холтеровское мониторирование — портативное устройство, предназначенное для постоянного мониторинга электрической активности сердца. Устройство обычно носят в течение 24 часов. Во время электрофизиологических исследований в кровеносный сосуд вводится тонкая трубка (катетер), которая крепится к сердцу, где измеряет электрическую активность. Каждый из этих специализированных методов исследования может обнаружить аномальные сердечные ритмы, связанные с синдромом WPW.
Некоторые больные с синдромом ВПВ могут быть клинически «молчаливыми», что означает, что у них нет симптомов, связанных с расстройством, включая ненормальные результаты различных исследований сердца.
Схожие по симптомам расстройства
Симптомы следующих расстройств могут быть похожи на симптомы синдрома ВПВ. Сравнения могут быть полезны для дифференциальной диагностики.
Синдром Лауна-Ганонга-Левайна (ЛГЛ) — редкий врожденный порок сердца, включающий нарушения в электрической системе сердца. Желудочки получают часть или все свои электрические импульсы от нерегулярного проводящего пути (альтернативного пути). Люди с синдромом ЛГЛ испытывают различные нерегулярные сердечные сокращения, включая трепетание предсердий, мерцательную аритмию и пароксизмальные предсердные аритмии. Симптомы, связанные с этими нерегулярными сердцебиениями, включают слабость, усталость, учащенное сердцебиение и тошноту. Конкретное местоположение альтернативного пути при синдроме ЛГЛ не известно.
Синдром слабости синусового узла (СССУ) — редкое заболевание сердца, характеризующееся нерегулярным сердечным ритмом (аритмией). Больные испытывают чрезмерно медленное сердцебиение (брадикардию) и учащенное сердцебиение (тахикардию). Могут возникнуть дополнительные нарушения сердечного ритма, включая постепенную наджелудочковую тахикардию, трепетание предсердий и мерцательную аритмию. Сердцебиение, слабость, обмороки и тошнота являются общими симптомами данного синдрома. Большинство случаев СССУ встречаются у взрослых людей в возрасте 50 лет и старше. СССУ вызван неисправностью естественного кардиостимулятора сердца (узел Кис-Флака).
Нарушения сердечного ритма, связанные с синдромом ВПВ (например, трепетание предсердий, наджелудочковая тахикардия), могут возникать как отдельные первичные признаки или как вторичные по отношению к структурным заболеваниям сердца. Такие альтернативные причины нарушения сердечного ритма следует отличать от синдрома ВПВ.
Лечение синдрома ВПВ
Лечение синдрома Вольфа-Паркинсона-Уайта может включать наблюдение без специального вмешательства (мониторинг), использование различных лекарств и хирургическую процедуру, известную как катетерная (радиочастотная) абляция.
Конкретные терапевтические процедуры и вмешательства могут варьироваться в зависимости от множества факторов, таких как:
- тип аритмии;
- частота;
- тип и серьезность связанных симптомов;
- риск остановки сердца;
- возраст человека и общее состояние здоровья;
- и/или проч. факторы.
Решения, касающиеся использования конкретных вмешательств, должны приниматься врачами и другими членами команды здравоохранения при тщательной консультации с пациентом, исходя из:
- особенностей его случая;
- тщательного обсуждения потенциальных выгод и рисков;
- предпочтения пациента;
- других соответствующих факторов.
Некоторым пациентам с бессимптомным течение терапия может не потребоваться. Необходимы регулярные повторные визиты для наблюдения за работой сердца.
Для контроля эпизодов аритмий у некоторых больных с синдромом WPW используются различные лекарственные препараты. Такие препараты, известные как антиаритмические средства, включают:
- Аденозин;
- Прокаинамид;
- Соталол;
- Флекаинид;
- Ибутилид;
- Амиодарон.
Блокаторы кальциевых каналов, такие как Верапамил, также могут быть использованы. Некоторые лекарства, такие как Верапамил, могут увеличивать риск фибрилляции желудочков и должны использоваться с осторожностью.
Кардиотоническое и антиаритмическое лекарственное средство, Дигоксин, противопоказан взрослым с синдромом ВПВ. Однако, иногда препарат используется для профилактического лечения детей с синдромом ВПВ, у которых нет трепетания желудочков.
В некоторых случаях лекарств может быть недостаточно для борьбы с эпизодами аномальных сердечных сокращений или отдельные лица могут не переносить лекарственные препараты. В таких случаях используется хирургическая процедура, известная как катетерная абляция. Эта процедура может также использоваться у больных с высоким риском развития остановки сердца и внезапной смерти, включая некоторых бессимптомных пациентов.
Во время катетерной аблации в сердце вставляется небольшая тонкая трубка (катетер) и направляется к аномальному пути, где высокочастотная электрическая энергия используется для разрушения (абляции) ткани, образующей аномальный путь. Эта форма терапии имеет чрезвычайно высокий процент успеха и может положить конец необходимости медикаментозного лечения многих пациентов.
В прошлом для лечения больных с синдромом ВПВ использовалась операция на открытом сердце. Из-за успеха менее инвазивной процедуры, катетерной (радиочастотной) абляции, операция на открытом сердце пациентам с этой болезнью проводится редко.
Прогноз
После выявления и надлежащего лечения WPW-синдрома прогноз благоприятный.
Пациенты с бессимптомным течением, имеющие только предварительное возбуждение желудочков на ЭКГ, обычно имеют очень хороший прогноз. У многих со временем развивается симптоматическая аритмия, которую можно предотвратить с помощью профилактической ЭПС и радиочастотной катетерной абляции. Пациенты с семейной историей внезапной сердечной смерти (ВСС) или значительными симптомами тахиаритмии или остановки сердца имеют худшие прогнозы. Однако, после проведения окончательной терапии, включая лечебную абляцию, прогноз снова становится хорошим.
Источник
