Дорсопатия поясничного отдела код мкб

Содержание
- Описание
- Причины
- Симптомы
- Классификация
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Дорсопатия.
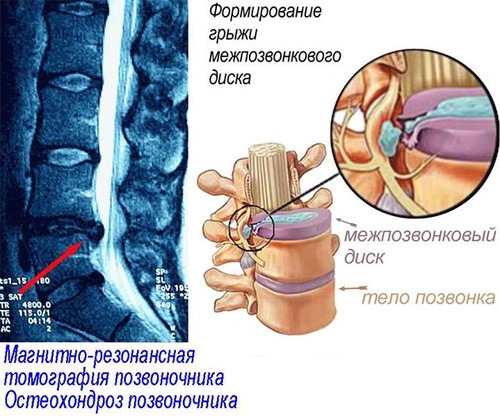
Межпозвоночная грыжа — одна из причин дорсопатии
Описание
Дорсопатия (от лат. Dorsum — спина) — обобщенное название различных патологий позвоночника, мягких тканей спины (паравертебральных мышц, связок ).
Обобщающий признак различных видов дорсопатии — это болевые синдромы в области туловища (шейный отдел, спина, поясница), не связанные с заболеваниями внутренних органов. Причиной боли при дорсопатии являются дегенеративно-дистрофические заболевания позвоночника, а также поражения мягких тканей спины (паравертебральных мышц, связок ). Основные проявления — боли в спине и ограничение подвижности позвоночника.
Для дорсопатий характерно хроническое течение с обострением болевого синдрома.
Причины
Самой частой причиной дорсопатий являются:
Остеохондроз позвоночника — дегенеративные изменения в межпозвонковых дисках с последующими деформациями тел смежных позвонков (спондилеза), межпозвонковых суставов (спондилоартроз) и связочного аппарата позвоночника;
Миофасциальные синдромы.
Возникновению и развитию дорсопатии способствуют:
Гиподинамия (низкая двигательная активность);
Дегенеративно-дистрофические процессы в позвоночнике и прилежащих к нему тканей, вызванные внешними факторами и возрастными изменениями (остеохондроз);
Нарушение осанки (сколиоз, кифосколиоз, сутулость);
Частые простудные заболевания, ожирение, болезни желудочно-кишечного тракта, однообразное или скудное питание;
Злоупотребление алкоголем, курение, а также пристрастие к жареной, копчёной пище, солениям, пряностям и к продуктам, богатым пуриновыми основаниями.
Постоянная работа в неблагоприятных метеоусловиях, когда низкая температура сочетается с большой влажностью воздуха;
Вибрация;
Незаметная неравномерная нагрузка на позвоночный столб из-за действия самых разных факторов (например, неправильное положение позвоночника при работе и других ежедневных видах деятельности);
Длительное пребывание тела в физиологически неудобных положениях: многочасовое сидение согнувшись за письменным столом в школе, институте, дома, на работе — в автомобиле, за компьютером, за чертежной доской, стояние у станка, за прилавком.
Наследственность (наследственная предрасположенность реализуется через особенности соматогенной, психогенной, гормональной, иммунологической, биохимической конституции, в том числе соединительной (хрящевой) ткани).
На первом месте по частоте встречаемости стоят поражения пояснично-крестцового отдела позвоночника (60-80%), а на втором — шейного отдела позвоночника (около 10%).
Симптомы
Основными симптомами дорсопатии являются:
- постоянные ноющие боли в спине, напряжение и болезненность на стороне поражения в мышцах шеи, надплечья, спины и конечностей;
- усиление болей при резких движениях, физической нагрузке, поднятии тяжестей, кашле и чихании;
- чувство онемения и ломоты в конечностях, парезы (нарушения чувствительности), слабость в мышцах (вплоть до паралича), со снижением рефлексов и гипотрофиями мышц рук и/или ног;
- спазмы мышц, ограничение подвижности, уменьшение объема движений;
Локальные изменения мягких тканей: сосудистые, дистрофические изменения, нейромио- и нейроостеофиброз.
В зависимости от локализации дорсопатии возможны следующие симптомы:
- при дорсопатии шейного отдела позвоночника: боли в руках, плечах, головные боли. Возможны также жалобы на шум в голове, головокружение, мелькание «мушек», цветных пятен перед глазами. В сочетании с пульсирующей головной болью это дает основание предполагать так называемый «синдром позвоночной артерии» (одно из осложнений шейной дорсопатии).
- при дорсопатии грудного отдела позвоночника: боль в области грудной клетки, в области сердца и других внутренних органов;
- при дорсопатии пояснично-крестцового отдела позвоночника: боль в пояснице, иррадиирующая в крестец, нижние конечности, иногда в органы малого таза;
- при поражении нервных корешков (грыжи межпозвонковых дисков, остеохондроз, спондилолистез, спондилоартроз): стреляющая боль и нарушение чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
По механизму возникновения боли при дорсопатии можно выделить следующие виды болей:
Локальная боль — обычно постоянная, с локализацией в области поражения позвоночника, изменяется в зависимости от положения тела;
Отраженная (проекционная) боль — по характеру близка к локальной, но распространяется по ходу пораженного нерва;
- невропатическая (корешковая) боль — «стреляющая боль», может быть тупой, ноющей, но при движении, а также кашле, чихании значительно усиливается и становится острой («прострел»). Возможны нарушения чувствительности, гипотрофия, гипотония, слабость в иннервируемых мышцах, снижение рефлексов.
- некорешковая боль — боли вследствие мышечного спазма, гипертонуса мышц (психогенная боль).
Клинические проявления дорсопатии.
Клинически дорсопатия проявляется в виде:
- рефлекторного синдрома (90% случаев).
- компрессионного синдрома (5-10% случаев).
Рефлекторные синдромы при дорсопатии (мышечно-тонические, нейрососудистые и нейродистрофические) возникают вследствие раздражения болевых рецепторов в мышцах спины в результате действия каких-либо патологических факторов (ущемление, воспаление либо раздражение) и сопровождаются рефлекторным мышечным спазмом. Однако мышечный спазм сам по себе является причиной дополнительного болевого импульса, в результате возникает порочный круг «боль — мышечный спазм — боль».
Компрессионные синдромы при дорсопатии обусловлены механическим воздействием грыжевого выпячивания, костных разрастаний или другой патологической структуры на корешки, спинной мозг или сосуды. Соответственно, компрессионные синдромы делят на корешковые (радикулопатии — ущемление корешка спинного нерва), спинальные (миелопатии — компрессия спинного мозга) и нейрососудистые (компрессия позвоночной артерии).
Что касается миелопатии, то она чаще наблюдаются в шейном, реже в пояснично-крестцовом отделе позвоночника.
Миофасциальные боли при дорсопатии.
В диагностике дорсопатии часто недооценивается роль миофасциальных болевых синдромов (миозита или миалгии, страдают от 35 до 85% населения). Суть миофасциального болевого синдрома заключается в том, что мышца страдает первично, а не вслед за морфологическими или функциональными нарушениями в позвоночнике. В патологический процесс может вовлекаться любая мышца или группы мышц.
Одна из наиболее частых причин миофасциальных болей — острое перерастяжение мышц. Обычно больной точно помнит, какое движение или действие вызвало появление боли. Также миозит может развиваться и на фоне постоянного перенапряжения группы мышц, либо переохлаждения.
Для постановки диагноза миофасциального болевого синдрома необходимо выявить следующие клинические признаки:
При пальпации мышца спазмированная;
В пределах спазмированной мышцы четко определяются зоны еще большего мышечного уплотнения — триггерные точки, отличающиеся особой болезненностью.
Классификация
Дорсопатия может быть вызвана дегенеративными и воспалительными процессами различных структур позвоночника: межпозвонкового диска, межпозвонковых суставов, связок позвоночника, паравертебральных мышц. Вовлечение в процесс спинномозговых корешков или спинного мозга дает очаговую неврологическую симптоматику.
Согласно международным стандартам, все виды дорсопатии можно разделить на три большие группы:
Деформирующие дорсопатии- патологические деформации позвоночного столба, обусловленные дистрофическими изменениями в межпозвонковых дисках (без нарушения целостности фиброзного кольца, без протрузий и грыж пульпозного ядра). В эту группу включаются лордоз, кифоз, сколиоз, спондилолистез (смещение одного из позвонков относительно другого), остеохондроз и подвывихи;
Спондилопатии — включают все виды воспалительных, дегенеративных и травматических спондилопатий;
Прочие дорсопатии — это дискогенные дорсопатии с прогрессирующими дегенеративно-дистрофическими изменениями в межпозвонковых дисках (фиброзном кольце и пульпозном ядре) с протрузией, межпозвонковыми грыжами, а также различные виды дорсалгий, т. Е. Болевые синдромы в области шеи, туловища и конечностей без смещения межпозвонковых дисков, без нарушения функций спинномозговых корешков или спинного мозга.
Локализация дорсопатии.
В зависимости от локализации выделяют:
Дорсопатию шейного отдела позвоночника,.
Дорсопатию поясничного отдела позвоночника,.
Дорсопатию грудного отдела позвоночника.
Многие клиницисты используют такие локально-синдромальные характеристики, как радикулопатия, цервикалгия, люмбалгия, торакалгия, ишиас.
Лечение
Оперативное лечение дорсопатии требуется достаточно редко. Лечение дорсопатии и её осложнений проводят обычно с помощью консервативных методов, направленных на устранение болевого синдрома, нарушений функции спинномозговых корешков и предупреждение прогрессирования дистрофических изменений в структурах позвоночника.
Методика лечения дорсопатии в каждом конкретном случае зависит от причины и степени выраженности болевых синдромов. Оптимальным является комплексный подход, основанный на сочетании различных методов лечения. Правильный выбор методик позволяет добиться самых стойких результатов.
При лечении дорсопатии применяются следующие лекарственные средства и методы лечения:
- нестероидные противовоспалительные средства (НПВС) — применяются в стадии обострения для уменьшения боли и подавления воспалительных процессов в зоне пораженных позвонков;
- миорелаксанты — применяются при сильных мышечных спазмах, расслабляянапряженные мышцы спины, существенно снижают боль;
Тракционное лечение дорсопатии (лечение вытяжением). При применении этого метода лечения дорсопатии происходит растягивание околопозвоночных тканей, связок, мышц, в результате чего расстояние между отдельными позвонками увеличивается на 1-4 мм (в среднем на 1,5 мм). В случае компрессии нервного корешка или кровеносных сосудов в позвоночном канале грыжей диска или остеофитом вытяжение способствует уменьшению сдавливания или его полному устранению;
- успокаивающие средства также рекомендуются при лечении дорсопатии, т. Постоянная боль приводит к взвинченности и утомлению нервной системы. Кроме того, успокаивающие препараты позволяют снизить психогенные мышечные спазмы;
- для лечения дорсопатии назначаются различные виды физиотерапевтических процедур (ультрафиолетовое облучение, дарсонвализация, электрофорез, фонофорез, воздействие магнитного поля, ультразвук, диадинамические токи, подводный душ, массаж, грязевые аппликации и );
- находят применение в лечении дорсопатии мануальная терапия, иглорефлексотерапия;
После снятия болевых ощущений при лечении дорсопатии рекомендуются препараты для ускорения восстановительных процессов — биогенные стимуляторы, витамины группы В, анаболические препараты, сосудистые препараты (улучшают питание нервных корешков и кровоснабжение позвоночника). На этой стадии очень полезна и лечебная физкультура.
Важно помнить, что применяемые при терапевтическом лечении дорсопатии НПВС, анальгетики, спазмолитики эффективны, но при длительном применении могут нанести вред организму. А при некоторых заболеваниях ЖКТ многие из этих препаратов вообще противопоказаны.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Многие заболевания позвоночника поражают именно поясничный отдел, так как часто на него приходится максимальная нагрузка. Одно из таких заболеваний – дорсопатия поясничного отдела позвоночника. В данном материале рассказано о том, что это такое, как развивается заболевание и как от него избавиться.
Что это такое?
Под понятием дорсопатия объединены множество заболеваний различного характера: воспалительных, невоспалительных, деструктивных, травматических аутоиммунных и т. д. Общее у них то, что все они сосредоточены в области позвоночного столба и затрагивают его или прилегающие мягкие ткани. Суставная и костная ткань также может подвергаться патологическим изменениям при таком диагнозе. Соответственно, если изменения сосредоточены в поясничном отделе, то говорят о поясничной дорсопатии.
Изменения более распространены среди пациентов старшего возраста. Так как после 40-50 лет возможны сбои в эндокринной системе, которые ведут к нарушениям в структуре кострой и суставной ткани, ее повышенной хрупкости.

к содержанию ↑
Код МКБ-10
Диагноз «дорсопатия поясничного отдела позвоночника» имеет собственный код по Международной Классификации Болезней 10-й редакции (МКБ-10). Все патологии, относящиеся к группе деформирующих дорсопатий собраны под кодами М40-М43. А остальные виды (недеформирующие) под кодами М50-М54. Дополнительно рядом с кодом проставляется цифра 6 (как М50.6) для обозначения того, что патология локализована именно в поясничном отделе, или 7 для обозначения пояснично-крестцового отдела.
к содержанию ↑
Классификация
Состояние классифицируют по различным параметрам. По характеру поражения выделяются следующие виды:
- Вертеброгенная – самый распространенный тип, особенностью которого является то, что патологическим изменениям подвергаются сами ткани позвонков (причинами изменений обычно бывают травмы или инфекционные заболевания);
- Дискогенная не столь распространена и заключается в изменении межпозвоночных дисков по инфекционным, травматическим или аутоиммунным причинам;
- Деформирующая дорсопатия на поясничном уровне предполагает смещение позвонков относительно друг друга в результате травмы или аутоиммунного процесса, нарушения обмена веществ, и потенциально может вести к потере подвижности.
Также проводится классификация и по объему изменений. Они могут зависеть как от изначального характера патологии, так и от степени ее развития:
- Ограниченная. Развивается только в области первых двух позвонков отдела и прилегающих к ним мягких тканях;
- Расширенная. При таком поражается больше позвонков и больше прилегающих к ним мягких тканей;
- Полисегментарная. О таком типе говорят, когда кроме поясничного отдела поражен какой-то еще.
По длительности и остроте протекания поясничная дорсопатия также разделяется на три группы:
- Острая сопровождается выраженными симптомами, проявляющимися на протяжении не более 14 дней;
- Подострая симптоматика может наблюдаться до трех месяцев, но быть не столь тяжелой;
- При хроническом течении клиническая картина не столь выражена, но длиться такая болезнь может более трех месяцев.
По данным исследований от 60 до 80% всех случаев диагностирования этого заболевания приходится на ограниченное вертеброгенное поражение поясничного отдела.
к содержанию ↑
Симптомы и признаки
Симптоматика состояния может отличаться в нешироких пределах. Это связано с разностью причин, из-за которых был поставлен такой диагноз. Существуют общие симптомы, характерные для всех типов поражений:
- Боль в пояснице, эродирующая или не эродирующая в ноги, которая может нарастать, быть тупой или острой;
- Онемение некоторых участков и изменение рефлексов, развивающееся при вовлечении в процесс нервной ткани;
- Парезы и параличи ног, также развивающиеся при сильно вовлечении в процесс нервной ткани;
- По этой же причине на запущенных стадиях может наблюдаться нарушение в работе внутренних органов – кишечника мочевыделительной системы и т.д.;
- Ограничение подвижности и снижение гибкости позвоночника из-за разрушения, смещения дисков или срастания позвонков;
- Потеря гибкости и ощущение напряжения в позвоночнике;
- Нарушение осанки, хромота.
Вне зависимости от особенностей организма и причин, вызвавших патологию, эти симптомы дорсопатии поясничного отдела позвоночника возникают у большинства пациентов.

к содержанию ↑
Причины
Выделено достаточно много причин, способных вызвать дорсопатию. Среди них:
- Генетическая предрасположенность, наследственность;
- Травмы и повреждения позвоночника;
- Чрезмерные нагрузки на позвоночный столб, происходящие по тем или иным причинам;
- Эндокринные нарушения, часто, возрастного характера, оказывающие негативное воздействие на структуру костной ткани и вызывающие изменения в ней;
- Неправильная осанка;
- Гиподинамия, неподвижный образ жизни;
- Некоторые инфекционные заболевания, а также заболевания позвоночника, не пролеченные вовремя;
- Несбалансированное, однообразное питание, недостаток витаминов, минералов, полезных веществ;
- Избыточная масса тела также оказывает негативное воздействие на позвоночник;
- Сбои в работе желудочно-кишечного тракта;
- Вибрации на производстве;
- Аутоимунные и эндокринные заболевания, в том числе и сахарный диабет;
- Вредные привычки – курение, злоупотребление алкогольными напитками;
- Тяжелые условия труда – высокая влажность, низкие температуры.
Даже при наличии таких факторов и предрасположенностей у молодых людей патология развивается не слишком часто. Но по достижению возраста 40 лет пациенты должны более тщательно следить за своим здоровьем.

к содержанию ↑
Диагностика
Для диагностики состояния используется ряд методов:
- Рентгенография особенно информативна при травмах и смещении дисков;
- Магнитно-резонансная томография и компьютерная томография (КТ и МРТ) позволяют оценить состояние мягких тканей;
- Общий и биохимический анализ крови нужен для диагностики некоторых аутоиммунных, инфекционных и воспалительных процессов;
- Анализ ликвора необходим также при диагностике тяжелых инфекционных процессов, таких как менингит;
- Электронейрограмма, позволяющая оценить степень вовлеченности в патологический процесс спинного мозга.
Обычно, диагностика данного заболевания труда не вызывает. Врачи довольно быстро и точно могут поставить диагноз.
к содержанию ↑
Лечение
Лечение дорсопатии поясничного отдела позвоночника уколами и таблетками имеет симптоматический и терапевтический эффект. Оно эффективно, и оперативное вмешательство почти никогда не проводится. Однако такие методики должны дополняться массажами, лечебной гимнастикой и физиотерапией для достижения скорейшего выздоровления.
к содержанию ↑
Уколы и таблетки
Консервативное лечение направлено на снятие боли и воспаления. Для этого применяются:
- Противовоспалительные нестероидные препараты, такие как Нурофен и Ибупрофен принимаются по одной таблетке два раза в день для снятия боли и воспаления;
- С той же целью применяются инъекции Диклофенака один раз в сутки в индивидуальных дозировках;
- Спазмолитики (Но-шпа) применяются один раз в день;
- Миорелаксанты (Мидокалд, Сирдалуд) в индивидуальных дозировках.
Препараты эффективно снимают острую симптоматику и вводят пациента в ремиссию.
к содержанию ↑
Мази
Мазь Вольтарен наносится 4-5 раз сутки для снятия воспаления и боли. С той же целью и с той же периодичностью может наноситься Диклофенак. Мазь наносится непосредственно на поясницу по 1-2 грамма за один раз. Мазь Хондроксид помогает восстановить суставную ткань дисков при их повреждении.
к содержанию ↑
Физиотерапия
Способствует улучшению кровообращения, снятию воспалению и уменьшению болевого синдрома. Может проводиться СВЧ- и УВЧ-облучение, электрофорез препаратами йода. Из альтернативных методов применяется иглорефлексотерапия. Способы могут назначаться только врачом, а процедуры осуществляться в период ремиссии.
к содержанию ↑
Операции
Назначаются только в крайних случаях, при тяжелой патологии и низкой отзывчивости на консервативное лечение. Проводятся следующие типы операций:
- При смещении дисков они механически ставятся на место и закрепляются скобой;
- При разрушении позвонков или дисков может потребоваться имплантация;
- При наличии новообразований – их удаляют;
- При сильном вовлечении в процесс нервной ткани – высвобождают зажатые нервные корешки.
Но в большинстве случаев такое вмешательство не требуется.
к содержанию ↑
ЛФК
Специальный комплекс упражнений помогает укрепить мышечный каркас позвоночника и восстановить подвижность. Назначается врачом. Чаще всего задействуют такие упражнения:
- Подъем таза лежа на спине, с упором на пятки и лопатки;
- Наклоны в пояснице, в стороны и вперед;
- Развороты корпуса в стороны в талии, в положениях лежа и стоя;
- Подъем корпуса из положения лежа с упором на руки.
Упражнения должны выполняться только вне периодов обострения заболевания.
к содержанию ↑
Массаж
Лечебный массаж проводится специалистом. Он направлен на укрепление мышечного корсета позвоночника, восстановление чувствительности путем высвобождения нервной ткани, и восстановление гибкости в поясничном отделе. Бывает достаточно 7-10 сеансов по 20-30 минут для значительного улучшения состояния. Но проводить его можно только вне периодов обострения.
к содержанию ↑
Осложнения
Состояние может приводить к серьезным последствиям, вплоть до потери работоспособности и получения группы инвалидности. Могут развиться осложнения такого характера:
- Парезы и параличи, возникающие при вовлечении в процесс нервной ткани;
- Нарушение работы кишечника и мочеполовой системы, по той же причине;
- Формирование постоянного болевого синдрома того или иного характера;
- Нарушение гибкости позвоночника, снижение его подвижности в этом отделе;
- Полная потеря двигательной активности поясницы, нарушение осанки и хромота;
- Нарушения кровообращения в органах малого таза;
- Слабость и/или гипертонус мышц нижних конечностей, покалывание в них.
Большинство из этих осложнений развиваются на поздних этапах прогресса заболевания. Но болезнь имеет тенденцию к неблагоприятному течению, поэтому развиваться такие последствия могут достаточно стремительно.
к содержанию ↑
Вывод
По достижению возраста 40-50 лет пациентам следует тщательнее, чем раньше, следить за здоровьем опорно-двигательного аппарата, так как он становится более уязвимым с годами. А при постановке диагноза дорсопатия – немедленно приступать к лечению в соответствии с указаниями врача, ведь это достаточно серьезное состояние.
Источник
