Абсцесс руки код по мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
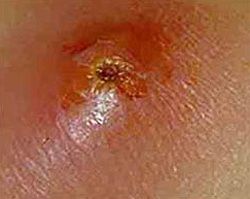
Название: Фурункулез.
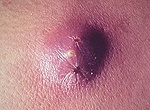
Фурункулез
Описание
Фурункулез. Это гнойно — некротическое заболевание волосяного фолликула и околофолликулярной соединительной ткани. Первичным воспалительным элементом является воспалительный узел, который формируется вокруг волосяного фолликула. Основной причиной фурункулеза являются стафилококковые инфекции. Типичная дерматологическая картина, признаки воспаления в клиническом анализе крови и результаты бактериологического посева отделяемого кожных элементов позволяют без особых затруднений диагностировать фурункулез. Пациенты с фурункулезом проходят лечение у дерматолога.
Дополнительные факты
Фурункулез. Это гнойно — некротическое заболевание волосяного фолликула и околофолликулярной соединительной ткани. Первичным воспалительным элементом является воспалительный узел, который формируется вокруг волосяного фолликула. Основной причиной фурункулеза являются стафилококковые инфекции.

Фурункулез
Причины
Причиной фурункулеза является стафилококковая микрофлора, которая под влиянием различных факторов активизируется и провоцирует гнойно-воспалительный процесс. При наличии иммунодефицитов кратковременного воздействия экзогенных факторов достаточно для развития фурункулеза. Наличие очагов хронической инфекции, сахарный диабет, гиповитаминозы, погрешности в диете, хронические интоксикации как самостоятельно, так и в совокупности могут спровоцировать фурункулез. При локализованном фурункулезе травматизация кожи, местное переохлаждение и ее загрязнение являются основными причинами внедрения стафилококков в фолликул.
Симптомы
На начальном этапе заболевания вокруг волосяного мешочка формируется гнойно-воспалительный инфильтрат небольшого размера, который напоминает фолликулит. Через несколько дней в воспалительный процесс вовлекается весь волосяной фолликул. При фурункулезе в отличие от фолликулита поражается не только фолликул, но и прилежащая сальная железа, и окружающая соединительная ткань. Клинически элементы высыпаний при фурункулезе напоминают конусообразный застойно-гиперемированный узел, возвышающийся над поверхностью кожи. По мере формирования очага воспаления нарастает болезненность, отечность и боли пульсирующего или дергающего характера.
Если фурункулезом поражаются фолликулы лица и шеи, то процесс сопровождается обширным отеком вокруг инфильтрата. На 3-ьи, 4-ые сутки в центре инфильтрата начинает формироваться зона флюктуации – при нажатии на такой элемент фурункулеза ощущается пружинистое движение гнойных масс в полости фолликула, а вокруг волоса отмечается небольшой очаг гнойного расплавления тканей и формирование свища.
После того, как элементы фурункулеза вскрываются, выделяется незначительное количество густого гноя, который скопился на поверхности и формируется небольшая язва. На дне язвы можно увидеть некротический стержень зеленоватого цвета, наличие такого стержня является диагностическим симптомом при фурункулезе. Через несколько дней стержень отторгается вместе с незначительным количеством крови и гнойных масс. После отторжения стержня воспалительные явления фурункулеза начинают уменьшаться. Пораженный участок становится менее болезненным при прикосновении, отечность тканей спадает.
После разрешения элементов фурункулеза образуется глубокая кратерообразная язва с остатками гноя и некротических масс, которые постепенно отторгаются или же формируют хронический фурункулез. Язва заполняется грануляционной тканью и формируется втянутый рубец, глубина и размер рубца зависят от размера зоны некроза в центре фурункула.
У фурункулеза нет излюбленных локализаций, но чаще элементы воспаления возникают на предплечьях, лице, задней поверхности шеи, ягодицах и бедрах, то есть там, где расположены участки склонной к жирности проблемной кожи. Если элементы фурункулеза носят единичный характер, то общее самочувствие пациента не страдает, температура тела остается в норме, больные ведут прежний образ жизни.
При поражении фурункулезом зоны носогубного треугольника, крыльев носа, области наружного слухового прохода даже при единичных высыпаниях повышается температура тела, наблюдаются симптомы интоксикации и головные боли. Кожа на лице становится багровой, напряженной, резко выражена отечность и болезненность. Работа мимических мышц, высокий риск травматизаци элементов фурункулезов во время бритья и умывания, попытки их выдавить самостоятельно могут привести к возникновению тромбофлебита вен лица и к диссеминации стафилококковой инфекции во внутренние органы и ткани.
Из-за особенностей венозного кровооттока на лице фурункулез лица в некоторых случаях приводит к менингитам и менингоэнцефалитам. Сепсис с образованием множественных абсцессов во внутренних органах является одним из тяжелейших осложнений фурункулеза.
При остром течении фурункулеза на коже присутствуют множество фурункулов одинаковых по стадии разрешения. Нелеченый острый фурункулез, наличие иммунодефицитов и пренебрежение правилами личной гигиены приводят к хронизации процесса. Хроническое течение фурункулеза характеризуется наличием фурункулов разной степени разрешения, одновременно на коже имеются грануляционные изменения элементов и рецидивирующие фурункулы, процесс в которых активизируется несколько раз в год или чаще.
При локализованном фурункулезе поражаются отдельные участки кожи, тогда как при диссеминированном процесс принимает распространенный характер. Фурункулез конечностей, особенно при расположении элементов вблизи суставов осложняется регионарным лимфаденитом. Иногда при фурункулезе возможны осложнения в виде гломерулонефрита.
Лейкоцитоз.
Диагностика
Клинические проявления, наличие зоны флюктуации, наличие признаков инфекционного процесса позволяют поставить диагноз. В клиническом анализе крови заметно увеличение скорости оседания эритроцитов, сдвиг лейкоцитарной формулы влево и выраженный лейкоцитоз. Культуральная диагностика подтверждает стафилококковую природу заболевания. Совместно с культуральной диагностикой проводят определение чувствительности микроорганизма к антибиотикам. Точное определение возбудителя помогает выявить и очаг инфекции, например, часто внутрибольничная инфекция проявляется в виде пиодермий и фурункулезов.
Лечение
Лечение фурункулеза должно проводиться дерматологом. Самолечение мазью Вишневского может привести к распространению процесса и к флегмоне, так как мазь Вишневского применятся только после разрешения гнойной капсулы на этапе грануляции. Выдавливание стержней при фурункулезе руками или с помощью вакуумных банок приводит к преждевременному вскрытию, когда близлежащие участки здоровой кожи обсеменяются патогенной микрофлорой, а часть стержня остается внутри и тем самым ведет к хронизации процесса.
Во время лечения фурункулеза необходимо по возможности ограничить или полностью исключить водные процедуры, но при обширном фурункулезе слегка теплые ванны с перманганатом калия дезинфицируют кожу. В качестве гигиенических процедур прибегают к протиранию здоровой кожи неагрессивными антисептическими растворами – салициловый спирт или раствор фурацилина.
Личной гигиене должно уделяться большое внимание, незначительные царапины и порезы обрабатываются раствором бриллиантовой зелени, обязательна частая смена нательного и постельного белья. Исключение из рациона жирной, острой пищи и присутствие в ней пищи богатой витаминами и белком помогают улучшить регенерацию тканей.
На этапе созревания кожу вокруг элементов обрабатывают антисептиками, обкалывание зоны поражения раствором новокаина с антибиотиками снимают болевой синдром и не допускает распространения гнойного процесса на здоровые ткани. Электрофорез с антимикробными препаратами помогают предотвратить осложнения фурункулеза в виде абсцессов и флегмон.
После того, как наметилась зона флюктуации, в центр элементов фурункулеза накладывают кристаллический салициловый натрий и фиксируют его сухой повязкой. Такие аппликации оказывают кератолитическое действие и способствуют ускоренному отторжению стержня.
При абсцедирующем течении фурункулеза показано вскрытие фурункула под местной анестезией и удаление гнойно-некротических масс. После самостоятельного или принудительного вскрытия рану тщательно промывают 3% перекисью водорода и назначают повязки с протеолитическими препаратами, синтомициновую и эритромициновую мази. Повязки меняют через день, а после перехода процесса в стадию грануляции для лучшего заживления применяют линимент Вишневского и мази на основе ихтиола.
Ультрафиолетовое облучение и УВЧ-терпия применяется дозировано на всех этапах фурункулеза. К внутреннему приему антибиотиков прибегают в случаях хронического фурункулеза и при абсцедировании элементов. При наличии общих заболеваний, истощенности пациента и пониженного иммунного статуса назначают антибиотики в виде внутримышечных инъекций. Для повышения сопротивляемости организма применяются гамма-глобулин и озонотерапия, назначается витаминотерапия, аутогемотрансфузии, УФОК и общеукрепляющие препараты.
Профилактика фурункулеза заключается в соблюдении личной гигиены, своевременном лечении гнойничковых заболеваний, в лечении системных заболеваний и в ведении здорового образа жизни.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Постинъекционный абсцесс.
Постинъекционный абсцесс
Описание
Абсцесс после инъекции. Это ограниченный гнойно-воспалительный очаг в месте инъекции. Абсцесс характеризуется появлением локального отека и покраснения кожи, которые постепенно увеличивают объем утолщения, увеличиваются разрывные боли и колебания. Диагноз устанавливается на основании анамнеза и клинической картины (появление очага гнойного воспаления в месте внутримышечного и внутривенного введения), данных УЗИ и МРТ мягких тканей. На стадии инфильтрации эффективное консервативное лечение. Образовавшийся абсцесс хирургически вскрывают и дренируют.
Дополнительные факты
Случаи постинъекционного образования абсцесса мягких тканей встречаются у людей всех возрастов, чаще у пациентов с ожирением и избыточным весом. Большинство постинъекционных абсцессов развиваются в области ягодиц, поскольку ягодичная мышца чаще всего используется для парентерального введения лекарств. У детей высокая доля абсцессов плеча в результате прививок. Внутривенное введение препарата является наиболее частой причиной нагноения в локтевой ямке. Постинъекционные абсцессы этой локализации составляют 69% всех случаев гнойно-воспалительных процессов мягких тканей у наркоманов.
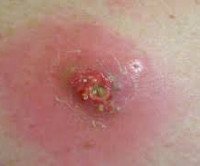
Постинъекционный абсцесс
Причины
Для того чтобы очаги нагноения образовались после инъекции, проникновение бактерий в ткани недостаточно. Иммунная система человека способна справиться с небольшим количеством патогенных и условно-патогенных микроорганизмов, которые преодолели защитный барьер кожи. Если развивается абсцесс, должны присутствовать другие факторы:
• Высокая патогенность микроорганизмов. Различные типы бактерий имеют разные показатели деления клеток и способность противостоять иммунной системе. Staphylococcus aureus или Pseudomonas aeruginosa часто вызывают образование абсцесса после инъекции, чем условно-патогенные виды, которые формируют микрофлору кожи.
• Ослабление иммунитета. Это может быть следствием банальной сезонной ОРВИ или серьезного сопутствующего заболевания. Вероятность возникновения абсцессов выше у пациентов с диабетом, тяжелыми сердечно-сосудистыми, эндокринными и инфекционными заболеваниями.
• Нарушение местного кровообращения. Этому способствует одновременное введение значительных объемов раствора в мышцу (более 5 мл), одновременное введение нескольких препаратов в одну ягодицу. Первым признаком образования абсцесса является значительное сжатие в месте инъекции. Риск нагноения после инъекции повышен у лежачих пациентов, пациентов с пролежнями.
Местно-раздражающее действие лекарств. Не только бактерии, но и химические вещества могут вызвать слияние гнойных тканей. Неправильное внутримышечное введение препаратов для внутривенных или подкожных инфузий может вызвать некроз и воспаление. Отдельная реакция может дать препарат, одобренный для внутримышечного применения, но который не подходит для конкретного пациента.
• Нарушение инъекционной техники. Факторы развития осложнений после инъекций включают несоблюдение принципов асептики и антисептики, использование неправильного растворителя, слишком быстрое введение растворов, несовместимость различных препаратов. Одним из последствий неправильной техники может быть повреждение сосудов разных диаметров иглой. Сгустки крови являются субстратом для размножения микроорганизмов и образования абсцесса после инъекции.
Патогенез
Развитие воспалительного ответа основано на высвобождении большого количества лизосомальных ферментов, которые изменяют метаболизм в патологическом очаге, из поврежденных и мертвых клеток во внеклеточную среду. Метаболизм замедляется в зоне некроза и резко возрастает в прилегающих зонах, что приводит к увеличению потребления кислорода и питательных веществ и развитию ацидоза из-за накопления недокисленных продуктов: молочной кислоты, пировиноградной кислоты и других кислот.
Кровоснабжение патологического очага изменяется: кровоток увеличивается, а отток замедляется. Это объясняет покраснение пораженного участка. Кровеносные сосуды расширяются, проницаемость капилляров для плазмы крови и клеток увеличивается. Белые кровяные клетки, макрофаги попадают в ткани. Местный поток жидкости приводит к образованию отеков. Сжатие нервных окончаний вызывает боль. Это стадия инфильтрации, когда в очаге воспаления нет гноя. При благоприятных условиях изменения в стадии инфильтрации являются обратимыми.
На стадии абсцесса мертвые ткани и мертвые иммунные клетки образуют гной. Абсцесс после инъекции находится в центре очага воспаления. Сгустки гноя связаны со здоровыми тканями грануляционным стержнем. Гной не решает это. Устранить воспаление возможно только в том случае, если созданы условия для выхода содержимого абсцесса.
Симптомы
Патологическое поражение формируется в течение нескольких дней. Начало заболевания может остаться незамеченным пациентом из-за небольшой степени выраженности симптомов. Первые проявления развивающегося гнойного воспаления могут маскировать боль и отек в местах инъекций, что связано с физиологической реакцией на прием лекарств. Вы можете различить образование воспалительного инфильтрата и нормальную реакцию на внутримышечные инъекции, внимательно следя за своими чувствами.
Боль после инъекции сразу острая, она ломается, а затем болит. Его интенсивность падает довольно быстро. Боль с нарастающим абсцессом постоянно усиливается. Обычно уплотнение после инъекции является достаточно однородным, его температура не отличается от температуры окружающих областей, оболочка над уплотнителем имеет нормальный цвет. Добавление воспалительной реакции характеризуется заметным локальным повышением температуры. Увеличение отека и боли в ягодицах приводит к тому, что вы не можете сидеть на пораженной стороне. Неприятные ощущения усиливаются при ходьбе и совершении других движений. Давление на область абсцесса очень болезненное, тогда как обычную пломбу можно почувствовать, не вызывая у пациента неприятных ощущений.
Абсцесс после инъекции характеризуется лихорадкой с повышением температуры тела до 39-40 ° С. Однако фокусироваться только на этом симптоме не стоит. Если очаг воспаления развивается на фоне непрерывных инъекций нестероидных противовоспалительных препаратов, обладающих обезболивающим и жаропонижающим действием, то гипертермии нет.
Ломота в мышцах.
Возможные осложнения
Быстрое развитие инфекции в начале может привести к образованию полос гноя в межмышечных пространствах. Распространение бактерий в тканях приводит к развитию обширной флегмоны ягодиц, бедер и плеч. Существует риск образования незаживающих длительных свищей мягких тканей и ректальных свищей. Прорыв гноя в кровоток приводит к сепсису, перикардиту, остеомиелиту и ДВС-синдрому. В этих случаях результат может быть неблагоприятным для пациента даже при соответствующем лечении.
Диагностика
Диагностика не вызывает никаких затруднений у консультанта-хирурга. Характерная пятерка признаков воспаления (покраснение, припухлость, боль, лихорадка, нарушение функциональности) в месте инъекции позволяет быстро определить характер патологического процесса. Положительный симптом колебаний указывает на наличие жидкости в очаге, что является показанием к операции. Для подтверждения диагноза постинъекционного абсцесса в сомнительных случаях выполняют: В трех из четырех случаев накопление гноя локализуется в толще мышц и в межмышечных пространствах и только в 25% случаев в подкожной клетчатке. Форма гнойной полости овальная. Его основной радиус параллелен оси тела. УЗИ мягких тканей позволяет различать инфильтрацию и нагноение при глубоком расположении патологического очага в тканях, выявлять полоски и «карманы», которые могут остаться незамеченными во время хирургической операции.
• МРТ пораженного участка. Его назначают в тех случаях, когда полезности ультразвука недостаточно для постановки правильного диагноза. На изображениях, полученных методом магнитно-резонансной томографии, визуализируются мягкие ткани, кости, внутренние органы исследуемой области. Это позволяет выявлять патологические изменения, проводить дифференциальную диагностику и выявлять осложнения.
• Лабораторные испытания. Для того, чтобы подобрать эффективный антибактериальный препарат, можно высевать содержимое абсцесса на флору и его чувствительность к антибиотикам. Обязательные общие и биохимические анализы крови, общий анализ мочи для исключения патологии из внутренних органов.
Лечение
Подходы к лечению абсцессов на этапах инфильтрации и нагноения в корне различны. В первом случае показана консервативная терапия, во втором — хирургическая операция. Основные принципы местного консервативного лечения инфильтратов могут быть успешно применены для быстрой резорбции постинъекционных суставов, которые не имеют признаков воспаления. Его объем определяется врачом на основании клинической картины. Противовоспалительные препараты и антибиотики направлены на решение воспалительного процесса. Кроме того, для борьбы с отравлениями может быть назначена инфузионная терапия. Это включает нанесение мази Вишневского на пораженный участок или использование компрессов с димексидом. На начальных этапах внедрение йодной сетки разрешено. Если в течение дня улучшение не происходит, рекомендуется использовать более эффективные препараты. Все тепловые эффекты запрещены. Электрофорез противовоспалительных препаратов, диадинамические токи эффективны. Физиотерапевтические процедуры назначают одновременно с местной и общей противовоспалительной терапией.
• Хирургия. Вскрытие и дренирование гнойной полости проводят под местной анестезией. Под общим наркозом операция выполняется, когда абсцесс после инъекции находится глубоко в ткани. В послеоперационном периоде проводится общее и местное консервативное лечение, назначаются физиотерапевтические процедуры.
Прогноз
Прогноз постинъекционного нагноения благоприятен при условии своевременного обращения за медицинской помощью. В противном случае могут развиться осложнения заболевания. Самопроизвольное вскрытие и опорожнение глубокого абсцесса невозможно, и без эвакуации гноя из полости выздоровление не происходит. Хирургическое вскрытие абсцесса позволяет решить проблему за один день.
Профилактика
Профилактика постинъекционных осложнений включает парентеральную доставку лекарств в медицинские учреждения медицинским персоналом и отказ от самолечения. Целесообразно менять место введения рецептурных решений курса: если ягодицы уже сформировались, лекарство можно вводить в мышцы передней поверхности бедра. Нельзя вводить внутривенное вливание в мышцы, даже если вены тонкие и ломкие. Рекомендуется сделать курс инъекции как можно более коротким, продолжая лечение таблеткой.
Список литературы
1. Хирургическое лечение постинъекционных абсцессов мягких тканей и фармакологические возможности в повышении эффективности и безопасности инъекций: Автореферат диссертации/ Елхов И. В. — 2007.
2. Постинъекционные кровоподтеки, инфильтраты, некрозы и абсцессы/ Ураков А. Л. , Уракова Н. А. // Современные проблемы науки и образования. — 2012 — №5.
3. Локальные постинъекционные осложнения или медикаментозноеятрогенное заболевание — инъекционная болезнь/ Уракова Н. А. , Ураков А. Л. // Проблемы экспертизы в медицине. — 2014.
4. Лечение постинъекционных инфильтратов, абсцессов и флегмон/ Колб Л. И. // Военная медицина. — 2009 — №1.
Источник
