Доброкачественная опухоль желчного пузыря код мкб
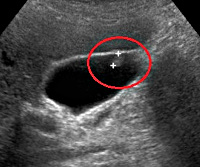
- Описание
Краткое описание
Доброкачественные опухоли жёлчного пузыря редки (папилломы, аденомиомы, фибромы, липомы, миомы, миксомы и карциноид).
Код по международной классификации болезней МКБ-10:
- C23 Злокачественное новообразование желчного пузыря
- C24 Злокачественное новообразование других и неуточненных частей желчевыводящих путей
- D13.4 Печени
Рак жёлчного пузыря составляет 4% от общего числа злокачественных эпителиальных новообразований ЖКТ. Эту опухоль выявляют у 1% пациентов, подвергаемых операциям на жёлчном пузыре и желчевыводящих путях. У женщин рак жёлчного пузыря выявляют в 3 раза чаще
• Этиология неизвестна. 90% больных раком страдают желчнокаменной болезнью. Около 80% всех карцином жёлчного пузыря составляют аденокарциномы. Характерен местный инвазивный рост в ткань печени. Опухоли метастазируют в поджелудочные, дуоденальные и печёночные лимфатические узлы
• Клиническая картина •• Рак жёлчного пузыря протекает очень агрессивно, зачастую метастазируя в отдалённые органы ещё до клинической манифестации заболевания •• Беспокоят боли в правом верхнем квадранте живота, нередко тошнота и рвота •• Часто развивается карциноматоз органов брюшной полости, асцит •• Диагноз редко устанавливают до операции, выполняемой обычно по поводу желчнокаменной болезни.
• TNM — классификация (см. также Опухоль, стадии) •• Tis — карцинома in situ •• Т1 — опухоль прорастает слизистую оболочку или мышечный слой стенки пузыря •• Т2 — опухоль распространяется на околомышечную соединительную ткань, но не прорастает висцеральную брюшину или в печень •• ТЗ — опухоль прорастает висцеральную брюшину или непосредственно врастает в один соседний орган (прорастает в печень не более 2 см) •• Т4 — наличие одного из следующих признаков: опухоль прорастает в печень более 2 см; опухоль прорастает более двух соседних органов (желудок, двенадцатиперстная кишка, ободочная кишка, поджелудочная железа, сальник, внепечёночные жёлчные протоки) •• N1 — метастазы в лимфатических узлах около пузырного и общего жёлчного протоков и/или ворот печени •• N2 — метастазы в лимфатических узлах, расположенных около головки поджелудочной железы, двенадцатиперстной кишки, воротной вены, чревной и верхней брыжеечной артерий.
• Группировка по стадиям • Стадия 0: TisN0M0 • Стадия I: T1N0M0 • Стадия II: T2N0M0 • Стадия III •• T3N0M0 •• T1–3N1M0 • Стадия IV •• T4N0–1M0 •• T1–4N2M0 •• T1–4N0–2M1.
• Лечение. Шанс на излечение имеется в случаях, когда опухоль жёлчного пузыря выявлена случайно, например, во время холецистэктомии, предпринятой по другим причинам. При выходе опухоли за пределы жёлчного пузыря необходимо выполнить холецистэктомию с краевой резекцией печени и регионарную лимфаденэктомию.
• Прогноз при раке жёлчного пузыря плохой в связи с запущенностью опухоли. Наиболее часто наблюдают прорастание печени, которое отмечают примерно у 70% больных, подвергшихся хирургическому вмешательству. Общая 5 — летняя выживаемость — менее 10%. При наличии обструкции общего жёлчного протока (опухолью или лимфатическими узлами), возможно выполнение симптоматического вмешательства: стентирование эндопротезом, гепатикоеюностомия, транспечёночная холангиостомия.
Злокачественные опухоли общего жёлчного протока
• Этиология. Повышенный риск отмечают у больных склерозирующим холангитом, холедохолитиазом, неспецифическим язвенным колитом либо у длительно контактирующих с производными бензола или толуола. Паразитарная инвазия жёлчной системы, особенно трематодами рода Clonorchis, определяет высокую частоту холангиокарцином в Азии. Довольно часто опухоли развиваются в кисте общего жёлчного протока (врождённое кистозное расширение).
• Патологическая анатомия. Холангиокарцинома (большинство опухолей скиррозного или папиллярного типа) — выраженный фиброз часто затрудняет диагностику •• При макроскопическом исследовании холангиокарцинома — опухолевидное образование с вовлечением в процесс части жёлчных протоков. Нередко бывает трудно отличить холангиокарциному от склерозирующего холангита •• Локализация опухоли — дистальные отделы общего жёлчного протока (1/3 случаев), общий печёночный или пузырный проток (1/3 случаев), правый или левый печёночный проток.
Поражение зоны слияния правого и левого жёлчных протоков имеет определение — опухоль Клацкина •• Этот тип рака метастазирует в регионарные лимфатические узлы (16% случаев), печень (10%). Возможно непосредственное прорастание опухоли в печень (14%).
• Клиническая картина •• В связи с малым диаметром протоков, признаки обструкции протоков появляются уже при небольших размерах первичной опухоли. Развивается выраженная желтуха, кожный зуд, отсутствие аппетита, потеря массы тела и постоянные ноющие боли в правом верхнем квадранте живота.
• Лабораторные данные. Значительно повышено содержание ЩФ сыворотки крови, прямого и общего билирубина. Менее значительно изменено содержание сывороточных трансаминаз.
• Диагноз можно установить при помощи чрескожной чреспечёночной холангиографии или эндоскопической ретроградной холангиопанкреатографии. Оба исследования позволяют провести биопсию подозрительных участков ткани для гистологического исследования.
• TNM — классификация (см. также Опухоль, стадии) •• Tis — карцинома in situ •• Т1 — опухоль прорастает субэпителиальную соединительную ткань или мышечно — соединительнотканный слой •• Т2 — опухоль распространяется на околомышечную соединительную ткань •• Т3 — опухоль распространяется на соседние структуры: печень, поджелудочную железу, двенадцатиперстную кишку, жёлчный пузырь, ободочную кишку, желудок •• N1 — метастазы в лимфатических узлах около пузырного и общего жёлчного протоков и/или ворот печени (т.е. в гепатодуоденальной связке) •• N2 — метастазы в лимфатических узлах, расположенных около головки поджелудочной железы, двенадцатиперстной кишки, чревной и верхней брыжеечной артерий, задних перипанкреатодуоденальных лимфатических узлах.
• Группировка по стадиям • Стадия 0: TisN0M0 • Стадия I: T1N0M0 • Стадия II: T2N0M0 • Стадия III: T1–2N1–2M0 • Стадия IV •• T3N0–2M0 •• T1–3N0–2M1.
• Лечение — хирургическое, но резектабельность опухоли не превышает 10% •• При опухолях дистальных отделов общего жёлчного протока выполняют панкреатодуоденальную резекцию (операция Уиппла) с дальнейшим восстановлением проходимости желчевыводящих путей и ЖКТ. При локализации опухоли в более проксимальных отделах опухоль иссекают с последующей реконструкцией общего жёлчного протока. Средняя продолжительность жизни пациентов после операции составляет 23 мес. Лучевая терапия в послеоперационном периоде может увеличить продолжительность жизни •• Если опухоль неудалима, её туннелизируют. Через полученный канал проводят постоянный дренаж, открывающийся с одной стороны во внутрипечёночные протоки проксимальнее опухоли, а с другой стороны — в общий жёлчный проток дистальнее опухоли ••• Возможно введение наружного дренажа во время чрескожной чреспечёночной холангиографии ••• С паллиативной целью показано дренирование U — образной трубкой по Прадери. Оба конца дренажа выводят на кожу: один аналогично дренажу общего жёлчного протока, другой — через опухолевую ткань, паренхиму печени и брюшную стенку ••• Достоинство U — образных дренажей в том, что их можно заменять в случае обтурации тканевым детритом. Новую дренажную трубку подшивают к концу установленной ранее и подтягиванием дренажа осуществляют замену ••• Установка дренажа увеличивает продолжительность жизни на 6–19 мес.
• Прогноз •• Отдалённое метастазирование рака общего жёлчного протока обычно происходит поздно и, как правило, не является непосредственной причиной смерти •• Причины смерти ••• Билиарный цирроз вследствие неадекватного оттока жёлчи ••• Внутрипечёночная инфекция с образованием абсцессов ••• Общее истощение, пониженная реактивность организма ••• Сепсис.
МКБ-10 • C23 Злокачественное новообразование жёлчного пузыря • C24 Злокачественное новообразование других и неуточнённых частей желчевыводящих путей • D13.4 Доброкачественное новообразование печени
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Полипы желчного пузыря.

Полипы желчного пузыря
Описание
Полипы желчного пузыря. Это настоящие доброкачественные опухоли или псевдоопухолевые опухоли, происходящие из эпителия желчного пузыря. Почти в 2/3 случаев течение протекает бессимптомно. Они могут проявляться тупой болью или коликами в правом подреберье, диспепсией, прогрессирующим ухудшением общего самочувствия. Диагноз: УЗИ желчного пузыря, ПКР, дуоденальное зондирование, анализ желчи, гистологическое исследование. Для консервативной терапии псевдополипов используются антибиотики, желчегонные средства, холецинетики, спазмолитики, гипо- и урсодезоксихолевая кислота. Истинные полипы удаляются во время открытой или лапароскопической холецистэктомии.
Дополнительные факты
Заболеваемость полипами желчного пузыря в популяции составляет 1,5–9,5%. У женщин полипоз желчного пузыря встречается в 4 раза чаще, чем у мужчин. Реальные и псевдополипы, растущие в просвете желчного пузыря, обычно выявляются через 30-35 лет, редко наблюдается образование полипов у детей. Полипоз холестерина преобладает у мужчин; у женщин аденоматозный и папилломатозный рост встречается чаще. Важность быстрого выявления полипов, определения их морфологического типа и выбора оптимальной лечебной тактики обусловлена длительным бессимптомным течением заболевания и высоким риском злокачественных новообразований при реальных формах рака.

Полипы желчного пузыря
Причины
Полипоз желчного пузыря — это полиэтиологическое заболевание, которое в основном связано с влиянием различных раздражающих факторов на слизистую оболочку желчного пузыря. У некоторых пациентов заболевание имеет генетическое происхождение. Специалисты в области современной гастроэнтерологии и гепатологии выделяют три основные группы причин, которые способствуют образованию полипов желчного пузыря:
• Стрессовое наследование и дисембриогенез. Риск формирования полипоза увеличивается при наличии полипоза желчного пузыря в роду. Аденомы желчного пузыря и папилломы обычно наследуются. Могут сыграть роль внутриматочные мутации генов, возникающие под влиянием вирусов, радиации, эмбрионов и фетотоксичных химических веществ.
• Гепатобилиарная патология. Чаще всего полипы образуются на фоне хронического холецистита, сопровождающегося застоем желчи, утолщением и деформацией стенки, персистенцией возбудителей и условно-инфекционных возбудителей в полости желчного пузыря. Холангит, холецистоколангит, дискинезия желчевыводящих путей также способствуют развитию заболевания.
• Нарушения обмена веществ. При нарушениях липидного обмена и повышении концентрации холестерина в сыворотке в стенках желчного пузыря образуются псевдополипы холестерина. Отложение избыточного холестерина в слизистой оболочке желчного пузыря также возможно при увеличении содержания желчи у пациентов с желчнокаменной болезнью, описторхозом и другими инвазиями гельминтов.
Патогенез
Механизм образования полипов желчного пузыря зависит от типа объемных масс и причин заболевания. Патогенез настоящих доброкачественных опухолей (полипов, аденом) предположительно основан на нарушении механизмов, контролирующих деление, рост, запрограммированную гибель эпителиальных клеток призматического и базального желчного пузыря. В результате эпителиальной гиперплазии образуются медленно растущие аденоматозные и папиллярные полипы без признаков клеточной атипии.
Воспалительные псевдополипы представляют собой гранулемы, возникающие в результате пролиферации и трансформации фагоцитарных клеток. Образование псевдоопухоли формируется поэтапно с проникновением в слизистую оболочку желчного пузыря молодых моноцитарных фагоцитов, которые созревают в макрофаги и затем трансформируются в эпителиальные клетки. Развитие опухолевых образований холестерина включает накопление избытка холестерина под эпителиальной мембраной, которое со временем может кальцинироваться.
Классификация
Систематизация клинических форм заболевания проводится с учетом положения полипов, их количества и морфологических характеристик. Полионосные наросты бывают одиночные и множественные По локализации различают малосимптомные полипы тела, дно желчного пузыря и клинически выраженные полипоидные разрастания шейки органа, пузырного протока. Учитывая гистологическую структуру, существуют:
• Псевдополипы холестерина. Опухолевые образования сходны с отложениями холестерина под слизистой желчного пузыря. По разным данным, они встречаются в 87-95% и могут рассасываться после консервативной терапии.
• Воспалительные псевдополипы. Гранулематозный рост эпителиального слоя после накопления фагоцитарных клеток и реактивной гиперплазии эпителия. Возможен регресс после противовоспалительной терапии. Аденомы, образованные гипертрофированным железистым эпителием и папилломами, представлены папиллярным ростом. Для небольших опухолей рекомендуется наблюдение; крупные и быстро растущие полипы должны быть удалены вместе с желчным пузырем.
Симптомы
Заболевание может протекать длительное время без клинических проявлений. Выраженность симптомов зависит главным образом от расположения полипов желчного пузыря. Чаще всего единственным признаком заболевания является периодическая тупая боль в правом подреберье, возникающая независимо от приема пищи. Реже пациенты жалуются на сильную боль в проекции органа, усиливающуюся после физической нагрузки или при употреблении жирной пищи. Некоторые пациенты могут испытывать сильную пароксизмальную боль, напоминающую желчную колику.
При полипах желчного пузыря также наблюдаются диспепсические расстройства: горечь во рту, отрыжка, тошнота. Иногда возникает рвота со смесью желчи. При длительном течении заболевания ухудшается общее состояние: снижение аппетита, постоянная слабость, снижение толерантности к физической нагрузке. При локализации полипов в шейке желчного пузыря симптомы могут напоминать острый холецистит — острая боль сопровождается лихорадкой, тошнотой и рвотой.
Лейкоцитоз. Отрыжка. Отсутствие аппетита. Рвота. Тошнота.
Возможные осложнения
Обструкция желчного пузыря полипами способствует нарушению оттока желчи и активному размножению патогенной микрофлоры, заражению содержимого органа, развитию острого холангита и холецистита. Без лечения это состояние может вызвать абсцесс желчного пузыря, его перфорацию с выделением гноя в брюшную полость и желчный перитонит. Одновременное повышение давления в общем желчном протоке сопровождается инфузией желчи в общий проток поджелудочной железы, что повышает вероятность развития хронического панкреатита.
Образование полипов может расти и забивать общий желчный проток, что приводит к механической желтухе. В этом случае у пациентов развиваются желтоватая склера и слизистые оболочки, зуд кожи, боли при прикосновении к печени. Поступление большого количества желчных компонентов в кровь (холемия) характеризуется эндотоксическим синдромом, снижением фильтрующей способности почек и нарушением проницаемости гематоэнцефалического барьера. В 10-30% случаев настоящие полипы желчного пузыря являются злокачественными.
Диагностика
Диагностика без данных инструментального обследования затруднена, поскольку полипоз желчного пузыря не имеет патогномоничных клинических симптомов. Заболевание следует заподозрить при наличии хронических нарушений желчевыводящей системы и при отсутствии характерных признаков желчнокаменной болезни. Наиболее информативными в плане диагностики являются такие методы исследования, как:
• Ультразвуковое исследование желчного пузыря. Ультразвук является основным методом быстрой диагностики заболевания. При УЗИ желчного пузыря обнаруживаются округлые образования с четкими контурами, утолщением и набуханием стенок органа. Метод не обнаруживает мелкие полипы (до 5 мм). Внедрение гибкого эндоскопа помогает оценить состояние сфинктера Одди, осмотреть большие желчные протоки. При последующей ретроградной холангиопанкреатографии с заполнением желчевыводящей системы контрастным веществом полипы визуализируются как дефекты круглого заполнения.
• Обследование двенадцатиперстной кишки. Последовательный отбор нескольких фракций желчи через зонд проводится для оценки функционального состояния желчного пузыря. Небольшое количество желчи из частей B и C, полученное катетеризацией двенадцатиперстной кишки, используется для биохимического и бактериологического анализа.
• Обследование желчи. При осложнениях, вызванных полипами, плотность желчи увеличивается, реакция pH смещается в сторону кислоты. Определяется под микроскопом по высокому содержанию лейкоцитов, слизи и эпителиальных клеток. Бакпосев подтверждает сопутствующий холецистит (значительная прогностическая скорость бактерий 107 КОЕ / мл).
• Гистологический анализ. Исследование структуры тканей под микроскопом проводится после их хирургического или эндоскопического удаления, чтобы подтвердить доброкачественный характер заболевания. При гистологическом исследовании уточняется морфологический тип полипа.
При общем анализе крови все показатели обычно находятся в пределах нормы, и умеренный лейкоцитоз возможен в период обострения заболевания. Характерные изменения в биохимическом анализе крови — повышение уровня трансаминаз (АСТ и АЛТ), незначительное снижение общего белка. Если возникают трудности с диагнозом, проводится компьютерная томография для детальной визуализации желчного пузыря.
Прежде всего, полипы следует отличать от хронического холецистита. Наиболее важным диагностическим признаком, который говорит о полипозе, является ультразвуковое обнаружение округлых образований в желчном пузыре. При обострении проводится дифференциальная диагностика с острой хирургической патологией. Пациент осматривается гастроэнтерологом, гепатологом, и необходимо проконсультироваться с онкологом, если этиология поражений неясна.
Лечение
При выборе метода терапии учитывают тип объемного образования. Пациентам с воспалительными гранулематозными псевдополипами обычно рекомендуются препараты для лечения хронического холецистита с использованием антибиотиков, спазмолитиков, желчегонных и холецинетиков. В присутствии наиболее распространенных полипов холестерина эффективно назначать препараты урсодезоксихолевой и хенодезоксихолевой кислот, которые стимулируют образование желчи и улучшают ее качественный состав, помогая растворять скопления холестерина.
Консервативное лечение истинных полипов желчного пузыря не было предложено. Пациенты с одиночными доброкачественными опухолями размером до 10 мм подвергаются динамическому наблюдению с ультразвуковым сканированием каждые шесть месяцев, когда обнаруживается образование ножки, и раз в квартал — с полипом с широким основанием. Если обнаружены множественные новообразования без ноги, размер опухоли составляет более 10 мм или ее увеличение составляет более 2 мм в год, указывается удаление желчного пузыря. С учетом клинической ситуации выполняются следующие действия:
• Минимально инвазивные вмешательства. Чаще всего проводится лапароскопическая холецистэктомия, которая минимизирует травматические повреждения при удалении желчного пузыря вместе с полипами. В последние годы очень популярна однодверная холецистэктомия SILS с доступом к органу через единственный мини-разрез в области пупка.
• Классические операции. При сочетании истинных полипов с осложненным желчнокаменной болезнью или появлением осложнений во время лапароскопических вмешательств показана открытая холецистэктомия. Пациенты с операциями на брюшной полости, ранее подвергавшиеся тяжелой сопутствующей болезни желчного пузыря, могут быть удалены с помощью мини-доступа.
Список литературы
1. Диагностика и лечение доброкачественных полиповидных образований желчного пузыря. Автореферат диссертации/ Выступец Б. В. – 2009.
2. Лечение полипов желчного пузыря/ Мундуков К. Ж. // Современные проблемы науки и образования. — 2013 — № 5.
3. Диагностика и лечение полипов желчного пузыря / Оморов Р. А. , Мундуков К. Ж. // Вестник Алматинского государственного института усовершенствования врачей. – 2013 — №1.
Источник
