Добавочная селезенка код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Добавочная доля селезенки.
Добавочная доля селезенки
Описание
Дополнительная часть селезенки. Это внепросветное накопление ткани лиенты, которая имеет свое кровоснабжение, иннервацию, капсулу и серозную оболочку. Обычно бессимптомно. При больших размерах, внутриорганической локализации и повышенной функциональной активности это проявляется в диспепсических расстройствах, боли и формировании ощутимого объема. Диагностика сцинтиграфия селезенки, ангиография, УЗИ органов брюшной полости, диагностическая лапароскопия. При наличии клинических симптомов дополнительные лоскуты удаляются хирургическим путем.
Дополнительные факты
Еще одна селезенка является одним из частых врожденных пороков развития органа, выявляемых у 11-16% пациентов, проходящих исследования на предмет заболеваний брюшной полости и у 10-30% при вскрытии. Обычно дополнительные лепестки имеют размер от 4-5 до 25 мм, однако известны примеры контрольных узлов до 10 У 63% обследованных определяется дополнительная селезенка, у 20% — две, у 17% — три и более. Известное максимальное количество пластов экстра венозной линии, распространяющихся в брюшной полости, превышает 400 микроузлов.
Иногда скопление нескольких маленьких селезенок заменяет главный орган. В 75% случаев дополнительная фракция находится в воротах нормальной селезенки, у 16% пациентов около хвоста поджелудочной железы, реже в связках желудочной селезенки, селезенки, желудка, желудочно-кишечного тракта, Селезеночные и почечные связки вдоль селезеночной артерии в малом и большом сальнике, брыжейка тонкой кишки, область пихты Дугласа у женщин, придатки яичка и около левой яичковой артерии у мужчин, забрюшинная клетчатка. В казуистических случаях это образование в поджелудочной железе, обычная селезенка.
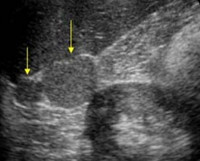
Добавочная доля селезенки
Причины
Формирование неметаллических частей ткани полового члена является дизонтогенетической эмбриопатией. Роль наследственности в возникновении патологии не доказана. По мнению большинства специалистов в области гематологии, образование дополнительных хлопьев имеет ту же этиологию, что и другие аномалии в развитии селезенки. Возможные причины дефекта могут быть:
• Неблагоприятные экзогенные агенты. Вероятность ненормального развития селезенки плода увеличивается при наличии постоянных или разовых интенсивных физических и химических воздействий (ионизирующее излучение, алкоголь, некоторые лекарственные препараты и производственные яды). Тератогенные эффекты во время эмбриогенеза проявляются возбудителями краснухи, цитомегаловирусной инфекцией, токсоплазмозом, герпесом и т. Д.
• Состояние здоровья и питания беременных. Повышенный риск дополнительного образования селезенки отмечен у детей, рожденных женщинами, страдающими сахарным диабетом, гипотиреозом, диффузным токсическим зобом, пороками сердца и артериальной гипертензией. Как и при других дизонтогенетических эмбриопатиях, аномалии чаще встречаются на поздних сроках беременности, недостаток основных микроэлементов и витаминов в рационе.
Патогенез
Были выявлены два основных механизма формирования дополнительного лоскута селезенки: нарушение слияния отдельных участков массы мезенхимальной селезенки в единый орган в дорзальной части мезогастрия и множественное перемещение элементов мезенхимы, из которых формируется паренхима лиенты. Эмбриогенез чаще всего нарушается через 5–8 недель развития плода, когда происходит активное митотическое деление мезенхимальных клеток-предшественников селезенки, их накопление, сдавление на гонадной стороне дорсальной брыжейки, сосудистые отростки, изоляция в отдельном органе. При воздействии тератогенного фактора на 6-10 неделе беременности дополнительный лоскут селезенки может мигрировать в верхнюю часть яичка. Значительное повышение функциональной активности дополнительной паренхимы пищевода клинически проявляется при гиперспленизме.

Добавочная доля селезенки
Симптомы
У большинства пациентов клинических проявлений не наблюдается, так как патологические образования, как правило, очень малы. При дополнительной большой селезенке происходит сдавление соседних органов, и в этом случае симптоматика зависит от расположения аномальной доли. Чаще всего возникают расстройства пищеварительного тракта: легкие боли различного расположения, тошнота, хронические запоры. Когда желчные протоки сдавлены, могут наблюдаться пожелтение кожи и слизистых оболочек, боль в правом подреберье, потемнение мочи и изменение цвета стула. У мужчин с повышенной эктопией селезенки в мошонке при пальпации определяется округлое яичкообразное образование. Общее состояние пациентов, как правило, не нарушено.
Запор. Рвота. Тошнота.
Возможные осложнения
При наличии дополнительной доли больше 5 см возможна кишечная непроходимость с задержкой стула и газа, острая боль в животе и многократная рвота. Дополнительная селезенка опасна для пациентов с патологиями системы крови (аутоиммунная тромбоцитопеническая пурпура, наследственная гемолитическая анемия). У этих пациентов риск рецидива заболевания сохраняется даже после спленэктомии. Иногда наблюдается аномальная инверсия доли, за которой следует некроз селезенки, при котором возможно повреждение брюшины или образование спаек.
Диагностика
Диагностика затруднена, поскольку в большинстве случаев заболевание протекает бессимптомно. Дополнительная часть селезенки часто становится случайным открытием при обследовании пациента на предмет других патологических состояний. Необходимо заподозрить заболевание у пациентов с хроническими диспепсическими расстройствами неизвестного происхождения. Наиболее информативными методами диагностики являются:
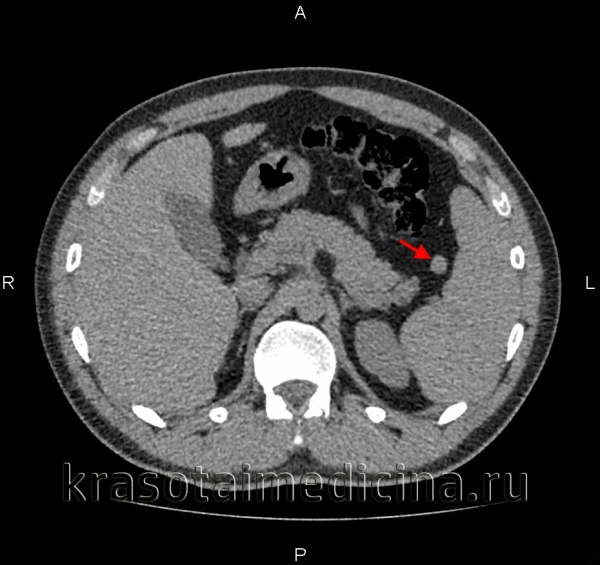
• Сцинтиграфия с радионуклидами селезенки. Введение радиоактивно меченных элементов крови, ранее подвергнутых термической обработке, сопровождается их накоплением в паренхиме селезенки, что можно наблюдать на мониторе. Метод обладает почти 100% чувствительностью и специфичностью. При необходимости дополняется ангиография. УЗИ брюшной полости помогает обнаружить дополнительные доли, если они имеют достаточный размер и не покрыты другими органами брюшной полости. В сложных диагностических случаях КТ также назначают при внутривенном введении контрастного вещества, что позволяет обнаруживать даже небольшие дополнительные образования.
• Диагностическая лапароскопия. Метод используется при возникновении трудностей в диагностике. Введение лапароскопа в брюшную полость дает хирургу возможность оценить состояние внутренних органов и обнаружить дополнительную селезенку. Преимуществами лапароскопии являются чувствительность и минимально инвазивность, разрезы (до 1 см) быстро заживают без образования рубцов.
Компьютерная томография брюшной полости. Дополнительная доля селезенки, в соответствии с характеристиками плотности, аналогичной основной селезенке.
При клиническом анализе крови могут наблюдаться тромбоцитопения, гиперрегенеративная анемия, значительный анизоцитоз эритроцитов, что указывает на развитие гиперспленизма. При выраженных изменениях периферической крови пункция костного мозга рекомендуется для последующего цитологического исследования. Если вы подозреваете кишечную непроходимость, выполняется рентген брюшной полости.
Дифференциальная диагностика дополнительной доли селезенки проводится с полиспленовым синдромом с декстрозией внутренних органов, постпленэктомическим спленозом, воспалительными заболеваниями кишечника, механической желтухой, обструктивной кишечной непроходимостью, злокачественными новообразованиями системы кроветворения, лимфопролиферативными заболеваниями, раковые опухоли, раковые опухоли, кровь. В дополнение к осмотру гематолога и гастроэнтеролога пациенту может потребоваться консультация с онкологом, гепатологом, эндокринологом и хирургом брюшной полости.
Лечение
Пациентам без симптомов гиперспленизма рекомендуется перекручивание сосудистой ножки, сдавление окружающих органов, динамическое наблюдение гастроэнтерологом и гематологом с плановым диагнозом каждые 6-12 месяцев. Основными задачами эпиднадзора являются контроль размеров дополнительных образований и своевременное выявление косвенных признаков повышенной активности паренхимы селезенки. При наличии клинически выраженных симптомов показано хирургическое лечение:
• Удаление лишней селезенки. Одна из лишних долей удаляется в тех случаях, когда из-за ее большого размера или расположения внутри поджелудочной железы, придатков и других органов она нарушает их функционирование и вызывает стойкий болевой синдром , Операция чаще всего выполняется лапароскопическим методом, при внутриорганной локализации дополнительной дольки можно проводить вмешательства с лапаротомией или другим доступом.
• Полное удаление тканей селезенки. Перед выполнением спленэктомии по нетравматическим причинам необходимо тщательное обследование для выявления бессимптомных дополнительных селезенок. При обнаружении аномалии удаляются как сам орган, так и дополнительные образования. Такой радикальный подход обусловлен возможным рецидивом гемолитической анемии, болезнью Верльхофа из-за компенсаторной активации дополнительной ткани.
Список литературы
1. Хирургия заболеваний селезенки: учеб. -метод. Пособие / Большов А. В. , Хрыщанович В. Я. – 2015.
2. Тромбоз вены добавочной доли селезенки у беременной женщины/ Цхай В. Б. , Белобородов В. А. , Толстихин А. Ю. , Ермошкин О. А. , Макаренко Т. А. , Ульянова И. О. // Сибирское медицинское обозрение. – 2009.
3. Эхография селезенки у детей и подростков/ Делягин В. М. , Поляев Ю. А. , Исаева М. В. , Гарбузов Р. В. // SonoAce Ultrasound – 2009 — №19.
Источник
Содержание
- Синонимы диагноза
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Классификация
- Возможные осложнения
- Диагностика
- Дифференциальная диагностика
- Лечение
- Прогноз
- Профилактика
Другие названия и синонимы
Пороки развития селезенки.
Названия
Название: Аномалии развития селезенки.
Аномалии развития селезенки
Синонимы диагноза
Пороки развития селезенки.
Описание
Аномалии развития селезенки. Стойкие изменения морфологической структуры органа, возникающие в результате нарушений развития во внутриутробном периоде. Клинически могут протекать бессимптомно, проявляться болью в левой половине живота, тошнотой, нарушением стула, в тяжелых случаях — приводить к летальному исходу. Диагностика основывается на данных физикального осмотра, УЗИ, сцинтиграфии селезенки, общего анализа крови. Пациентам с бессимптомными пороками показано врачебное наблюдение. При наличии клинических проявлений выполняют хирургическое лечение: спленэктомию, удаление добавочных долек.
Аномалии развития селезенки
Дополнительные факты
Аномалии развития селезенки — врожденное изменение формы, размеров и расположения органа. Пороки встречаются редко, в среднем, в 0,1-0,3% случаев всех заболеваний селезенки и часто сочетаются с врожденными патологиями других систем и органов (печени, мочевыводящей и сердечно-сосудистой систем, желудочно-кишечного тракта). Тяжелые аномалии выявляются во время пренатальной диагностики или на первых днях жизни, асимптомные — могут являться случайной находкой при исследовании органов брюшной полости. Врожденные патологии развития селезенки в равной степени встречаются у лиц мужского и женского пола.
Симптомы
Лейкоцитоз. Рвота. Тошнота.
Причины
Возникновение пороков возможно на любом этапе внутриутробного развития. Формирование селезёнки начинается на 5-й неделе эмбриогенеза в толще мезенхимы дорсальной брыжейки. Впоследствии орган увеличивается в размерах, обрастает лимфоидной тканью, венозными синусами и другими кровеносными сосудами. К середине 8-го месяца эмбрионального периода формирование селезенки заканчивается, снижается интенсивность гемопоэза, увеличивается лимфопоэз. На возникновение аномалии развития могут оказать влияние следующие факторы:
• Неблагоприятные условия окружающей среды. Врожденные патологии формируются под воздействием тератогенных факторов, с которыми сталкивается мать в период беременности (загазованность и запыленность воздуха, радиоактивное излучение и тд ). Помимо неблагополучной экологии, к возникновению нарушений у плода может привести напряженная и стрессовая обстановка в семье беременной женщины.
• Вредные привычки родителей. Аномалии внутриутробного развития может вызывать курение, употребление алкоголя и наркотических веществ женщиной до и во время беременности. Вероятность врожденной патологии возрастает при алкоголизме и приеме наркотиков отцом ребенка на момент зачатия.
• Инфекции. Возникновению пороков внутренних органов способствуют перенесенные матерью во время вынашивания ребенка бактериальные, вирусные и паразитарные инфекционные болезни (герпес, грипп, сифилис, токсоплазмоз и тд ).
• Прием запрещенных медикаментов. Негативное влияние на дифференцировку и закладку селезенки плода оказывает использование некоторых лекарственных средств, противопоказанных к приему в течение беременности (тетрациклины, макролиды, цитостатики, нейролептики и тд ).
• Наследственность. Одной из теорий возникновения аномалии развития считается наследование дефектов хромосомного набора родителей, при которых происходит недоразвитие или формирование добавочных долек селезенки. Однако специальных исследований по данному вопросу не проводилось.
Классификация
Изолированная врожденная аномалия селезенки встречается редко. В основном патология сочетается с пороками формирования других органов и систем (печени, почек, сердца, репродуктивной системы). В гастроэнтерологии различают следующие виды аномалий селезенки:
• Добавочная селезенка. Наиболее частая аномалия, составляет около 30% от всех врожденных пороков органа. Добавочные дольки чаще локализуются в зоне ворот главной селезенки, но могут обнаруживаться в придатке яичка, поджелудочной железе и тд Число дополнительных долек может доходить до нескольких десятков. Диаметр долек колеблется от 1 до 8-10 тд Данная патология имеет бессимптомное течение и чаще всего не оказывает влияния на качество жизни.
• Киста селезенки. Врожденные кисты встречаются достаточно редко, в 10% от всех кист органа. Чаще обнаруживаются эпидермальные полостные образования, внутренняя поверхность которых выстлана многослойным эпителием, а содержимое представлено роговыми чешуйками. Клинические проявления патологии зависят от величины кисты. Размеры могут варьировать от 0,5 до 10-15 см в диаметре.
• Аспления (алиения). Врожденное отсутствие селезенки встречается очень редко и является тяжелой патологией. Аспления в 90% случаев приводит к смерти в течение первого года жизни в связи с тем, что сочетается с тяжелыми, часто неоперабельными, пороками сердца и крупных сосудов. У пациентов возникают нарушение иммунитета и коагуляции, снижение концентрации гемоглобина и других компонентов крови.
• Микроспления. Порок возникает редко и проявляется резким уменьшением размеров органа при сохранении нормальной функции. При отсутствии тяжелой патологии со стороны других органов данная аномалия не ухудшает качество жизни пациента.
• Полиспления. При этом дефекте развития паренхима органа разделена бороздами на 2-9 равных долек, которые соединяются между собой соединительнотканными тяжами и сосудами в области ворот селезенки. Патология встречается в 3 раза чаще, чем аспления, и также сочетается с аномалиями сердечно-сосудистой системы.
• Аномалии расположения селезенки. Эктопия является достаточно распространённой патологией из-за большой подвижности органа. Селезенка может располагаться в забрюшинном пространстве, в пупочной или диафрагмальной грыжах. При транспозиции внутренних органов селезенка локализуется в брюшной полости справа. «Блуждающая» селезенка встречается чаще других дистопий и может сопровождаться диспепсическими и дизурическими явлениями.
Возможные осложнения
Аспления вызывает развитие серьезных осложнений (сепсис, тромбоз) вплоть до смертельного исхода. Нагноение врожденной кисты приводит к абсцедированию. При разрыве кистозных полостей и излитии содержимого в полость живота развивается перитонит, а затем сепсис. Кисты огромных размеров могут сдавливать крупные сосуды, расположенные в брюшной полости, кишечник, приводя к возникновению ишемии и некроза соседних органов, кишечной непроходимости. Смещение блуждающей селезенки вызывает заворот органа, что является причиной нарушения кровоснабжения, возникновения инфаркта и некроза селезенки.
Диагностика
Исследование пороков формирования органа является предметом изучения врачей различных специальностей (гастроэнтерологов, неонатологов, хирургов). Бессимптомные аномалии часто не диагностируются при жизни и обнаруживаются посмертно на аутопсии. Для выявления врожденных пороков селезенки проводятся следующие исследования:
• Осмотр детского гастроэнтеролога. Заподозрить аномалии со стороны селезенки при осмотре возможно только на фоне клинических проявлений болезни (асимметрии живота, боли в подреберье слева). При комбинированных врожденных пороках сердца в рамках кардиоспленического синдрома специалист назначает ультразвуковое исследование селезенки.
• УЗИ селезенки. Позволяет оценить размеры, форму органа, выявить дополнительные дольки. Данный метод визуализирует врожденные кисты, их конфигурацию и величину.
• Сцинтиграфия селезенки. Позволяет определить размеры, местоположение, дополнительные образования органа. С помощью радиоизотопного сканирования оценивают функциональное состояние паренхимы и выявляют аномалии селезенки.
• Анализ крови. При асплении у пациентов отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево. В красной крови обнаруживается анемия, анизоцитоз, пойкилоцитоз. Отмечается повышение количество тромбоцитов и ретикулоцитов.
В спорных случаях или при недостаточной визуализации с помощью стандартных диагностических методов проводят МСКТ селезенки с контрастированием. Исследование выявляет точные размеры и локализацию органа, дополнительные дольки и кистозные полости.
Дифференциальная диагностика
Дифференциальная диагностика зависит от вида аномалии. Врожденные кисты и добавочные дольки следует отличать от новообразований селезенки, надпочечников и поджелудочной железы. В зрелом возрасте микросплению дифференцируют со старческой атрофией органа.
Лечение
Выбор лечебных мероприятий зависит от выраженности клинических симптомов и вида аномалии. Аспления, входящая в состав кардиоспленического синдрома, не поддается лечению и является несовместимым с жизнью заболеванием. Различные аномалии локализации селезенки, как правило, не нуждаются в лечении и требуют периодического наблюдения гастроэнтеролога. При блуждающей селезенке в связи риском перекрута ножки показана спленэктомия. Тактика лечения по отношению к добавочным долькам различна. При отсутствии симптоматики показано тщательное диспансерное наблюдение. При возникновении гиперспленизма проводят хирургическое удаление дополнительных долек. При интраоперационном обнаружении добавочных долек у пациентов с травмой селезенки с целью профилактики послеоперационного гипоспленизма предпочтительным является их сохранение.
Прогноз
Прогноз заболевания зависит от тяжести порока, наличия симптоматики и поражения других органов. Наличие аномалии в большинстве случаев не влияет на уровень жизни пациента и не ухудшают его здоровье. Только при асплении, сочетающейся с тяжелой патологией сердца, прогноз неблагоприятный.
Профилактика
Основная роль в профилактике врожденных аномалий принадлежит тщательному планированию беременности. Перед предполагаемым зачатием будущим родителям рекомендуется пройти комплексное обследование для обнаружения возможных скрытых и хронических инфекций, ЗППП. В период беременности женщине необходимо отказаться от вредных привычек, вести здоровый образ жизни, придерживаться основ сбалансированного питания, исключить воздействие агрессивных факторов среды.
Источник
