Для синдрома легочно плевральных болей характерно
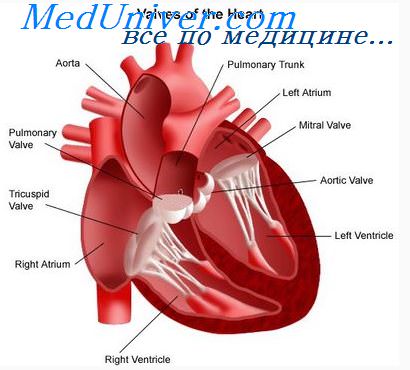
В практике врача постановка правильного диагноза является основной задачей. Решение этой задачи открывает возможность назначения правильного лечения. Иногда один симптом может соответствовать различным заболеваниям. Это может вызвать определенные трудности в диагностике. Следование определенным алгоритмам в диагностике позволяет сократить время на обследование пациента и избежать ошибок в диагностике. В данной статье рассмотрены вопросы обследования пациента с таким распространенным симптомом как боль в грудной клетке.
Боль в грудной клетке может указывать на заболевания многих органов и систем: сердечно-сосудистой, нервной, пищеварительной, дыхательной, опорно-двигательной, эндокринной.
Постановка диагноза при болях в грудной клетке должна иметь четкий алгоритм.
IОценка жалоб
При поступлении пациента с жалобами на боли в грудной клетке в первую очередь необходимо исключить ряд неотложных состояний, угрожающих жизни пациента: ОКС, ТЭЛА, расслаивающая аневризма аорты, спонтанный пневмоторакс. . Все эти заболевания имеют острое начало и в типичных случаях характеризуются жгучей болью за грудиной длительностью более 30 мин, не купирующиеся нитратами. Боль часто сопровождается одышкой, цианозом и артериальной гипотензией вплоть до развития шока.
При инфаркте миокарда боль имеет характерную для стенокардии иррадиацию. Длится больше 15-20 минут, не проходит на фоне приема нитратов. Moryт наблюдаться бледность, холодный липкий пот, тошнота, рвота, артериальная гипотония. Ишемия миокарда часто обусловливает появление III или IV тона.
При массивной ТЭЛА как и при инфаркте миокарда, боль, локализуется за грудиной однако не имеет типичной иррадиации. В случаях окклюзии мелких ветвей легочной артерии с развитием инфаркта сегмента легкого она связана с раздражением плевры и появляется спустя несколько часов и даже дней от начала заболевания. Отличительными клиническими признаками являются сочетание боли с цианозом и одышкой, повышение ЦВД при отсутствии ортопноэ и признаков венозного застоя в легких. Часто определяется артериальная гипотония, иногда одышка сопровождается кровохарканьем, хотя его отсутствие не исключает диагноз ТЭЛА. В анамнезе часто предшествует тромбофлебит, перенесенное хирургическое вмешательство, пребывание на постельном режиме. Подтвердить диагноз могут характерные электрокардиографические ( признак Q III- S I), рентгенологические изменения ( ателектазы, субплеврально расположенные инфильтраты, имеющие конусообразную форму), данные ЭХО-КГ ( дилатация и снижение сократимости правого желудочка, легочная гипертензия), данные коагулограммы ( повышение D-Димер). Диагностика ТЭЛА особенно трудна, когда единственный симптом внезапно возникшая одышка.
При расслоении грудной части аорты характерна загрудинная локализация болей с иррадиацией в спину, иногда шею, голову, живот и ноги. По своей интенсивности она, как правило, превосходит боль при инфаркте, боль не сопровождается сердечной или дыхательной недостаточностью. Важный диагностический признак – неодинаковый пульс на сонных, лучевых и бедренных артериях. АД часто повышено и, как и пульс, не одинаково на обеих руках. Важное дифференциально-диагностическое значение имеют признаки аортальной недостаточности, прежде всего аускультативные ( шум во 2-ой точке аускультации сердца, убывающего хар-ра и занимает всю диастолу). Изменения на ЭКГ и активности ферментов не характерны. Диагноз устанавливают при выявлении расширения аорты на рентгенограмме и при визуализации её расслоения на ЭхоКГ, лучше чреспищеводной. В неясных случаях подтвердить диагноз позволяет МРТ
Спонтанный пневмоторакс часто можно заподозрить у больных бронхиальной астмой и эмфиземой легких. Однако он иногда развивается в отсутствии какого-либо заболевания легких. Это особенно характерно для молодых худощавых мужчин. При спонтанном пневмотораксе связь боли с дыханием и кашлем отмечается обычно только в начале заболевания. В дальнейшем смещение органов средостения может вызывать тупую постоянную боль в области грудины и шеи. Болевой синдром сопровождается одышкой, которая обычно беспокоит больше, чем боль, иногда сухим кашлем. Характерны: выраженный цианоз, бледное лицо, покрытое холодным потом, пульс мягкий, нитевидный, АД – низкое, пораженная половина отстает в акте дыхания, выбухает, сглаженные межреберные промежутки, дыхание ослаблено или совсем не прослушиваетсяголосовое дрожание на пораженной стороне не проводится, при R-исследовании – отсутствие легочного рисунка, определяется край спавшего легкого, тень сердца и сосудов отклонена в противоположную сторону, усиление одышки и боли свидетельствует о напряженном пневмотораксе, при нём показана экстренная плевральная пункция, сочетание коробочного перкуторного тона с резким ослаблением дыхания позволяет поставить диагноз.
При дифференциальной диагностике прежде всего необходимо разграничить коронарогенную боль, т. е. стенокардию, и некоронарогенную — кардиалгию, и уточнить ее генез.
Кардиальные боли:
1. Локализация за грудиной или в области сердца;
2. Характер боли: ноющая, давящая, сжимающая;
3. Связь боли с физической или психоэмоциональной нагрузкой;
4. Иррадиация в левую руку и лопатку;
5. Сопутствующие симптомы: чувство нехватки воздуха, сердцебиение, слабость, потливость, страх смерти;
6. Купируется нитроглицерином при неэффективности анальгетиков.
Отличия коронарогенных болей от некоронарогенных:
-возникновение при физической нагрузке;
-прекращение в покое;
-купирование нитроглицерином.
Некоронарогенные заболевания сердца: перикардит, миокардит, кардимиомпатии, пролапс митрального клапана.
При миокардитах характер болей самый разнообразный от кратковременных колющих до довольной интенсивных продолжительных. В анамнезе перенесенная ( чаще вирусная) инфекция за 2-3 недели до моментапоявления клиники. В диагностике имеет значение повышение КФК-ВМ, ЛДГ, положительный эффект от приема НПВС и ГКС. На ЭКГ нарушения ритмаипроводимости, снижение вольтажа, отрицательные зубцы Т, но в легких случаях изменений может и не быть. На Эхо-КГ или норма или диффузный гипокинез при тяжелом течении миокардита.
При перикардитах локализация в нижней части грудины и левого плеча вследствие раздражения небольшого количества рецепторов диафрагмального нерва, отсутствии иррадиации, боль тупая, монотонная и, в отличие от ангинозной, длится часами и даже днями; вследствие своего плевритического компонента она усиливается при глубоком дыхании, глотании, кашле, движениях и положении лежа, уменьшаясь в положении сидя с наклоном туловища кпереди. При аскультации –шум трения перикарда ( во время систолы и диастолы), выслушивается в зоне абсолютной тупости сердца, усиливается при надавливании фонендоскопом; плевроперикардиальный шум ( при воспалении плевры непросредственно прилегающей к сердцу) – усиливается на высоте глубокого входа. На ЭКГ конкордантный подъем ST во многих ЭКГ отведениях, значительное снижение вольтажа ( при появлении экссудата в полости перикарда), инверсия зубца Т во многих отведениях.
При кардиомиопатиях локализация в области сердца, длительность и волнообразный характер с периодами усиления без связи с физической нагрузкой. ; боль возникает без причины или связана с эмоциональными факторами и сопровождается характерными вегетативными кризами и приливами. На ЭКГ часто обнаруживают глубокие отрицательные зубцы Т.
Болипри пролапсе митрального клапана носят функциональный характер и обусловлены нарушением работы нервной системы. Часто боли в области сердца бывают после стресса, эмоционального напряжения, а также иногда в покое. Боли могут быть покалывающими или ноющими и длятся от нескольких секунд до десятков минут, нескольких часов или дней; боли не усиливаются при физической нагрузке, не сочетаются с одышкой, головокружением или обмороком.
Лёгочно-плевральные боли:
1. Возникают или усиливаются при глубоком вдохе и кашле;
2. Носят острый, кратковременный характер, не иррадиируют;
3. Сопутствующие симптомы: кашель, одышка, отделение мокроты;
4. Анамнез острого или хронического лёгочного заболевания, данные аускультации — шум трения плевры, сухие или влажные хрипы, данные перкуссии — признаки эмфиземы лёгких, полости или уплотнения лёгочной ткани.
Заболевания органов дыхания, сопровождающиеся болевым синдромом в грудной клетке: плеврит, плевропневмония, медиастинит, спонтанный пневмоторакс, трахеобронхит
При остром трахеобронхите может отмечаться чувство жжения за грудиной, которое связано с кашлем и проходит при его купировании.
При плеврите и плевропневмонии боль может усиливаться во время пальпации, сопровождается одышкой, повышением температуры тела и у ряда больных – признаками интоксикации. Характерны шум трения плевры и при пневмонии – соответствующие физикальные и рентгенологические изменения, а также сдвиги воспалительного характера в крови.
Боль при заболеваниях костно-мышечных и нервных структур:
межреберная невралгия — боль локализуется по ходу межреберий, отмечается болезненность при пальпации, движениях туловища и левой руки;
корешковоый синдром вследствие остеохондроза или спондилоартроза, боль часто иррадиирует в левое плечо или руку и сопровождается нарушениями ее чувствительности; отмечается также болезненность паравертебральных точек в проекции выхода корешков;
синдром Титце — характерна локальная пальпаторная болезненность грудной клетки в проекции грудино- реберных сочленений, боль изредка сопровождается выраженными местными признаками асептического воспаления реберных хрящей в местах их прикрепления к грудине – припуханием, покраснением кожи и гипертермией;
синдром большой грудной мышцы — характерна локальная пальпаторная болезненность в местах прикрепления этой мышцы к грудине, усиление боли во всей мышце при надавливании на триггерные точки в области II – V ребер по парастернальной линии ;
опоясывающий лишай — боль может за несколько дней предшествовать появлению сыпи, что затрудняет раннее установление её причины; чаще она односторонняя и располагается в зоне иннервации межреберных нервов.
Боли при заболеваниях пищевода:
1. Связь с прохождением пищи по пищеводу
2. Дисфагия, отрыжка, изжога;
3. Купирование боли после отрыжки или рвоты, иногда при вертикальном положении тела.
— пептический эзофагит и рефлюкс-эзофагит — боль напоминает ангинозную боль, располагается за грудиной и в эпигастрии, иррадиирует в нижнюю челюсть, может купироваться нитроглицерином. Распознать эти заболевания позволяет связь боли с приемом пищи и её уменьшение после нескольких глотков воды или приема антацидов, а также наличие дисфагии;
— синдром Меллори-Вейса -интенсивная загрудинная боль возникает после длительной рвоты и сопровождается появлением в рвотных массах крови;
— язвенная болезнь желудка – характернопоявление примерно через 1 ч. после еды и купирование приемом антацидов;
— холецистит и холангит — боли в нижней части
грудины и надчревной области, появляющейся через 1-2 ч. после еды;
— грыжа пищеводного отверстия диафрагмы — боль или ощущение дискомфорта за грудиной возникает или усиливается сразу после еды, особенно при переходе в горизонтальное положение, ослабевая в положении стоя, после отрыжки, рвоты, приема антацидов
IIОценка данных физикального обследования:
При физикальном обследовании обращают особое внимание на наличие следующих симптомов:
Общие симптомы:
-лихорадка
— частота дыхания более 30 в 1 мин
-тахикардия
-обильное потоотделение
— подтянутые к груди колени, наклон туловища вперед;
Симптомы поражения сердечно-сосудистой системы:
-артериальная гипертензия или гипотензия (расслаивающая аневризма аорты) ;
-отсутствие пульса (или снижение его амплитуды) на периферических артериях (расслаивающая аневризма аорты) ;
-появление III тона сердца (ИМ).
-увеличение площади сердечной тупости;
— резкое ослабление сердечных тонов
Симптомы поражения дыхательной системы:
-кашель ;
— неравномерное участие грудной клетки в акте дыхания
-притупление перкуторного звука
— ослабление дыхательных шумов
— бронхиальное дыхание
— хрипы
— шум трения плевры
Обследуя больного, важно оценить конституциональные особенности. У людей астенического телосложения с плоской грудной клеткой чаще встречается пролапс митрального клапана. У пациента с синдромом Марфана болей в грудной клетке могут быть связаны с расслоением аорты или пневмотораксом, к которым эти больные предрасположены.
IIIИнструментальные методы исследования, проводимые с целью дифференциальной диагности болей в грудной клетке:
1. Электрокардиография ( ЭКГ)
2. Эхокардиография ( ЭХО КГ)
3. Рентгенографическое исследование грудной клетки;
4. Компьютерная томография (КТ) органов грудной клетки
5. Магнитно-резонансная томография (МРТ)
6. Ангиопульмонография
7. Ультразвуковое исследование органов брюшной полости
8. Эзофагогастродуоденоскопия
Диагностический поиск в ряде случаев можно ограничить при наличии характерного симптома, сопровождающего боль:
- Сочетание боли с резкой артериальной гипотонией и одышкой требует дифференциальной диагностики ИМ, ТЭЛА и расслаивающей аневризмой аорты, а с одышкой и цианозом – пневмоторакса, плевропневмонии, пороков сердца
- При повышении температуры тела следует думать о воспалительных заболеваниях органов дыхания, а также инфаркте легкого, медиастините, перикардите
- Затруднение глотания характерно для заболеваний пищевода, но может отмечаться и при аневризме аорты
Данные физикального метода обследования, помогающие в дифференциальной диагностике торакалгий:
- Шум трения плевры, перикарда – плеврит, перикардит
- При неодинаковом АД на обеих руках следует думать о расслаивающей аневризме аорты
- Наличие высыпаний на коже по ходу нервно- мешечных корешков может указывать на герпетическую невралгию
- Отек шеи, лица и верхней половины туловища, подкожная эмфизема, расширение подкожных вен, выраженная тахикардия, аритмия, снижение АД, вынужденное положение – полусидя со склоненной к груди головой может указывать на наличие медиастинита.
Хотя различные заболевания, вызывающие боль в груди, имеют типичные клинические признаки и часто сопровождаются специфическими изменениями данных дополнительных методов обследования, при их интерпретации в каждом случае следует учитывать вероятность предполагаемой причины у больного данного возраста, пола и с соответствующим анамнезом.
Статья добавлена 25 сентября 2019 г.
Источник
1. Для синдрома легочно-плевральных болей характерно все кроме
1) возникновение или усиление боли при глубоком вдохе или кашле
2) острый кратковременный характер болевых ощущений без тенденции к иррадиации
3) наличие прочих «легочных» симптомов (кашель, отделение мокроты, одышка)
4) анамнез острого или хронического легочного заболевания
5) прекардиальная или загрудинная локализация
2. Для синдрома мышечно-фасциальных или реберно-позвоночных болей характерно все, кроме
1) довольно постоянная локализация боли
2) связь боли с напряжением соответствующих мышечных групп и положением туловища
3) малая интенсивность болевых ощущений, отсутствие сопутствующих «общих» симптомов при хроническом течении или четкая обусловленность начала при острой травме
4) местная болезненность при пальпации соответствующих мышечных групп, мышечный гипертонус, наличие триггерных зон
5) уменьшение или исчезновение боли при различных местных воздействиях
(горчичники, перцовый пластырь, инфильтрация триггерных зон новокаином)
6) острый кратковременный характер болевых ощущений без тенденции к иррадиации
3. Исходом впервые возникшей стенокардии может быть
1) клиническое выздоровление
2) развитие инфаркта миокарда
3) переход в стабильную стенокардию
4) внезапная смерть
5) все перечисленное
4. Госпитализация больных прогрессирующей стенокардией напряжения
1) показана всем больным
2) не показана
3) показана в ряде случаев
5. Для субэндокардиальной ишемии миокарда характерно наличие
1) депрессии сегмента ST
2) подъема сегмента ST
3) как депрессии, так и подъема сегмента ST
6. Конечно-диастолическое давление в левом желудочке во время приступов стенокардии
1) уменьшается
2) увеличивается
3) не изменяется
7. Нитриты для лечения стенокардии в настоящее время
1) широко применяют у больных стенокардией
2) не применяют
3) применяют, но не так часто, как нитраты
4) применяют чаще, чем нитраты
8. Потребность миокарда в кислороде определяет
1) частота сердечных сокращений
2) контрактильность миокарда
3) величина преднагрузки на левый желудочек
4) величина постнагрузки на левый желудочек
5) все перечисленное
9. Продолжительность антиангинального эффекта нитросорбида у большинства больных при разовом приеме составляет
1) 1-1, 5 часов
2) 8-12 часов
3) 3-5 часов
4) 6-10 часов
10. При применении нитратов уровень артериального давления в большинстве случаев
1) не изменяется
2) увеличивается
3) уменьшается
4) изменения не закономерны
11. Из перечисленных препаратов не обладает антиангинальным эффектом
1) алтиазем РР
2) курантил
3) коринфар
4) правильно 2 и 3
12. Наиболее надежным критерием антиангинального эффекта лекарственных препаратов у больных стенокардией напряжения является
1) уменьшение количества принимаемых таблеток нитроглицерина
2) уменьшение частоты приступов стенокардии
3) повышение толерантности к физической нагрузке
4) ни один из перечисленных
Date: 2015-06-11; view: 635; Нарушение авторских прав
Источник
Мышечные и костные боли. Плевральные боли.
Мышечные и костные боли распознать обычно нетрудно по болезненности при надавливании на соответствующие места. При мышечных болях не следует забывать о трихинеллезе идерматомиозите. При болях после усиленной работы мышц законно ставить диагноз миальгии (в смысле болезненных преходящих явлений усталости в перенапряженной мышце). Миальгия же в смысле «хронического мышечного ревматизма» в большинстве случаев имеет в основе другое страдание. При миальгии следует искать ограниченные болезненные мышечные уплотнения (миогелоз). Французская школа большое значение придает диагнозу «целлюлит», англоамериканские авторы—диагнозу «фиброзит».
Термином «болезнь Мондора» обозначают поражение неясной этиологии, преимущественно в области груди, но также и живота, в виде прямолинейно расположенного под кожей и спаянного с нею канатовидного образования длиной 20—30 см. Больные жалуются скорее на чувство напряжения, чем на настоящие боли. Приблизительно через 3 месяца спонтанно наступает обратное развитие. В отдельных случаях биопсия устанавливает эндофлебит (Grewe).
Любые костные процессы могут иногда локализоваться преимущественно в грудной клетке. Наиболее частыми причинами таких костных болей являются лейкозы, миелома, далее опухоли костей, костные метастазы, туберкулез и остеомиелит грудино-ключичного сочленения, реже также эозинофильная гранулема.
Болезненное припухание стернальных хрящевых концов I и II, реже III и IV ребер носит название синдромa Титце (Tietze). Синдром может встречаться изолированно или сопутствовать хроническому процессу в легких. Это — диффузное утолщение хрящевых частей ребер, строго ограничивающееся только этой частью ребер, чаще одностороннее, но бывает также и двусторонним. Подкожная клетчатка и кожа не изменены. Длительность от нескольких месяцев до 3 лет.

Плевральные боли.
Для плевральных болей характерно их усиление при дыхании, особенно во время глубокого вдоха. Такие боли вызываются любым раздражением плевры. При дифференциальном диагнозе надо учитывать все формы воспаления плевры (см. также о легочном инфильтрате).
Особые трудности возникают при диагностике плеврита, если вовлечена только диафрагмальная плевра (диафрагмальный плеврит), так как здесь отсутствуют все аускультативные признаки. Этот плеврит, который по своей этиологии не отличается от других форм плеврита, чаще смешивают с заболеваниями органов брюшной полости, так как боли иррадиируют в область живота.
Врач никогда не должен довольствоваться диагнозом сухого плеврита (аускультативно синхронный с дыхательными движениями шум трения плевры). Сухой плеврит — обычно только симптом. Это или предшественник или особенно легкая форма плевритов, о которых будет сказано ниже.
Общие реакции (РОЭ, картина крови) говорят против простого сухого плеврита. Этиология сухого плеврита соответствует этиологии экссудативного плеврита. У молодых лиц шум трения плевры без выпота наблюдается также при вирусной инфекции коксаки. Двусторонность процесса особенно подозрительна на эту этиологию.
Экссудативный плеврит еще до последнего времени признавали в 90% всех случаев туберкулезной этиологии. Боли всегда сильнее при незначительном выпоте. Они исчезают, как только нарастающее скопление в жидкости начинает препятствовать трению при плевральных листков.
Притупление, ослабленное дыхание, часто с бронхиальным оттенком, ослабленное голосовое дрожание, уменьшение или исчезновение подвижности диафрагмы указывают на скопление жидкости в полости плевры. На рентгенограмме и особенно при просвечивании свежие экссудаты, даже значительные, могут оставаться незамеченными.
Кроме туберкулеза, с участием плевры могут протекать все ревматические заболевания. При системной красной волчанке плеврит иногда является ранним симптомом.
Физическое исследование позволяет всегда отличить шварту от плеврального выпота: голосовое дрожание при плевральной шварте сохраняется, при выпоте — ослаблено или отсутствует.
— Также рекомендуем «Причины плевральных болей. Диагностика плевральных болей.»
Оглавление темы «Причины цианоза. Причины болей в грудной клетке.»:
1. Комплекс Эйзенменгера. Диагностика комплекса эйзенменгера.
2. Дефект межжелудочковой перегородки — болезнь Толочинова — Роже. Диагностика болезни Толочинова-Роже.
3. Синдром Лютембаше. Аномалия Эбштейна.
4. Открытый боталлов проток. Диагностика открытого боталлова протока.
5. Стеноз легочной артерии. Сердечный цианоз без смешения артериальной и венозной крови.
6. Периферический цианоз. Причины периферического цианоза.
7. Боли в грудной клетке. Межреберная невралгия.
8. Мышечные и костные боли. Плевральные боли.
9. Причины плевральных болей. Диагностика плевральных болей.
10. Боли суставного происхождения. Синдром функциональных сердечно-сосудистых нарушений.
Источник
