Диарейный синдром у детей дифференциальная диагностика
Диареи часто встречаются в практике педиатра. По данным Детского фонда ООН (ЮНИСЕФ) и ВОЗ от 2009 года, от поноса ежегодно умирает 1,5 млн детей. Диарея представляет собой учащение более 2-3 раз в сутки опорожнения кишечника с выделением жидкого или кашицеобразного стула (1). Наиболее опасными являются последствия диареи в виде обезвоживания организма и потери солей. К этому предрасполагают анатомо-физиологические особенности пищеварительного тракта у детей раннего возраста, лабильность обменных процессов.

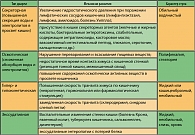
Таблица 1. Дифференциальный диагноз диарей инфекционного и неинфекционного генеза в зависимости от характера стула

Таблица 2. Патогенетические варианты и механизмы развития различных диарей у детей (1)

Таблица 3. Характер стула у грудных детей в зависимости от вскармливания (7)

Таблица 4. Связь диареи с особенностями питания ребенка (8)

Таблица 5. Дифференциальный диагноз диареи инфекционного и неинфекционного генеза
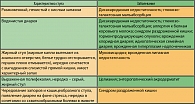
Таблица 6. Характеристика стула при диареях неинфекционного генеза (8)

Таблица 7. Иммунодефицитные состояния, сопровождающиеся диарей (9)

Рисунок 1. Осмотическая диарея у ребенка с вирусной кишечной инфекцией

Рисунок 2. Стул при антибиотик-ассоциированной диарее

Рисунок 3. Стул ребенка при инфекционном энтероколите

Рисунок 4. Стул со слизью у ребенка с аллергией к белку коровьего молока
Рисунок 5. Стул ребенка при вирусной диарее
Причиной развития диареи у детей могут быть неправильное вскармливание, непереносимость определенных продуктов питания и компонентов пищи, бактериальные и вирусные инфекции, использование антибактериальных, слабительных и других лекарственных средств и др.
В зависимости от причины и длительности диареи делятся на инфекционные и неинфекционные, острые и хронические. При острой диарее симптомы сохраняются до 1-3 недель. Острые диареи инфекционного генеза обусловлены воздействием вирусов, бактерий, грибков, паразитов. Наиболее частыми причинами являются вирусы (ротавирусы, норавирусы, астровирусы, аденовирусы и др.), реже – бактерии (энтеропатогенные и энтеротоксигенные штаммы эшерихий, шигеллы, сальмонеллы и др.) и паразиты (криптоспоридии, балантидии и др.) (2).
Выделяют особую группу – антибиотик-ассоциированные диареи (ААД), которые составляют от 5 до 30% всех случаев диарей. Согласно определению ВОЗ, ААД представляет собой три или более эпизодов жидкого, водянистого стула в течение суток, которые возникают на фоне антибактериальной терапии или в течение 2 месяцев после ее прекращения (3). Риск развития ААД существенно повышается при применении клиндамицина, линкомицина, аминопенициллинов, цефалоспоринов 3 поколения.
ААД в большинстве случаев имеет легкое течение и, как правило, не требует специфического лечения, а отмена антибиотика чаще всего приводит к купированию симптомов заболевания. Однако в ряде случаев развивается псевдомембранозный колит, характеризующийся наличием округлых фибринозных бляшек, сливающихся при прогрессировании процесса между собой на фоне геморрагий слизистой оболочки толстой кишки. Наиболее тяжелые формы ААД и псевдомембранозного колита обусловлены воздействием токсинов А (энтеротоксин) и В (цитотоксин) Clostridium difficile (4). Оба токсина действуют синергично, провоцируют развитие поверхностного воспаления слизистой оболочки кишки с последующей секрецией в ее просвет экссудата, содержащего большое количество белка, нейтрофилов, моноцитов и слущенных энтероцитов. Псевдомембранозный колит может развиться в результате воздействия Pseudomonas aeruginosa, Klebsiella oxytoca, Staphylococcus aureus и др., а также грибов рода Candida. Основными симптомами антибиотик-ассоциированной диареи являются понос, схваткообразные боли в животе, стихающие после дефекации. Иногда заболевание сопровождается повышением температуры тела, появлением воспалительных изменений в анализе крови и лейкоцитов в кале (3).
Острые диареи неинфекционного генеза могут быть связаны и с воздействием психогенных, алиментарных, аллергических, токсических, эндокринных факторов. Неинфекционные диареи длятся преимущественно более 3 месяцев и являются хроническими (1). Причины их возникновения могут быть панкреатогенными (хронический панкреатит, муковисцидоз); гепатобилиарными (нарушение желчеобразования и желчеотделения); тонкокишечными (целиакия, болезнь Уиппла, лимфома, болезнь Крона и другие); толстокишечными (язвенный колит, ишемический колит, болезнь Крона, полипоз, опухоли); нейрофункциональными (синдром раздраженной кишки, функциональная диарея); гастрогенными (атрофический гастрит, резекция желудка, демпинг-синдром); эндокринными (диабет, тиреотоксикоз); сосудистыми (васкулиты, ишемия); лекарственными; токсическими; радиационными. Кроме того, причинами неинфекционых диарей могут являться гормонально активные опухоли (випома, гастринома, карцинома); гастроинтестинальная форма пищевой аллергии и другие.
Жидкий стул может быть кашицеобразным, водянистым, слизистым, слизисто-гнойным, кровянисто-слизистым (рисунки 1-6, таблица 1).
По механизму развития диареи различают секреторный, осмотический, гипер- и гипокинетический и экссудативный типы (таблица 2) (1). Секреторная диарея обусловлена активной секрецией ионов натрия и воды в просвет кишки. Осмолярная диарея развивается вследствие повышенного осмотического давления пищевого химуса. Гипер- и гипокинетическая диарея возникает в результате нарушения транзита кишечного содержимого. Экссудативная диарея наблюдается вследствие «сброса» воды и электролитов в просвет кишки через поврежденную слизистую оболочку и сопровождается экссудацией белка в просвет кишки.
При болезнях тонкой кишки стул обычно становится объемным, водянистым или жирным. При заболеваниях толстой кишки, напротив, стул может быть частым, но менее обильным, он может содержать кровь, гной и слизь. В отличие от диареи, связанной с патологией тонкой кишки, поносы при патологии толстой кишки в большинстве случаев сопровождаются болями в животе. Для заболеваний прямой кишки характерен частый, скудный стул в сочетании с тенезмами и ложными позывами к дефекации.
Для назначения адекватной терапии ребенку с диареей необходимо как можно раньше поставить правильный диагноз. Дифференциальный диагноз проводится на основании тщательного собранного анамнеза жизни, заболевания, сведений о наследственности, результатов клинического осмотра ребенка, а также лабораторных и инструментальных методов исследования.
Необходимо уточнить при сборе анамнеза:
- режим и характер кормления ребенка;
- при кормлении грудью стул у младенца чаще всего кашицеобразный, с частотой до 5 раз в сутки, что не является патологией, а вот при голодании или при неполноценном питании отмечается изменение характера стула без увеличения его частоты. Необходимо попытаться найти связь между появлением жидкого стула и изменениями в рационе питания (таблица 3);
- при подозрении на пищевую аллергию следует уточнить, явилось ли возникновение диареи следствием введения ребенку продуктов, содержащих белок коровьего молока, глютен и других аллергенов (таблица 4);
- данные о наследственности у ребенка с диарейным синдромом (наличие в семье целиакии, язвенного колита, болезни Крона и др.), недавно перенесенных оперативных вмешательств на желудочно-кишечном тракте (резекция желудка, тощей кишки и др.);
- данные о применении лекарственных препаратов, которые могут вызывать учащение и разжижение стула (слабительные; антациды, содержащие соли магния; антибиотики (особенно клиндамицин, линкомицин, ампициллин, цефалоспорины 3-го поколения); антиаритмические препараты (квинидин, пропранолол); соли калия (панангин, аспаркам); сахарозаменители (сорбитол); препараты урсодеоксихолевой кислоты; холестирамин; сульфасалазин; антикоагулянты);
- эпидемиологический анамнез: наличие больных в окружении, набор продуктов питания за последние 3 суток, пребывание в других стационарах в течение 10 дней до заболевания;
- длительность заболевания, начальную симптоматику, последовательность появления отдельных симптомов (болей в животе, тошноты, рвоты, изжоги, отрыжки, диареи, запаха ацетона изо рта, а также лихорадки и симптомов интоксикации). Необходимо обратить внимание на частоту и консистенцию стула, его объем, наличие патологических примесей (кровь, слизь, зелень, непереваренные комочки, пена), запаха (кислый, зловонный, тухлый и т.д.), тенезмов, метеоризма, связи болевого синдрома с актом дефекации.
Тщательно собранный анамнез в сочетании с данными физикального обследования позволяет выставить предположительный диагноз, определить форму и тип диареи.
Предполагаемый диагноз необходимо подтвердить с помощью лабораторных, бактериологических и инструментальных методов исследования. При подозрении на острую кишечную инфекцию в план исследования включается посев кала на патогенную микрофлору, посев крови на стерильность (при сохраняющейся лихорадке), посев рвотных масс (при подозрении на сальмонеллез), серологическое исследование крови на иерсиниоз, псевдотуберкулез, дизентерию, сальмонеллез, эшерихиоз, кала на вирусы (ротавирусы, норавирусы, аденовирусы и т.д.). Целесообразно проведение копрологического исследования, позволяющего уточнить степень мальабсорбции, а также выявить наличие лейкоцитов, эритроцитов и слизи в кале, типичных для инфекционных заболеваний с преимущественным поражением толстой кишки. В ряде случаев оправдано исследование кала на дисбактериоз, липидограмму, углеводы.
Дифференциальный диагноз диарей инфекционного и неинфекционного генеза представлен в таблице 5.
При проведении дифференциальной диагностики все заболевания неинфекционного генеза, сопровождающиеся диареями, условно можно разделить на две большие группы: диареи при воспалительных заболеваниях кишечника и синдроме нарушенного переваривания и всасывания (мальабсорбция). Для каждой из этих групп свойственен определенный характер стула. При воспалительных заболеваниях толстой кишки стул чаще кашицеобразный, реже жидкий. При обострении заболевания он становится частым, нередко появляется в ночное время. Типично наличие слизи, крови, гноя. При синдроме нарушенного переваривания и всасывания стул чаще жидкий или кашицеобразный, он может быть обильным, непереваренным, пенистым, «блестящим», с запахом (зловонным, кислым, затхлым и т. д.) (таблица 6).
Тщательное микроскопическое исследование кала позволяет обнаружить признаки воспаления в виде скоплений лейкоцитов, слущенного эпителия, характерных для воспалительных заболеваний кишки. Копрологическое исследование дает возможность выявить избыток нейтрального жира (стеаторею 1-го типа), мышечных волокон (креаторею) и глыбки крахмала (амилорею), свидетельствующих о нарушениях кишечного пищеварения. Большое значение для проведения дифференциального диагноза диарей имеет обнаружение яиц глистов, амеб, цист лямблий. Необходимо обращать внимание на рН кала, который в норме обычно > 6,0. Снижение рН кала может быть связано с бактериальным гидролизом нерасщепленных углеводов. Увеличение рН стула чаще наблюдается вследствие злоупотребления некоторыми слабительными препаратами.
При сочетании диареи с абдоминальным синдромом необходимо уточнить характер абдоминального синдрома (схваткообразные, тупые, ноющие боли). Нередко подобные симптомы типичны для синдрома раздраженной кишки, чаще наблюдающиеся у детей с неустойчивой психикой, с последствиями постгипоксического поражения ЦНС. Появление абдоминального синдрома в сочетании с метеоризмом и обильным пенистым стулом с кислым запахом на фоне приема молочных продуктов характерно для аллергии к белкам коровьего молока, лактазной недостаточности. Сочетание диареи с повторной рвотой может быть при аллергии к белкам коровьего молока, аномалиях развития кишечника. Сочетание высыпаний на коже и диарейного синдрома встречается при аллергии к белкам коровьего молока, энтеропатическом акродерматите, герпетиформном дерматите.
Особую группу хронических диарей составляет диареи при иммунодефицитных состояниях, которые являются одним из симптомов заболевания. Особенности течения состояний при нарушении гуморального и клеточного иммунитета представлены в таблице 7.
Тактика ведения детей при диареях инфекционного и неинфекционного генеза существенно различается.
Диетотерапия при инфекционной диарее у детей в возрасте до одного года заключается в уменьшении объема питания наполовину с увеличением кратности приема пищи до 8-10 раз в день (5). При грудном вскармливании с целью коррекции вторичной лактазной недостаточности, развивающейся на фоне инфекционной диареи, добавляются ферменты, вызывающие гидролиз лактозы («Лактаза беби», «Лактазар»). При искусственном вскармливании целесообразно кормить детей низколактозными («Нутрилон низколактозный», «Хумана ЛП» и другие аналоги) или безлактозными смесями на основе молока («НАН безлактозный», «Энфамил лактофри» и другие аналоги) или сои («Фрисосой», «Нутрилон соя» и другие аналоги).
Из питания детей в возрасте старше 1 года необходимо исключить цельное коровье или козье молоко, кефир, йогурт, сметану, сливки, ряженку, бульоны, хлеб, бобовые, свеклу, огурцы, репу, редис, редьку. В острый период рекомендуются каши, не содержащие глютен, молоко, лактозу. Рекомендуются каши – рисовая, кукурузная, гречневая, пшенная, овощное пюре, печеное яблоко. Детям в возрасте старше трех лет рекомендуется употребление безлактозного молока.
Лечебное питание при диарее неинфекционного генеза зависит от характера заболевания. Так, при дисахаридазной недостаточности детям первого года жизни рекомендуются низколактозные и безлактозные смеси на основе молока и сои. При аллергии к белкам коровьего молока назначаются смеси на основе гидролизата белка («Фрисопеп АС», «Нутрамиген», «Прегестимил», «Нутрилон Пепти ТСЦ», «Алфаре» и другие аналоги). При подтвержденном диагнозе целиакии рекомендуется пожизненное соблюдение безглютеновой диеты.
Ввиду потерь со стулом при диарее большого количества воды и электролитов, приводящих к обезвоживанию и метаболическим нарушениям, при тяжелых состояниях необходимым является проведение регидратации как оральной, так и парентеральной. Оральная регидратация осуществляется путем использования раствора Регидрон, содержащего 3,5 г хлорида натрия, 2,9 г натрия цитрата, 2,5 г хлорида калия, 10 г глюкозы. Осмолярность раствора составляет 330 мосм/л, что необходимо учитывать при тяжелых диареях. В современные растворы для оральной регидратации введены полимеры глюкозы, сахароза, крахмал (из риса, пшеницы, чечевицы, картофеля), за счет чего достигается медленное и более полное всасывание углеводов. Кроме того, добавление в питание пищевых волокон из пектинов яблок, моркови, апельсинов, черники способствует блокаде адгезии кишечной палочки, клебсиеллы, синегнойной палочки к эпителию тонкой кишки.
При диареях инфекционного и неинфекционного генеза проводится медикаментозная терапия. В терапию включаются препараты – сорбенты на основе полифепана (Фильтрум, Фильтрум-Сафари, Лактофильтрум), глины (Неосмектин, Смекта), Энтеросгеля и др. Отдельно хочется отметить Лактофильтрум, так как в отличие от других энтеросорбентов в нем дополнительно содержится лактулоза (пребиотик), которая способствует восстановлению нормальной микрофлоры кишечника, и Фильтрум-Сафари, специально созданный для детей. Выпускается в виде пастилок со вкусом шоколада и лесных ягод, гипоаллергенен, не содержит сахара и, в отличие от других энтеросорбентов, содержит фруктоолигосахариды – пребиотики, положительно влияющие на микрофлору кишечника.
Антибактериальная терапия при инфекционной диарее назначается при:
- инвазивных диареях;
- тяжелых и генерализованных формах заболевания;
- легких и среднетяжелых формах заболевания у детей раннего возраста с отягощенным преморбидным фоном;
- холере, амебиазе, брюшном тифе, сальмонеллезе.
Препаратами выбора являются фурановые препараты, в частности нифуратель (Макмирор), налидиксовая кислота.
В комплексную терапию больных с диареями входят пробиотики. Предпочтение отдается препаратам, не содержащим лактозу, – «Бифиформ беби», «Бифиформ», «Бифиформ-малыш», «Нормофлорин Л», «Нормофлорин В», «Йогулакт», «Примадофилус», «Нормобакт». При наличии симптомов панкреатической недостаточности в терапию включаются ферментные препараты на основе панкреатина (Микразим, Креон, Мезим-форте) из расчета 1000 ЕД на килограмм массы по липазе. Длительность терапии зависит от заболевания.
Своевременная диагностика, дифференциальный диагноз и адекватное лечение детей с диареями позволят существенно сократить летальность.
Источник
Îïðåäåëåíèå òåðìèíà «äèàðåÿ». Çàáîëåâàíèÿ êèøå÷íèêà, â êëèíè÷åñêîé êàðòèíå êîòîðûõ äèàðåÿ ÿâëÿåòñÿ âåäóùèì ñèìïòîìîì: ïðîòîçîéíûå èíâàçèè, ãåëüìèíòîçû, äèñòðîôè÷åñêèå èçìåíåíèÿ êèøå÷íîé ñòåíêè è äð. Îáùàÿ õàðàêòåðèñòèêà ïèùåâûõ òîêñèêîèíôåêöèé è õîëåðû.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Êóðñêèé ãîñóäàðñòâåííûé ìåäèöèíñêèé óíèâåðñèòåò
Äèôôåðåíöèàëüíàÿ äèàãíîñòèêà äèàðåéíîãî ñèíäðîìà
Ëèïàòîâ Â.À.
Äèàðåÿ — ó÷àùåííîå èëè îäíîêðàòíîå îïîðîæíåíèå êèøå÷íèêà ñ âûäåëåíèåì ðàçæèæåííûõ êàëîâûõ ìàññ. Ïîíîñ ìîæåò áûòü ïðîÿâëåíèåì çàáîëåâàíèé êèøå÷íèêà èëè äðóãèõ îðãàíîâ è ñèñòåì. Ñðåäè çàáîëåâàíèé êèøå÷íèêà, â êëèíè÷åñêîé êàðòèíå êîòîðûõ äèàðåÿ ÿâëÿåòñÿ âåäóùèì ñèìïòîìîì, âûäåëÿþò ñëåäóþùèå ãðóïïû:
1) èíôåêöèîííûå:
à) îñòðûå (äèçåíòåðèÿ, õîëåðà, ñàëüìîíåëëåç è äð.);
á) õðîíè÷åñêèå (òóáåðêóëåç, ñèôèëèñ êèøå÷íèêà);
2) ïðîòîçîéíûå èíâàçèè (àìåáèàç, áàëàíòèäèàç, ëÿìáëèîç, òðèõîìîíîç è äð.);
3) ãåëüìèíòîçû (àñêàðèäîç, ýíòåðîáèîç, òðèõèíåëëåç è äð.);
4) íåñïåöèôè÷åñêèå âîñïàëèòåëüíûå ïðîöåññû (ýíòåðèò, ýíòåðîêîëèò, ÿçâåííûé êîëèò, áîëåçíü Êðîíà, äèâåðòèêóëèò è äð.);
5) äèñáàêòåðèîç (îñëîæíåíèå àíòèáàêòåðèàëüíîé òåðàïèè, ìèêîçû, áðîäèëüíàÿ è ãíèëîñòíàÿ äèñïåïñèÿ);
6) äèñòðîôè÷åñêèå èçìåíåíèÿ êèøå÷íîé ñòåíêè (àìèëîèäîç, êèøå÷íàÿ ëèïîäèñòðîôèÿ, öåëèàêèÿ-ñïðó, ýêññóäàòèâíàÿ ýíòåðîïàòèÿ, êîëëàãåíîçû è äð.);
7) òîêñè÷åñêèå âîçäåéñòâèÿ (óðåìèÿ, îòðàâëåíèå ñîëÿìè òÿæåëûõ ìåòàëëîâ, àëêîãîëèçì, ìåäèêàìåíòîçíàÿ èíòîêñèêàöèÿ);
8) íîâîîáðàçîâàíèÿ (ðàê è äèôôóçíûé ïîëèïîç òîëñòîé êèøêè, ëèìôîãðàíóëåìàòîç, ëèìôîñàðêîìà êèøå÷íèêà);
9) ñîñòîÿíèÿ, ïðèâîäÿùèå ê óìåíüøåíèþ âñàñûâàòåëüíîé ïîâåðõíîñòè êèøå÷íèêà (ðåçåêöèÿ òîëñòîé êèøêè, æåëóäî÷íî-òîëñòîêèøå÷íûå è òîíêîòîëñòîêèøå÷íûå ôèñòóëû);
10) ôóíêöèîíàëüíûå ðàññòðîéñòâà êèøå÷íèêà (ñèíäðîì ðàçäðàæåííîé êèøêè, äèñêèíåçèÿ êèøå÷íèêà, ñîñòîÿíèå ïîñëå ñòâîëîâîé âàãîòîìèè);
11) êèøå÷íûå ýíçèìîïàòèè (âðîæäåííîå èëè ïðèîáðåòåííîå íàðóøåíèå ïåðåâàðèâàíèÿ è âñàñûâàíèÿ äèñàõàðèäîâ, ëàêòàçíàÿ èëè äèñàõàðèäàçíàÿ íåäîñòàòî÷íîñòü).
Äèàðåÿ ìîæåò âîçíèêàòü ïðè çàáîëåâàíèÿõ äðóãèõ îðãàíîâ è ñèñòåì (íå êèøå÷íèêà):
1) áîëåçíÿõ æåëóäêà, ñîïðîâîæäàþùèõñÿ ñíèæåíèåì ñåêðåòîðíîé ôóíêöèè (õðîíè÷åñêèé àòðîôè÷åñêèé ãàñòðèò, ðàê, ïîñòãàñòðîðåçåêöèîííûå ðàññòðîéñòâà);
2) áîëåçíÿõ ïîäæåëóäî÷íîé æåëåçû, ïðèâîäÿùèõ ê ñíèæåíèþ âíåøíåñåêðåòîðíîé ôóíêöèè îðãàíà (õðîíè÷åñêèå ïàíêðåàòèòû, îïóõîëè);
3) áîëåçíÿõ ïå÷åíè è æåë÷íûõ ïóòåé, îñëîæíÿþùèõñÿ àõîëèåé (âñëåäñòâèå ðàçâèòèÿ ìåõàíè÷åñêîé æåëòóõè);
4) áîëåçíÿõ ïî÷åê, ñîïðîâîæäàþùèõñÿ óðåìèåé;
5) áîëåçíÿõ ýíäîêðèííûõ æåëåç (ñàõàðíûé äèàáåò, òèðåîòîêñèêîç, àääèñîíèçì è äð.) è ãîðìîíàëüíî-àêòèâíûõ îïóõîëÿõ (êàðöèíîèä, ãàñòðèíîìà èëè ñèíäðîì Çîëëèíãåðà—Ýëëèñîíà, ñèíäðîì Âåðíåðà—Ìîððèñîíà èëè ïàíêðåàòè÷åñêàÿ õîëåðà è äð.);
6) êîëëàãåíîâûõ çàáîëåâàíèÿõ (ñèñòåìíàÿ ñêëåðîäåðìèÿ, äåðìàòîìèîçèò è äð.);
7) àâèòàìèíîçàõ (ïåëëàãðà, áåðè-áåðè è äð.);
8) àëëåðãè÷åñêèõ ðåàêöèÿõ;
9) íåâðîçàõ.
Îñíîâíûå ïàòîãåíåòè÷åñêèå ìåõàíèçìû äèàðåè ñâîäÿòñÿ ê äâóì îñíîâíûì ôàêòîðàì: ýòî óñêîðåííûé ïàññàæ ñîäåðæèìîãî ïî êèøå÷íèêó âñëåäñòâèå íåðâíûõ è ãóìîðàëüíûõ âîçäåéñòâèé (ðàçäðàæåíèÿ èíòðàìóðàëüíûõ íåðâíûõ ñïëåòåíèé èëè íàðóøåíèÿ öåíòðàëüíîé ðåãóëÿöèè êèøå÷íîé ìîòîðèêè) è çàìåäëåííîå âñàñûâàíèå æèäêîñòè èç ïðîñâåòà êèøêè âñëåäñòâèå íàðóøåíèÿ ïðîíèöàåìîñòè êèøå÷íîé ñòåíêè è ðåçêèõ ñäâèãîâ â ðåãóëÿöèè îñìîòè÷åñêèõ ïðîöåññîâ â êèøå÷íèêå.
Ïðè ïîíîñå âñàñûâàíèå âîäû è ýëåêòðîëèòîâ îáû÷íî ñíèæåíî, ñåêðåòîðíàÿ ôóíêöèÿ êèøå÷íèêà ìîæåò áûòü ïîâûøåíà, ìîòîðíàÿ àêòèâíîñòü åãî, îñîáåííî äèñòàëüíûõ îòäåëîâ òîëñòîé êèøêè, ÷àùå ñíèæåíà.  ðÿäå ñëó÷àåâ ïîíîñ îáóñëîâëåí óñèëåíèåì ïðîïóëüñèâíîé êèøå÷íîé ìîòîðèêè (ïðè âîçäåéñòâèè íåêîòîðûõ ïñèõîãåííûõ ôàêòîðîâ). Ïðè äèàðåå îïîðîæíåíèå êèøå÷íèêà ìîæåò áûòü îäíîêðàòíûì èëè ìíîãîêðàòíûì â òå÷åíèå ñóòîê, îáèëüíûì èëè ñêóäíûì â çàâèñèìîñòè îò ïðè÷èíû, âûçâàâøåé ïîíîñ, à òàêæå îò ëîêàëèçàöèè îñíîâíîãî ïàòîëîãè÷åñêîãî ïðîöåññà â êèøå÷íèêå.
Ñ öåëüþ óòî÷íåíèÿ ïðè÷èíû ïîíîñà íåîáõîäèìî âûÿñíèòü ÷àñòîòó è õàðàêòåð ñòóëà, âðåìÿ ïîçûâîâ ê äåôåêàöèè, íàëè÷èå òåíåçìîâ, âîçðàñò, â êîòîðîì âîçíèêëà äèàðåÿ, ÷àñòîòó è äëèòåëüíîñòü ðåìèññèé, âëèÿíèå áîëåçíè íà ðàáîòîñïîñîáíîñòü è ìàññó òåëà áîëüíîãî, ïåðåíåñåííûå â ïðîøëîì îïåðàöèè è çàáîëåâàíèÿ.
Âíåçàïíî íà÷àâøèéñÿ áóðíûé ïîíîñ ñ ÷àñòûì ñòóëîì, òåíåçìàìè ïðåæäå âñåãî ïîäîçðèòåëåí íà îñòðûå êèøå÷íûå èíôåêöèè.  ðÿäå ñëó÷àåâ îñòðî íà÷àâøèéñÿ ïîíîñ ìîæåò áûòü îáóñëîâëåí èçìåíåíèÿìè ïèùåâîãî ðåæèìà èëè ïðèåìîì ðàçäðàæàþùèõ êèøå÷íèê ñðåäñòâ (â òîì ÷èñëå ñëàáèòåëüíûõ) èëè æå ÿâëÿåòñÿ ïåðâûì ïðèçíàêîì õðîíè÷åñêèõ íåñïåöèôè÷åñêèõ çàáîëåâàíèé êèøêè è åå ôóíêöèîíàëüíûõ ðàññòðîéñòâ. Íåðåäêî äèôôåðåíöèàëüíî-äèàãíîñòè÷åñêîå çíà÷åíèå èìååò óòî÷íåíèå âðåìåíè ñóòîê, â êîòîðîå ó áîëüíîãî âîçíèêàåò ïîíîñ. Íî÷íàÿ äèàðåÿ ïî÷òè âñåãäà îêàçûâàåòñÿ îðãàíè÷åñêîé, à äèàðåÿ â óòðåííèå ÷àñû ìîæåò áûòü ÷àùå ôóíêöèîíàëüíîé.
×àñòîòà ñòóëà ïðè ïîíîñå ìîæåò áûòü ðàçëè÷íîé — îò îäíîêðàòíûõ èñïðàæíåíèé äî ìíîãîêðàòíûõ, ïî íåñêîëüêó äåñÿòêîâ ðàç â ñóòêè. Ó áîëüíûõ ñ ïîðàæåíèåì òîíêîé êèøêè (ýíòåðèòîì) ñòóë ðåæå, ÷åì ïðè êîëèòå. Íàèáîëåå ÷àñòûé ñòóë íàáëþäàåòñÿ ïðè ïîðàæåíèè äèñòàëüíîãî îòäåëà òîëñòîé êèøêè. Áîëüøîé ðàçîâûé îáúåì êàëà áûâàåò òîëüêî ó áîëüíûõ ñ íîðìàëüíîé ôóíêöèåé äèñòàëüíîãî îòäåëà òîëñòîé êèøêè. Ïàòîëîãè÷åñêèé ïðîöåññ ïðè ýòîì ëîêàëèçóåòñÿ â òîíêîé êèøêå ëèáî â ïðîêñèìàëüíûõ îòäåëàõ, õàðàêòåðåí äëÿ áîëüíûõ ýíòåðèòîì, õðîíè÷åñêèì ïàíêðåàòèòîì. Ó ýòèõ áîëüíûõ íå îòìå÷àåòñÿ íè èìïåðàòèâíûõ ïîçûâîâ ê äåôåêàöèè, íè òåíåçìîâ âî âðåìÿ äåôåêàöèè.
Ïîíîñ ïðè ïîðàæåíèè äèñòàëüíûõ îòäåëîâ òîëñòîé êèøêè õàðàêòåðèçóåòñÿ ÷àñòûìè è èìïåðàòèâíûìè ïîçûâàìè ê äåôåêàöèè, ìàëûì ðàçîâûì îáúåìîì êàëà, ÷àñòî ñîäåðæàíèåì â íåì êðîâè è ñëèçè. Ýòî ÷àùå âñåãî íàáëþäàåòñÿ ó áîëüíûõ êîëèòîì, ó êîòîðûõ êîëè÷åñòâî êàëà îáû÷íî ñêóäíîå.
Ïðè ïîðàæåíèè òîíêîé êèøêè íàðóøàåòñÿ âñàñûâàíèå ïèùåâûõ âåùåñòâ, â ðåçóëüòàòå ÷åãî â ïðîêñèìàëüíûå îòäåëû òîëñòîé êèøêè ïîñòóïàåò áîëüøèé, ÷åì îáû÷íî, îáúåì õèìóñà. Åñëè ðåçåðâóàðíàÿ ôóíêöèÿ òîëñòîé êèøêè íå èçìåíåíà, òî ÷àñòîòà ñòóëà ó áîëüíîãî íå ïðåâûøàåò 2—3 ðàçà â ñóòêè. Îäíàêî ñóòî÷íûé è ðàçîâûé îáúåì, è ìàññà ñòóëà îêàçûâàþòñÿ çíà÷èòåëüíî áîëüøå íîðìàëüíîãî.
Áîëåâûå îùóùåíèÿ ïðè ïîðàæåíèÿõ òîíêîé êèøêè ëîêàëèçóþòñÿ âñåãäà â îêîëîïóïî÷íîé îáëàñòè. Ïîðàæåíèå ïðîêñèìàëüíûõ îòäåëîâ òîëñòîé êèøêè ñîïðîâîæäàåòñÿ áîëüþ ÷àùå âñåãî â ïðàâîé ïîäâçäîøíîé îáëàñòè ñ óñèëåíèåì ïîñëå åäû. Ïðè ïîðàæåíèè äèñòàëüíûõ îòäåëîâ òîëñòîé êèøêè áîëü ëîêàëèçóåòñÿ â ëåâîé ïîäâçäîøíîé îáëàñòè ñ èððàäèàöèåé â êðåñòåö. Îíà çíà÷èòåëüíî îñëàáåâàåò ïîñëå äåôåêàöèè èëè îòõîæäåíèÿ ãàçîâ.  íåêîòîðûõ ñëó÷àÿõ ïîíîñ ÷åðåäóåòñÿ ñ çàïîðîì, ÷àùå ïðè ôóíêöèîíàëüíûõ ðàññòðîéñòâàõ, çëîóïîòðåáëåíèè ñëàáèòåëüíûìè ñðåäñòâàìè, ïðè ðàíå òîëñòîé êèøêè, ïðè õðîíè÷åñêîì (ïðèâû÷íîì) çàïîðå, êîãäà âñëåäñòâèå äëèòåëüíîãî ïðåáûâàíèÿ êàëîâûõ ìàññ â êèøå÷íèêå ïðîèñõîäèò ïîâûøåííîå îáðàçîâàíèå ñëèçè ñ âûäåëåíèåì æèäêèõ èñïðàæíåíèé.
Öåííóþ äèàãíîñòè÷åñêóþ èíôîðìàöèþ ìîæíî ïîëó÷èòü ïðè ó÷åòå ñèìïòîìîâ, ñîïóòñòâóþùèõ äèàðåå. Òàê, òåíåçìû, âîçíèêàþùèå äî è ïîñëå äåôåêàöèè, ÷àùå íàáëþäàþòñÿ ïðè ïîðàæåíèè äèñòàëüíûõ îòäåëîâ òîëñòîé êèøêè; íåïðåêðàùàþùèéñÿ ïîíîñ ñ êðàòêîâðåìåííûìè «ïðèëèâàìè» (ïóðïóðíîå îêðàøèâàíèå ëèöà) õàðàêòåðåí äëÿ êàðöèíîèäíîãî ñèíäðîìà, ïîíîñ ñî âçäóòèåì è óð÷àíèåì äëÿ ýíòåðîêîëèòà; ïðè äèàðåå, îáóñëîâëåííîé ïàòîëîãèåé ýíäîêðèííûõ æåëåç, âûÿâëÿþòñÿ äðóãèå ïðèçíàêè ýíäîêðèíîïàòèé; ïîíîñ ïðè êîëëàãåíîâûõ áîëåçíÿõ ñîïðîâîæäàåòñÿ õàðàêòåðíûìè èçìåíåíèÿìè êîæè, âíóòðåííèõ îðãàíîâ, îïîðíî-ñâÿçî÷íîãî àïïàðàòà è äð.
Çíà÷èòåëüíóþ ïîìîùü â äèôôåðåíöèàëüíîé äèàãíîñòèêå îêàçûâàþò îñìîòð è èññëåäîâàíèå êàëà. Ñâåòëûå è ïåíèñòûå èñïðàæíåíèÿ áåç ïðèìåñè ñëèçè è êðîâè òèïè÷íû äëÿ áðîäèëüíîé, à êàøèöåîáðàçíûå èëè æèäêèå òåìíî-êîðè÷íåâûå ñ îñòðûì ãíèëîñòíûì çàïàõîì äëÿ ãíèëîñòíîé äèñïåïñèè. Æèäêèé, ñî çëîâîííûì çàïàõîì ñòóë ñ áîëüøèì êîëè÷åñòâîì ñëèçè ìîæåò áûòü ïðè îñòðîì èëè õðîíè÷åñêîì ýíòåðîêîëèòå. Ïðè ðÿäå ïàòîëîãè÷åñêèõ ñîñòîÿíèé èçìåíÿåòñÿ öâåò êàëà, êîòîðûé îïðåäåëÿåòñÿ êà÷åñòâåííûì ñîñòàâîì ïèùè, ñòåïåíüþ åå îáðàáîòêè ôåðìåíòàìè, íàëè÷èåì ïðèìåñåé. Îáåñöâå÷åííûå áåëîâàòî-ñåðûå èñïðàæíåíèÿ áûâàþò ïðè àõîëèè (îáóñëîâëåííîé ìåõàíè÷åñêîé æåëòóõîé), èíîãäà òàêîé öâåò ïðèîáðåòàåò êàë ïðè îáèëüíîé ïðèìåñè ãíîÿ è ñëèçè. Äåãòåîáðàçíûå èñïðàæíåíèÿ ïîÿâëÿþòñÿ ïðè êðîâîòå÷åíèè èç âåðõíèõ îòäåëîâ ïèùåâàðèòåëüíîãî òðàêòà, ïðè êðîâîòå÷åíèè èç äèñòàëüíûõ îòäåëîâ êàë èìååò ÿðêî-êðàñíûé èëè òåìíî-êðàñíûé îòòåíîê. ×åðíûé öâåò êàëà õàðàêòåðåí äëÿ îòðàâëåíèÿ ðòóòüþ. Îêðàñêà èñïðàæíåíèé èçìåíÿåòñÿ ïðè ïðèåìå íåêîòîðûõ ëåêàðñòâ, ñîäåðæàùèõ âèñìóò, àêòèâèðîâàííûé óãîëü è äð. (âèêàëèí, àëëîõîë, êàðáîëåí è ò. ï.). Ïðèìåñü â êàëå âèäèìûõ íåïåðåâàðåííûõ îñòàòêîâ ïèùè ìîæåò ñâèäåòåëüñòâîâàòü ðåçêîì óñêîðåíèè ïðîõîæäåíèÿ ïèùè ïî æåëóäî÷íî-êèøå÷íîìó òðàêòó, ÷òî ÷àøå íàáëþäàåòñÿ ïðè ýíòåðîêîëèòå, ïîñëå ðåçåêöèè òîíêîé êèøêè è ïðè ñâèùàõ ïèùåâàðèòåëüíîãî òðàêòà è ðåæå ïðè ôóíêöèîíàëüíûõ ðàññòðîéñòâàõ êèøå÷íèêà è ñåêðåòîðíîé íåäîñòàòî÷íîñòè æåëóäêà èëè ïîäæåëóäî÷íîé æåëåçû.
Äèàðåÿ ìîæåò áûòü îäíèì èç ïðîÿâëåíèé ìíîãèõ îñòðûõ è õðîíè÷åñêèõ çàáîëåâàíèé.  ÷èñëå îñòðûõ îñîáîå ìåñòî çàíèìàþò æåëóäî÷íî-êèøå÷íûå èíôåêöèè. Ïðè èõ äèàãíîñòèêå áîëüøîå çíà÷åíèå èìååò ýïèäåìèîëîãè÷åñêèé àíàìíåç. Ãðóïïîâûå ïîíîñû âñåãäà ïîäîçðèòåëüíû â îòíîøåíèè èíôåêöèîííîé ïðèðîäû. Ìåæäó òåì íåêîòîðûå ñëó÷àè æåëóäî÷íî-êèøå÷íûõ èíôåêöèé íå èìåþò õàðàêòåðíîãî ýïèäàíàìíåçà. äèàðåÿ êèøå÷íèê ãåëüìèíòîç òîêñèêîèíôåêöèÿ
Ñàëüìîíåëëåçû ïðîòåêàþò îáû÷íî â ôîðìå îñòðîãî ãàñòðîýíòåðèòà (áîëü â æèâîòå, ðâîòà, ïîíîñ) ñ îáùåé èíòîêñèêàöèåé, ëèõîðàäêîé. Âîçíèêàþò ïîñëå óïîòðåáëåíèÿ ìÿñíûõ ïðîäóêòîâ, çàðàæåííûõ ñàëüìîíåëëàìè. Àíàëîãè÷íàÿ êëèíè÷åñêàÿ êàðòèíà ðàçâèâàåòñÿ ïðè ñòàôèëîêîêêîâîé ïèùåâîé òîêñèêîèíôåêöèè ïîñëå óïîòðåáëåíèÿ èíôèöèðîâàííûõ ìîëî÷íûõ è ñëàäêèõ áëþä ïðåèìóùåñòâåííî.
 îòëè÷èå îò ïèùåâûõ òîêñèêîèíôåêöèé äëÿ áîòóëèçìà õàðàêòåðíî ñî÷åòàíèå çàïîðà ñ ïîíîñàìè, ïîðàæåíèé íåðâíî-ìûøå÷íîãî àïïàðàòà â ïåðâóþ î÷åðåäü ãëàç (ïòîç, ìèäðèàç, àíèçîêîðèÿ, äèïëîïèÿ, íàðóøåíèÿ êîíâåðãåíöèè), à çàòåì äðóãîé ëîêàëèçàöèè (äèñôàãèÿ, äèñôîíèÿ, ãíóñàâîñòü, äèçàðòðèÿ). Òåìïåðàòóðà òåëà íîðìàëüíàÿ.
Ïðè òÿæåëîé îñòðîé äèàðåå ñî çíà÷èòåëüíîé ïîòåðåé âîäû è ýëåêòðîëèòîâ çà êîðîòêèé ïðîìåæóòîê âðåìåíè ìîãóò ïîÿâèòüñÿ ïðèçíàêè îáåçâîæèâàíèÿ îðãàíèçìà è íàðóøåíèÿ êðîâîîáðàùåíèÿ.
Âûÿñíåíèå ïðè÷èíû ïîíîñà èíîãäà ñâÿçàíî ñî çíà÷èòåëüíûìè òðóäíîñòÿìè. Ïðè îñòðîì ïîíîñå âåäóùåå çíà÷åíèå ïðèîáðåòàþò ýïèäåìèîëîãè÷åñêèå äàííûå è ðåçóëüòàòû áàêòåðèîëîãè÷åñêîãî èññëåäîâàíèÿ êàëà (ïðè ïîäîçðåíèè íà êèøå÷íûå èíôåêöèè). Âî âñåõ îñòàëüíûõ ñëó÷àÿõ äëÿ óñòàíîâëåíèÿ äèàãíîçà íåðåäêî íåîáõîäèìî ïîëíîå îáñëåäîâàíèå áîëüíîãî: ïàëüöåâîå èññëåäîâàíèå ïðÿìîé êèøêè, ðåêòîðîìàíîñêîïèÿ (èëè êîëîíîñêîïíÿ ïî ïîêàçàíèÿì) ñ ïðèöåëüíîé áèîïñèåé, ðåíòãåíîëîãè÷åñêîå èññëåäîâàíèå ïèùåâàðèòåëüíîãî òðàêòà (âêëþ÷àÿ èððèãîñêîïèþ), ëàáîðàòîðíîå èññëåäîâàíèå êàëà.
Î äèçåíòåðèè ñëåäóåò ïîäóìàòü ïðè ïîÿâëåíèè ïîíîñà ñ ïðèìåñüþ êðîâè â êàëå, ëîæíûõ ïîçûâîâ, òåíåçìîâ, ñïàçìà ñèãìîâèäíîé êèøêè ñ îáùåé èíòîêñèêàöèåé è ëèõîðàäêîé.  îòëè÷èå îò áàêòåðèàëüíîé äèçåíòåðèè ïðîòîçîéíûå êîëèòû (àìåáèàç, áàëàíòèäèàç, ëÿìáëèîç, è äð.) ïðîòåêàþò áåç âûðàæåííûõ îáùèõ ðàññòðîéñòâ; êëèíèêà êîëèòà òàêæå ìÿã÷å. Ïðè îñòðîé äèçåíòåðèè äåôåêàöèÿ äî 10—15 ðàç â ñóòêè, èíîãäà çíà÷èòåëüíî ÷àùå. Ïîñòåïåííî ñòóë òåðÿåò êàëîâûé õàðàêòåð è ñîñòîèò èç ñëèçè èëè ãíîÿ ñ ïðèìåñüþ êðîâè; ïîÿâëÿþòñÿ òåíåçìû (ëîæíûå ïîçûâû íà äåôåêàöèþ). Ïðè ïàëüïàöèè æèâîòà îïðåäåëÿåòñÿ áîëåçíåííàÿ ñïàçìèðîâàííàÿ ñèãìîâèäíàÿ êèøêà. Äèàãíîñòèêà îñíîâûâàåòñÿ íà êëèíè÷åñêèõ, ýïèäåìèîëîãè÷åñêèõ è ëàáîðàòîðíûõ äàííûõ. Äèçåíòåðèþ â ðÿäå ñëó÷àåâ íåîáõîäèìî äèôôåðåíöèðîâàòü îò ïèùåâûõ òîêñèêîèíôåêöèé ðàçëè÷íîé ýòèîëîãèè è õîëåðû. Ðåøàþùóþ ðîëü â äèôôåðåíöèàëüíîé äèàãíîñòèêå èãðàþò äàííûå ðåêòîðîìàíîñêîïèè (â äèñòàëüíîì îòäåëå êèøå÷íèêà íàáëþäàþòñÿ âîñïàëèòåëüíûå è äåñòðóêòèâíûå èçìåíåíèÿ ðàçíîé âûðàæåííîñòè — îò íåçíà÷èòåëüíûõ êàòàðàëüíûõ ÿâëåíèé äî òÿæåëûõ íåêðîòè÷åñêèõ ïðîöåññîâ) è îáíàðóæåíèå â ôåêàëèÿõ âîçáóäèòåëÿ äèçåíòåðèè.
Äëÿ ïèùåâûõ òîêñèêîèíôåêöèé õàðàêòåðåí êîðîòêèé èíêóáàöèîííûé ïåðèîä — îò 2 äî 12—14 ÷ ñ ìîìåíòà óïîòðåáëåíèÿ íåäîáðîêà÷åñòâåííîé ïèùè.  çàâèñèìîñòè îò ïðåèìóùåñòâåííîãî ïîðàæåíèÿ òîãî èëè èíîãî îòäåëà æåëóäî÷íî-êèøå÷íîãî òðàêòà ïèùåâûå òîêñèêîèíôåêöèè ìîãóò ïðîòåêàòü â âèäå îñòðîãî ãàñòðèòà, ãàñòðîýíòåðèòà èëè ãàñòðîýíòåðîêîëèòà. Ñòóë îáû÷íî ñîõðàíÿåò êàëîâûé õàðàêòåð è çàïàõ, íå áûâàåò î÷åíü îáèëüíûì. Îäíàêî èíîãäà îí ìîæåò ñòàòü âîäÿíèñòûì, îáèëüíûì è ÷àñòûì, ïîòåðÿòü êàëîâûé õàðàêòåð. Áîëüíûõ áåñïîêîèò æàæäà, ÿçûê ñóõîâàòûé, îáëîæåí ñåðîâàòûì íàëåòîì. Æèâîò ïðè ïàëüïàöèè áåçáîëåçíåí èëè óìåðåííî áîëåçíåí, îïðåäåëÿåòñÿ óð÷àíèå. Äëèòåëüíîñòü áîëåçíè îáû÷íî 2—5 äíåé.  ðÿäå ñëó÷àåâ ïðè âûðàæåííîé èíòîêñèêàöèè çàáîëåâàíèå ìîæåò ïðîòåêàòü â ôîðìå îñòðåéøåãî ãàñòðîýíòåðèòà. Ñòóë ñòàíîâèòñÿ âîäÿíèñòûì, îáèëüíûì, ÷àñòûì, íåðåäêî ðàçâèâàåòñÿ èíôåêöèîííîòîêñè÷åñêèé, ãèïîâîëåìè÷åñêèé èëè ñìåøàííûé øîê.
Äëÿ õîëåðû õàðàêòåðíà êëèíèêà îñòðîãî è îñòðåéøåãî ýíòåðèòà è ãàñòðîýíòåðèòà. Áîëåçíü íà÷èíàåòñÿ îñòðî. Ïî ìåðå ó÷àùåíèÿ ñòóëà èñïðàæíåíèÿ áîëüíîãî òåðÿþò êàëîâûé õàðàêòåð è çàïàõ, ñòàíîâÿòñÿ âîäÿíèñòûìè. Âûäåëåíèÿ èç êèøå÷íèêà îáèëüíû è ïðåäñòàâëÿþò ñîáîé æèäêîñòü, îêðàøåííóþ â æåëòûé è çåëåíûé öâåò. Ðåæå âûäåëåíèÿ íàïîìèíàþò ðèñîâûé îòâàð.  íåêîòîðûõ ñëó÷àÿõ îòìå÷àåòñÿ ïðèìåñü ñëèçè è êðîâè. Ïîòåðÿ æèäêîñòè ñ ðâîòîé è ïîíîñîì áûñòðî ïðèâîäèò ê îáåçâîæèâàíèþ îðãàíèçìà, âñëåäñòâèå ÷åãî ìåíÿåòñÿ âíåøíèé îáëèê áîëüíîãî: çàîñòðÿþòñÿ ÷åðòû ëèöà, êîæà òåðÿåò îáû÷íûé òóðãîð è ëåãêî ñîáèðàåòñÿ â ñêëàäêè, ïîÿâëÿåòñÿ âûðàæåííàÿ ñèíþøíîñòü êîæíûõ ïîêðîâîâ è ñëèçèñòûõ îáîëî÷åê. Îòìå÷àåòñÿ òàõèêàðäèÿ, òîíû ñåðäöà ïðèãëóøåíû, ïîíèæàåòñÿ ÀÄ, ïîÿâëÿåòñÿ îäûøêà, ðåçêî óìåíüøàåòñÿ ìî÷åîòäåëåíèå. ×àñòî íàáëþäàþòñÿ áîëåçíåííûå òîíè÷åñêèå ñóäîðîãè ìûøö íîã è ðóê. Ïàëüïàöèÿ æèâîòà áåçáîëåçíåííà, ïðè ïàëüïàöèè îïðåäåëÿþòñÿ óð÷àíèå è â ðÿäå ñëó÷àåâ øóì ïëåñêà æèäêîñòè. Òåìïåðàòóðà òåëà îñòàåòñÿ íîðìàëüíîé. Ïðè ïðîäîëæàþùèõñÿ ïîíîñå è ðâîòå ó áîëüíîãî ðàçâèâàåòñÿ ãèïîâîëåìè÷åñêèé øîê: òåìïåðàòóðà òåëà ïîíèæàåòñÿ äî 35—34°Ñ è íèæå, âîçíèêàåò êðàéíÿÿ ñòåïåíü îáåçâîæåííîñòè (áîëüíîé òåðÿåò äî 12% ìàññû), ïðè êîòîðîé ïîíîñ è ðâîòà ïðåêðàùàþòñÿ, âûðàæåíû òàõèêàðäèÿ, îäûøêà, ïàäàåò ÀÄ, îêðàñêà êîæè ïðèîáðåòàåò ôèîëåòîâûé îòòåíîê, òóðãîð êîæè ñíèæåí, ÷åðòû ëèöà ðåçêî çàîñòðèâøèåñÿ, ãëàçà çàïàâøèå, ñêëåðû òóñêëûå, âèäèìûå ñëèçèñòûå îáîëî÷êè ñóõèå, ãîëîñ ñëàáûé, èíîãäà îòìå÷àåòñÿ ïîëíàÿ àôîíèÿ; æèâîò âòÿíóò, ìî÷åîòäåëåíèå îòñóòñòâóåò.  êðîâè âñëåäñòâèå ñãóùåíèÿ îòìå÷àþò âûñîêèé ëåéêîöèòîç, óâåëè÷åíèå ñîäåðæàíèÿ ýðèòðîöèòîâ è ãåìîãëîáèíà. Ðàçâèâàþòñÿ àöèäîç, ãèïîêàëèåìèÿ. Õîëåðó íåîáõîäèìî äèôôåðåíöèðîâàòü îò ïèùåâûõ, òîêñèêîèíôåêöèé ðàçëè÷íîé ýòíîëîãèè, ðîòàâèðóñíîãî ãàñòðîýíòåðèòà, äèçåíòåðèè. Ðåøàþùåå çíà÷åíèå â äèôôåðåíöèàëüíîé äèàãíîñòèêå èìååò îáíàðóæåíèå â ðâîòíûõ ìàññàõ è ôåêàëèÿõ õîëåðíîãî âèáðèîíà.
Ðîòàâèðóñíûé ãàñòðîýíòåðèò âîçíèêàåò ïîñëå êîðîòêîãî (â ñðåäíåì 48 ÷) èíêóáàöèîííîãî ïåðèîäà íà÷èíàåòñÿ îñòðî ñ ïîÿâëåíèÿ ðâîòû, ïîíîñà è áîëè â æèâîòå. Ïðè òÿæåëîì òå÷åíèè ñòóë ìíîãîêðàòíûé, îáèëüíûé, âîäÿíèñòûé, æåëòîãî èëè áåëîãî öâåòà. Õàðàêòåðíà ïîâòîðíàÿ ðâîòà. Áîëü â æèâîòå èìååò ïîñòîÿííûé õàðàêòåð è äëèòñÿ 1—2 äíÿ. Îäíîâðåìåííî áûñòðî íàðàñòàþò ìûøå÷íàÿ ñëàáîñòü, àäèíàìèÿ, ãîëîâíàÿ áîëü. ÀÄ çíà÷èòåëüíî ñíèæåíî, ïóëüñ ÷àñòûé, ñëàáîãî íàïîëíåíèÿ. Ñ ïåðâîãî äíÿ áîëåçíè íàáëþäàþòñÿ ñóõîñòü ñëèçèñòûõ îáîëî÷åê ïîëîñòè ðòà, ãèïåðåìèÿ êîíúþíêòèâû è èíúåêöèÿ ñîñóäîâ ñêëåð. Ïðè ïàëüïàöèè æèâîòà âûÿâëÿåòñÿ ãðóáîå óð÷àíèå. Îáåçâîæèâàíèå ðåçêî âûðàæåíî. Äèàãíîñòèêà ðîòàâèðóñíîãî ãàñòðîýíòåðèòà áàçèðóåòñÿ íà äàííûõ êëèíè÷åñêèõ, ýïèäåìèîëîãè÷åñêèõ è ëàáîðàòîðíûõ èññëåäîâàíèé.  ðÿäå ñëó÷àåâ áîëåçíü íåîáõîäèìî äèôôåðåíöèðîâàòü îò õîëåðû, ïèùåâîé òîêñèêîèíôåêöèè, äèçåíòåðèè.
Îêîí÷àòåëüíàÿ äèàãíîñòèêà âñåõ æåëóäî÷íî-êèøå÷íûõ èíôåêöèé îñíîâûâàåòñÿ íà ðåçóëüòàòàõ áàêòåðèîëîãè÷åñêîãî èññëåäîâàíèÿ èñïðàæíåíèé, ðâîòíûõ ìàññ, îñòàòêîâ ïèùè èëè ñìûâîâ ñ ïîñóäû. Äî ïîëó÷åíèÿ ëàáîðàòîðíûõ äàííûõ òàêòèêà îïðåäåëÿåòñÿ êëèíèêîé çàáîëåâàíèÿ.
Êðîìå ýêçîãåííûõ èíôåêöèé âñòðå÷àþòñÿ ýíäîãåííûå êèøå÷íûå äèñáàêòåðèîçû — ïðèîáðåòåíèå ïàòîãåííûõ ñâîéñòâ ñàïðîôèòàìè âî âðåìÿ ïðèìåíåíèÿ àíòèáèîòèêîâ øèðîêîãî ñïåêòðà äåéñòâèÿ è èììóíîäåïðåññàíòîâ. ×àùå äðóãèõ íàáëþäàþòñÿ ýíòåðîêîëèòû ñòàôèëîêîêêîâûå, êàíäèäàìèêîçíûå è êîëèáàêòåðèàëüíûå.
Ïîíîñ — îäíî èç ïðîÿâëåíèé îñòðûõ îòðàâëåíèé ìûøüÿêîì (ðâîòíûå ìàññû çåëåíîãî öâåòà ñ çàïàõîì ÷åñíîêà), ðòóòüþ (ðòóòíûé ñòîìàòèò è ãèíãèâèò, îñòðàÿ ïî÷å÷íàÿ íåäîñòàòî÷íîñòü), ÿäîâèòûìè ãðèáàìè.
Îòäåëüíóþ ãðóïïó äèàðåé ñîñòàâëÿþò äèñïåïñèè, âîçíèêàþùèå êàê ñëåäñòâèå íàðóøåíèÿ ïèùåâàðåíèÿ ïðè íàðóøåíèè äèåòû è ðåçêîé ñìåíå ðàöèîíà ïèòàíèÿ. Ðàçëè÷àþò áðîäèëüíóþ, ãíèëîñòíóþ è ìûëüíóþ (æèðîâóþ) äèñïåïñèè. Ïðè äèñïåïñèÿõ îòñóòñòâóåò îáùàÿ èíòîêñèêàöèÿ, ÷åì îíè îòëè÷àþòñÿ îò ïè
