Диарейный синдром неинфекционного происхождения лечение

Диарейный синдром – это симптомокомплекс нарушений, связанных с пищеварением, опорожнением кишечника, характеризующийся увеличением стула и изменением его консистенции (жидкий неоформленный кал).

Жидкий неоформленный кал относится к нарушению дефекации. У людей различных возрастных групп существует разница в числе дефекаций. Например, у новорожденных количество испражнений соответствует числу кормлений, у взрослого человека нормой принято считать один поход в туалет, у пожилых людей испражнения в норме один раз в несколько дней.
По продолжительности синдром классифицируется на острую и хроническую формы заболевания. Острая диарея является следствием острых инфекций кишечника (вирусы, бактерии и пр.), нарушения диеты, аллергической непереносимости медикаментов или продуктов питания и др. Продолжительность острого процесса не превышает 30 дней. Если состояние длится больше, то говорят о хроническом течении. При таком состоянии нарушается пристеночное пищеварение, всасывание жидкости, а также транспортировка воды и электролитов.
Критериями диареи являются: повышенное содержание жидкости в фекалиях от 65 до 90 %, а также увеличение массы стула более 200 грамм. Гастроэнтерологи относят диарею к 6 и 7 типу стула по Бристольской шкале (см. рис 1).
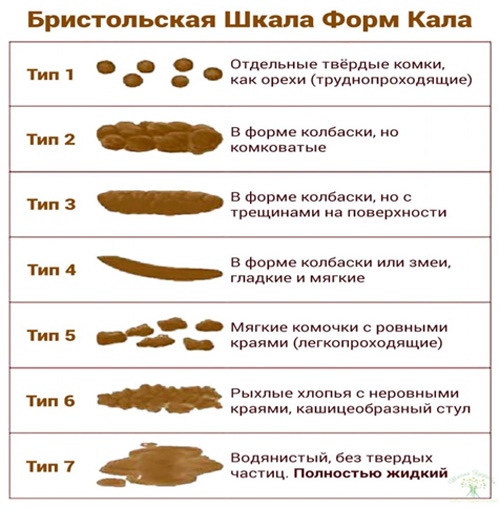
Рис. 1 – Бристольская шкала оценки стула.
Проявления диарейного синдрома
Диарея может протекать с различными проявлениями. Некоторые больные вовремя обращаются за помощью к врачу в связи с тем, что у них понос сопровождается:
- вздутием живота;
- сильной болью;
- частыми испражнениями толщиной с карандаш (более 4 раз);
- общей слабостью и т.д.
Другие же наоборот не обращаются к специалисту в связи с отсутствием вышеперечисленных симптомов, так как их беспокоит исключительно расстройство после переедания или небольшого отравления.
Типы диарейного синдрома
Патогенетически, при диарее определяют 4 главных аспекта: увеличение секреции кишки, изменения осмотического давления, изменения характера транспорта химуса, гиперэкссудация в полости кишки. Поэтому патогенетически существует несколько типов диареи (см. таблицу 1)
Таблица 1. Классификация типов диареи.
| № | Тип | Описание |
| 1. | Секреторная диарея | Усиление образования Na и воды, изменение всасываемости кишечника обусловленное разностью осмотического давления (инфекционной и неинфекционной причины), водянистый кал толщиной « с карандаш». |
| 2. | Гиперэкссудативная диарея | Экссудация в просвет кишки плазмы, слизи, белков, жидкости, электролитов, воды и пр. (возникает при инфекционных заболеваниях, воспалениях кишечника, онкологических заболеваниях), кал жидкий с примесью гноя, слизи, крови. |
| 3. | Гиперосмолярная диарея | Нарушение всасывания в тонком отделе кишечника или другими словами синдром мальабсорбции. Сопровождается нарушением осмотического давления, обменных процессов, усваивания полезных веществ и пр. Кал жидкий, обильный с частичками непереваренной пищи. |
| 4. | Гипер- и гипокинетическая диарея | Тип диареи, вызванный нарушением моторики кишечника (усиление или снижение моторики кишечника), не обильный, но жидкий стул. |
Возможные причины
- инфекционные болезни – сальмонеллез, холера, дизентерия, шигеллез, клостридиоз, вирусы, простейшие;
- онкологические заболевания – лимфома, карцинома кишки и пр.;
- неинфекционные болезни – болезнь Крона, дисбактериоз, илеит, лямблиоз, заболевания поджелудочной железы, состояния после удаления желчного пузыря, гельминты.
Диагностика
Сбор анамнеза
Для определения причин диарейного синдрома врачу необходимо собрать детальный анамнез заболевания:
-
 уточнить особенности стула;
уточнить особенности стула; - выяснить факторы, предшествующие диарее;
- особенности дефекации у данного больного;
- какие лекарственные средства принимает пациент;
- придерживается ли исследуемый диеты и каковы ее особенности;
- сбор анамнеза заболеваний, которые имеются или имелись непосредственно перед диарейным синдромом;
- сбор анамнеза имеющихся наследственных заболеваний у родственников больного.
Для дифференциальной диагностики применяют основные и дополнительные исследования.
Основные методы исследования
- сбор анамнеза болезни;
- физикальное обследование (осмотр пациента методами пальпации, перкуссии, аускультации, обзора кожных покровов и пр.);
- исследования прямой кишки, пищевода, желудка, 12-ти перстной кишки (см. эндоскопические исследования);
- лабораторные исследования (кровь, моча, кал)
- консультации гинеколога у женщин и уролога у мужчин и др.
Дополнительные методы исследования
Дополнительными исследованиями пользуются в том случае, если стоит вопрос об уточнении диагноза или типа диарейного синдрома. К ним относятся:
- развернутый анализ крови и другого биоматериала;
- исследование гормонов поджелудочной и щитовидной железы;
- биопсия слизистой кишечника или желудка;
- рентген ЖКТ с рентгеноконтрастным веществом;
- и другие.
Лечение
Лечение подразумевает под собой комплекс мероприятий, направленных на устранение симптомов, лечение причин и профилактику повторного развития диарейного синдрома.
-
 Регидратация. Данная терапия первостепенна и направлена на восстановление водно-солевого баланса, дезинтоксикацию вследствие распада и гниения, восстановление объема жидкости (Трисоль, Коллоидные растворы, Натрия хлорид 0,9%, Глюкоза 5% и пр.).
Регидратация. Данная терапия первостепенна и направлена на восстановление водно-солевого баланса, дезинтоксикацию вследствие распада и гниения, восстановление объема жидкости (Трисоль, Коллоидные растворы, Натрия хлорид 0,9%, Глюкоза 5% и пр.). - Антидиарейная терапия. Применяются сразу несколько препаратов разных лекарственных групп для устранения диареи: сорбенты (Фитосорбент, Атоксил, Полисорб, Полифепан, Неосмектин), пробиотики ( Лакто-фильтрум, Линекс), препараты действующие на опиоидные рецепторы (Лоперамид, Тримебутин) и т. д.
- Диета. Дробное питание, жиры и белки на нижней границе нормы, исключение в первые 72 часа жиров и углеводов в большом количестве, употребление до 3 литров чистой воды.
- Антибактериальная терапия. При инфекционной диарее применяются антибиотики, подобранные врачом индивидуально (если диарея вызвана вирусами, то антибиотики не применяют).
В каких случаях следует обратиться к врачу?
Следует обязательно обратиться, если диарея длится более 24 часов с количеством походов в туалет больше 4 раз. Симптомы слабости, боли в животе, жажды и прочее проявляются у каждого в той или иной мере, поэтому ориентироваться нужно на количество испражнений (более 200 г), а также на частоту, длительность и консистенцию стула.
Факторы, при которых обязательно обращение:
-
 диарея с примесью крови;
диарея с примесью крови; - диарея с черным калом;
- диарея в комплексе с рвотой и болью в животе;
- диарея со вздутием и спазмами в животе;
- диарея с маслянистым беловатым калом.
Возможные последствия
Если возникла диарея с черной окраской и нарастает обильность каловых масс соответствующего цвета, это признак внутреннего прогрессирующего кровотечения, которое впоследствии может привести к обильной кровопотере, геморрагическому шоку и летальному исходу.
Длительная и обильная диарея (как при дизентерии) чревата обезвоживанием организма, которое носит название дегидратация и тоже, как следствие, заканчивается смертью.
Не стоит игнорировать нарушения стула длительностью более 24 часов с целью предупреждения возможных негативных последствий.
Источник
В проспективном контролируемом рандомизированном открытом моноцентровом исследовании доказаны эффективность и безопасность энтеросорбента полиметилсилоксана полигидрата (Энтеросгель) при лечении неинфекционных заболеваний, протекающих с диареей.
Материал и методы. Обследовано 169 пациентов с клинической картиной диареи различной степени тяжести, поступивших в ФГБУ «3-й Центральный военный клинический госпиталь им. А.А. Вишневского» Минобороны России. Всем пациентам проводилась конвенциональная терапия. Пациенты случайным образом были разделены на три группы:
62 пациентам 1-й группы назначали Энтеросгель в стандартной дозе 1 столовая ложка 3 раза в день между приемами пищи, 56 пациентам 2-й группы – диоктаэдрический смектит, 51 пациенту 3-й группы энтеросорбенты не назначались. По этиологии диареи пациенты 1-й группы распределились следующим образом:
32 – с антибиотикоассоциированной диареей, 8 – с синдромом раздраженного кишечника с диареей (СРК-Д) и 8 – язвенным колитом, 6 пациентов с дивертикулярной болезнью и 6 – хроническим панкреатитом с внешнесекреторной недостаточностью, 2 пациента с НПВС-энтеропатией. Оценивали частоту стула (количество дефекаций в течение суток) и длительность стационарного лечения (дни). Результаты сравнивали с таковыми пациентов 2-й и 3-й групп.
Результаты. Включение Энтеросгеля в конвенциональную терапию неинфекционной диареи независимо от ее генеза позволяет сократить сроки стационарного лечения и способствует ускорению нормализации стула. Эффективность Энтеросгеля и диоктаэдрического смектита сопоставима. Максимальный эффект получен при использовании Энтеросгеля при антибиотикоассоциированной диарее и СРК-Д.
Заключение. Анализ применения энтеросорбента Энтеросгель при диарее неинфекционного генеза различного происхождения подтверждает эффективность его включения в конвенциональную терапию данных заболеваний.

Таблица 1. Диагностические критерии диареи

Таблица 2. Наиболее частые причины неинфекционной диареи

Таблица 3. Методы обследования при диарее
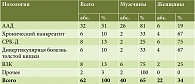
Таблица 4. Распределение пациентов по нозологии

Таблица 5. Сравнительные данные по частоте стула и длительности госпитализации
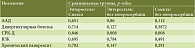
Таблица 6. Вероятность значимости p-value (все варианты)
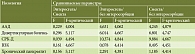
Таблица 7. Критерии F и F-критический
Введение
Согласно определению Всемирной организации здравоохранения (2018), под диареей (от греч. diarrhea – истекаю) понимается неоформленный или жидкий стул три или более раз в день либо чаще, чем обычно для конкретного человека. При этом содержание воды в кале достигает 85–95% (в норме 60–70%) [1, 2]. Однако провести количественный анализ данного показателя в рутинной практике достаточно трудно. На практике обычно используют установление частоты и/или массы стула [1]. Диагностические критерии диареи представлены в табл. 1 [1, 3].
Диарея – клинический синдром различной этиологии и патогенеза, подразумевающий частое или однократное опорожнение кишечника с выделением жидких или водянистых каловых масс в объеме более 200–300 г в сутки.
Водянистый стул трудно удержать, позывы на дефекацию при диарее носят императивный характер, что существенно снижает качество жизни пациентов и вынуждает их обращаться к врачу.
Острой называют диарею продолжительностью не более двух-трех недель. Сочетание диареи с лихорадкой, симптомами интоксикации, эксикозом требует прежде всего исключения ее инфекционной природы.
Диарея длительностью более трех недель считается хронической и, как правило, имеет неинфекционный генез [2]. Наиболее частые причины неинфекционной диареи представлены в табл. 2 [1, 3, 4].
Механизмы развития диареи
Диарею подразделяют:
- на осмотическую: увеличение осмолярности кишечного содержимого вследствие скопления избытка неабсорбируемых веществ (прием лактулозы, солевых слабительных, антацидов, содержащих магний, нарушение полостного и мембранного пищеварения, лактазная недостаточность);
- экссудативную: секреция воды и электролитов в просвет кишки через поврежденную слизистую оболочку одновременно с экссудацией белка (воспалительные заболевания кишечника (ВЗК), туберкулез, лимфома, ишемия, правожелудочковая недостаточность);
- секреторную: повышение секреции электролитов и воды энтероцитами (карциноид, випома); гиперкинетическую: ускорение транзита кишечного содержимого, уменьшение объема абсорбированной в кишечнике жидкости (синдром раздраженного кишечника с диареей (СРК-Д), тиреотоксикоз, функциональная диарея, резекция участка кишки, ваготомия, диабетическая энтеропатия, склеродермия).
В ряде случаев в развитии диареи могут быть задействованы сразу несколько механизмов. Например, при ВЗК одновременно имеют место экссудативный (секреция воды и электролитов в просвет кишки через поврежденную слизистую оболочку одновременно с экссудацией белка), секреторный (воспалительная экссудация альбумина, секреция макрофагами, моноцитами, эпителиальными клетками провоспалительных цитокинов, активизирующих секреторные процессы), осмотический (увеличение осмолярности кишечного содержимого вследствие нарушения полостного и мембранного пищеварения). Выделение патогенетических вариантов диареи позволяет выбрать оптимальный вариант лечения [1, 5, 6]. Методы обследования пациентов с диареей представлены в табл. 3 [1, 2].
Основные группы препаратов, используемые при лечении заболеваний, протекающих с диарейным синдромом
К таким препаратам относятся:
- препараты, замедляющие моторику;
- энтеросорбенты;
- вяжущие и обволакивающие средства;
- антибиотики и антисептики;
- противовоспалительные препараты;
- пре-, про-, син- и эубиотики;
- ферментные препараты;
- регидратанты;
- препараты для коррекции солевого и электролитного обмена;
- препараты для энтерального и парентерального питания [1–3, 7–10].
В конвенциональной терапии заболеваний, протекающих с диарейным синдромом, традиционно используются энтеросорбенты [11–14].
Энтеросорбенты (от греч. enteron – кишка; лат. sorbens – поглощающий) – вещества различной структуры, связывающие экзо- и эндогенные вещества, надмолекулярные структуры и клетки в желудочно-кишечном тракте (ЖКТ) путем адсорбции, абсорбции, ионообмена, комплексообразования [13–15].
Энтеросорбенты как лечебные средства известны с древних времен. Еще врачеватели Древнего Египта, Индии, Греции использовали внутрь древесный уголь, глину, растертые туфы, пережженный рог при отравлениях, диарее, желтухе и других заболеваниях, а также для наружного применения – для заживления ран. Лекари Древней Руси применяли березовый или костный уголь. Авиценна (Абу Али ибн Сина) в своем Каноне врачебной науки из семи постулатов искусства сохранения здоровья на третье место поставил метод, который по современным понятиям идентичен энтеросорбции [16]. В России Т.Е. Ловиц, изучая химические свойства древесного угля, обосновал его применение для тех же целей [17].
При диареях различного генеза используют диоктаэдрический смектит (классификация по АТХ – А07ВС) на основе широко распространенного глинистого минерала [18–21]. В России и странах СНГ в стандарты лечения различных заболеваний ЖКТ с диареей включен адсорбирующий кишечный лекарственный препарат Энтеросгель (классификация по АТХ – А07В) [6, 14, 15, 22–31].
Активное действующее вещество Энтеросгеля – полиметилсилоксана полигидрат – гелевидное кремнийорганическое соединение [32]. Гель диспергирован в воде до частиц размером не более 300 мкм. Препарат представляет собой суспензию, в которой твердая фаза представлена двухмерными частицами (листы) [33] с пористой глобулярной структурой [32–36]. Поверхность глобул гидрофобна благодаря избытку метильных групп на их поверхности [32, 35–37]. Суспезия Энтеросгеля характеризуется высокой вязкостью [33], что позволяет прочно связывать и удерживать поглощенные субстраты. Энтеросгель не всасывается в кровь и действует только в просвете ЖКТ.
Гелевидная структура Энтеросгеля и свойства гелеобразующей матрицы определяют его поглотительные и защитные свойства. Пористая структура Энтеросгеля обеспечивает поглотительную способность по механизму молекулярной адсорбции и позволяет преимущественно адсорбировать среднемолекулярные токсические вещества (например, билирубин, продукты распада белков). Гелевидной структурой обусловлены:
- поглощение высокомолекулярных токсических веществ (белки, бактериальные токсины) по механизму соосаждения или абсорбции в объем геля [35];
- защитные свойства (эластичные гелевидные частички препарата образуют защитный слой и предохраняют ткани от воздействия различных повреждающих факторов).
Энтеросгель обеспечивает восстановление поврежденного кишечного барьера и местного иммунитета [38, 39].
Энтеросгель связывает эндотоксин грамотрицательных бактерий (липополисахарид (ЛПС)) [35, 36]. Таким образом, Энтеросгель восстанавливает структуру микроциркуляторного русла и регенераторные процессы в слизистой оболочке. Это в свою очередь приводит к восстановлению регенерации кишечного барьера, его регуляторных функций, а также физиологического уровня ЛПС в крови. Восстановление физиологического уровня провоспалительных цитокинов, вероятно, приводит к нормализации процессов секреции [14, 40–42].
Исходя из этих характеристик мы предположили, что применение препарата Энтеросгель в конвенциональной терапии при неинфекционных диареях различного генеза снижает частоту дефекаций и длительность стационарного лечения.
Цель открытого рандомизированного контролируемого проспективного исследования состояла в оценке эффективности и безопасности энтеросорбента полиметилсилоксана полигидрата (Энтеросгеля) при лечении пациентов с неинфекционными заболеваниями, протекающими с диареей.
Материал и методы
С февраля по август 2017 г. в отделениях Центра гастроэнтерологии и гепатологии многопрофильного стационара лечение получили 62 пациента (65% мужчин, 35% женщин) с синдромом диареи неинфекционного генеза препаратом Энтеросгель.
Критерии включения в исследование: клиническое проявление в виде нарушения характера стула – диарея, возраст старше 18 лет.
Критерии исключения из исследования: инфекционные заболевания, клинические, лабораторные (положительный анализ кала на токсины А и В Clostridium difficile) и инструментальные признаки псевдомембранозного колита.
Распределение пациентов по нозологическим формам представлено в табл. 4.
Среди нозологий лидировала антибиотикоассоциированная диарея (ААД) – 51% случаев (26 мужчин, средний возраст 62,7 года, и 6 женщин, средний возраст 59,8 года). СРК-Д и ВЗК (язвенный колит) наблюдались в 13% случаев. ВЗК чаще регистрировались у мужчин (75%), СРК-Д – у женщин (75%). Средний возраст мужчин с СРК-Д составил 36,5 года, женщин – 39,3 года. При ВЗК аналогичные показатели составили 47,2 и 35,3 года соответственно. Дивертикулярная болезнь и хронический панкреатит с внешнесекреторной недостаточностью диагностированы с одинаковой частотой – 10%, причем и дивертикулярная болезнь, и хронический панкреатит чаще имели место у женщин – в 67% (средний возраст женщин с дивертикулярной болезнью – 79 лет, мужчин – 78, при хроническом панкреатите аналогичные показатели составили 70,5 года и 65 лет соответственно).
Кроме того, в исследование были включены 56 пациентов с неинфекционной диареей, которые ранее получали лечение в нашем многопрофильном стационаре и которым в схеме комплексного лечения назначали смектит, и 55 пациентов, не принимавших энтеросорбенты.
Всем пациентам проводилось рутинное обследование, которое включало сбор жалоб, анамнеза, физикальных данных, определение сопутствующих заболеваний, а также общеклинические анализы крови и мочи, биохимический анализ крови, исследование острофазовых реакций (скорость оседания эритроцитов, С-реактивный белок, фибриноген), посев кала на возбудители кишечных инфекций, исследование сыворотки крови для определения кишечного эндотоксина, ультразвуковое исследование органов брюшной полости, кишечника, по показаниям – компьютерная томография органов брюшной полости с болюсным усилением или контрастированием кишечника, гастроскопия, илеоколонокопия с биопсией, ирригоскопия. После установления диагноза проводилась патогенетическая и симптоматическая терапия, согласно принятым для данной нозологической формы стандартам.
Пациентам с ААД назначали ванкомицин 1–2 г/сут и/или метронидазол 1–1,5 г/сут в зависимости от тяжести состояния. При дивертикулярной болезни толстой кишки в случае развития клинических симптомов, в том числе диареи, пациенты получали рифаксимин 800 мг/сут и/или метронидазол 1 г/сут. При язвенном колите применялись месалазин 3–4 г/сут, гидрокортизон 250 мг/сут ректально, при обострении ХП – ингибиторы протонной помпы, ферментные препараты (в средней дозе 60–75 тыс. ед/сут). При наличии избыточного бактериального роста назначались пре- и пробиотики, при спастической боли – спазмолитики. В случае развития тяжелой интоксикации, при эксикозе, синдроме мальабсорбции проводилась инфузионная заместительная и дезинтоксикационная терапия (парентеральное питание, инфузии растворов альбумина, электролитов, глюкозы).
Пациенты основной группы применяли Энтеросгель по 1 столовой ложке 3 раза в день между приемами пищи, пациенты 2-й группы – смектит по 2 пакета 3 раза в день между приемами пищи. Пациенты контрольной группы энтеросорбенты не использовали (табл. 5).
Результаты и их обсуждение
В результате проводимого лечения удалось добиться снижения частоты стула у пациентов независимо от генеза диареи. Тем не менее при использовании энтеросорбентов клинический эффект, как правило, достигался быстрее: при ААД – на 13-е сутки (без энтеросорбентов – на 17-е сутки), при дивертикулярной болезни – на 12–13-е сутки (без энтеросорбентов – на 16-е сутки), при хроническом панкреатите – на 9–10-е сутки (без энтеросорбентов – на 12-е сутки). Различия статистически достоверны (p
Статистическую обработку полученных результатов проводили с помощью однофакторного дисперсионного анализа. Различия в длительности госпитализации с применением энтеросорбции и без нее оказались статистически значимы в группах больных с ААД, дивертикулярной болезнью, СРК (табл. 6 и 7).
В отношении показателей в группах Энтеросгеля и смектита диоктаэдрического значимые отличия отсутствовали.
Заключение
Неинфекционная диарея часто встречается в практике врача многопрофильного стационара. Различные механизмы развития диареи, как правило, тесно связаны и дополняют друг друга.
Неинфекционная диарея требует патогенетической терапии.
В алгоритме конвенционального лечения диареи важное место занимают энтеросорбенты. Благодаря своей структуре Энтеросгель является эффективным и безопасным препаратом для лечения диареи неинфекционного генеза.
Эффективность Энтеросгеля при неинфекционной диарее сопоставима с таковой диоктаэдрического смектита.
Применение Энтеросгеля в комплексной терапии неинфекционной диареи позволяет ускорить достижение клинического эффекта и сократить сроки госпитализации.
Источник
