Диагноз синдром свайера и лимфангиолейомиоматоз

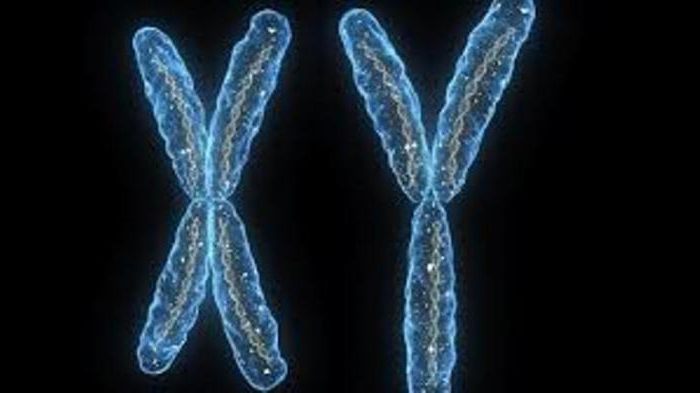
Синдром Свайера – это довольно редко встречающееся врожденное заболевание, развитие которого свидетельствует о нарушении структуры игрек-хромосомы (речь идет об отсутствии определенного гена или его изолированой мутации).
Причины развития заболевания
Как правило, непосредственной причиной возникновения данного заболевания является точечная мутация определенного гена, находящегося в коротком плече игрек-хромосомы, или полная утрата этого гена. Данный участок хромосомы отвечает за синтез белка, принимающего участие в развитии пола эмбриона по мужскому типу. В результате, поскольку воздействие мужских половых гормонов отсутствует, плоду остается единственный вариант – формироваться по женскому типу. В результате родившийся ребенок имеет женский фенотип при кариотипе «XY».
Патогенез
Мутации или отсутствие гена SRY ведет к сбою в дифференциации клеток Сертоли, и, как следствие, к недоразвитию семенных канальцев.
В результате, невзирая на «мужской» кариотип XY, половые органы плода закладываются и формируются по женскому типу.
Клинические проявления
Вплоть до начала пубертатного периода признаки синдрома Свайера внешне практически не выражены. И лишь по мере взросления девочки начинают проявляться определенные особенности:
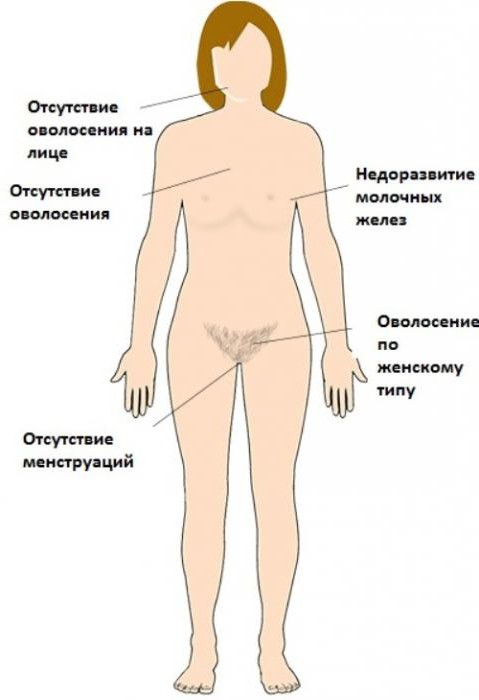
- Недостаточность оволосения подмышечных впадин и области внешних половых органов.
- Недостаточное, слабое развитие молочных желез.
- Различной степени недоразвитие, инфантилизм матки.
- Гипоплазия влагалища (встречается реже).
- Неярко выраженные вторичные половые признаки – «евнухоподобный» или интерсексуальный тип телосложения.
- Гипотрофия или атрофия слизистой оболочки половых органов.
- Недоразвитие наружных половых органов (половых губ и клитора).
- Генитальный инфантилизм.
- В ряде случаев наблюдается чрезмерно активный рост тела и его отдельных частей: нижней челюсти, плечевого пояса (в результате чего формируются широкие плечи), мышечной массы.
- Наступление полового созревания у девушек с синдромом Свайера невозможно ввиду отсутствия в их организме эстрогенов.
- Полная стерильность.
Диагностика
В подавляющем большинстве случаев заболевание диагностируется в возрасте 15-16 лет, в период полового созревания, когда становится очевидно, что у пациентки не выражены вторичные половые признаки.
В это же время девушки, имеющие такую мутацию, достигнув этого возраста, начинают обращаться к гинекологу с жалобами на задержку наступления менструаций.
Иногда диагностика осуществляется в результате дисплазии и малигнизации недоразвитых гонад.
Постановка диагноза «синдром Свайера» основывается на следующих факторах:
- Физикальное обследование пациентки.
- Ультразвуковое обследование.
- Гистеросальпингография.
Однако подтверждение диагноза возможно лишь при помощи исследования полового хроматина, которое выявляет наличие мужского кариотипа при женском фенотипе.
Возможности лечения
Лечение синдрома Свайера осуществляется в нескольких направлениях.
- В первую очередь производится удаление яичников – ввиду высокой вероятности преобразования их в злокачественные опухоли.
- После овариоэктомии назначается заместительное лечение при помощи гормональных препаратов. Это способствует развитию вторичных половых признаков.
- В случае, когда матка развита достаточно, существует возможность вынашивания и рождения здорового ребенка (беременность наступает в результате экстракорпорального оплодотворения).
Данное заболевание следует отличать от сходного по названию синдрома Свайера-Джеймса-МакЛеода. Это состояние, как и сходный по проявлениям лимфангиолейомиоматоз, является патологией, поражающей легочную ткань. Синдром Свайера и лимфангиолейомиоматоз – разные заболевания.
Источник

Лимфангиолейомиоматоз – это заболевание, возникающее в результате опухолеподобного разрастания гладкомышечных волокон по ходу мелких бронхов, лимфатических и кровеносных сосудов, приводящее к кистозной трансформации лёгочной паренхимы и поражению лимфатической системы. Развивается преимущественно у женщин детородного возраста. Проявляется прогрессирующей одышкой, рецидивирующими пневмо- и хилотораксами. Диагностика основывается на данных КТ органов грудной и брюшной полостей, результатах биопсии лёгкого. Осуществляется консервативное лечение бронхолитиками, прогестероном, назначается длительная оксигенотерапия. Выполняется хирургическая коррекция осложнений.
Общие сведения
Лимфангиолейомиоматоз (лейомиоматоз лёгких, диффузная лёгочная лимфангиоэктазия) возникает как самостоятельная патология либо становится одним из проявлений генетического заболевания – туберозного склероза. Встречается редко. Заболеваемость составляет 1-2 случая на 500 000 женщин в возрасте от 16 до 55 лет. Среди пациентов, страдающих туберозным склерозом, лимфангиолейомиоматоз выявляется у 20-40% фертильных женщин, в единичных случаях – у мужчин и детей. Часто сочетается с лейомиомами (фибромиомами) матки, ангиомиолипомами почек и менингиомами. У 40% больных дебютирует развитием спонтанного пневмоторакса. Обостряется во время беременности и при приёме эстрогенсодержащих препаратов.
Причины
Этиология болезни не установлена. Предполагается наличие аномальной реакции гладкомышечных клеток на выброс женских половых гормонов, в первую очередь – эстрогена. Эта теория подтверждается активацией патологического процесса в предменструальный период, обострением при беременности и на фоне приёма оральных контрацептивов, стабилизацией в менопаузе. Сочетание лейомиоматоза лёгких с фиброматозом матки также свидетельствует в пользу гормональной основы данной патологии. Лимфангиолейомиоматоз может иметь генетические причины или возникать на фоне нарушений функций иммунитета.
Патогенез
Специалисты полагают, что существует ряд дефектных генов, кодирующих патологический ответ клеток гладкой мускулатуры на уровень эстрогена в крови. В результате эстрогены стимулируют пролиферацию атипичных гладкомышечных (лейомиоматозных) клеток и обеспечивают их миграцию в другие органы. При лейомиоматозе такие клетки приобретают способность к инвазивному росту и метастазированию, разрастание волокон гладкой мускулатуры напоминает опухолевый процесс. Инвазия атипичных клеток в лимфатическую систему вызывает лимфаденопатию.
В лёгком скопления активно размножающихся лейомиоматозных клеток локализуются вокруг бронхиол, артериол и венул, в плевре. Просвет бронхиол постепенно сужается. Нарушается их проходимость, что приводит к образованию мелких кист. Разрыв субплеврально расположенных кист провоцирует пневмоторакс. Из-за кистозной трансформации альвеолярной ткани нарушается газообмен, развивается дыхательная недостаточность. Сдавление лейомиоматозными волокнами стенок мелких кровеносных сосудов приводит к лёгочной гипертензии с последующим формированием лёгочного сердца. Прорастание плевры и лимфатических сосудов потенцирует хилоторакс. Лейомиоматозные узлы, расположенные в области лимфатических сосудов брюшной полости и малого таза, становятся причиной хилёзного асцита.
Классификация
Различают лимфангиолейомиоматоз, ассоциированный с туберозным склерозом, и самостоятельный вариант заболевания. Поражаются преимущественно органы дыхания, но патология носит системный характер. В процесс часто вовлекаются органы брюшной полости, малого таза, мозговые оболочки. В зависимости от распространённости различают следующие формы болезни:
- Очаговую. Характеризуется наличием единичных лейомиоматозных очагов (гамартом). Протекает бессимптомно, обнаруживается при профилактических осмотрах.
- Диффузную. Выявляются множественные очаги поражения лёгочной и внелёгочной локализации. Заболевание неуклонно прогрессирует, приводит к дыхательной и кардиоваскулярной недостаточности.
Симптомы лимфангиолейомиоматоза
В начальной стадии лимфангиолейомиоматоз протекает скрыто. Изменения в лёгких выявляются случайно при прохождении рентгенологического обследования по другому поводу. Позднее основным клиническим симптомом болезни становится нарастающая одышка. Вначале она возникает при значительной физической нагрузке – беге, быстрой ходьбе, подъёме по лестнице на 3 этаж и выше. Со временем затруднения дыхания прогрессируют, переносимость физических нагрузок постепенно снижается. В терминальной стадии одышка беспокоит больного даже в состоянии покоя.
Боли в груди носят непостоянный характер и усиливаются при глубоком дыхании. У части пациентов заболевание проявляется рецидивирующим пневмотораксом. Это состояние характеризуется внезапной резкой интенсивной болью на стороне поражения, удушьем. Периодически возникает хилоторакс, сопровождающийся нарастанием одышки, чувством тяжести в нижних отделах грудной клетки. Патогномоничной для лёгочного лейомиоматоза является связь кровохарканья, накопления хилёзного выпота или воздуха в плевральных полостях с менструальным циклом. Усиление одышки, присутствие крови в мокроте, учащение эпизодов хило- и пневмоторакса наблюдается в период беременности и во время приёма эстрогенных препаратов.
Осложнения
Кроме хилоторакса лимфангиолейомиоматоз на поздних стадиях часто осложняется рецидивирующим скоплением хилуса в перикарде и хилёзным асцитом. Беременность и роды утяжеляют течение патологического процесса. У ряда больных выявляются ангиомиолипомы почек, иногда – менингиомы. Рост опухоли мозговых оболочек вызывает повышение внутричерепного давления и сдавление головного мозга. На фоне кистозной трансформации лёгких постепенно формируется хроническое лёгочное сердце, прогрессирует недостаточность дыхания и кровообращения.
Диагностика
Анамнестические данные, принадлежность к женскому полу и особенности клинических проявлений дают врачу-пульмонологу возможность заподозрить лимфангиолейомиоматоз. Существует ряд определённых больших и малых критериев, сочетание которых помогает подтвердить диагноз. Наличие таких диагностических критериев у пациента устанавливается с помощью:
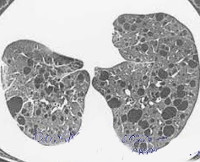
- КТ грудной полости. На компьютерных томограммах высокого разрешения обнаруживаются множественные мелкие (от 3 до 30 мм) округлые воздушные кисты. Они имеют тонкую стенку, равномерно располагаются в толще альвеолярной ткани. Иные патологические изменения лёгочного интерстиция отсутствуют.
- Лабораторных анализов. При анализе плеврального выпота и (или) асцитической жидкости определяется хилёзный характер экссудата. Современные исследования в области пульмонологии выявили повышение фактора роста сосудистого эндотелия в сыворотке крови больных. В ближайшем будущем планируется использовать этот фактор в диагностике лимфангиомиоматоза в качестве маркёра.
- Методов функциональной диагностики. Спирометрия носит вспомогательный характер, позволяет установить степень дыхательной недостаточности и темпы прогрессирования болезни. Выявляются обструктивные и смешанные нарушения функции внешнего дыхания. Данные ЭКГ свидетельствуют о признаках гипертрофии правых отделов сердца.
- Дополнительных исследований. КТ органов брюшной полости позволяет обнаружить ангиомиолипомы почек, лимфаденопатию. МРТ головного мозга нередко подтверждает наличие менингиом. При ультразвуковом исследовании малого таза у женщин определяются единичные или множественные фибромиомы матки.
Лимфангиолейомиоматоз следует дифференцировать с саркоидозом, диссеминированным туберкулёзом, гистиоцитозом Х, некоторыми опухолевыми процессами, заболеваниями органов кроветворения. Пациенту может потребоваться консультация онколога, гематолога, фтизиатра, гинеколога. Часто для уточнения диагноза выполняется биопсия лёгкого с иммуногистохимическим исследованием полученного материала.
Лечение лимфангиолейомиоматоза
Этиотропная терапия заболевания не разработана. Проводятся перспективные экспериментальные исследования действия ингибиторов ферментов регуляции клеточного роста. Быстрое прогрессирование патологии является показанием к применению прогестерона. При лёгочно-сердечной недостаточности назначаются ингаляционные бронхолитики, оксигенотерапия, кардиотропные средства. Лечение пневмоторакса на фоне лёгочного лейомиоматоза проводится торакальным хирургом. Осуществляется химический плевродез. При рецидивирующем скоплении воздуха в полости плевры выполняется плеврэктомия. В последней стадии патологического процесса возможна трансплантация одного или обоих лёгких.
Прогноз и профилактика
Очаговая форма болезни не представляет опасности для пациента и не влияет на качество его жизни. Диффузная патология постепенно приводит к респираторно-сердечной недостаточности и инвалидизации больного. Лимфангиомиоматоз на фоне туберозного склероза протекает благоприятнее, чем спорадический. Прогноз для жизни во многом зависит от выполнения пациентом врачебных рекомендаций и своевременной медицинской коррекции осложнений. Первичной профилактики заболевания не существует. Больным рекомендуется воздержаться от беременности и приёма эстрогенов. Нежелательно пользоваться воздушным транспортом, поскольку авиаперелёты могут провоцировать рецидивы пневмоторакса. В целях профилактики хилоторакса назначается диета с пониженным содержанием жиров. Пациентам необходимо отказаться от курения, проходить вакцинацию против гриппа и пневмококковой инфекции.
Источник
Лимфангиолейомиоматоз является редким доброкачественным расстройством, которое происходит в результате вторжения в легкие (в основном), в лимфатические протоки или в почки гладкомышечно-подобных клеток (ЛАМ-клетки), которые обладают особенностями неоплазии. В данной статье мы в основном будет разбирать легочный лимфангиолейомиоматоз. Так вот, в результате такого вторжения клеток в легкие, у пациента могут развиться кистозные разрушения легких с прогрессирующим развитием легочной дисфункции. Лимфангиолейомиоматоз обычно развивается у женщин в пременопаузе, что наводит на мысль о том, что участие женских гормонов в патогенезе заболевания может играть определенную роль. Лимфангиолейомиоматоз также происходит с повышенной частотой у больных с клубневым склерозом, аутосомно-доминантным заболевание связанным с мутациями в гене TSC1 или в гене TSC2.
Лимфангиолейомиоматоз. Причины
Этиология лимфангиолейомиоматоза неизвестна. Однако, тот факт, что состояние возникает в первую очередь у женщин в пременопаузе и то, что это состояние усугубляется при высоких уровнях эстрогена, свидетельствует о определенной роли гормонов в развитии и течении болезни. Связь с мутациями гена TSC также предполагает генетическую составляющую болезни.
Лимфангиолейомиоматоз. Патофизиология

Лимфангиолейомиоматоз.
Распространение лимфангиолейомиоматозных клеток может нарушить функциональность бронхиол, что в свою очередь может привести к обструкции дыхательных путей, развитию воздушных ловушек, образованию булл, дыхательной недостаточности и к пневмотораксу. В некоторых случаях, лимфангиолейомиоматозные клетки также могут попасть в лимфатическую систему, в этом случае они могут заблокировать лимфатические сосуды, что в свою очередь может привести к развитию лимфангиолейомиом, хилоторакса и асцита. Чрезмерная протеолитическая активность, которая относится к дисбалансу в системе эластаза / альфа-1-антитрипсин или в системе металлопротеиназ и их ингибиторов (тканевые ингибиторы металлопротеиназ), может играть важную роль в деструкции легких и в образовании кист. Также очень важно отметить то, что животные модели показали, что эстроген может способствовать метастазированию TSC2-дефицитных клеток с помощью лимфатических сосудов.
Лимфангиолейомиоматоз. Симптомы и проявления
Общие симптомы лимфангиолейомиоматоза включают в себя:
- Одышка
- Кашель
Менее распространенные симптомы включают (при проникновении клеток в легкие и в другие системы):
- Пневмоторакс, пневмоперитонеум
- Хилоторакс, асцит
- Лимфедема
Обострения лимфангиолейомиоматоза могут происходить во время беременности и менструации, а также при экзогенном применении эстрогенов. Лимфангиолейомиоматоз также может присутствовать у примерно 30-40% пациентов с туберозным склерозом.
Физическое обследование
Менее распространенные проявления (при физическом обследовании) включают в себя:
- Потрескивания при дыхании
- Хрипота
- Плевральной выпот
- Пневмоторакс
- Асцит
Лимфангиолейомиоматоз. Диагностика
Лабораторные исследования
Уровни фактора роста-D сосудов эндотелия (VEGF-D) выше определенного порога, это часто наблюдается у лиц с лимфангиолейомиоматозом, но не при других кистозных заболеваниях легких. Таким образом, серологические тесты на определение уровней VEGF-D могут быть полезными для диагностики этого заболевания. Более высокие уровни VEGF-D, как правило, связаны с проникновением клеток в лимфатические каналы.
Визуализация
Рентгенограммы при лимфангиолейомиоматозе могут быть нормальными. Ретикулярный или ретикулонодулярный интерстициальный инфильтрат с сохранившимися легочными объемами является наиболее часто наблюдаемой аномалией. Плевральный выпот может присутствовать. Пациенты могут развить пневмоторакс.
При выполнении компьютерной омографии, специалисты могут выявить следующие аспекты:
- Диффузные тонкостенные кисты – определяющий аспект наличия лимфангиолейомиоматоза
- Лимфаденопатии
- Плевральной выпот
- Пневмоторакс
- Альвеолярные кровоизлияния или интерстициальные поражения
- Перикардиальный выпот
- Мультифокальную многоузловую гиперплазию пневмоцитов (MMPH) можно увидеть у пациентов с туберозным склерозом
Лимфангиолейомиоматоз. Лечение
Общие методы лечения пациентов с лимфангиолейомиоматозом включает в себя следующие аспекты:
- Плевральный выпот — врач может направить пациента на химический плевродез, хирургическую облитерацию плевральной полости
- Асцит – парацентез, правильная диета
- Заболевания дыхательных путей и гипоксемия – бронхорасширители могут быть полезными, также очень важны дополнительный кислород, легочная реабилитация и полный отказ от курения
- Стандартная вакцинация от респираторных инфекций
- Остеопороз – стандартное наблюдение и лечение, женщинам важно избегать экзогенного введения эстрогена
- Трансплантация легких
Также возможно назначение врачами следующих гормональных препаратов:
- Медроксипрогестерон
- Агонист гонадотропин-рилизинг гормона
- Тамоксифен (в последнее время не рекомендуется)
Новые экспериментальные методы лечения включают в себя:
- Рапамицин – сжимает ангиомийолипомы и улучшает функцию легких (такой ответ происходит не у всех пациентов)
- Доксициклин – антиангиогенные, матричные эффекты и эффекты антибиотика
- Ингибиторы ароматазы — антиэстрогенный эффект
Хирургическое вмешательство
Для рецидивирующего пневмоторакса или плеврального выпота может потребоваться хирургическое вмешательство. Трансплантация легких может понадобиться для пациентов находящихся в терминальной стадии болезни легких.
Лимфангиолейомиоматоз. Осложнения
- Пневмоторакс
- Кровохарканье
- Хилоторакс
- Асцит
- Хилурия
- Гематурия
- Перикардиальный выпот
- Пневмоперитонеум
- Лимфедема
- Дыхательная недостаточность
- Остеопороз
- Менингиома
Лимфангиолейомиоматоз. Прогноз
71% пациентов с лимфангиолейомиоматозом способны жить еще 10 и более лет после начала заболевания. Само заболевание развивается медленно и оно, как правило, без лечения заканчивается развитием легочной недостаточности и смертью. Спрогнозировать полное восстановление очень тяжело, поскольку это заболевание встречается очень редко.
Лимфангиолейомиоматоз. Прогноз
Прогноз для пациента, который прошел лечение хирургическими и медикаментозными методами – превосходный. Пациенты с неоперабельной метастатической фиброламеллярной карциномой имеют худший прогноз – средняя выживаемость составляет 14 месяцев.
Источник