Дермоидная киста носа код мкб
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Кисты околоносовых пазух.
Кисты околоносовых пазух
Описание
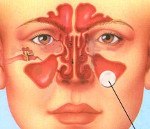
Кисты околоносовых пазух. Доброкачественные образования, расположенные в полостях верхнечелюстных, лобных, решетчатых или клиновидных пазух и представляющие собой тонкостенный мешок, заполненный жидкостью. Ведущие клинические проявления включают в себя головную боль, чувство тяжести в участке поражения, слизистые или гнойные носовые выделения. В запущенных случаях возникает деформация носовой полости. Диагностика базируется на результатах физикального обследования, риноскопии, мезофарингоскопии, диагностической пункции, рентгенографии, КТ и МРТ. Основное лечение – хирургическое.
Дополнительные факты
Кисты околоносовых пазух – самое распространенное негнойное заболевание этих анатомических областей. Согласно статистическим данным, они наблюдаются примерно у 10% населения, из них у 5-8% протекают бессимптомно на протяжении всей жизни. Чаще всего как сами образования, так и их клинические проявления возникают у людей в возрасте от 12 до 21 года, реже – у представителей средней возрастной группы. Коэффициент заболеваемости у мужчин и женщин составляет 2:1. В 80% случаев кисты выявляются в верхнечелюстной пазухе, значительно реже – в лобных и клиновидных синусах.
Кисты околоносовых пазух
Причины
Кисты придаточных синусов чаще всего являются результатом воспалительных изменений слизистых оболочек. Зачастую их формирование обусловлено хроническими заболеваниями, при которых не происходит регенерации нормальных тканей, не восстанавливается проходимость выводящих протоков слизистых желез. Это гаймориты, фронтиты, этмоидиты и сфеноидиты бактериального или аллергического происхождения. В роли способствующих факторов выступают аномалии носовой полости (искривление носовой перегородки, гипоплазии носовых раковин), хронические риниты. Одонтогенные кисты развиваются на фоне стоматологических патологий – пороков развития молочных зубов или запущенного кариозного процесса.
Патогенез
Ретенционные кисты образуются из желез, находящихся в слизистой оболочке синуса, при нарушении оттока их секрета. Это происходит на фоне воспалительных реакций в результате закупорки некротизированными массами просвета выводящего протока, растяжения его проксимальной части и тканей самой железы. Иногда формированию кист предшествует сдавливание вышеупомянутых структур соединительной тканью. Радикулярные одонтогенные кисты гайморовых пазух являются результатом некротических изменений и эпителиальных гранулем апикальной части зуба, пораженного кариесом, в сочетании с атрофией костной ткани верхней челюсти. Фолликулярные зубные кисты возникают из ретинированного зубного зачатка и при воспалительных поражениях молочных зубов. Врожденные кисты появляются на фоне аномалий развития потоков слизистых желез, непосредственно железистой ткани или прилегающих структур.
Классификация
Все кисты придаточных носовых пазух классифицируются по происхождению и вторичным патологическим изменениям в синусе. Такое разделение обусловлено особенностями лечебного подхода к каждой из выделенных форм, необходимостью решения вопроса о проведении хирургического вмешательства и объеме операции. На основании морфологических характеристик и механизма возникновения принято различать следующие формы кист:
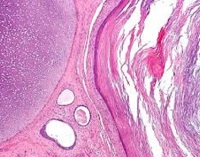
• Ретенционные или истинные. Представляют собой образования из соединительной ткани и коллагеновых волокон, выстеленные цилиндрическим мерцательным эпителием изнутри и снаружи. Для них характерна плазмоцитарная инфильтрация стенок.
• Ложные или кистоподобные образования. В отличие от истинных кист не имеют внутренней эпителиальной выстилки, располагаются в толще слизистой оболочки пазухи. Зачастую провоцируются аллергическими заболеваниями.
• Одонтогенные. К ним относятся два подвида: радикулярные (околокорневые) и фолликулярные. Первые образуются на фоне поражения верхушки корня кариозного зуба, вторые растут из зубного фолликула.
• Врожденные. Этот вариант кист обусловлен пороками развития, деформациями верхней челюсти, лобной, клиновидной или решетчатой костей, аномалиями слизистых оболочек придаточных пазух, которые способствуют формированию кистозных полостей.
Симптомы
Длительное время образования могут никак не проявляться. Первыми симптомами обычно становятся дискомфорт, тупые непостоянные головные боли с эпицентром в лобной области или зоне проекции верхнечелюстного синуса. При локализации кист в клиновидной пазухе болевой синдром приобретает опоясывающий характер. Возникают рецидивирующие синуситы, продолжительные слизистые выделения из носа, количество которых может меняться при изменении угла наклона головы. Часто отмечается постоянное или перемежающееся чувство заложенности носа. На фоне ОРВИ, бактериальных заболеваний носа и носоглотки имеющиеся проявления усиливаются. Обострения симптоматики также провоцируются резкими колебаниями атмосферного давления – подъемом на большую высоту или погружением под воду.
Заложенность носа.
Возможные осложнения
Осложнения заболевания связаны с ухудшением дренажа пазухи и разрушением ее костных стенок. Нарушение оттока приводит к хроническим синуситам, нагноению содержимого кист. В дальнейшем полость синуса растягивается вследствие заполнения слизистым, гнойным, серозным содержимым или воздухом – формируется мукоцеле, пиоцеле, гидроцеле или пневмоцеле. Разросшиеся кистозные структуры становятся причиной асимметрии лица, опускания твердого неба и образования свищей. Постоянные слизистые выделения способствуют формированию хронических ринитов, назофарингитов, ларингитов и воспалительных поражений других нижерасположенных анатомических структур дыхательной системы.
Диагностика
Постановка диагноза кисты параназальных синусов основывается на комплексном анализе жалоб больного, результатов физикального обследования и вспомогательных исследований. Довольно часто подобные образования становятся случайной находкой во время профилактических осмотров, в ходе диагностики других патологий или при подготовке к постановке зубных протезов. Информативны следующие диагностические методы:
• Передняя и задняя риноскопия. При визуальном осмотре носовых ходов отоларинголог может выявить умеренное количество патологических выделений, после эвакуации которых обнаруживается отечность и покраснение слизистых оболочек, белесовато-синюшный цвет носовых раковин.
• Мезофарингоскопия. При осмотре задней стенки глотки определяется стекание патологических масс слизистого или слизисто-гнойного характера. Возможна незначительная или умеренная гиперемия слизистой оболочки. При смене положения головы количество выделений меняется.
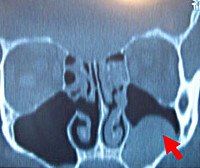
• Рентгенография околоносовых пазух. Позволяет визуализировать кистозные образования в виде округлой тени внутри пневматизированной полости синуса. Для максимальной информативности снимки выполняются в двух проекциях. При необходимости исследование проводится с контрастным усилением.
• КТ и МРТ придаточных пазух. При недостаточной информативности рентгенологической диагностики показана КТ лицевого скелета. Она дает возможность уточнить локализацию кисты, размеры ее полости. При наличии признаков сопутствующего поражения мягких тканей или развития осложнений используется магнитно-резонансная томография.
• Диагностическая пункция. При аспирации содержимого кистозной полости удается получить желтоватую или бурую жидкость, которая относительно быстро кристаллизируется. При ее цитологическом исследовании определяется альбумин, кристаллы холестерина, муцин, щелочной альбуминат, окись железа.
Лечение
Лечение заболевание исключительно хирургическое, проводится только при наличии клинической симптоматики, высоком риске развития осложнений, прогностически неблагоприятных результатах рентгенографии или компьютерной томографии. В современной отоларингологической практике используется два основных метода удаления кист придаточных синусов:
• Классический. Для получения доступа к пазухе разрез выполняется по слизистой оболочке под верхней губой. Вскрывается наружная стенка синуса, через сформированное отверстие удаляется кистозное образование. Недостаток этого варианта лечения – заращение костного дефекта рубцовой тканью, что ухудшает нормальные функции пазухи.
• Эндоскопический. При этом вмешательстве специальный эндоскопический инструментарий вводится через носовую полость и естественные отверстия синусов. Удаление патологического образования проводится без разрезов, время пребывания в стационаре ограничивается несколькими днями.
При необходимости оперативное лечение дополняется симптоматической фармакотерапией. В зависимости от клинических проявлений заболевания и жалоб пациента могут использоваться обезболивающие и антигистаминные препараты, сосудосуживающие носовые капли и тд При подозрении на присоединение бактериальной флоры показана антибиотикотерапия, подобранная в соответствии с результатами микробиологического исследования гнойных выделений.
Прогноз
Прогноз для жизни и здоровья при кистах околоносовых пазух благоприятный. При современной диагностике и правильном лечении наступает полное выздоровление. Рецидивы нехарактерны. В тяжелых запущенных случаях возможно развитие склонности к рецидивирующим и хроническим синуситам.
Профилактика
Специфической профилактики в отношении патологии не разработано. Общие превентивные меры включают раннюю диагностику и лечение воспалительных или аллергических болезней носовой полости и придаточных пазух, соответствующую терапию стоматологических заболеваний, коррекцию аномалий развития носоглотки и верхней челюсти.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Параректальная дермоидная киста.
Параректальная дермоидная киста
Описание
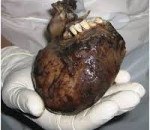
Параректальная дермоидная киста. Доброкачественная опухоль из группы тератом, расположенная в параректальном пространстве и содержащая в себе ткани, нетипичные для данной анатомической области. Представляет собой безболезненный узел в форме полусферы, может быть однокамерной или многокамерной. Возможны малигнизация или нагноение с последующим развитием абсцесса и формированием свища. Параректальную дермоидную кисту диагностируют на основании данных осмотра, ректального исследования, ректороманоскопии, КТ, МРТ, эндоректального УЗИ, проктофистулографии и других исследований. Лечение – хирургическое иссечение неоплазии и свищевых ходов.
Дополнительные факты
Параректальная дермоидная киста (параректальная кистозная тератома, пресакральная дермоидная киста, каудальная киста) – доброкачественное новообразование параректальной зоны, происходящее из эмбриональных клеток и содержащее в себе ткани-производные одного, двух или трех зародышевых листков. Чаще всего в полости параректальной дермоидной кисты обнаруживаются производные эктодермы: волосы, участки многослойного ороговевающего эпителия, элементы и содержимое сальных и потовых желез. Характерен медленный рост и доброкачественное течение. При образовании крупных кист возможно сдавление близлежащих органов. Малигнизация наблюдается у 8% пациентов. Лечение осуществляют специалисты в области проктологии и онкологии.

Параректальная дермоидная киста
Причины
Данная опухоль относится к категории врожденных неоплазий, возникающих в результате нарушений эмбриогенеза. Причины таких нарушений пока остаются невыясненными. Существует гипотеза о связи между параректальной дермоидной кистой и неправильным развитием близнецов, в результате которого один плод на каком-то этапе развития поглощается вторым, сохраняясь в организме выжившего близнеца в виде отдельных тканей, зачатков различных органов, частей туловища и конечностей.
Большинство параректальных дермоидных кист представляют собой относительно простые однокамерные образования, содержащие только производные эктодермы. Такие кисты называют однолистковыми (представленные тканями, происходящими из одного зародышевого листка). В группе однолистковых неоплазий выделяют дермоидные и эпидермальные кисты. Реже встречаются двухлистковые параректальные дермоидные кисты, включающие в себя производные эктодермы и мезодермы или эктодермы и эндодермы, еще реже – трехлистковые, содержащие производные всех трех зародышевых листков.
Наряду с однокамерными кистами в параректальной области могут обнаруживаться многокамерные и лентовидные узлы кистозного строения, а также тератоидные солидные узлы. С учетом особенностей расположения выделяют внутритазовые параректальные дермоидные кисты, новообразования, локализующиеся рядом с боковой стенкой прямой кишки, в пресакральном пространстве, в области ректовагинальной перегородки и за пределами полости таза (в зоне ягодиц и промежности).
Классификация
Наиболее сложными с точки зрения проведения радикального оперативного вмешательства являются крупные многокамерные параректальные дермоидные кисты сложной формы. Кроме того, определенные проблемы в плане течения и эффективного лечения могут представлять осложнившиеся новообразования. Возможно озлокачествление неоплазии, нагноение параректальной дермоидной кисты с образованием тазового абсцесса и последующим формированием свища, нередко – с затеками и длинными извилистыми свищевыми ходами сложной конфигурации.
Симптомы
Дермоидные кисты данной локализации склонны к длительному бессимптомному течению. Клиническая симптоматика обычно возникает на фоне роста новообразования, сопровождающегося сдавлением окружающих органов и тканей. Пациенты могут жаловаться на давящие боли в области ануса, крестца, копчика, промежности и нижней части живота. Возможно учащение дефекации и мочеиспускания. Некоторые больные с параректальной дермоидной кистой впервые обращаются к врачу в связи с обнаружением узла в перианальной зоне или зоне промежности.
При нагноении параректальной дермоидной кисты характер болевого синдрома меняется. Боли становятся интенсивными, распирающими, дергающими или пульсирующими. Отмечается слабость, разбитость, головная боль и повышение температуры тела. После формирования свища и опорожнения абсцесса состояние пациента с параректальной дермоидной кистой улучшается. В случае если свищ открывается в прямую кишку, в кишечном содержимом появляются примеси гноя, крови и слизи. При открытии хода в области промежности больные предъявляют жалобы на наличие свища с гнойным отделяемым.
Разбитость.
Диагностика
Заболевание диагностируется с учетом жалоб, данных осмотра промежности, пальцевого ректального исследования, ректороманоскопии, эндоректального и трансвагинального УЗИ, КТ и МРТ малого таза, фистулографии и других исследований. Осмотр промежности при подозрении на наличие параректальной дермоидной кисты производят в положении на гинекологическом кресле и в коленно-локтевом положении. Ректальное исследование осуществляют в соответствии со стандартной методикой. На данном этапе обычно удается определить расположение, диаметр и консистенцию параректальной дермоидной кисты, наличие или отсутствие свищей и рубцовых изменений, а также наличие других заболеваний и патологических состояний (геморроя, анальной трещины ).
В ходе ректороманоскопии оценивают состояние слизистой прямой кишки, уточняют размер параректальной дермоидной кисты, локализацию и диаметр свищевых отверстий. Для определения направления и протяженности свищевых ходов выполняют проктофистулографию с использованием бариевой взвеси, которую вводят в прямую кишку при помощи клизмы. При проведении УЗИ, МРТ и КТ получают дополнительную информацию о состоянии сфинктеров прямой кишки, мягких тканей малого таза и т. Д.
Дифференциальная диагностика
Дифференциальную диагностику параректальной дермоидной кисты проводят с парапроктитом, остеомиелитом крестца и копчика, эпителиальным копчиковым ходом, злокачественными опухолями прямой кишки и некоторыми другими заболеваниями данной анатомической зоны.
Лечение
Лечение оперативное. Из-за множества вариантов расположения, возможной сложной конфигурации опухоли, частого наличия рубцовых изменений, спаек с близлежащими органами и извилистых свищевых ходов радикальное иссечение параректальной дермоидной кисты представляет собой непростую задачу для проктолога и должно проводиться в условиях специализированного отделения. Операцию выполняют в плановом порядке после соответствующего обследования. Противопоказанием являются тяжелые соматические заболевания в стадии декомпенсации.
Тактику хирургического вмешательства определяют с учетом локализации и размера параректальной дермоидной кисты. Опухоль может удаляться с использованием промежностного и парасакрального доступов, через влагалище или переднюю брюшную стенку. В большинстве случаев неоплазию вместе со свищами, затеками и свищевыми ходами иссекают одномоментно. В ходе операции мобилизуют прямую кишку, выделяют мышечно-фасциальные лоскуты для закрытия образовавшихся дефектов Рану ушивают послойно, устанавливают дренаж. В послеоперационном периоде больным с параректальной дермоидной кистой проводят перевязки, осуществляют антибиотикотерапию, назначают обезболивающие средства.
Прогноз зависит от размера и расположения новообразования, наличия или отсутствия осложнений. Неосложненные параректальные дермоидные кисты считаются прогностически благоприятными. В большинстве случаев после операции наступает полное выздоровление. При осложненных опухолях возможно недостаточно радикальное удаление, обусловленное рубцовыми изменениями и сложностью свищевых ходов. Меры профилактики отсутствуют, поскольку параректальные дермоидные кисты уже существуют на момент рождения.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
