Дерматофиброма код по мкб
Дерматофиброма — Клинические рекомендации
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
Этиология и эпидемиология
Возникает чаще у молодых женщин, преимущественно на нижних конечностях.В качестве этиологического фактора рассматривают микротравмы, укусы насекомых. Составными элементами любого варианта дерматофибромы являются клетки фибробластического ряда, волокнистые субстанции и сосуды в различных соотношениях. Фибробластические элементы опухоли имеют склонность к фагоцитозу, поэтому в них часто содержатся липиды и железо.
Классификация
Согласно классификации ВОЗ различают следующие гистологические варианты опухоли:
- клеточная доброкачественная фиброзная гистиоцитома;
- аневризматическая доброкачественная фиброзная гистиоцитома;
- эпителиоидная доброкачественная фиброзная гистиоцитома;
- атипичная (псевдосаркоматозная) доброкачественная фиброзная гистиоцитома.
Клиническая картина
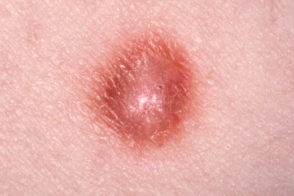
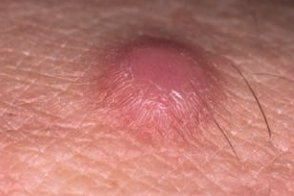
Характеризуется солитарными, редко — множественными узлами круглой формы, до 1-2 см в диаметре, залегающими глубоко в коже или подкожной клетчатке. Поэтому часто опухоль как бы втянута в кожу и ее верхний полюс находится на уровне окружающих тканей, в других случаях—возвышается куполообразно. Элементы плотные, с гладкой, иногда веррукозной поверхностью, от цвета нормальной кожи до красновато-коричневого, безболезненные, иногда могут сливаться в дольчатые конгломераты.
Характерен симптом ямки (при сдавливании опухоли между двумя пальцами она как бы слегка погружается в окружающие ткани).
Множественные дерматофибромы иногда наблюдаются при системной красной волчанке, ВИЧ-инфекции и могут сочетаться с остеопойкилией (синдром Бушке—Оллендорфа).
Описана атрофическая форма опухоли, которая может симулировать анетодермию.
Дерматофибромы персистируют многие годы без склонности к спонтанному регрессу и с выраженной тенденцией к локальным рецидивам после удаления. Однако в литературе документировано несколько случаев гистологически подтвержденного метастазирования в лимфоузлы, легкие, абдоминальную стенку через 2-2,5 года после эксцизии первичной опухоли.
Диагностика
Для постановки диагноза необходима биопсия.
Гистологическая картина вариабельна.
В связи с этим некоторые авторы варианты дерматофибромы выделяют в отдельные нозологические формы,целесообразно считать эти опухоли разновидностями дерматофибромы, поскольку их морфологические признаки и гистогенез являются сходными. Различия состоят в преобладании того или иного компонента и степени их зрелости.
- Фиброзный тип характеризуется преобладанием зрелых и молодых коллагеновых волокон, располагающихся в различных направлениях, местами в виде пучков с завихрениями и муаровых структур. Участки молодого коллагена окрашиваются гематоксилином и эозином в бледно-голубой цвет, волокна располагаются отдельно, а не в виде пучков. Клетки преимущественно зрелого вида (фиброциты), но могут быть и молодые формы — фибробласты. Опухоль иногда резко отграничена от окружающей дермы, иногда же ее границы
расплывчатые. - Клеточный тип характеризуется наличием большого количества клеточных элементов, в основном фибробластов,окруженных небольшим количеством коллагеновых волокон. Среди фибробластов располагаются, иногда в виде гнезд, гистиоциты. Они крупнее фибробластов, ядра их овальные, в цитоплазме содержится значительное количество липидов и гемосидерина. В некоторых опухолях преобладают гистиоциты, среди которых располагаются (иногда в большом числе) клетки Тутона — крупные клетки с многочисленными ядрами,
иногда сгруппированными, в массивной цитоплазме. Периферические отделы цитоплазмы этих клеток содержат двоякопреломляющие
липиды, иногда могут встречаться типичные ксантомные клетки. В тех случаях, когда последние преобладают, располагаясь в виде гнезд среди фибробластических элементов, подобный вариант дерматофибромы называют фиброксантомой. Строма клеточного типа дерматофибромы состоит из нежных, рыхло расположенных коллагеновых волокон, местами с наличием ритмичных структур. - При всех вариантах дерматофибромы обнаруживают сосуды различного калибра с набухшими эндотелиоцитами. В некоторых случаях среди клеточных элементов и волокнистых структур находятся в большом количестве капиллярные сосуды, что дает основание некоторым авторам называть подобную опухоль склерозирующей гемангиомой. Иногда наряду с сосудами капиллярного типа наблюдаются более крупные сосуды с резко расширенными просветами, имеющими вид щелей, располагающиеся в соединительной ткани, где коллагеновые
волокна образуют
характерные муаровые структуры. В фибробластических элементах обнаруживают двоякопреломляющие липиды (ангиофиброксантома).
Дифференциальная диагностика
Пигментные невусы, инфантильный системный гиалиноз, дерматофибросаркома выбухающая Дарье—Феррана, миофиброматоз инфантильный.
Лечение
Необходимо хирургическое иссечение.
Прогноз благоприятный.
Цитируемая литература
Источник
Рубрика МКБ-10: D23.9
МКБ-10 / C00-D48 КЛАСС II Новообразования / D10-D36 Доброкачественные новообразования / D23 Другие доброкачественные новообразования кожи
Определение и общие сведения[править]
Сосочковая сирингоцистаденома
Синонимы: сосочковый сирингоцистаденоматозный невуc
Сосочковая сирингоцистаденома редкая незлокачественная опухоль потовых желез, характеризующаяся наличием бессимптомных, окрашенными в розовый цвет папул или бляшек с сильно изменчивым внешним видом, чаще всего в области головы и шеи.
Распространенность неизвестна. На сегодняшний день зарегистрировано около 300 случаев патологии в различных этнических группах.
Этиология и патогенез[править]
Этиология не выяснена. Не известно, происходит ли невус сосочковой сирингоцистаденомы из эккриновых или апокриновых желез. Также рассматривается роль плюрипотентных стволовых клеток.
Клинические проявления[править]
Сосочковая сирингоцистаденома обычно развивается в детском или подростковом возрасте, но иногда она присуствует и с рождения. Представляет собой, как правило, медленно развивающиеся, неспецифические, гладкие розовые папулы, часто одиночные или в виде бляшек, лишенных волос (гладких или приподнятых, обычно менее 4 см в диаметре, цвета кожи или более коричневых). Были описаны три клинических типа сосочковой сирингоцистаденомы: бляшечный, линейный тип и одиночный узловой тип.
В период полового созревания часто наблюдаются узловые или бородавчатые трансформации, а поражения могут увеличиваться в размерах и покрываться коркой. Редко встречаются линейные и сегментные варианты. Наиболее распространенной локализацией являются кожа головы и лоб (75% всех случаев поражения области головы и шеи). Кроме того могут поражаться веки, руки и подмышки, грудь, спина, живот, гениталии и область паха, промежность и нижние конечности. Сосочковая сирингоцистаденома может развиваться de novo или быть ассоциирована с сальным невусом примерно в 30% случаев или с базально-клеточной карциномой в 10% случаев. Другие сопутствующие поражения включают сальные эпителиомы, апокринную гидроцистому, прозрачную клеточную сирингому, трихоэпителиому, трубчатую апокриновую аденому и эккриновую спираденому. Возможна малигнизация.
Доброкачественные новообразования кожи неуточненной локализации: Диагностика[править]
Диагностика основана на клинике и подтверждается с помощью биопсии и гистологического исследования, которое выявляет кистозную, сосочково-канальную инвагинацию в дерму, выстланную двуслойным наружным кубическим и просветным высоким столбчатым эпителием, который связанн с эпидермисом. Характерны расширенные капилляры и плотный инфильтрат плазматических клеток. Иммуногистохимически опухолевые пятна положительно реагируют на карциноэмбриональный антиген.
Дифференциальный диагноз[править]
Дифференциальный диагноз включает вирусные бородавки, подкожную грибковую инфекцию, линейный бородавчатый невус, гнойную гранулему, бородавчатую дискератому, инвертированный фолликулярный кератоз, а также эккриновый невус, комедоновый невус, цилиндрому и базалоидную фолликулярную гамартому.
Доброкачественные новообразования кожи неуточненной локализации: Лечение[править]
Лечение включает полное хирургическое удаление. Лазерная терапия углекислым газом может быть полезна при поражениях в анатомических областях, не благоприятных для хирургической коррекции.
Прогноз
Состояние в основном доброкачественное, но обширные поражения могут влиять на качество жизни, и не исключается трансформация в злокачественную опухоль.
Профилактика[править]
Прочее[править]
Пиломатриксома
Синонимы: обызвествленная эпителиома Малерба, пиломатрикома
Пиломатриксома — редкая доброкачественная опухоль, развивается из клеток волосяного матрикса, встречается в основном у молодых людей (обычно в возрасте до 20 лет) и характеризуется одиночной, безболезненной, твердой, подвижной, глубокой кожной или подкожной опухолью размерами 3-30 мм.
Пиломатриксома наиболее часто встречающаяся на голове, шее или верхних конечностей. Если пиломатриксома располагается поверхностно — опухоль может придавать коже сине-красный цвет.
Множественные пиломатриксомы встречаются при миотонической дистрофии, синдроме Гарднера, синдроме Рубинштейна-Тайби и синдроме Тернера.
Дифференциальный диагноз
Волосяная киста, гематома, Шпиц-невус.
Лечение
Рекомендуется хирургическое лечение.
Невус сальных желез
Порок развития, который встречается довольно часто. Обычно это продолговатое, лишенное волос новообразование с гладкой поверхностью, которое в пубертатном периоде становится бородавчатым или узловатым. Локализуется на лице или волосистой части головы. Примерно у 15% больных в зрелом возрасте из невуса сальных желез развивается базальноклеточный рак кожи и различные доброкачественные опухоли придатков кожи.
Дифференциальный диагноз
Линейный эпидермальный невус.
Лечение
Рекомендуется иссечение невуса в подростковом возрасте.
Гиперплазия сальных желез
Проявляется множественными желтоватыми, слегка возвышающимися над поверхностью кожи папулами размером 2—3 мм. В центре каждой папулы есть небольшое углубление. Типичная локализация — лоб, виски и щеки. Встречается у людей среднего возраста и пожилых.
Дифференциальный диагноз
Базальноклеточный рак кожи.
Сирингома
Доброкачественная опухоль потовых желез. Встречается преимущественно у женщин и девушек после окончания пубертатного периода. Существует вариант заболевания с аутосомно-доминантным наследованием.
Клинические проявления
Множественные папулы размером 1—3 мм локализуются чаще всего под нижним веком. По цвету почти не отличаются от окружающей кожи.
Дифференциальный диагноз
Нейрофиброматоз, синдром Горлина—Гольца, туберозный склероз. Сирингому легко перепутать с трихоэпителиомой (доброкачественная опухоль волосяного фолликула), которая внешне выглядит так же, но локализуется в центре лица и возникает несколько раньше, в период полового созревания.
Лечение
Иссечение, электрокоагуляция или криодеструкция обеих опухолей не всегда эффективны, часто наблюдаются рецидивы.
Гидраденома
Синонимы: акроспирома, светлоклеточная гидраденома, узловая гидраденома, солидно-кистозная гидраденома, сирингоэпителиома, светлоклеточная аденома потовых желез
Клиническая картина
Гидраденома — наиболее часто встречающаяся опухоль потовых желез, как правило, представляет собой солитарное образование, диаметром от 0,5 до 2 см и более, может располагаться внутрикожно, экзофитно, или смешано, состоящая из внутридермальных и экзофитных компонентов, часть опухоли может быть представлено кистой. Опухолевый узел плотноэластической консистенции на широком основании или с нечеткими границами, цвет образования может быть от цвета нормальной кожи до интенсивно красного, поверхность гладкая, может быть изъязвленной.
Гидраденома локализуется на любом участке тела, чаще на волосистой части головы, шее. Страдают лица среднего возраста, субъективно у 20% пациентов отмечается болезненность, может быть выделение из опухоли прозрачного содержимого.
Дерматофиброма
Синонимы: фиброзная гистиоцитома кожи
Дерматофиброма — плоская или слегка возвышающаяся бляшка розового или коричневого цвета, четко ограниченная, обычные размеры 0,5-1 см, предпочтительная локализация — кожа конечностей.
Гистологически опухоль состоит из вытянутых фибробластоподобных клеток и округлых гистиоцитов — макрофагов, формирующих «муаровые» структуры вокруг разветвленной сети капилляров. Гистиоцитарный компонент опухоли трансформируется в ксантомные клетки и сидерофаги. Опухоль может подрастать под эпидермис и вдаваться в подкожную клетчатку. Со временем фиброзная гистиоцитома подвергается почти полной коллагенизации.
Лейомиома кожи
Лейомиома — доброкачественная опухоль из гладко-мышечных клеток.
Классификация
— Лейомиома, развивающаяся из мышцы, поднимающей волос (пилярная лейомиома).
— Дартоидная, или генитальная, лейомиома, исходящая из гладких мышц оболочки мошонки, женских наружных половых органов или мышц, сжимающих сосок молочных желез.
— Ангиолейомиома, развивающаяся из мышечных элементов мелких сосудов кожи.
Модифицированная классификация множественных лейомиом кожи по Е.И. Фадеевой (2002):
а) наследственность:
— наследственная;
— спорадическая (ненаследственная);
б) клинический вариант:
— множественный изолированный,
— очаговый;
— смешанный;
— особые формы: по типу болезни Дарье, зостериформный вариант, по типу нейрофиброматоза.
Клиническая картина
Множественная лейомиома возникает в молодом возрасте, характеризуется появлением мелких узелков цвета нормальной кожи розового, красного или других оттенков, без субъективных ощущений. Узелки увеличиваются в размере и количестве. Первые элементы появляются на конечностях, реже — на спине, груди, лице. Болевые ощущения разной степени имеются практически у всех больных, обычно приступообразного характера, продолжительностью от нескольких минут до 1,5-2 ч. Солитарная лейомиома имеет тот же вид, но элементы значительно крупнее.
Диагностика
Диагноз ставят на основании клинических признаков и результатов биопсии.
Опухолевый узел пилярной лейомиомы четко отграничен от окружающей дермы и состоит из переплетающихся между собой толстых пучков гладкомышечных волокон, между которыми имеются узкие прослойки соединительной ткани. При окраске по методу Ван-Гизона мышечные пучки окрашиваются в желтый цвет, а соединительная ткань — в красный. Опухоль, развивающаяся из диагональных мышц, без четких границ, имеет аналогичное строение, но пучки мышечных волокон несколько тоньше, лежат более рыхло. Между мышечными пучками в скудной соединительной ткани лежат сосуды капиллярного типа, иногда с очаговыми лимфогистиоцитарными инфильтратами. Могут наблюдаться отек и дистрофические изменения. Наличие выраженной соединительнотканной стромы в безболезненных опухолях, вероятно, является одним из факторов, препятствующих чрезмерному сдавливанию нервных волокон при сокращении гладких мышц.
Ангиолейомиома состоит из густого переплетения пучков тонких и коротких волокон, располагающихся местами беспорядочно, местами в виде концентрических структур или завихрений. В ткани опухоли много клеток с вытянутыми ядрами, интенсивно окрашивающимися гематоксилином и эозином. Среди этих элементов обнаруживают много сосудов с нечетко выраженной мышечной оболочкой, непосредственно переходящей в ткань опухоли, в связи с чем сосуды имеют вид щелей, располагающихся между пучками мышечных волокон.
В зависимости от характера преобладающих сосудистых структур можно выделить четыре основных типа строения ангиолейомиомы. Наиболее часто встречается ангиолейомиома артериального типа, затем венозного и смешанного, а также малодифференцированные ангиолейомиомы, в которых определяются немногочисленные сосуды, главным образом со щелевидными просветами. В некоторых ангиолейомиомах можно видеть черты сходства с гломус-ангиомами Барре-Массона. Они характеризуются наличием «эпителиоидных» клеток, составляющих основную массу опухоли. В более поздние сроки в ангиолейомиомах можно обнаружить различные изменения вторичного характера в виде резкого расширения сосудов, разрастания соединительной ткани, приводящие к склерозу, геморрагий с последующим образованием гемосидерина.
Лечение
Показаны хирургическое иссечение, электроиссечение солитарного элемента.
Для купирования болевых ощущений показаны α-адреноблокаторы в сочетании с блокаторами кальциевых каналов: Нифедипин внутрь 10 мг 3 р/сут, длительно + Празозин внутрь 0,5 мг 3 р/сут, длительно.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источники (ссылки)[править]
Патология [Электронный ресурс] : руководство / Под ред. В. С. Паукова, М. А. Пальцева, Э. Г. Улумбекова — 2-е изд., испр. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/06-COS-2369.html
https://www.orpha.net
«Клиническая хирургия. В 3 т. Том 1 [Электронный ресурс] : национальное руководство / Под ред. В.С. Савельева, А.И. Кириенко. — М. : ГЭОТАР-Медиа, 2008. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970406748.html
«Патологическая анатомия [Электронный ресурс] : национальное руководство / Под ред. М.А. Пальцева, Л.В. Кактурского, О.В. Зайратьянца — М. : ГЭОТАР-Медиа, 2011. — (Серия «Национальные руководства»).»
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Диагностика
- Дифференциальная диагностика
- Лечение
- Профилактика
Названия
Название: Диспластический невус.
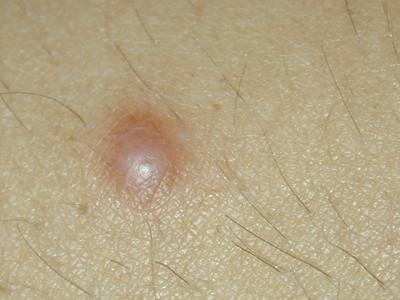
Внешний вид дерматофибромы (гистиоцитомы)
Описание
Диспластический невус. Пигментное новообразование кожи, имеющее тенденцию к малигнизации. Клинически выглядит как родинка разной величины с причудливыми границами, неоднородно окрашенная в коричневые и чёрные тона. Диспластический невус имеет плоскую поверхность или чуть возвышается над уровнем здоровой кожи по центру. Не имеет типичной локализации, ограничения количества высыпавших элементов. Предварительный диагноз ставят на основании осмотра и дерматоскопии; заключительный возможен только с учётом данных гистологического исследования после радикального иссечения опухоли. Прогноз зависит от своевременности диагностики и лечения.
Дополнительные факты
Диспластический невус – невоидная опухоль, входящая в группу родимых пятен, способных трансформироваться в злокачественное новообразование. Заболевание не имеет гендерных, возрастных различий, не передается по наследству (передаётся только предрасположенность к наследованию). Встречается у 5% белого населения планеты. Особое значение меланоцитарных доброкачественных опухолей заключается в том, что отдельные их разновидности служат маркерами меланомы при тестировании пациентов с предраком кожи, риском рецидива злокачественной опухоли, помогая выявлять тех, кому показана профилактическая терапия.
В современной дерматологии существует целая школа, занимающаяся подобными экспериментами, основоположниками которой стали учёные Питсбургского университета (США, штат Пенсильвания). Суть проведённых изысканий состоит в открытии двух специфических белков – маркеров меланомы, самой злокачественной опухоли кожи. В процессе изучения влияния интерферонов на организм пациентов, был констатирован факт связи высокого уровня активности белков STAT1 и STAT3 с уровнем активности предрасположенных к малигнизации родинок, подтверждён лечебный эффект интерферонотерапии путём корректировки уровня этих белков высокими дозами интерферонов.

Диспластический невус
Причины
Диспластический невус – результат локальной миграции меланоцитов под воздействием неясных до конца экзо- и эндогенных причин. Клетки, вырабатывающие меланин, определяющий цвет кожи, содержатся в эпидермисе, дерме. Физиологическая роль меланина заключается в защите кожи от избытка солнечных лучей. Поскольку в такой защите нуждается весь кожный покров, меланин распределяется в слоях кожи равномерно. Однако у пациентов с наследственной предрасположенностью к невусообразованию, передающейся по аутосомно-доминантному типу, в период внутриутробного развития плода или сразу после рождения происходит направленная миграция клеток, переполненных меланином. Формируются семейные диспластические невусы – миллиметровые образования, которые становятся заметными в период гормональной перестройки организма, увеличиваясь в размерах до 5 тд.
Возникновение спорадических родинок происходит по-другому. Прежде всего, под действием ультрафиолета, вызывающего мутацию меланоцитов, из-за вируса папилломы человека, заставляющего меланоциты делиться с удвоенной скоростью. Причиной роста меланоцитов, их точечной миграции является гормональная перестройка организма (беременность, половое созревание). Вероятно, определённую роль в возникновении диспластического невуса играет снижение местного и общего иммунитета.
Классификация
Диспластические невусы делят на две группы в зависимости от формы, размера, степени возможной малигнизации:
1. Спорадические диспластические невусы – приобретённые предшественники меланомы:
Типичная форма – новообразование разных оттенков коричневого цвета, возвышающееся над поверхностью кожи по центру («яичница-глазунья»): минимального размера (от 1 мм до 1,5 см), среднего размера (от 1,5 см до 10 см), большого размера (от 10 до 20 см), гигантского размера (более 20 см).
Форма лентиго – новообразование кожи с плоской поверхностью коричнево-бурого, чёрного цвета: среднего размера (до 10 см), большого размера (до 20 см).
Кератолитическая форма – новообразование с бугристой поверхностью светло-коричневого цвета: среднего размера (до 10 см), большого размера (до 20 см).
Эритематозная форма – новообразование в виде розоватого родимого пятна: большого размера (20 см), гигантского размера (более 20 см).
2. Семейные диспластические невусы (синдром множественных диспластических невусов) – результат наследственной предрасположенности, при которой все члены семьи, даже не имеющие подобных образований на коже, входят в группу риска развития меланомы.
Спорадическая (одиночная), приобретённая форма, увеличивающая риск малигнизации невуса в 7-70 раз: диспластический невус без малигнизации в меланому (тип А); диспластический невус с малигнизацией в меланому (тип С).
Наследственно-семейная форма – результат передачи родственникам возможности меланоцитарной дисплазии под влиянием УФО: диспластический невус без малигнизации в меланому (тип В); диспластический невус с малигнизацией в меланому (тип D 1); диспластический невус с малигнизацией в меланому (тип D 2) — невус встречается у 2-х и более членов семьи, риск возникновения меланомы увеличивается в 1000 раз.
Диагностика
Клинический диагноз, предполагаемый на основании консультации дерматоонколога и результатов проведения дерматоскопии, в обязательном порядке должен быть подтверждён биопсией накожного элемента. Она может быть пункционной, когда специальной иглой под местной анестезией берётся ограниченный участок невуса, или тотальной — её проводят в диагностических и лечебных целях, удаляя под наркозом опухоль полностью. Отличительной гистологической особенностью диспластического невуса признана его способность к хаотичным разрастаниям в эпидермисе и дерме (атипичная пролиферация меланоцитов).
Альтернативным методом диагностики считают цитологическое исследование соскоба клеток или мазка-отпечатка с поверхности опухоли. В сложных случаях подключают иммуногистохимию – самый достоверный метод исследования биоптата, позволяющий выявить фенотип опухоли.
Дифференциальная диагностика
Дифференцируют диспластический невус с другими доброкачественными новообразованиями, меланозом Дюбрея, меланомой. Поскольку диспластический невус является переходной формой между доброкачественной опухолью и злокачественной меланомой, крайне важно знать первые признаки его озлокачествления. Любой рост диспластического невуса – повод немедленного обращения к дерматологу; зуд, появление розовой каймы по периферии родинки, изменение окраски новообразования, уплотнение располагающейся рядом здоровой кожи, асимметричная поверхность самой опухоли – первые указания на малигнизацию процесса.
Лечение
Лечение заключается в радикальном удалении новообразования кожи, зависит от своевременности обращения, полноты обследования, интерпретации результатов дерматологом. Перед удалением невус исследуют в лучах лампы Вуда, чтобы точно определить границы удаляемого участка кожного покрова, избежать рецидива. Если на теле пациента находятся единичные диспластические невусы (как новые, так и старые), они удаляются специалистом с последующим диспансерным наблюдением в течение всей жизни. Множественные невусы радикальному иссечению не подлежат. Пациентам назначают аппликации 5% фторурацила с профилактическим контрольным обследованием каждые 6 месяцев (особенно беременным, в период гормональной перестройки, приёма пероральных контрацептивов). Возможно назначение курса интерферонотерапии.
Профилактика
Специфической профилактики не существует, следует с осторожностью относиться к пребыванию на солнце. Для недопущения малигнизации необходимо регулярное обследование у дерматолога каждые 6 месяцев. Раннее выявление меланомы – гарантия сохранения жизни. Прогноз зависит от стадии процесса и наследственной предрасположенности.
Источник
